2 мартынов терапия 01. Учебник для вузов москва гэотарм вд уд к6 16. 1. 4 (075. 8) Ббк 54. 1 я73 В56 Рецензенты
 Скачать 6.88 Mb. Скачать 6.88 Mb.
|
|
Глава 65 ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ • Общий анализ крови (рис. 65-6 на вклейке): нормохромная анемия, микро-сфероцитоз, ретикулоцитоз, лейкоцитоз с нейтрофильным сдвигом лейкоцитарной формулы влево, появляются миелоциты, нормобласты и тельца Жолли (темно-фиолетовые включения — остатки ядра). • Биохимический анализ крови: гипербилирубинемия за счёт непрямого билирубина, увеличение активности ЛДГ. • Пункция костного мозга: гиперплазия красного ростка костного мозга. В случаях парциальной красноклеточной аплазии — единичные ядерные клетки красного ряда, редкие гигантские вакуолизированные эритробласты. • Анализ мочи: уробилинурия. • Анализ кала: плейохромия (повышено содержание стеркобилина). • Специальный метод исследования: определение продолжительности жизни эритроцитов с помощью радиоактивного хрома. • Рентгенологическое исследование: изменения костей (например, свода черепа) по типу «волосатого». • УЗИ: увеличение печени без изменений паренхимы, селезёнка увеличена, повышена эхогенность, камни в жёлчном пузыре. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Диагностика гемолиза не вызывает трудностей — анемия, ретикулоцитоз, желтуха, увеличенная селезёнка. Но сфероцитоз возникает и при АИГА. При диагностике болезни Минковского—Шоффара необходимо учесть следующие признаки: изменения лицевого черепа, признаки наследственного сфероцито-за у кого-либо из членов семьи, увеличение размеров селезёнки соответственно нарастанию гемолиза, отрицательная проба Кумбса, снижение осмотической резистентности эритроцитов, камни жёлчного пузыря. Изменения в периферической крови и миелограмме во время апластиче-ской фазы болезни Минковского—Шоффара сходны с признаками эгоистического криза. ЛЕЧЕНИЕ Режим во время криза постельный. Введение в рацион повышенного количества фолиевой кислоты (более 200 мкг/сут). Рекомендуемые продукты: хлебобулочные изделия из муки грубого помола, гречневая и овсяная крупы, пшено, соя, фасоль, неизмельчённые сырые овощи (цветная капуста, зелёный лук, морковь), грибы, говяжья печень, творог, сыр. Хирургическое лечение. Единственный метод лечения — спленэктомия. Желательно перед операцией вакцинировать пациента против инфекций, вызываемых капсулобразующими микробами (пневмококк). Признаки гемолиза купируются. Изменения эритроцитов сохраняются. Спленэктомию рекомендуют проводить в возрасте после 7—8 лет, однако выраженная анемия, тяжёлые гемолитические кризы служат прямым показанием к операции в любом возрасте. При калькулёзном холецистите одновременно со спленэктомией должна быть произведена холецистэктомия. Для этой цели сейчас широко применяют лапароскопическую методику. Анемии Лекарственное лечение используется для купирования PV В19-индуцирован-ного апластического криза Ig человека для внутривенного применения в дозе 1—2 г белка в сутки в течение 5 дней. Дезагрегантная и антикоагулянтная терапия применяется для профилактики тромбозов. Заместительная терапия. Заместительную терапию эритроцитной массой проводят только по жизненным показаниям при глубокой анемии с циркуляторными расстройствами (нарушения сознания, одышка, сердечная недостаточность). ПРОГНОЗ Прогноз для жизни благоприятный. Необходимо наблюдение за больными до и после спленэктомии. Контролируют содержание НЬ, билирубина в крови, показатели иммунограммы. Будущих родителей, один из которых страдает ми-кросфероцитозом, необходимо предупредить о возможной болезни ожидаемого ребёнка (риск рождения больного ребёнка 25%). Талассемии Талассемии — группа наследственных гемолитических анемий (гипохром-ных и микроцитарных), обусловленных укорочением или отсутствием одной из цепей НЬ (рис. 65-7). Тип нарушенной цепи определяет тяжесть заболевания. 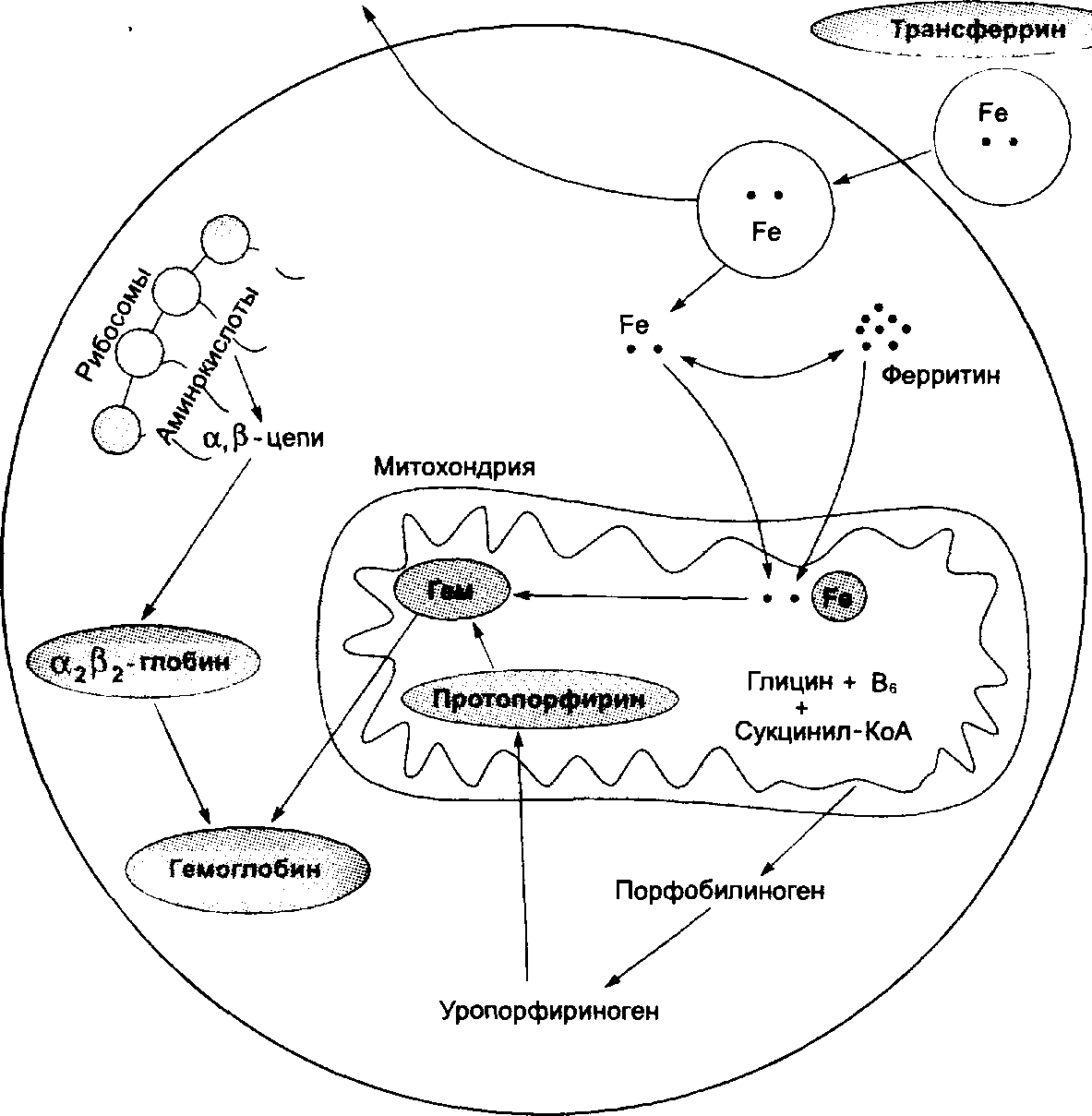 Эритроцит Рис. 65-7. Схема синтеза гемоглобина. ВНУТРЕННИЕ БОЛЕЗНИ Глава 65 Талассемии распространены в странах Средиземноморья, в Юго-Восточной Азии, Африке, в Азербайджане, Грузии, Дагестане, Туркмении, Узбекистане. ПАТОГЕНЕЗ В крови взрослого человека циркулируют эритроциты, содержащие разные типы НЬ, отличающиеся друг от друга составом цепей глобина, с преобладанием НЬ взрослого типа — НЬА. Молекулы НЬ содержат четыре полипептидные цепи глобина, соединённые попарно: в НЬА, составляющем 95% всего гемоглобина, две а-и две /3-цепи, в НЬА2, составляющем около 3,5%, две а-и две £-цепи, в HbF (1—1,5%) две а-и две 7-цепи. Избыток непарных глобиновых цепей индуцирует образование нерастворимых тетрамеров, абсорбирующихся на мембранах эритроцитов и повреждающих их. Изменённая мембрана делает эритроидные клетки мишенями для собственных фагоцитов. Разрушение эритроцитов в костном мозге приводит к усиленному эритропоэзу и как следствие к дисплазии и деформации костей уже в детском возрасте. Хроническая (чаще тяжёлая) анемия приводит к нарушению физического и психического развития больного. Происходит значительное увеличение печени и селезёнки вследствие массивного разрушения эритроцитов, экстрамедуллярного (внекостномозгового) гемопоэза, вторичного гемохроматоза (отложение железа в клетках), возникающего при многочисленных трансфузиях. КЛАССИФИКАЦИЯ Талассемии получают своё название по типу цепи глобина, синтез которой нарушен или отсутствует. Так, талассемии, при которых нарушен синтез а-цепи называют а-талассемией, /3-цепи — /3-талассемией, 7-цепи — 7-талассемией. От типа цепи глобина, синтез которой нарушен, и типа наследования (гомо- или гетерозиготный) зависит тяжесть течения заболевания. Типы а-талассемий Вариантов а-талассемий много. Это связано с тем, что синтез а-цепи глобина кодируется двумя парами генов, имеющих разное значение в синтезе. а-Цепь входит в состав всех типов НЬ, поэтому состояние, при котором полностью отсутствует а-цепь (нарушена функция всех четырёх генов), не совместимо с жизнью: развивается водянка плода, заканчивающаяся его гибелью. Чаще развиваются формы, при которых нарушены функции двух генов. По клинической картине они похожи на гетерозиготную /3-талассемию. Одна из разновидностей а-талассемий — гемоглобинопатия Н. Для неё характерны множественные мелкие включения в эритроцитах, обусловленные выпавшим в осадок под влиянием краски НЬН, состоящим из четырёх /3-цепей. Несмотря на выраженную анемию и повышенное содержание тетрамеров НЬ, в результате делеции трёх генов образуется достаточное для развития плода количество а-глобина. При делеции одного гена наблюдают состояние здорового носительства. Характерна нормальная картина периферической крови, включая нормальное содержание НЬ и эритроцитов. Типы /^-талассемии /З-Талассемии составляют более 90% всех талассемии и развиваются в результате экспрессии аномальных генов /3-глобиновой цепи. Анемии • Гомозиготная /3-талассемия (большая талассемия, анемия Кули) — тяжёлое заболевание, проявляющееся в детском возрасте и заканчивающееся летально к 20 годам. Клинически проявляется задержкой роста, увеличением печени и селезёнки, незначительной желтухой, гиперплазией костного мозга и деформацией костей. Дети отстают в умственном и физическом развитии. Содержание НЬА2 снижено или повышено, HbF — значительно увеличено. • Гетерозиготная /3-талассемия (малая талассемия) характеризуется умеренной анемией. Малая талассемия распространена в Италии, Греции. В равнинных областях Азербайджана ею страдают 7—11% населения. Содержание НЬА2 повышено, HbF — в норме или слегка повышено. КЛИНИЧЕСКАЯ КАРТИНА Талассемии чаще выявляют у детей. Если заболевание впервые диагностируют у взрослого больного, то скорее всего это малая талассемия. Клиническая картина талассемии не специфична и определяется степенью усиленного гемолиза. В анамнезе отмечают приступы желтухи, определяют её частоту и тяжесть, собирают семейный анамнез. • Общие признаки: анемический синдром, желтуха, увеличение печени и селезёнки, вторичный гемохроматоз вследствие необоснованного применения препаратов железа и частых гемотрансфузий, камни жёлчного пузыря. • Специфические признаки большой талассемии: артрит голеностопных суставов, часто подагрический, деформация черепа — выступающие лобные и теменные бугры, изменение прикуса, седловидный нос, умственная отсталость, задержка физического развития (рис. 65-8 на вклейке). • Характерный признак малой талассемии — непродолжительные приступы синовиита крупных суставов без повышения температуры тела и развития деформаций. ЛАБОРАТОРНАЯ И ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА Общий анализ крови: гипохромная анемия, низкий цветовой показатель, резкий анизоцитоз, микроцитоз, мишеневидные формы эритроцитов, тельца Жол-ли, ретикулоцитоз, базофильная пунктация эритроцитов (рис. 65-9 на вклейке). Биохимический анализ крови: гипербилирубинемия за счёт непрямого билирубина, повышенные содержание сывороточного железа и активность ЛДГ. Повышение осмотической резистентности эритроцитов. Миелограмма и трепанобиоптат: расширение эритроидного ростка костного мозга. При гомозиготной /3-талассемии выявляют значительное увеличение содержания в крови HbF и НЬА2. При гетерозиготной /3-талассемии содержание НЬА2 увеличено до 4,2—8,9% от общего количества НЬ и примерно у половины больных увеличивается содержание HbF (до 2,5—7%). В тех случаях, когда заболевание напоминает талассемию, но содержание HbF и НЬА2 не повышено, можно заподозрить а-талассемию (а-цепь входит в состав всех типов НЬ и при нарушении её синтеза соотношение между фракциями НЬ не нарушается). Диагноз а-талассемии можно подтвердить только при изучении биосинтеза цепей глобина invitroв ретикулоцитах. УЗИ: увеличение печени и селезёнки со значительным повышением ультразвуковой плотности паренхимы, камни жёлчного пузыря. Рентгенограмма костей: остеопороз трубчатых костей, «волосатая» структура губчатых костей черепа. ВНУТРЕННИЕ БОЛЕЗНИ Глава 65 Серповидно-клеточная анемия Серповидно-клеточная анемия — наследственная гемоглобинопатия, получившая своё название по серповидной форме эритроцитов, циркулирующих в крови. Характеризуется умеренно выраженной хронической гемолитической ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА • Железодефицитная анемия. Общая картина периферической крови — ми-кроцитарная гипохромная анемия, анизоцитоз эритроцитов, высокий ре-тикулоцитоз. Увеличение содержания непрямого билирубина, увеличение печени и селезёнки, нормальное или повышенное содержание сывороточного железа и активности ЛДГ характерны для талассемии. Приём железа при железодефицитной анемии повышает содержание ретикулоцитов, при талассемии он противопоказан. • При АИГА не бывает выраженного вторичного гемохроматоза, положительна прямая проба Кумбса. В диагностике помогает сбор наследственного анамнеза (развитие гемолиза на фоне заболевания, приёма медикаментов), выявление циркулирующих AT. • Наследственный сфероцитоз, как и талассемии, характеризуется гемолитическими кризами с раннего детства. В случае наследственного сфероцитоза анемия нормохромная, при микроскопии выявляют сфероциты. Для талассемии характерна гипохромная анемия и мишеневидность эритроцитов на фоне нормального или повышенного содержания сывороточного железа. ЛЕЧЕНИЕ • Единственный метод лечения — заместительная терапия эритроцитной массой и спленэктомия. Переливают отмытые эритроциты. Показания к трансфузии — прогрессирующее снижение содержания НЬ менее 65 г/л, тяжёлое состояние больного. • С целью профилактики гемосидероза, вызванного многочисленными гемотрансфузиями, применяют комплексоны дефероксамин (десферал) 0,5—1 г/сут в/в капельно со скоростью 15 мг/кг/ч. Наиболее эффективно круглосуточное введение препарата в сочетании с аскорбиновой кислотой. По показаниям применяют анальгетики, антибиотики. • При тяжёлой форме показана трансплантация костного мозга при наличии HLA-совместимого донора и отсутствии выраженного гемосидероза. • Хирургическое лечение (спленэктомия) эффективно при гемоглобинопатии Н, при которой, помимо неэффективного эритропоэза, развивается активный гемолиз, происходящий преимущественно в селезёнке. ТЕЧЕНИЕ И ПРОГНОЗ Ранний тяжёлый гемолиз приводит к анемии и гипоксии, что неблагоприятно отражается на развитии ребёнка. При большой талассемии больные редко доживают до 20 лет. Неблагоприятен прогноз при а-талассемии, протекающей с полным отсутствием синтеза а-цепи; частых поддерживающих трансфузиях; раннем развитии гемохроматоза печени и селезёнки; частых и тяжёлых сопутствующих инфекционных заболеваниях. Наиболее благоприятный прогноз при бессимптомной форме гетерозиготной /3-талассемии. Анемии анемией, рецидивирующими острыми болевыми кризами и повышенной восприимчивостью к инфекционным заболеваниям (главным образом Streptococcuspneumoniae). Причиной заболевания служит патологический ген (Э£), формирующий аномальный HbS, в молекуле которого вместо глутаминовой кислоты в 6-м положении /3-цепи находится валин. Заболевание диагностируют у 1% афро-американцев, часто встречают в Азербайджане и Дагестане. ПАТОГЕНЕЗ HbS в условиях гипоксии полимеризуется с формированием длинных цепей, изменяющих форму эритроцитов (они становятся серповидными). Серповидные эритроциты вызывают увеличение вязкости крови, стаз, создают механическую преграду в мелких артериолах и капиллярах, приводя к ишемии (с чем связаны болевые кризы). Кроме того, серповидные эритроциты менее устойчивы к механическим воздействиям, что приводит к их гемолизу. Массивное разрушение клеток активирует систему свёртывания крови. Повышается тром-бообразование. Тромбы мелких сосудов приводят к ишемии тканей (например, костного мозга, миокарда, нервной ткани). КЛИНИЧЕСКАЯ КАРТИНА Первые признаки заболевания (так же, как и при других наследственных гемолитических анемиях) — анемия, гемолитические кризы — появляются через несколько месяцев после рождения ребёнка, когда уровень HbF снижается. Это связано с тем, что растворимость HbS значительно снижается в условиях гипоксии, а кровь новорождённых насыщена HbF, обладающего большим сродством к кислороду и не имеющего патологической /3-цепи. Наиболее тяжело протекает гомозиготная форма серповидно-клеточной анемии. Признаки гемолиза: умеренная желтуха, увеличение печени и селезёнки. Увеличение селезёнки (вследствие разрушения клеток) сменяется её сокращением вследствие повторных инфарктов. Гипербилирубинемия приводит к холелитиазу. Ишемия тканей приводит к образованию трофических язв в области голеней и лодыжек, асептическим некрозам костей (например, головки бедренной кости), остеомиелиту, кардиалгиям, аритмиям, нарушениям со стороны ЦНС (от энцефалопатии до острого нарушения мозгового кровообращения), появляется болезненность суставов, припухлость кистей, стоп. Нарушается формирование скелета (удлинённые конечности, высокий суженный с утолщённым лобным швом в виде гребня череп, изменены зубы). Возникает отставание в физическом развитии (особенно у мальчиков), отставание в умственном развитии, приапизм. • В период гемолитического криза повышается температура тела, развивается выраженный болевой синдром: боли могут возникнуть в любых органах и системах за счёт их ишемии, боли в левом подреберье за счёт растяжения капсулы селезёнки. • Тяжёлая анемия (НЬ < 60 г/л) усугубляется PV В19-апластическим кризом, развитием инфекционных осложнений и геморрагического синдрома (кровотечения из слизистых оболочек, внутренние кровоизлияния). Гетерозиготная форма гемоглобинопатии протекает бессимптомно и проявляет себя лишь в условиях ишемии, провоцирующей тромбозы (тромбозы у летчиков при полётах на негерметизированных самолётах, у подводников, тромботические осложнения во время наркоза, тромбозы при значительных физических нагрузках, особенно в условиях высокогорья). ВНУТРЕННИЕ БОЛЕЗНИ Глава 65 ЛАБОРАТОРНАЯ И ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА • Общий анализ крови: анемия (НЬ около 80 г/л), цветовой показатель близок к единице, средний эритроцитарный объём > 75 мкм3, ретикулоцитоз, лейкоцитоз с нейтрофильным сдвигом лейкоцитарной формулы влево, тромбоцитоз, СОЭ в норме или снижена. • Мазок периферической крови (рис. 65-10 на вклейке): эритроциты в форме серпа (дрепаноциты), мишеневидные эритроциты, полихромазия. Следует отметить, что в обычном мазке крови серповидность не видна. Для её выявления устраняют кислород путём фиксирования мазка парафином с последующей суточной инкубацией или используют «пробу жгута» — накладывают жгут на основание пальца, из которого берут кровь на анализ, создавая таким образом местную выраженную гипоксию. • Биохимический анализ крови: повышены концентрация непрямого билирубина и активность ЛДГ в сыворотке крови. • Биохимический анализ мочи: обнаруживают уробилин, при тромбозах сосудов почек развивается гематурия. • Пункция костного мозга: гиперплазия эритроидного ростка костного мозга. • Специальный метод исследования: обнаружение полимеризованного HbS при электрофорезе НЬ, повышение осмотической резистентности эритроцитов. • УЗИ: увеличение печени, конкременты, увеличение (на поздних стадиях — уменьшение) селезёнки, камни жёлчного пузыря. • Рентгенограмма костей: «волосатая» структура костей черепа, остеопороз трубчатых костей. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Серповидно-клеточную анемию необходимо дифференцировать с другими наследственными гемолитическими анемиями (наследственным микросфе-роцитозом, талассемиями, сидеробластной анемией). Всех их объединяют раннее начало заболевания, гемолиз, приводящий к развитию анемии, гепа-тоспленомегалия и т. д. Помимо некоторых клинических особенностей (при серповидно-клеточной анемии — выраженные признаки ишемического поражения органов), в диагностическом плане важна морфологическая оценка эритроцитов. Обнаружение в мазке серповидных эритроцитов, а также определение HbS в крови свидетельствуют о серповидно-клеточной анемии. ЛЕЧЕНИЕ В период гемолитического криза больных госпитализируют, согревают (так как при низкой температуре симптомы выражены сильнее). Назначают ацетилсалициловую кислоту в дозе 0,5 г 2 раза в день; препараты, улучшающие микроциркуляцию; при развитии инфекционных осложнений — антибиотики. Обеспечивают достаточным количеством жидкости. При тяжёлой анемии переливают эритроцитную массу. При развитии тромбозов вводят гепарин в дозе 1000 ЕД/ч в/в капельно круглосуточно. Трансплантация костного мозга редко даёт хорошие результаты. При PV В19-инфекции назначают внутривенно иммуноглобулин в дозе 1-3 г/сут в течение 1 нед. Анемии ТЕЧЕНИЕ И ПРОГНОЗ Анемия радикально не излечима. На втором десятилетии жизни количество кризов уменьшается, но осложнения возникают более часто. Некоторые пациенты умирают в детстве от некротических осложнений или сепсиса. Большинство больных доживают в среднем до 50 лет. Факторы, ухудшающие прогноз: частые апластические кризы; тяжёлые инфекции (сепсис); гипербилирубине-мия с развитием желчнокаменной болезни; развитие осложнений (асептический некроз головки бедренной кости и другие некротические осложнения, расстройства ЦНС, кардиомегалия, ретинопатия, гемосидероз). Клинический пример Больная С, 34 лет, поступила в гематологическое отделение в связи ухудшением состояния на фоне остро протекающей двусторонней пневмонии. Больна в течение 2 нед. На фоне проводимого амбулаторного лечения (ампициллин по 500000 ЕД в/м 4 раза в сутки, антигистаминные, отхаркивающие средства, общеукрепляющая терапия) была отмечена положительная динамика. На 14-й день лечения — повторное повышение температуры, возобновление одышки, слабость, головокружение. Объективно. При осмотре обращает на себя внимание желтушность кожных покровов на общем бледном фоне, иктеричность склер. Тахипноэ (36 в минуту). В лёгких дыхание проводится по всем полям, хрипов нет. Тоны сердца приглушены. Живот мягкий, пальпируется селезёнка у края рёберной дуги; печень выступает из-под края рёберной дуги на 2 см, болезненная. Стул и диурез не нарушены. Был сделан общий анализ крови — нормохромная анемия (эритроцитов 2,1 • 1012/л, НЬ 60 г/л). При микроскопии выявлены пойкилоци-тоз, «монетные столбики». Предварительный диагноз: гемолитическая анемия. Результаты дополнительных исследований (билирубинемия, повышение ЛДГ, уробилинурия, гемоглобинурия) подтвердили гемолиз. Проведены дифферен-цировочные тесты — осмотическая резистентность эритроцитов не изменена, проба Кумбса положительная. Таким образом, на основании анамнеза заболевания, лабораторных данных и пробы на выявление AT к эритроцитам поставлен окончательный диагноз: аутоиммунная гемолитическая анемия, острое течение. Лечение. Возможно, гемолиз в данном случае индуцирован бактериальной инфекцией, либо антибиотиками, или сочетанным воздействием двух факторов. Перед началом лечения была отменена вся предыдущая терапия. При поступлении дан парацетамол; с заместительной целью, учитывая тяжёлое состояние больной, проведена трансфузия отмытых эритроцитов по 250 мл, на следующий день процедура повторена. Назначен преднизолон по 60 мг/сут (1 мг/кг) внутрь. На 3-й день уровень НЬ поднялся до 73 г/л, состояние улучшилось, исчезла одышка. После 8 дней гормонотерапии, учитывая быструю положительную динамику, преднизолон решено постепенно отменить. На 14-й день пребывания в стационаре больная выписана в удовлетворительном состоянии. Из клинических признаков заболевания сохранялись незначительная бледность кожи, гепатомегалия. Уровень НЬ при выписке 118 г/л. Рекомендовано наблюдение гематологом по месту жительства в течение 3 мес. В данной клинической ситуации первые проявления АИГА можно было ошибочно принять за обострение фонового заболевания (острой пневмонии), так как для обоих состояний характерны одышка, повышение температуры ВНУТРЕННИЕ БОЛЕЗНИ |
