ФТИЗИОПУЛЬМОНОЛОГИЯ. Учебник для вузов Рекомендуется Учебнометодическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебника для студентов медицинских вузов
 Скачать 3.97 Mb. Скачать 3.97 Mb.
|
|
ГЛАВА 16 ТУБЕРКУЛЕЗ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ КЛАССИФИКАЦИЯ КЛИНИЧЕСКИХ ФОРМ ТУБЕРКУЛЕЗА ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ Основные клинические формы специфического поражения полости рта и области, с которыми может встретиться врач- стоматолог, определены действующей клинической классификацией туберкулеза (приказ МЗ РФ №109 от 21 марта 2003 года). В скобках приведены! шифры по Международной классификации болезней (МКБ) 10, где туберкулез обозначен под шифрами А15 — А19: Туберкулез других органов дыхания (А15.8 — подтвержденный бактериологически и гистологически; А16.8 — без упоминания о бактериологическом или гистологическом подтверждении).
Туберкулез других органов и систем.
• Туберкулез прочих органов: туберкулез слюнных желез (А18.8). Из числа больных с туберкулезом челюстно-лицевой области к выделяющим МБТ (МБТ+) причисляют лиц, у которых МБТ обнаруживают в отделяемом свища, мазках со слизистой оболочки, в биоптатах. Кроме МБТ, заболевание может вызывать вакцинный штамм БЦЖ (М. tuberculosisbovinesBCG),что встречается удетей со значительно сни -женной резистентностью (так называемые БЦЖиты). После перенесенного туберкулеза чаще всего остаются остаточные явления — рубцовые изменения в различных органах и их последствия, обызвествление и др., состояние после оперативного вмешательства. Отдельно стоят так называемые параспецифические воспалительные реакции («малые» туберкулезные изменения), наблюдающиеся после заражения туберкулезом, особенно у детей. Эти изменения развиваются в тканях, сопровождаясь различными клиническими синдромами или «масками» первичной туберкулезной инфекции (полиаденопатия, узловатая эритема, фликтенулезный кератоконъюнктивит, полиартрит, хей-лит, заеды и др.). Туберкулезные поражения полости рта встречаются редко, однако врач-стоматолог должен знать клинические проявления данной патологии, принципы диагностики и лечения. ТУБЕРКУЛЕЗ СЛИЗИСТОЙ ОБОЛОЧКИ РТА Заболевание различной локализации проявляется в виде специфического поражения самой слизистой, поражения слизистой оболочки и красной каймы губ в форме туберкулезной волчанки, реже в форме милиарноязвенного туберкулеза. Туберкулезные поражения слизистой оболочки рта могут наблюдаться у % взрослых больных туберкулезом органов дыхания. Патогенез и патоморфология. Заболевание в основном возникает вто- рично при эндогенной инфекции у больных, страдающих различными формами туберкулеза легких, гортани или кожи, сопровождающихся массивным выделением с мокротой, а также в результате распро- странения гематогенно, спутогенно или лимфогенно из других органов, главным образом дыхания и пищеварения (интраканикуляр- ный путь), а также вследствие контактного перехода на слизистую обо- лочку рта. Первичные туберкулезные поражения крайне редко встречаются в полости рта. Наличие язвы на слизистой оболочке может быть единственным проявлением туберкулезного процесса при проникновении МБТ через поврежденную слизистую оболочку. Патоморфологически при туберкулезе слизистой оболочки происхо- дит образование типичных эпителиоидных бугорков с гигантскими клет- ками и пролиферацией соединительной ткани, особенно выраженной при преимущественно продуктивном типе воспалительной реакции. Образование очагов творожистого некроза, распада, отека окружающих тканей характеризует преимущественно экссудативный тип реакции. Эпителиоидные бугорки чаще лежат поверхностно и непосредственно под эпителием с круглоклеточной инфилтрацией. Вследствие творожистого распада при прогрессирующем развитии инфильтратов образуются язвы, как и вследствие активного пролиферирующего роста грануляционной ткани, разрушающей эпителий. При преимущественно некротическом типе реакции отторгаются большие участки ткани вместе с эпителием, в результате чего образуются большие глубокие язвы. Гистологически они характеризуются сплошным или гнездным отсутствием эпителия. По краям язв эпителий истончен либо утолщен, метаплазирован, иногда дает отростки в подлежащую ткань. В целом патологический процесс поражает слизистую оболочку полости рта, десны, щеки, твердое и мягкое небо, язык, красную кайму губ. Клиническая картина. Симптомы туберкулеза рта различны в зависимости от остроты, характера, формы и локализации процесса. Клинически они характеризуются рядом общих функциональных расстройств организма, свойственных туберкулезной интоксикации, и локальной симптоматикой, включающей в себя проявления легочного поражения и непосредственно картину туберкулеза слизистой оболочки рта. Визуальные проявления характеризуются полиморфизмом и отсутствием каких-либо признаков, характерных исключительно для туберкулезного поражения. Основными клинико-морфологическими формами туберкулеза слизистой оболочки рта являются инфилътративная и язвенная. Инфильтрат может быть ограниченным или распространенным. Иногда имеет характер опухоли (туберкулема). Инфильтрат может быть плотным, мягким, студенистым с гладкой или грануляционной поверхностью. Цвет туберкулезного инфильтрата варьирует от ярко-красного при острых, преимущественно экссудативных, формах, до серого с соответствующими переходными оттенками. Туберкулезные язвы имеют вид небольших трещин, скрывающихся иногда в складках слизистой оболочки рта, или обширных изъязвлений, сопровождающихся отеками с высыпанием милиарных сероватожелтых узелков. Дно язв большей частью представляет кро воточащую поверхность, усеянную мелкими зернистыми грануляциями. Края язв неровные, чаще мягкие, но могут быть и плотноватыми (рис. 16.1). V • Рис. 16.1. Язвенная форма туберкулеза слизистой оболочки рта Болезненность при различных формах туберкулезного поражения отдельных частей полости рта весьма умеренная, зависит от локализации процесса и возникает как самостоятельное явление или при жевании пищи. При острых и подострых вариантах течения болезни регионарные лимфатические узлы в большинстве случаев плотноватые, увеличенные, болезненные. 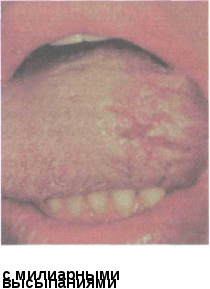 Туберкулез языка является частой локализацией туберкулезного инфекционного процесса в полости рта. Туберкулезный очаг чаще поражает корень языка и может развиваться как изолированная форма или возникать при непосредственном распространении специфического процесса из гортани или миндалин. При осмотре отмечают гиперемию, инфильтрацию с отечностью отдельных участков или всего корня языка. При дальнейшем прогрессировании процесса образуются одиночные или разбросанные язвочки или обширный язвенный процесс с отечностью слизистой оболочки и высыпанием милиарных узелков (рис. 16.2). При этом язык увеличивается. Больные отмечают неудобства при жевании, глотании; нарушается артикуляция, речь становится невнятной. Появляется обильное слюнотечение, неприятный вкус во рту, извращение вкусовой чув- Туберкулез языка является частой локализацией туберкулезного инфекционного процесса в полости рта. Туберкулезный очаг чаще поражает корень языка и может развиваться как изолированная форма или возникать при непосредственном распространении специфического процесса из гортани или миндалин. При осмотре отмечают гиперемию, инфильтрацию с отечностью отдельных участков или всего корня языка. При дальнейшем прогрессировании процесса образуются одиночные или разбросанные язвочки или обширный язвенный процесс с отечностью слизистой оболочки и высыпанием милиарных узелков (рис. 16.2). При этом язык увеличивается. Больные отмечают неудобства при жевании, глотании; нарушается артикуляция, речь становится невнятной. Появляется обильное слюнотечение, неприятный вкус во рту, извращение вкусовой чув-Рис. 16.2. Язвенный туберкулез языка ствительности. В связи с анатомо-физиологическими особенностями туберкулез кончика и тела языка отличается от поражения корня в клиническом проявлении. Основными формами также являются инфильтративная и язвенная. Чаще поражаются кончик и боковые поверхности языка, реже — верхняя поверхность. Субъективные симптомы могут быть мало выражены, особенно при трещинах языка, скрывающих в складках язву. При выраженном экс-судативном компоненте воспаления возникают резкая боль, слюнотечение, затрудненное движение языка. Из-за сильной боли нарушается артикуляция, речь становится невнятной, прием пищи для пациента затруднен до такой степени, что он отказывается от еды. Иногда процесс протекает и без выраженного болевого синдрома. В начале процесса образуется плотноватый инфильтрат, который в дальнейшем, распадаясь, трансформируется в язву. Возможны высыпания милиарных узелков. При преимущественно продуктивном характере процесса язвы обычно выполнены грануляциями, сравнительно ограничены и малоболезненны. Туберкулез твердого и мягкого неба. Проявления самые разнообразные — от поверхностных, ограниченных в виде трещинообразных язвочек с незначительной инфильтрацией, особенно на мягком небе, до обширного бугристого папилломатозного инфильтрата с характерными неровными язвами. Начальные формы имеют вид ограниченного гипе-ремированного участка слизистой оболочки, в центре которого иногда просвечивает желтовато-белое пятнышко без нарушения целости эпителия. При острых, преимущественно экссудативных, поражениях глотки мягкое небо гиперемировано, инфильтрировано и усеяно милиарными узелками, на месте которых вскоре появляются язвочки. Туберкулез слизистой оболочки губи щек редко бываетизолированным, встречаясь чаще в комбинации с туберкулезным поражением верхних дыхательных путей и органов рта. Форма поражения чаще всего язвенная; частая локализация — углы рта. В острой фазе обычно наблюдается значительная болезненность, отечность губ с высыпанием милиарных узелков. Туберкулез десен изолированно наблюдается редко. В области туберкулезного поражения ткань десны сначала набухает, становится очень рыхлой, болезненной, гиперемированной и кровоточащей. В дальнейшем при прогрессировании процесса образуется туберкулезная язва со значительно выраженными грануляциями. Туберкулез слизистой оболочки рта и красной каймы губ проявляется в форме туберкулезной волчанки. Процесс на слизистой оболочке полости рта у 75% пациентов сочетается со специфическим поражением кожи лица. Туберкулезный процесс распространяется с кожи носа на красную кайму верхней губы. Затем поражается и слизистая оболочка рта. Иногда встречается изолированное поражение только красной каймы верхней губы. Наиболее типичная локализация туберкулезных очагов — слизистая оболочка верхней губы, альвеолярные отростки верхней челюсти, область фронтальных зубов, твердое и мягкое небо. Первичным элементом туберкулезной волчанки является бугорок (люпома), представляющий собой ограниченное безболезненное образование величиной 1—3 мм, желтовато-красного цвета. Бугорки образуются на периферии очага поражения, могут сливаться, формируя очертания папиллом. Затем центр очага разрушается и образуется первичная туберкулезная язва с мягкими узурчатыми краями. Язва неглубокая, малоболезненная; дно покрыто желто-красным налетом, по цвету напоминающим малину. Для туберкулеезной волчанки характерен ряд симптомов:
При локализации туберкулезного процесса на слизистой оболочке альвеолярного отростка разрушается костная ткань межзубных перегородок, зубы становятся подвижными до 2—3-й степени. На красной кайме губ туберкулезная язва покрывается кровянисто-гнойными корками; пораженная губа отечна, увеличена в размерах, имеет трещины и болезненна (рис. 16.3). При процессе, протекающем без изъязвлений, может образоваться гладкий атрофический рубец. В местах изъязвлений рубцы плотные, формируются спайки между слизистой оболочкой и подлежащими тка- нями. Туберкулезная волчанка на губе приводит к деформации губы, за- труднению приема пищи, искажению речи. Течение хроническое, без лечения процесс может продолжаться несколько лет с образованием вы- раженных изменений. Регионарные лимфатические узлы уве- личены, плотные (рис. 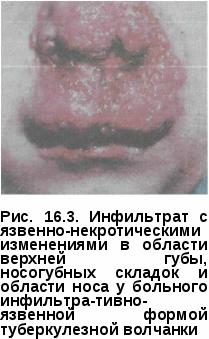 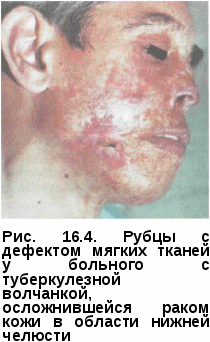 К осложнениям туберкулезной волчанки относятся рожистое воспаление, кандидоз. На слизистой оболочке рта в 1-10% случаев язвы, которые перерождаются в люпус-карциномы. Милиарно-язвенный туберкулез — редко встречающаяся форма специфического поражения слизистой оболочки рта, также сочетающаяся с туберкулезом кожи. Туберкулез кожи и подкожной клетчатки патогенетически связан с периодом заболевания. Общепринятой классификации туберкулеза кожи нет. К так называемым первичным поражениям обычно ликвативный туберкулез, первичную и вторичную скрофулодерму. К диссеминированным — папуло-некротический туберкулез, уплотненную эритему, лишай золотушных. Туберкулез кожи и подкожной клетчатки в форме вторичных поражений включает в себя плоскую, гипертрофическую, язвенную волчанку, бородавчатый и милиарно-язвенный туберкулез. Диагностика. Большую роль играет правильный сбор анамнеза (сведения о контакте с больными туберкулезом, перенесенном в прошлом туберкулезе любой локализации, нахождение под наблюдением противотуберкулезного диспансера). Обязательны рентгенологическое исследование легких для выяв ления активных специфических изменений или следов перенесенного туберкулеза; постановка туберкулиновой пробы Манту с 2 ТЕ ППД-Л. При подозрении на туберкулез показаны троекратное микроскопичес- кое исследование гнойного отделяемого язвы или мазка-отпечатка язвы по обнаружения диагностическая биопсия края язвы для гистологического и бактериологического исследования. При изучении биоптатов слизистой или кожи для подтверждения туберкулезной этиологии наряду с гистологическим исследованием показана ПЦР. В неясных случаях, когда методы диагностики не дают достаточных оснований для исключения или подтверждения туберкулезной природы процесса, при отсутствии у пациента легочного туберкулеза проводят пробные курсы лечения противотуберкулезными препаратами, комбинацией изониазида, рифампицина пиразинамида и этамбутола (III режим химиотерапии). ТУБЕРКУЛЕЗ МИНДАЛИН, ТУБЕРКУЛЕЗ ГЛОТКИ Эти локализации туберкулеза изолированно друг от друга встречаются крайне редко и сопровождают подострый диссеминированный или прогрессирующий фиброзно-кавернозный туберкулез легких. Патогенез и патоморфология. Поражение миндалин и глотки возникает при гематогенном и лимфогенном заносе МБТ. Основными формами являются инфильтративная и язвенная. Редко встречается туберкулезная волчанка глотки и миндалин как осложнение туберкулезной волчанки кожи. Для волчанки характерна инфильтративно-узелковая форма (реже язвенная) и наличие рубцов. Клиническая картина. Основные симптомы — затруднение носового дыхания, першение в горле, болезненность при глотании, переходящие в дальнейшем в дисфагию, осложненную поперхиванием. При осмотре определяется увеличение миндалин, чаще одностороннее, без отделяемого в криптах. Они имеют мягкоэластичную консистенцию. Носовые раковины выглядят набухшими. При зад не глоточных туберкулезных абсцессах наряду с затрудненным болезненным глотанием наблюдается и стенотическое дыхание. При форме слизистая оболочка утолщена, фол- ликулы гипертрофированы. Инфильтрация в области лимфоидных фолликулов глотки мало склонна к распространению и деструкции. Язвенная форма наблюдается в виде поверхностного изъязвления ограниченных участков, покрытых серорозовыми грануляциями. Часто в процесс вовлекаются лимфатические узлы шеи, становящиеся увеличенными и болезненными. При туберкулезной волчанке инфильтраты в глотке, на миндалинах и дужках имеют вид отдельных скоплений мелких или крупнозернистых серорозовых узелков, грануляций. Туберкулезная волчанка глотки протекает безболезненно, течение ее длительное, склонное к заживлению — рубцеванию. Диагноз. Анализируют все входящие в обязательный диагностический минимум компоненты: анамнез, клинические данные, результаты рентгенологического исследования легких, туберкулиновые пробы. Окончательно верифицировать диагноз позволяет гистологическое и бактериологическое исследование. ТУБЕРКУЛЕЗ КОСТЕЙ И СУСТАВОВ ЛИЦЕВОГО ЧЕРЕПА К данной локализации костно-суставного туберкулеза относятся спе- цифические поражения лобной и скуловой костей, верхней и нижней челюсти, сустава. К проявлениям альвеоляр- ной формы заболевания челюстей относят туберкулез околозубных тканей, в том числе и костной альвеолы. Патогенез и патоморфология. Возникновение специфического поражения в костях связано с гематогенным и лимфогенным заносом в них Первичный очаг туберкулезного остита, представляющий скопление эпителиоидных и гигантских клеток Пирогова-Лангханса, может длительно существовать бессимптомно, но при неблагоприятных условиях наступает прогрессирование процесса. В дальнейшем очаг ограничивается соединительной тканью или подвергается творожисто-некротическому распаду, что ведет к деструкции кости с образованием костной каверны. Творожистый некроз расплавляется и образуется туберкулезный, или натечный, абсцесс. Поражение височно-нижнечелюстного сустава происходит при про-грессировании туберкулеза нижней челюсти. Деструктивные изменения в суставе приводят к деформации и изменению его функции вследствие нарушения нормального соотношения суставных поверхностей, образованию Рубцовых спаек. Проявлением хронического периодонтита у больных туберкулезом является деструкция костной ткани у верхушки корня зуба, что объясняется нарушением обменных процессов у этих пациентов, ведущим к быстрой декальцинации зубов и костей. При туберкулезном периодонтите также утрачивается способность к отграничению процесса в кости. Туберкулезлобнойкости проявляется ограниченной иразлитойдеструк-цией с преимущественным поражением внутренней пластинки. Начало туберкулезного процесса в костях черепа характеризуется отсутствием боли. Течение процесса медленное, но упорно прогрессирующее. С течением времени больные начинают жаловаться на тупую головную боль и на боль при надавливании на отдельные участки черепа. Постепенно на голове появляется флуктуирующая припухлость, достигающая иногда довольно значительных размеров. Если гной выходит под кожу, образующийся нарыв прощупывается в виде мешка с вялыми стенками, наполненного легко подвижной жидкостью. При надавливании на абсцесс размеры его в случае сквозного прободения кости заметно уменьшаются из-за перемещения гноя в полость черепа. Иногда на месте абсцесса пальпируется небольшое углубление в кости. При зондировании образовавшегося свища зонд нередко упирается в обнаженную кость или секвестр. При перфорационной форме зонд проникает в полость черепа. В неосложненных случаях общее состояние больных остается хорошим. К врачу пациенты обычно обращаются не из-за боли, а лишь после того, когда прощупывают на голове одну или несколько припухлостей. В редких случаях процесс в костях черепа клинически проявляется как туберкулезный менингит. После отхода секвестра явления менин-гизма исчезают. Рентгенологическая картина. На рентгенограммах туберкулезное поражение костей черепа представляется в виде отдельных очагов деструкции различной формы и размеров с нечеткими контурами. Довольно часто на рентгенограмме удается выявить секвестр и даже сквозное прободение кости. Также возможно обнаружить участок окостенения надкостницы на уровне очага. Туберкулез скуловойкости характеризуется клинически появлением отека и покраснением верхнего и нижнего век. В дальнейшем на месте очага образуется абсцесс, который вскоре вскрывается, оставив после себя свищ. Процесс заканчивается образованием спаянного с костью рубца, подтягивающего и выворачивающего веко. Рентгенологическая картина при туберкулезе скуловой кости выявляет обычно один или несколько мелких неглубоких очагов, на фоне которых проецируются тени секвестров. Туберкулез челюстей встречается весьма редко. Наибольшие клинические проявления дает туберкулез нижней челюсти, проявляющийся в двух формах:
Поражение нижней челюсти отличается медленным течением и постепенно нарастающими болями. Один из участков челюсти утолщается, затем, как правило, появляется «холодный» абсцесс. В это время больных начинает беспокоить расстройство жевания вследствие невозможности открывания рта до физиологических размеров. Образуется воспалительная контрактура жевательных мышц. При появлении абсцесса на уровне височной кости открывание рта резко ограничивается. Свищи со скудным отделяемым, выбухающими грануляциямии и небольшими секвестрами являются постоянными спутниками туберкулеза нижней челюсти. С переходом воспаления на височно-нижнечелюстной сустав заболевание переходит во вторую фазу. Развивается реактивный сино-вит с нарушением функции сустава. Прогрессирующий артрит—распространение туберкулезного процесса за пределы суставных концов костей — на синовиальную оболочку. Проявляется припухлостью сустава, выпотом в полость сустава. Рентгенологически определяются очаги деструкции (чаще одиночные), открытые в полость сустава. В разгар туберкулезного артрита возникают воспалительные и деструктивные явления в суставе, сильные боли, ограничение движений с образованием контрактур. Возможно появление абсцессов и свищей. Хронический деструктивный артрит — тяжелое поражение сустава с субтотальным или тотальным разрушением суставных поверхностей, грубой деформацией, контрактурой. Когда туберкулезный процесс затихает, воспаление уменьшается, развиваются рубцы, метатуберкулезный артроз, преобладают изменения дегенеративного характера, может нарушаться функция сустава. Рентгенологическая картина при туберкулезе челюстей полиморфна. Часто выявляются выраженный остеопороз, деструкция кости, образование секвестра. При поражении височно-нижнечелюстного сустава определяется сужение суставной щели, нечеткость и неровность контуров суставной поверхности, более глубокая деструкция суставных концов костей. Туберкулезтканейпериодонта. Заболеваниетуберкулезной этиологии с поражением околозубных тканей объединяют патологические процессы, затрагивающие десны, пародонт, периодонт и костные альвеолы. Периодонтит — воспалительно-деструктивное поражение тканей пародонта в области верхушки корня. Воспаление тканей пародонта, окружающих корень зуба, называется пародонтит. У пациентов с костносуставным и легочным туберкулезом установлена большая распространенность и интенсивность кариеса зубов, заболеваний пародонта. Частота специфического околозубного воспалительного процесса зависит от клинической формы и длительности туберкулезного процесса. Отмечается увеличение количества кариозных осложнений. Воспаление пульпы зубов у больных туберкулезом легких в большинстве случаев протекает в хронической форме, а среди проявлений хронического апикального периодонтита преобладают гранулемы. У большинства больных (более 90%) туберкулезный периодонтит протекает бессимптомно, что объясняется деструкцией нервных волокон под действием токсинов МВТ. Апикальные гранулемы туберкулезной этиологии протекают незаметно и обнаруживаются случайно в процессе санации полости рта (рис. Приблизительно в 2% случаев периодонтит осложняется одонтоген-ным абсцессом. Пациенты отмечают умеренно выраженную постоянную боль в зубе, усиливающуюся при надкусывании, недомогание, повышение температуры тела до фебрильной, головную боль. Выявляется отечность слизистой оболочки по переходной складке, увеличение регионарных лимфоузлов. Абсцессы отличаются вялым длительным течением. При осмотре слизистой оболочки в области проекции верхушки корня зуба, поражение которого явилось причиной возникновения 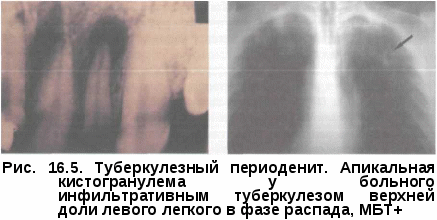 абсцесса, определяется выпячивание, слизистая оболочка над которым имеет синюшный оттенок. В области абсцесса обнаруживают свищ или рубец. При пальпации мягких тканей, окружающих пораженный зуб, на десне остается ямка от надавливания, которая является косвенным доказательством разрушения подлежащей костной ткани альвеолы. Зубы не выдерживают функциональных нагрузок из-за поражения тканей, фиксирующих зуб, и снижения его механической плотности и разрушаются. Рентгенологическая картина. Рентгенологические проявления в виде крупных (более 0,5 см) и средних (0,2—0,4 см) околозубных очагов у верхушки корня с нечеткими контурами свидетельствуют о прогрессирующем течении. Хроническое одонтогенное воспаление приводит к ухуд-шениию общего состояния больного туберкулезом. Диагностика. Туберкулез костей лица и черепа в подавляющем большинстве случаев сочетается с туберкулезом легких и крайне редко встречается как изолированное поражение. Рентгенологический метод является важным компонентом диагностики. Для туберкулеза характерна деструкция костной ткани с нечеткими контурами. Исследование гноя на МБТ при свищевых формах имеет важнейшее значение. Может быть применено бактериоскопическое исследование по Цилю-Нельсену, лю-минисцентная микроскопия, посев гноя на питательные среды, ПЦР. Нередко окончательный диагноз устанавливают путем оперативного вмешательства, так как оно является методом диагностики и лечения не только туберкулеза костей, но и тех заболеваний, с которыми приходится его дифференцировать — остеомиелита, опухолей и др. Диагностика туберкулезного периодонтита возможна при обнаружении в отделяемом свища МБТ или при гистологическом исследовании околозубной гранулемы после удаления зуба. Диагноз туберкулеза является абсолютно верифицированным, если:
ТУБЕРКУЛЕЗ СЛЮННЫХ ЖЕЛЕЗ Туберкулез слюнных желез — редко встречающаяся локализация, которая отмечается при отсутствии каких-либо активных специфических проявлений в других органах. Патогенез и патоморфология. Поражаются чаще околоушные (до 3% всех заболеваний, связанных с увеличением желез), реже — подчелюстные и подъязычные железы. В процесс могут вовлекаться и глубокие околоушные лимфатические узлы. Поражение обычно одностороннее, но бывает тотальным диффузным с образованием рассеянных казеозных очагов, также на месте железы может образоваться ограниченный «холодный» абсцесс со свищем. Специфические поражения слюнных желез относятся к наиболее трудно распознаваемым заболеваниям. Клиническая картина. Больные предъявляют жалобы на боль при глотании, сухость во рту. Отмечается медленное образование опухоли с воспалительными проявлениями или очагами размягчения, часто безболезненными; возможно образование свища с отделением густого сероватого гноя без запаха (рис. 16.6). Рентгенологическая картина. Показаниями к применению контрастной сиалографии являются: неприятные ощущения; нерезкая боль в области расположения слюнных желез; припухлость и уплотнение мягких тканей нижней челюсти; увеличение подчелюстных и шейных лимфа 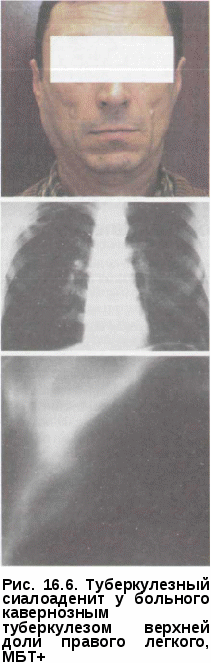 тических узлов; свищи; ничем не объяснимая длительная суб-фебрильная температура, сочетающаяся с одним из перечисленных симптомов. В качестве контрастных веществ используют масляные растворы органических соединений йода (йодопол). При контрастной сиалографии для опорожнения слюнных протоков от слюны перед введением контрастного вещества пациенту предлагают небольшой ломтик лимона. Вещество вводят в проток с соблюдением правил асептики и антисептики в положении больного сидя с запрокинутой назад головой. После введения в проток иглы с тупым концом на глубину не более 0,5 см под небольшим давлением вводят контрастное вещество в количестве 0,5—1,0 мл; иглу извлекают, а затем исследуемую область подвергают рентгенографии. Околоушную железу исследуют в прямой и боковой проекциях; подчелюстные и подъязычные — в аксиальной. Полученные сиалограммы сопоставляют с заранее сделанными снимками этих областей. К признакам туберкулезного сиалоденита относятся участки деструкции слюнных желез в виде полостей различной величины и формы; неравномерность размеров долек желез из-за атрофии и запус-тевания части их вследствие развития соединительной ткани; наличие обызвествлений. У некоторых боль- кавернозное поражение слюнных желез сопровождается формированием свищей. Диагностика. Обнаружение при рентгенологическом исследовании деформации слюнных протоков, обызвествлений и свищей лишь косвенно указывает на туберкулезную этиологию поражения. Окончательное подтверждение этиологии заболевания основывается на цитологическом и бактериологическом исследованиях материала, получаемого путем пункции той или иной железы и при гистологическом исследовании пораженной ткани (после поверхностной пародэктомии). Обнаружение или специфических гранулем с казеозным некрозом в центре делает диагноз абсолютно верным. ЛЕЧЕНИЕ ТУБЕРКУЛЕЗА ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ Туберкулез полости рта и челюстно-лицевой области — вторичное местное проявление общей инфекции организма, поэтому терапия пациентов комплексная и проводится в специализированных учреждениях. Терапевтические методы, применяемые в настоящее время, включают:
Выбор режима химиотерапии для больного с проявлением туберкулеза челюстно-лицевой локализации осуществляют в соответствии с четырьмя категориями пациентов (согласно приказу МЗ РФ № 109 от 21 марта 2003 г.) в зависимости от давности заболевания, распространенности туберкулезного процесса в легких, характера выделения МБТ и их чувствительности к препаратам. Местное лечение туберкулеза слизистой оболочки включает тщательную гигиену полости рта, как личную, так и профессиональную. Для местной терапии применяют растворимые формы двух основных противотуберкулезных препаратов (изониазид или рифамицин) в виде орошений или аппликаций. Изониазид (10% раствор, 5,0 мл) применяют в суточной дозе 5 мг/кг; рифамицин (рифогал) (ампулы 125 мг 1,0 мл) — в суточной дозе 125 мг. Длительность местного лечения 10—20 сут; дозу препарата, принимаемую системно, соответственно уменьшают. Показаны устранение травмирующих факторов и очагов хронической одонтогенной инфекции, обработка слизистой оболочки рта обезболивающими и антисептическими средствами. Местноелечение туберкулеза костей и суставов. В начальной стадии развития процесса проводят консервативное лечение противотуберкулезными препаратами. При осложнении процесса «холодным» абсцессом, свищами или секвестрами показано хирургическое вмешательство, характер и объем которого определяют индивидуально. Возможны ин-цизия, некроэктомия, трепанация черепа, вскрытие абсцесса и выскабливание его стенки. При поражениях диплоэ и наружной пластинки кости проводят некроэктомию. При сквозном прободении кости черепа рекомендуется трепанация и удаление грануляции с подлежащего участка твердой мозговой оболочки. Полученный при этом дефект костной ткани компенсируют протезом. Хирургическая операция при туберкулезе альвеолярного отдела челюсти сводится к поднадкостничной резекции и удалению пораженных зубов. Лечение туберкулезного паротита зависит отактивностивоспалитель-ного процесса. В острый период назначают противотуберкулезную терапию и десенсибилизирующие средства, инстилляцию протоков околоушной слюнной железы 10% раствором изониазида и рифамицина. В период ремиссии применяют комплекс лечебных мероприятий, включающих в себя электрофорез околоушных желез раствором галантами-на, йодида калия. При развитии обширного абсцедирования в слюнной железе показаны ее резекция или удаление. ОСОБЕННОСТИ ОКАЗАНИЯ СТОМАТОЛОГИЧЕСКОЙ ПОМОЩИ БОЛЬНЫМ ТУБЕРКУЛЕЗОМ ЛЕГКИХ Стоматологическая помощь больным туберкулезом оказывается при строгом соблюдении санитарно-противоэпидемического режима с применением средств, активных в отношении МВТ. Осмотр полости рта у больных активной формой туберкулеза и оказание им плановой стоматологической помощи проводят по направлению врача-фтизиатра после исчезновения или уменьшения симптомов интоксикации и при нормальной температуре тела. Плановую помощь оказывают через 2—4 мес от начала специфической химиотерапии, когда прекратилось выделение М БТ с мокротой. В связи со сниженной резистентностью организма у больных активной формой туберкулеза легких, проявляющейся увеличением накопления мягкого зубного налета и тяжести воспаления в тканях пародонта, стоматологическое лечение начинают с полноценной гигиены полости рта, ее санации, противовоспалительной терапии пародонтита, периодонтита, кариеса и профилактических антибактериальных мероприятий. У больных туберкулезом легких в рамках комплексной терапии по согласованию с фтизиатром и пациентом проводят эндодонтическое лечение зубов с хроническим апикальным периодонтитом при хорошо проходимых корневых каналах. Противопоказаниями к проведению лечения прежде всего являют- ся: хронический пародонтит с наличием степеней подвижности зуба и выраженной атрофии десны; значительные деструктивные изме- нения в периодонте и прилежащей костной ткани (радикулярные кисты и кистогранулемы); туберкулезные и другие язвеннонекротические про- цессы в области пораженного зуба. Зубы с пораженным туберкулезом периодонтом удаляют. Профилактика. Эффективное лечение легочного туберкулеза является основным в профилактике туберкулезных поражений челюстно-лицевой области. Следует своевременно лечить кариес и его осложнения, заболевания слизистой оболочки и пародонта, соблюдать гигиену полости рта. Меры противоинфекционной защиты врача-стоматолога На стоматологическом приеме встречаются пациенты с ослабленным иммунитетом, которые составляют группы повышенного риска как по передаче инфекции, зачастую не только туберкулезной, так и по восприимчивости к ней (лица, страдающие общесоматическими заболеваниями, получающие радио- и химиотерапию, находящиеся на учете в наркологическом, онкологическом, противотуберкулезном диспансерах). Неконтролируемое применение антибиотиков и химиотерапевтичес-ких препаратов привело к образованию полирезистентных штаммов микроорганизмов, которые поселились в больничной среде и представляют постоянный источник опасности как для пациента, так и для персонала. Врач-стоматолог, как и весь медицинский персонал, должны рассматривать каждого пациента как потенциального носителя инфекции и принимать все меры по предупреждению ее распространения, а также с целью обезопасить себя от инфицирования даже после контакта с больным туберкулезом. При сборе анамнестических данных у больного, обратившегося в стоматологическую поликлинику, следует выяснить, не страдает ли он хроническими заболеваниями органов дыхания (аденовирусные инфекции, бронхиты, воспаление легких, плеврит и др.). В качестве меры защиты можно рекомендовать обязательное представление пациентом при плановом посещении стоматолога результатов флюорографического исследования. Основными принципами работы во всех стоматологических учреждениях являются чистота и стерильность. Гигиенические мероприятия охватывают все помещения стоматологического кабинета. Самый высокий уровень гигиены соблюдают непосредственно в зоне лечения (первая зона), в которой находятся инструменты и материал, т. е. столик лечащего врача. Все поверхности в первой зоне лечения дезинфицируют перед началом рабочего дня и после каждого пациента. Границы зоны лечения образуют вторую зону. К ней относятся наконечники, воздушные пистолеты, отсасывающие шланги, светильники, плевательницы, краны и раковины. Их также обрабатывают дезодорирующими средствами после каждого пациента. Остальная часть кабинета — третья зона. Находящиеся в ней предметы и поверхности (стены, полы, двери, шкафы) не входят в соприкосновение со слизистыми оболочками пациента, загрязнение в этой зоне устраняют ежедневной уборкой и хорошей вентиляцией. Стерилизация — самый эффективный из имеющихся способов борьбы с перекрестной инфекцией, и его надо использовать всегда, когда это возможно. Именно поэтому поддержание стерильности рабочего инструмента имеет наиважнейшее значение как гарантия прерывания цикла переноса инфекции. Рекомендуемый цикл работы со стоматологическими инструментами после их использования состоит из ряда последовательных мероприятий. Нестерильные инструменты замачивают в специальном дезинфицирующем растворе. Все инструменты и лотки перед стерилизацией очищают моющим раствором. После сушки производят стерилизацию инструмента — выдерживание в сухожаровых шкафах согласно санитар- но-эпидемиологическим требованиям; обеспечивают хранение инструментов в стерильных условиях до момента их использования врачом-стоматологом. Рекомендуют полоскание рта пациентом перед началом лечения, что уменьшает содержание бактерий в любых аэрозолях, образующихся во время лечения. Применение воды снижает количество бактерий на 75%, а бактерицидный жидкостей — до 98%. Амбулаторную карту следует заполнять после окончания лечения, когда руки врача вымыты. Индивидуальные меры предосторожности. Персонал стоматологического отделения должен носить свежевыстиранную спецодежду. Свежий халат предохраняет от передачи микроорганизмов, накопившихся на личной одежде по пути на работу, а также защищает от переноса бактерий Перчатки, маска и защитные очки предохраняют от перекрестной инфекции. Перчатки необходимо надевать во время каждой процедуры, предварительно вымыв руки с дезинфицирующим средством. После процедуры, сняв перчатки, руки следует вымыть повторно. Для работы с пациентами используют одноразовые перчатки. При уборке применяют прочные резиновые перчатки, которые можно дезинфицировать и использовать повторно. Защитные очки предохраняют глаза от попадания продуктов распада обрабатываемых тканей и брызг. После каждого использования защитные очки дезинфицируют. Маски, закрывающие рот и нос, предохраняют от попадания патогенных микроорганизмов при вдыхании. Их необходимо менять через каждые 4 часа работы. Весь медицинский персонал обязан тщательно соблюдать правила личной гигиены. Следует воздерживаться от прикосновения к предметам и поверхностям, если это не требуется для данной процедуры. Нельзя касаться руками своего лица, волос, рта. Руки необходимо тщательно мыть с мылом, содержащим антимикробное средство, перед приемом каждого пациента и после него. Микротравмы кожи рук должны быть обработаны и закрыты. Перечисленные меры при их очевидной простоте и доступности являются высокоэффективными для достижения целей профилактики заболевания медицинского персонала в ходе проведения стоматологических манипуляций. |
