ФТИЗИОПУЛЬМОНОЛОГИЯ. Учебник для вузов Рекомендуется Учебнометодическим объединением по медицинскому и фармацевтическому образованию вузов России в качестве учебника для студентов медицинских вузов
 Скачать 3.97 Mb. Скачать 3.97 Mb.
|
|
ТУБЕРКУЛЕЗ И САХАРНЫЙ ДИАБЕТ Проблема сахарного диабета имеет особое значение для фтизиатрии. Это связано с тем, что пациенты, страдающие сахарным диабетом, заболевают туберкулезом легких в 5—10 раз чаще, чем не болеющие им. Болеют преимущественно мужчины в возрасте 20—40 лет. Туберкулез у большинства больных сахарным диабетом развивается как форма вторичного туберкулеза вследствие реактивации остаточных посттуберкулезных изменений в легких и внутригрудных лимфатических узлах. Возникновению и тяжелому течению туберкулеза легких способствуют изменения, обусловленные сахарным диабетом: снижение фагоцитарной активности лейкоцитов и другие нарушения в иммунологическом состоянии больного, ацидоз тканей, нарушение углеводного, жирового, белкового и минерального обмена, изменения реактивности организма. При развитии туберкулеза у таких больных выше вероятность экссу-дативно-некротических реакций в легких, раннего распада и бронхоген-ного обсеменения. Ввиду лабильности течения диабета, недостаточной компенсации нарушенных обменных процессов даже при эффективном лечении туберкулеза сохраняется наклонность к обострениям и рецидивам. Характеризуя в целом особенность течения туберкулеза при сахарном диабете, необходимо подчеркнуть, что клинические проявления и выраженность симптомов заболевания нередко зависят не столько от тяжести сахарного диабета как такового, сколько от степени компенсации эндокринного нарушения. При хорошей компенсации чаще встречаются ограниченные формы процесса и, наоборот, туберкулез, развившийся на фоне декомпенсированного диабета, протекает, как правило, с выраженной экссудативно-некротической реакцией. В настоящее время у больных сахарным диабетом чаще встречаются инфильтративный, фиброзно-кавернозный туберкулез и ограниченные поражения в виде туберкулемы легких. Прогрессирующее течение встречается только при неподдающемся лечению сахарном диабете, а также при поздно выявленном у этих больных туберкулезе. Ограниченные формы туберкулеза легких у больных сахарным диабетом протекают стерто. Слабость, снижение аппетита, потливость, субфебрилитет часто рассматривают как ухудшение течения сахарного диабета. Первыми признаками присоединения туберкулеза легких могут быть явления декомпенсации углеводного обмена (активный туберкулез повышает потребности в инсулине). Клиническая картина туберкулеза у больных сахарным диабетом харак- теризуется начальных проявлений даже при зна- чительных изменениях, выявляемых рентгенологически. Одной из осо- бенностей туберкулеза легких у больных сахарным диабетом является локализация в нижних долях легких. Нижнедолевая локализация тубер- кулезных изменений и множественные полости распада должны вызы- вать подозрение на наличие сахарного диабета. Клиническая картина туберкулеза легких также зависит от последовательности развития са- харного диабета и туберкулеза. Туберкулез, к которому присоединяется сахарный диабет, характеризуется большей остротой течения, протяженностью пораженных участков в легких, наклонностью к обострению и прогрессирующему течению. При излечении формируются большие посттуберкулезные изменения. Сахарный диабет, начавшийся до туберкулеза, отличается более частыми комами, большей склонностью к развитию диабетических ангио-патий. При анализе крови отмечают эозинопению, лимфопению и лим-фоцитоз, моноцитоз, умеренный нейтрофильный сдвиг формулы крови влево. Таким образом, гемограмма чаще всего соответствует воспалительному процессу в легких, но при тяжелом сахарном диабете может быть обусловлена диабетическим процессом и его осложнениями. Чувствительность к туберкулину у больных туберкулезом легких и сахарным диабетом снижена, особенно при тяжелом течении последнего, и часто гиперергическая в случаях, когда туберкулез развился раньше, чем сахарный диабет. Таким образом, туберкулез легких у больных сахарным диабетом отличается склонностью к прогрессированию, которое можно приостановить лишь своевременной длительной комплексной терапией в специализированных противотуберкулезных учреждениях. Практика показывает, что успех лечения туберкулеза высок только при условии компенсации обменных нарушений. Необходимо добиваться стабилизации содержания глюкозы крови при одновременном применении противодиабетических и противотуберкулезных препаратов. Проведение химиотерапии туберкулеза легких у больных сахарным диабетом затруднено в связи с наличием у этого контингента множественных осложнений диабета. Одним из наиболее ранних и тяжелых проявлений сахарного диабета, независимо от его типа, является диабетическая микроангиопатия, которая, являясь генерализованным процессом, поражающим всю микрососудистую систему организма, во многом определяет уровень и тяжесть его осложнений, летальность и инвалидиза-цию больных. повреждения эндотелия сосудов у больных сахарным ди- абетом весьма сложен и многокомпонентен. Значительную роль в его развитии играют иммунные механизмы аутоагрессии, снижение фаго- цитарной функции нейтрофилов. В связи с этим любой воспалитель- ный процесс на фоне диабета протекает атипично, со склонностью к хронизации процесса, торпиден к общепринятой терапии. Выражен- ность диабетических микроангиопатий (ретинопатии, нейро- и нефро- патии, атеросклероз аорты, коронарных, перифери- артерий и сосудов головного мозга, нарушение функции печени и др.) обусловливают плохую переносимость противотуберкулезных препаратов. При сахарном диабете I типа (инсулинозависимый) наиболее частыми осложнениями являются диабетическая нефропатия, требующая уменьшения дозы противотуберкулезных препаратов вдвое при ежедневном назначении или применения интермиттирующих режимов приема (3 раза в неделю). При сахарном диабете II типа (инсулинонезависимый) чаще наблюдаются диабетическая ретинопатия (возрастает риск ухудшения зрения при применении этамбутола) и полинейропатия, ухудшающая переносимость изониазида и приводящая к необходимости применения иных препаратов группы ГИ Н К, таких как фтивазид, метазид и феназид. Препаратом выбора здесь является феназид. Появление ацетона в моче может являться первым признаком токсического гепатита у больных сахарным диабетом и туберкулезом, особенно у лиц молодого возраста. Туберкулезное воспаление и противотуберкулезные препараты отрицательно влияют на инкреторную функцию поджелудочной железы и чувствительность к инсулину тканей организма. В связи с этим в процессе противотуберкулезной терапии неизбежно увеличивается потребность в инсулине: при диабете I типа до 60 ЕД/сут. У больных диабетом типа при распространенном туберкулезе назначают комплексную снижающую глюкозу крови терапию пероральными средствами и инсулином. Лечение проводят по соответствующим режимам химиотерапии, но с осторожностью назначают изониазид и аминогликозиды. Оптимальная комбинация при лечении впервые выявленных больных туберкулезом легких в сочетании с сахарным диабетом состоит из феназида, рифабу-тина, пиразинамида и этамбутола. В связи с наличием компонента в развитии и прогрессировании поздних диабетических осложнений, иммуностимулирующая терапия крайне опасна и непредсказуема при лечении диабета. В качестве иммунокорректора возможно применение полиок-сидония — отечественного иммуномодулятора, восстанавливающего фагоцитарную функцию нейтрофилов, а также обладающего выраженными дезинтоксицирующим, антиоксидантным и мембранопротектор-ным свойствами. В связи с повышенным риском заболевания туберкулезом легких больных сахарным диабетом в условиях диспансеризации необходимо обследовать на туберкулез ежегодно. Кроме того, также необходимо проведение мероприятий, направленных на выявление сахарного диабета при туберкулезе органов дыхания. ТУБЕРКУЛЕЗ И ЗАБОЛЕВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА Болезни желудочно-кишечного тракта (ЖКТ) занимают второе место среди всех сопутствующих заболеваний при туберкулезе легких и, по дан- ным ряда исследований, составляют до 30% случаев. Чаще всего туберку- лезу легких сопутствуют вирусные гепатиты и патология верхних отделов желудочно-кишечного тракта. Еще в конце XIX в. появилось понятие «пре- туберкулезной диспепсии». Это было связано с тем, что у части больных с неясным диагнозом, предъявлявшим жалобы на стойкое отсутствие ап- петита, похудание, неприятные ощущения в области, го- дами посещавших врачей, впоследствии выявлялся туберкулез легких. Уже в то время было сделано предположение, что диспепсические явления у больных туберкулезом связаны с функциональными нарушениями дея- тельности желудка. В свою очередь, изменение его секреторной функции и структуры слизистой, увеличение выработки эндогенного гистамина, воздействие на слизистую желудка антибактериальных препаратов явля- ются факторами, способствующими возникновению и развитию язвен- ной болезни у больных туберкулезом. Характер течения Я Б у больных туберкулезом зависит от последовательности возникновения заболеваний. Если первично заболевание туберкулезом, то Б протекает с нерезко выраженными симптомами и редко осложняется кровотечением, прободением, малигнизацией. Напротив, Б, возникшая до заболевания туберкулезом, характеризуется более острым течением и яркой симптоматикой. Клиника туберкулеза легких у больных ЯБ отличается склонностью к прогрессированию и развитию хронических деструктивных форм, большей длительностью периодов обострения заболевания. Открытый в 1983 г. жгутиковый микроорганизм, паразитирующий в толще слизистой оболочки желудка, названный позже Helicobacter pylori, пополнил список известных факторов риска развития гастродуоде-нальной патологии. Более того, некоторые исследователи считают Helicobacter pylori главной причиной развития хронического гастрита и главным фактором патогенеза Б двенадцатиперстной кишки. Наиболее часто сочетание ЯБ и туберкулеза легких встречается у мужчин молодого и среднего возраста, т. е. у наиболее трудоспособной части населения. Помогает в диагностике Б часто сохраняющийся симптом «голодных» и ночных болей, а также сезонность их появления. Пожилой возраст и сниженная кислотность желудочного сока не исключают возможности заболевания Я Б. Об этом свидетельствует тот факт, что у 1/4 больных туберкулезом впервые диагностируется Б в возрасте старше 50 лет, причем более чем у половины из них снижена кислотообразующая функция желудка. При туберкулезе в процессе лечения часто развиваются болезни с нетипичной симптоматикой, во многом обусловленной приемом хи-миопрепаратов. Больные с длительным течением туберкулеза предъявляют жалобы на боль и чувство тяжести в надчревной области, метеоризм и диспептические явления. При появлении таких жалоб больного необходимо углубленно обследовать. При комплексном эндоскопическом обследовании выявляются изменения слизистой оболочки по типу хронического гастрита в 80% случаев, значительно реже — рубцовая деформация слизистой оболочки желудка и/или двенадцатиперстной кишки, неострые эрозии желудка. Жалобы на жжение и боль в надчревной области, за грудиной, ощущение нехватки воздуха, сухой кашель, возникающий при наклоне вперед, чаще всего имеют место при развитии эзофагита, недостаточности кардии или дуоденита. У части больных встречаются сочетанные виды патологии. Воспалительный процесс в кардиоэзофагальной области первоначально симулирует ишемическую болезнь сердца. Отмечается недостаточная осведомленность фтизиатров об особенностях течения ЯБ на фоне туберкулеза, поэтому следует проявлять настороженность по отношению к этой группе больных и шире использовать эндоскопические методы обследования. У больных с хроническими формами туберкулеза легких под маской хронического гастрита может скрываться ЯБ с малосимптомным течением. Эндоскопические исследования в 25-30% случаев выявляют ЯБ желудка и двенадцатиперстной кишки. Предшествующая туберкулезу ЯБ не имеет особой клинической симптоматики, однако все больные ЯБ входят в группу риска по развитию туберкулеза и подлежат флюорографическому обследованию не реже одного раза в год. У больных туберкулезом и ЯБ кровотечение из ЖКТ — одно из самых частых осложнений. Такие осложнения Б, как пенетрация и прободение, значительно усложняют лечение и прогноз туберкулеза. Лечение сочетанных заболеваний имеет ряд особенностей, а его эффективность ниже, чем лечение каждого из них в отдельности. При выборе туберкулостатических препаратов и методов их введения следует учитывать фазу Я Б и выраженность ее клинических проявлений. Такие больные хорошо переносят стрептомицин, препараты группы этамбутол, циклосерин; хуже — пиразинамид, рифампицин. Наиболее часто побочные реакции наблюдаются при пероральном применении ПАСК, этионамида. Длительная химиотерапия приводит к выраженным патологическим сдвигам микроэкологии кишечника у 95% пациентов. Дисбактериоз наблюдается при хроническом гастрите, калькулезном холецистите, патологии желчевыводящих путей, хроническом панкреатите. Сопутствующая патология органов ЖКТ значительно ограничивает возможности лекарственной терапии. Одновременно сами противотуберкулезные препараты оказывают различные побочные действия на организм. Использование лазеротерапии, КВЧ-терапии, переменного электромагнитного поля оказываюет стимулирующее влияние на микроциркуляцию в легочной ткани, предупреждают развитие побочных явлений. Инфицирование лекарственно-устойчивыми МБТ приводит к более значительному угнетению Т-звена иммунитета. Наличие тесной взаимосвязи между глубиной угнетения активности Т-лимфоцитов и уровнем лекарственной устойчивости МБТ подтверждает необходимость назначения на начальном этапе лечения иммунокорригирующей терапии. В период обострения ЯБ и других заболеваний ЖКТ большинство противотуберкулезных препаратов вводят парентерально, эндобронхи-ально, лимфотропно или ректально. При остром или прогрессирующем течении туберкулеза не следует проводить обширных операций на органах ЖКТ (предпочтительно эндоскопическое вмешательство). В случае выявления язвы желудка или двенадцатиперстной кишки назначают курс комплексной противоязвенной терапии, соответствующую диету (стол 1, 1а, запрет курения и приема алкоголя. Медикаментозное лечение ЯБ складывается из применения антацидов, холино-литиков, седативных средств и комплекса витаминов. При лечении больных туберкулезом и ЯБ при обострении последней противотуберкулезные препараты вводят парентерально, внутривенно, внутримышечно, интратрахеально, интракавернозно. После устранения обострения ЯБ на фоне противоязвенной терапии используют общепринятые методы введения туберкулостатических препаратов. Для лечения обострений ЯБ и хронического гастрита у больных туберкулезом используют препараты, создающие защитный барьер, препятствующий повреждению слизистой оболочки желудка, но при этом не снижающие в значительной степени кислотность желудочного сока. К таким препаратам относятся вентер, де-нол, викалин. Наиболее быстро и эффективно больным тубер- кулезом с сопутствующим гастритом и ЯБ помогает денол (коллоидный субцитрат висмута), обладающий выраженной активностью в отноше- нии Helycobacterpylori. Препарат образует защитную пленку на слизис- той. Де-нол принимают в дозе 120 мг за 30 мин до еды 3 раз вдень и 1 раз на ночь в течение 4—8 нед в сочетании с антибактериальными препара- тами (оксациллин по 500 мг 4 раза в сутки в течение 10 дней или трихо- пол — по 500 мг в течение 10 дней, или кларитромицин — 250 2 раза в сутки в течение 7 дней). Назначают также антисекреторные сред- ства, блокаторы блокаторы антагонисты гастриновых рецепторов, антациды, обволакивающие и вяжущие средства, витаминотерапию, общеукрепляющие и седативные средства. После устранения обострения Б на фоне противоязвенной терапии используют общепринятые методы введения противотуберкулезных препаратов. Противотуберкулезное профилактическое лечение проводят в сочетании с противоязвенным, учитывая возможность неблагоприятного действия этих препаратов на Для фтизиатров основные проблемы лечения больных с сочетанием ЯБ и туберкулеза легких связаны с часто возникающими обострениями язвы на фоне терапии, что существенно ухудшает переносимость противотуберкулезных препаратов, а в ряде случаев является причиной их отмены. В начале интенсивной фазы химиотерапии парентерально вводят рифампицин, изониазид, подключая канамицин вместо этамбутола с сохранением перорального приема пиразинамида. Стрептомицин используют мало в связи с высокой первичной лекарственной устойчивостью к нему МБТ. Во II фазе лечения в течение 4 мес назначают изониа-зид, рифампицин или в течение 6 мес изониазид, этамбутол. В этой же фазе подключают комплекс методов физического воздействия (фоно-форез, ультразвук, лазеротерапия). ТУБЕРКУЛЕЗ И НЕСПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ Неспецифическая инфекционная бронхолегочная патология может предшествовать развиваться независимо от него или являть- ся следствием изменений в системе органов дыхания, обусловленных туберкулезом. Патогенная неспецифическая микрофлора определяется в мокроте у 30—40% больных туберкулезом легких, а при сочетании туберкулеза с хроническим обструктивным бронхитом частота положительных культуральных исследований бронхиального секрета на неспецифическую флору превышает 90%. В подавляющем большинстве случаев имеет место не смешанная инфекция, предполагающая сосуществование в одном патологическом образовании и гноеродной флоры и синергическое действие, а сочетанное поражение, при котором наряду с туберкулезом органов дыхания или его последствиями диагностируются различные формы хронической обструктивной болезни легких с характерной симптоматологией. Из инфекционной патологии нижних дыхательных путей и легких у туберкулезом легких наибольшую имеют внеболь- ничная пневмония, нозокомиальная пневмония, различные варианты хронической обструктивной болезни легких. Внебольничная пневмония у больных туберкулезом легких часто развивается при таких сопутствующих заболеваниях, как хронический алкоголизм, хроническая обструктивная болезнь легких и ВИЧ-инфекция. При этом наиболее частыми возбудителями пневмонии являются S. pneumoniae, H. influenzae, M. catarralis, а более редкими — анаэробы и грамотрицательные бактерии (рис. 17.1). 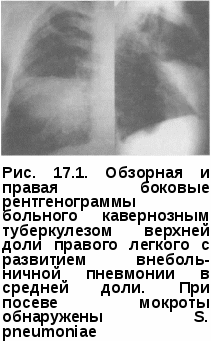 Нозокомиальнаяпневмония, которая характеризуется как клинически распознанное микробное заболевание, возникающее через 48 ч или более после поступления больного в стационар; среди больных, госпитализированных по поводу других заболеваний, развивается в 0,5—1% случаев. Основными возбудителями являются грамотрицательные бактерии, которые попадают в нижние дыхательные пути в результате аспирации желудочного содержимого или микроаспирации секрета верхних дыхательных путей. Сама колонизация верхних дыхательных путей грамотрицательной флорой является отражением тяжести течения основного заболевания. Среди возбудителей внутрибольничной пневмонии наиболее Нозокомиальнаяпневмония, которая характеризуется как клинически распознанное микробное заболевание, возникающее через 48 ч или более после поступления больного в стационар; среди больных, госпитализированных по поводу других заболеваний, развивается в 0,5—1% случаев. Основными возбудителями являются грамотрицательные бактерии, которые попадают в нижние дыхательные пути в результате аспирации желудочного содержимого или микроаспирации секрета верхних дыхательных путей. Сама колонизация верхних дыхательных путей грамотрицательной флорой является отражением тяжести течения основного заболевания. Среди возбудителей внутрибольничной пневмонии наиболеечасто встречается Ps. aeruginosa, S. aureus, затем возбудители семейства энтеробактерий. В 20-30% случаев внутрибольничных пневмоний вы- деляются анаэробные бактерии, в 5—10% случаев определяются другие микроорганизмы, включая S. pneumoniae, H. influenzae, Chlamydia (рис. У больных туберкулезом легких нередко имеют- ся сразу несколько факторов, с которыми связана колонизация дыхательных путей грамотрицательными бактериями: длительная госпитализация, длительная антибактериальная терапия, выраженное истощение, хронический алкоголизм. Этиотропное лечение неспецифической пневмонии у больных туберкулезом проводят по формулярам для внебольничной и нозокомиаль-ной пневмонии. Самой распространенной сопутствующей туберкулезу неспецифической патологией является поражение бронхов — хронический необструк-тивный и обструктивный бронхит. При хроническом бронхите наиболее часто выделяют вирусы возбудители инфекций верхних дыхательных путей и два вида бактерий: S. pneumoniae и Н. influenzae. Бактериальная инфекция играет важную роль в обострении бронхитов. Обострение хронического бронхита, ассоциированное с гемофильной палочкой, харак- Рис. 17.2. Обзорная рентгенограмма больного инфильтративным туберкулезом верхней доли левого легкого с развитием нозокомиальной пневмонии нижней доли. При посеве мокроты обнаружена Ps. aeruginosa Рис. 17.3. Обзорная рентгенограмма больного с диссеминированным туберкулезом легких в фазе распада с обострением хронического обструк-тивного бронхита, МБТ+. В каверне уровень жидкости теризуется более тяжелым течением и обострением туберкулеза легких (рис. 17.3). Неспецифические бронхиты являются фоном, на котором развива- ются обширные инфильтративные специфические процессы с распадом и бактериовыделением. У таких больных увеличивается частота первич- ной лекарственной устойчивости причем в ее структуре преобла- дает множественная лекарственная устойчивость, которая может дости- гать 70% у больных с хроническим обструктивным бронхитом. Посев мокроты и БАЛ-жидкости играет важную роль в обследовании больных с сочетанной патологией и проводится до начала антибактери- ального лечения. Необходим количественный анализ неспецифической бактериальной популяции, поскольку патогенные бактерии присутству- ют в очаге инфекции в больших концентрациях (свыше и опре- деление ее чувствительности к антибиотикам. При сочетании туберкулеза с хроническим обструктивным бронхитом у больных в мокроте выявляется высокопатогенная неспецифическая микрофлора. В половине случаев при выявлении лекарственной устойчивости МБТ к стрептомицину, рифампицину и канамицину аналогичная лекарственная резистентность определяется и у вторичной микрофлоры. У больных туберкулезом легких и хроническим обструктивным бронхитом имеются выраженные функциональные сдвиги в виде нарушений функции внешнего дыхания по обструктивнорестриктивному типу и проявлений легочной гипертензии с подъемом СДЛАдо 34,1ұ3,0 мм рт.ст. Формирование легочного сердца происходит в большинстве случаев в первые 4—6 лет выявления сочетанной патологии. Эффективная комплексная противотуберкулезная терапия является основой в лечении туберкулезных больных с хроническим обструктив- ным бронхитом. Также обязательно применение базисной бронхолити- ческой терапии хроническим обструктивным бронхитом: ипратропиум бромид, теофиллины. Важное значение имеют мукорегуляторы, При лечении хронического легочного сер- дца с успехом используют ингибиторы АПФ. Вопрос антибиотикотерапии сопутствующего хронического бронхита при туберкулезе легких решают в индивидуальном порядке, поскольку антибиотики широкого спектра, входящие в схемы лечения туберкулеза (аминогликозиды, рифампицин, фторхинолоны), по своим спектрам активности практически перекрывают возможные варианты обнаруживаемой неспецифической микрофлоры. Дополнительное назначение антибиотика широкого спектра показано при: выраженном интоксикационном синдроме, выделении значительного количества гнойной мокроты, выраженных изменениях в общем анализе крови в виде увеличенного лейкоцитоза, палочкоядерного сдвига, увеличенной СОЭ, и выявлении устойчивости неспецифического патогена к антибиотикам, входящим в схему лечения основного заболевания у данного больного. ТУБЕРКУЛЕЗ, АЛКОГОЛИЗМ И НАРКОМАНИЯ Проблема туберкулеза, алкоголизма и наркомании не была решена в нашей стране за предшествующие полвека развития фтизиатрической науки. Вместе с тем распространение нарко- и токсикомании является серьезным препятствием для лечения туберкулеза. Патогенетическими факторами, способствующими развитию туберкулеза у алкоголиков и наркоманов, являются застойные явления в легких, поражения альвеолярного эпителия, нарушение питания легочной ткани, снижение иммунитета, нарушение питания, изменения личности и неадекватные реакции. Тяжесть туберкулезного процесса зависит от стадии алкоголизма; преобладают хронические формы со склонностью к прогрессированию. Нервно-психические и соматические заболевания при алкоголизме и наркомании создают предпосылки для возникновения, обострения, неблагоприятного течения и исхода туберкулеза органов дыхания. Особенно отрицательно влияют на течение туберкулеза хронические заболевания печени, которые при комбинированной патологии наблюдаются в 3—10 раз чаще, чем без нее. Важное значение в повышенной заболеваемости туберкулезом лиц, страдающих алкоголизмом и наркоманией, имеет резкое снижение общей и специфической резистентности организма под влиянием длительной экзогенной интоксикации. Подавление реактивности организма проявляется в угнетении фагоцитоза, уменьшении снижении синтеза иммуноглобулинов и других факторов неспецифического и специфического иммунитета. Наряду с этим нарушается местный иммунитет. Поражение бронхо-легочной системы при алкоголизме и наркомании (в основном опиумной) обусловлено непосредственным токсическим действием выделяющихся через дыхательные пути алкоголя и наркотиков, в том числе продуктов их метаболизма, на эпителий бронхов, что нарушает функ- цию мукоцилиарного аппарата и способствует развитию пневмосклеро- за, эмфиземы, бронхита. Этот процесс усугубляется еще и тем, что, как правило, пациенты, страдающие алкоголизмом и наркоманией, являются злостными курильщиками. Под действием перечисленных выше факто- ров отмечается также разрушение других компонентов местной защиты легких: растворение сурфактанта, снижение функции альвеолярных мак- рофагов. значение и снижение синтеза вследствие токсического поражения печени. Особенностью впервые выявленного туберкулеза у больных алкоголизмом и наркоманией является преобладание диссеминированных процессов, распространенных инфильтративных лобитов и казеозной пневмонии и массивным бактериовыделением. Высокая частота деструктивных форм туберкулеза у данного контингента больных обусловлена поздним обращением за медицинской помощью. В силу своей дезадаптации эти больные являются крайне эпидемиологически опасными источниками туберкулезной инфекции, что ставит вопрос о принудительном активном выявлении и лечении. У больных с сочетанной патологией отмечается чаще острое и подо-строе начало заболевания, но по поводу него они обращаются к врачу в сроки более одного, а то и шести месяцев. Частыми осложнениями являются кровохарканье и легочное кровотечение. Алкоголизм и наркомания способствуют формированию хронического фиброзно-кавернозного туберкулеза как в связи с несвоевременным и поздним выявлением туберкулеза, и неполноценным его лечением из-за досрочной выписки за нарушение режима, непереносимости противотуберкулезных препаратов, нередким возникновением рецидивов заболевания. Частота последних и их возникновение в ближайшие 2—3 года после клинического лечения связаны, в первую очередь, с отказом от лечения. Лечение проводят по общим принципам, но обычно оно малоэффективно как по объективным — медицинским причинам, так и из-за отсутствия мотивации к выздоровлению и «нережимности» больных. Перерывы в лечении и незаконченный основной курс лечения являются основными факторами формирования у этих больных множественной лекарственной устойчивости Взаимоотягощающее влияние алкоголизма, наркомании и туберкулеза при их сочетании требует осуществления у данного контингента комплексной антиалкогольной, дезинтоксикационной и противотуберкулезной химиотерапии. высокоэффективных режимов химиотерапии позволяет одновременнр проводить активную антиалко- гольную терапию и лечение наркомании без серьезных осложнений. Это дает возможность продлить сроки больных в стационаре за счет ремиссии сопутствующей патологии и тем самым повысить эффек- тивность химиотерапии туберкулеза. эффективности ком- плексного лечения возможно только при совместной работе фтизиатра и нарколога. Химиотерапию больных с сочетанной патологией, часто уклоняющихся от приема препаратов, следует строго контролировать: препараты вводятся парентерально, а если внутрь, то в однократной суточной дозе. Нужно соблюдать осторожность три назначении изониазида, ри-фампицина, пиразинамида и протионамида пациентам, страдающим алкоголизмом и алкогольным циррозом печени, а также изониазида, этамбутола, фторхинолонов больным, страдающим алкоголизмом и наркоманией, так как у них повышен риск нейротоксических и психических реакций. В результате совместного действия алкоголя и этам- бутола на зрительный нерв внезапно может наступить слепота. Цикло-серин противопоказан при алкоголизме и наркомании; эти больные лучше переносят феназид и Эффективность лечения туберкулеза органов дыхания при сочетании его с алкоголизмом и наркоманией можно повысить путем коллапсоте-рапии. При этом искусственный пневмоторакс по показаниям является основным методом лечения впервые выявленных больных. Имеются также данные о высоких результатах оперативного лечения больных с комбинированной патологией, несмотря н$ вынужденную кратковременную химиотерапию перед операцией и сохраняющуюся активность процесса в легких. ТУБЕРКУЛЕЗ И ВИЧ-ИНФЕКЦИЯ Туберкулез у ВИЧ-инфицированных больных протекает злокаче- ственно, имеет склонность к и прогрессированию вслед- ствие выраженного иммунодефицита. Выявление больного с и прогрессирующим тубер- кулезом служит сигналом к необходимости целенаправленного обследования его на ВИЧ-инфекцию. В то же время больных СПИДом следует рассматривать как потенциальных больных туберкулезом. Эпидемия ВИЧ-инфекции внесла и постоянно вносит радикальные изменения в эпидемиологию туберкулеза. Основное влияние ВИЧ-инфекции выражается в скорости прогрессирования клинически выраженного туберкулеза лиц, ранее инфицированных МВТ. Известно, что туберкулез и ВИЧ-инфекция могут сочетаться в трех вариантах: 1 —первичное заражение туберкулезом ВИЧ-инфицированных боль- ных;
фицита при ВИЧ-инфекции (СПИДе). Эпидемиология. Лица, инфицированные одновременно туберкулезом и ВИЧ, подвержены особенно высокому риску заболевания. У них еже- годная вероятность развития туберкулеза равна 10%, в то время как у остальных контингентов населения подобная вероятность не превыша- ет 5% на протяжении всей жизни. В странах с высокой инфицированно- стью населения ВИЧ более 40% больных туберкулезом оказываются так- же и В связи с нарастанием эпидемии СПИДа эпидемиологические прогнозы весьма неблагоприятны. Эпидемиологический анализ данных показывает, что основным путем передачи ВИЧ-инфекции в России является парентеральный, который реализуется в подавляющем большинстве случаев при введении наркотиков (96,8% случаев от числа установленных путей передачи). Среди остальных групп высокого риска заболевания (больные инфекциями, передаваемыми половым путем, лица с гомосексуальной ориентацией) процент выгавленгтых случаев ВИЧ-инфекции значительно ниже, однако в последние годы наблюдается рост заболеваемости при половом пути передачи. Источником ВИЧ-инфекции является ВИЧ-инфицированный человек на всех стадиях заболевания. Наиболее вероятна передача ВИЧ от человека, находящегося в конце инкубационного периода, в момент первичных проявлений и в поздней стадии инфекции, когда концентрация вируса достигает максимума, но вирус в крови мало нейтрализуется антителами. Восприимчивость к ВИЧ у людей всеобщая. Практически все биологические жидкости ВИЧ-инфицированного человека (кровь, сперма, влагалищный и цервикальный секрет, моча, СМЖ и плевральная жидкость, грудное молоко) в различной концентрации содержат вирусные частицы. Однако наибольшую 444 |
