Учебник по клиндиагностике (укр.). Учебник по клиндиагностике (укр. Вступ предмет клінічної діагностики
 Скачать 2.87 Mb. Скачать 2.87 Mb.
|
|
ВИМІРЮВАННЯ АРТЕРІАЛЬНОГО КРОВ'ЯНОГО ТИСКУ. Вперше артеріальний кров'яний тиск був визначений прямим методом у собаки Галесом в 1727 р. Він вводив голку в зовнішню-сонну артерію. Потім цим же методом кров'яний тиск визначали Паузель та Людвіг. Однак прямий (кров'яний) метод був незручним для застосування у практиці, тому учені вели пошуки безкровного (непрямого) визначення артеріального кров'яного тиску. Вперше ідея такого способу була здійснена Мареєм у 1860 р. Потім прилад і методику удосконалили Ваш, Пашонь, Яроцький та ін. В 1896 р. Ріва-Роччі запропонував манжетний сфігмоманометр, але пальпаторним методом Ріва-Роччі можна було визначити лише максимальний кров'яний тиск, тому його метод і прилад були удосконалені Коротковим, який запропонував аускультативний метод артеріотонометрії. Він полягає у вислуховуванні звуків, що виника- 91  ють у артеріях під час пульсації, за допомогою фонендоскопа та вимірюванні кров'яного тиску ртутним або пружинним манометрами. Цей метод знайшов широке застосування у медичній практиці. Для ветеринарної медицини найбільш придатним став осцилятор-ний метод, який може бути осцилометричним і осцилографічним. При непрямому методі визначення артеріального кров'яного тиску (АКТ) одержують дані, які залежать від трьох основних факторів: внутрішньоартеріального тиску, опору стінок судин і стану тканин, що оточують судину. На величину показників АКТ при даному методі впливають: калібр судини, анатомічна ділянка, де вимірюють тиск, чутливість приладу, тривалість маніпуляцій при вимірюванні АКТ. У практиці ветеринарної медицини для вимірювання АКТ застосовують осцилосфігмоманометри і артеріальні осцилографи. При цьому у великих тварин АКТ визначають на серединній хвостовій артерії, накладаючи манжетку на корінь хвоста, а у дрібних тварин — на стегновій або плечовій артеріях при накладанні манжетки на стегно або плече. В манжетку нагнітають повітря доти, поки тиск у ній не перевищить максимальний артеріальний тиск приблизно на 20—ЗО мм рт. ст., відкривають вентиль і стежать за коливанням стрілки пружинного манометра. В момент, коли тиск у манжетці стає чуть меншим систолічного тиску крові, з'являється перше чітке коливання стрілки манометра, що й є показником максимального тиску, а коли ці коливання 82 різко послаблюються, відмічають величину мінімального тиску. Даний метод одержав назву осциляторного. АКТ — це тиск, який чинить кров на стінки судини (боковий тиск) і на той стовп крові, який наповнює судину (кінцевий тиск). АКТ залежить від трьох основних факторів — функціонального стану серця, тонусу периферичних артеріальних судин і кількості циркулюючої в організмі крові. При вимірюванні АКТ визначають максимальний, середній, мінімальний і пульсовий тиск. Максимальним тиском (Мх) називають найвищий тиск в артеріальній системі під час систоли серця, тому його ще називають систолічним. Мінімальний тиск (Мп) — це найнижчий тиск в артеріальній системі під час діастоли. Його називають діастолічним. Він залежить в основному від тонусу периферичних артеріальних судин, особливо артеріол і капілярів. Максимальний тиск лабільніший за мінімальний. Різниця між Мх і Мп тиском становить пульсовий тиск, який відповідає висоті пульсової хвилі і характеризує систолічний об'єм серця. Середній артеріальний тиск (Му) найбільш стабільна величина із показників АКТ, яка відповідає дійсному внутрішньосудинному тиску. Його визначають за найбільшими осциляціями артерії. АКТ у клінічно здорових тварин різних видів коливається у невеликих межах (табл. 4). На нього впливають ряд фізіологічних факторів — стать, вік, конституція, темперамент тварин, сезон року, час доби, годівля, водопій, фізичне навантаження. Так, у жеребців АКТ дещо вищий, ніж у кобил. У молодих тварин він нижчий, ніж у старих. У коней астенічного типу конституції АКТ вищий, ніж у коней мускульного і пікнічного типів конституції. Взимку АКТ вищий, ніж влітку. Після фізичного навантаження, годівлі він підвищується. АКТ може бути підвищеним у вагітних тварин, високопродуктивних корів у період максимальної лактації. Після нічного відпочинку тиск знижується, а на вечір підвищується. Най-   більш виражене підвищення (гіпертонія) АКТ спостерігають при захворюваннях нирок — запаленні клубочків нирок (нефрит), нефросклерозі, при артеріосклерозі, деяких пороках серця (недостатність клапанів аорти) і при їх компенсації; при деяких хворобах, що супроводяться болями (механічні травми, м'язовий і суглобовий ревматизм, кольки, перитоніт). Зниження АКТ (гіпотонія) може бути при хворобах серця (міокардит, міокардоз, ексудативний перикардит), при парезі артеріальних судин внаслідок інфекційних хвороб та інтоксикацій, при колапсі, значних крововтратах, анемії, деяких пороках серця (стеноз аортального отвору). Визначення венозного кров'яного тиску (ВКТ). Методика вимірювання ВКТ у тварин розроблена й запропонована І. Г. Шара-бріним у 1936 p., який замінив запропонований Моріцем і Табо-рой кров'яний метод визначенням ВКТ. Флеботонометр І. Г. Щара-бріна являє собою водяний манометр, який складається із U-подіб-ної скляної трубки з внутрішнім діаметром 4 мм. Одне з колін манометра з'єднане з гумовою трубкою довжиною 60—70 см, у кінець якої вставлена канюля для приєднання голки, яку вводять у яремну вену на межі верхньої і середньої третин шиї. В гумову трубку накапують кілька крапель 3—5%-ного розчину натрію цитрату, потім вводять голку в вену і з'єднують її з гумовою трубкою приладу. При цьому нульову поділку шкали приладу установлюють на рівні введення голки. ВКТ визначають у мм водяного стовпа (табл. 5). Необхідно ураховувати, що тиск у правій яремній вені дещо нижчий, ніж у лівій, оскільки анатомічні умови відтоку крові до правого передсердя в правій яремній вені кращі. ВКТ залежить також від місця вимірювання: чим дальше від серця, тим він буде більшим. Венозний кров'яний тиск залежить від таких основних факторів: функціонального стану серця, тонусу венозних судин, кількості циркулюючої в організмі крові, тонусу скелетних м'язів, величини артеріального кров'яного тиску. Підвищення його спостерігається після фізичного навантаження, при збудженні, хворобах міокарда, пороках серця, особливо в стадії декомпенсації, при травматичко- 94 му перикардиті. Знижується ВКТ при недостатності або відсутності моціону, анемії, крововтратах, при хворобах з вираженою інтоксикацією і зниженням тонусу венозних судин і скелетних м'язів. АРИТМІЇ СЕРЦЯ Пульс у здорових тварин ритмічний. Це значить, що через однакові проміжки часу з'являються однакові за величиною і формою пульсові хвилі, а регулятором серцевого ритму є синусовий вузол (Кіс-Флака). Ритмічний пульс є ознакою нормального стану таких властивостей серця, як автоматизм, збудливість, провідність і скоротність. Порушення цих функцій спричинюють зміни у ритмічній роботі серця — аритмії, тобто зміни частоти, сили і послідовності серцевих циклів та їх окремих елементів. Найбільш повно аритмії серця у сільськогосподарських тварин вивчені Г. В. Дом-рачевим, В. І. Зайцевим, І. Г. Шарабріним, М. Р. Сьомушкіним, П. Ф. Філатовим та їх учнями. Залежно від порушення тієї чи іншої функцій серця, розрізняють чотири групи аритмій. Перша група аритмій виникає внаслідок порушення функції автоматизму; друга — збудливості; третя — провідності і четверта — від порушення скорочувальної функції серця. Порушення функції автоматизму. Фізіологічним регулятором ритму серця є синусовий вузол. У випадку порушення функції автоматизму він може ним залишатися, але у цьому випадку змінюється кількість і послідовність виникнення імпульсів. Ці ритми називають синусовими або номотопними. У випадках, коли вихідною точкою імпульсів до скорочення серця стають інші центри, ритми називають гетеротопними. До аритмій, які виникають при порушенні функції автоматизму, віднесено: синусову тахікардію, синусову брадикардію, респіраторну та нереспіраторну аритмії, блокаду синусо-передсердного вузла (номотопні аритмії), атріовентрикулярний або вузловий ритм, ідіовентрикулярний ритм (гетеротопні аритмії). Синусова тахікардія характеризується збільшенням проти максимальної норми частоти скорочень серця. Причиною її є підвищення тонусу симпатичної нервової системи, що буває при збудженні тварини, болях, гіпертиреозі, після інтенсивного фізичного навантаження. Синусова аритмія може виникати як компенсаторне явище при анемії, серцево-судинній та легеневій недостатності. ЕКГ характеризується зменшенням інтервалів PQ, QT і особливо ТР, вольтаж і форма зубців можуть суттєво не змінюватися. У деяких випадках при підвищенні тонусу симпатичної нервової системи, збільшується вольтаж зубців Р, R і особливо Т. Синусова брадикардія — сповільнення скорочень серця порівняно з мінімальною для тварин даного виду нормою. Вона зустрі- 95 чається при підвищенні тонусу парасимпатичної нервової системи, що може бути внаслідок гіподинамії, у нічний час, при гіпотирео^ зі, деяких хворобах печінки. Послідовність зубців ЕКТ не змінена. ЕКГ характеризується подовженням інтервалів PQ, QT і ТР. Вольтаж зубців Р і Т частіше знижений. Іноді спостерігається невелике розширення цих зубців і комплексу QRS. Респіраторна (дихальна) аритмія характеризується збільшенням частоти скорочень серця при вдиху і зменшенням їх при видиху. Часто вона буває у здорових собак та інших дрібних тварин, виникаючи у них, за спостереженнями академіка І. П. Павло-ва і його учнів, внаслідок подразнення закінчень блукаючого нерва, закладених у міжреберних м'язах, діафрагмі і легенях, на висоті фази вдиху, що призводить до уповільнення ритму серця в фазу видиху і відносно прискорення його в фазу вдиху. Проганяння або підшкірне введення атропіну сульфату усуває дану аритмію. Інколи таку аритмію спостерігають у великих тварин при хворобах легень (альвеолярна емфізема легень, плеврит, пневмонія). На ЕКГ подовженість серцевих ритмів при видиху збільшується, а при вдиху зменшується за рахунок змін інтервалу ТР. Форма передсердних і шлуночкових комплексів не змінюється. Нереспіраторна аритмія проявляється різною подовженістю серцевих циклів. Інтервал Р—Р на ЕКГ різної величини. Така аритмія пов'язана з фазами дихання, її частіше реєструють у здорових овець і вона є показником підвищення тонусу блукаючого нерва, що тимчасово спричинює порушення функції автоматизму серця. Блокада синусно-передсердного вузла характеризується появою пауз у серцевій діяльності з випаданням повних серцевих циклів. Блокада відрізняється від часткової нестійкої атріовентрикулярної блокади відсутністю під час пауз передсердних тонів і зубця Р на ЕКГ. Дана аритмія в більшості випадків є наслідком значного підвищення тонусу блукаючого нерва і порушення внаслідок цього автоматизму виникнення імпульсів в синусно-передсердному вузлі. На ЕКГ видно паузи з випаданням повних серцевих циклів (рис. 35). Дану блокаду спостерігають у молодих коней, собак, лисиць і песців, а також при хворобах центральної нервової системи. Вузловий (атріовентрикулярний) ритм виникає при появі вогнища парабіозу в синусно-передсердному вузлі (Кіс-Флака). Автоматизм його тимчасово чи постійно усувається, а регулятором серцевого ритму стає передсердно-шлуночковий вузол (Ашофа-Тава-ра). Імпульси в шлуночки поширюються звичайним шляхом, а в передсердя зворотним (ретроградко), тому на ЕКГ видно негативний зубець Р. Залежно від місця виникнення імпульсів зубці Р розміщуються перед комплексом QRS, нашаровуються на цей комплекс або знаходяться після комплексу QRS перед зубцем Т. У першому випадку вузловий ритм називають супранодальним, а в 96 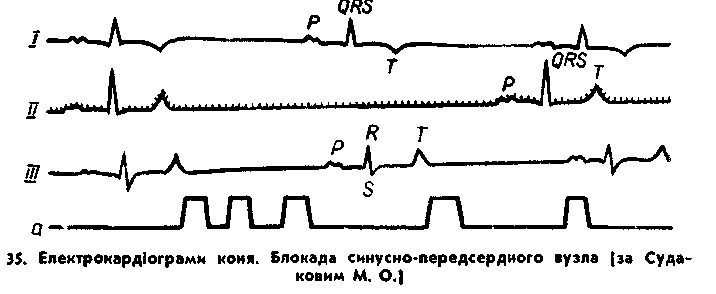 другому—модальним j в третьому — інфранодальним. При супра-нодальному ритмі імпульси виникають у верхній частині атріовен-трикулярного вузла, при нодальному — у середній, інфранодально-му — у нижній частині вузла. При аускультації серця часто відмічають так звані «гарматні», тони серця (різко посилений і подовжений перший тон). Це буває при нодальному вузловому ритмі, коли передсердя скорочуються одночасно з шлуночками. Виявити вузловий ритм можна лише за змінами ЕКТ. Ідіовентрикулярний ритм виникає при парабіотичному стані синусно-передсердного й атріовентрикулярних вузлів. Передсердя і шлуночки збуджуються за рахунок імпульсів, що виникають в передсердно-шлуночковому пучку (Гісса) або його ножках. Він відрізняється від вузлового ритму рідшим ритмом роботи серця (брадикардія), оскільки пучок Гісса є регулятором ритму третього порядку і характеризується найбільш низькою лабільністю. На ЕКГ Ідіовентрикулярний ритм нагадує інфранодальний вузловий. Зубець Р розміщений між комплексом QRS і зубцем Т. Зустрічається Ідіовентрикулярний ритм рідко й виникає при виражених змінах у міокарді. Порушення функції збудливості. До аритмій, які виникають при порушенні функції збудливості серця, віднесені екстрасистолія, па-роксизмальна тахікардія, миготлива аритмія. Екстрасистолія характеризується появою позачергових (передчасних) скорочень серця або його відділів — есктрасистол. Вони з'являються на фоні нормальних скорочень серця, під впливом ге-теротопних імпульсів і, залежно від місця їх виникнення, вони можуть бути синусовими, передсердннми, межовими (атріовентрику-лярними), шлуночковими та політопними (тобто такі екстрасисто-ли виникають з додаткових імпульсів у різних відділах серця або в різних ділянках одного відділу). За етіологією екстрасистоли бувають неврогенними (при короткотермінових функціональних розладах центральної нервової 97 системи), динамічними (при пороках серця у стадії декомпенсації, дилятації серця), внаслідок значного підвищення тиску крові в камерах серця і подразнення барорецепторів, а також викликані запальними або дистрофічними процесами в міокарді, особливо при гострому міокардиті. При аускультації серця і на ЕКГ спостерігають позачергове скорочення (збудження) серця або його відділів з наступною компенсаторною паузою. Екстрасистоли бувають поодинокими й множинними. Якщо на ЕКГ відмічаються два і більше позачергових скорочень підряд, такі екстрасистоли називають груповими. Вони можуть виникати через різні проміжки часу, тобто бути неритмічними, або виникати в певному ритмі через однакові інтервали (алоритмія). Появу екстрасистолічного комплексу після кожного нормального називають бігемініею, чергування двох нормальних (синусових) комплексів і одного екстрасистолічного — тригемінією; трьох синусових і екстрасистолічного — квадригемініею і т. д. При синусовій екстрасистолії підвищується збудливість самого синуса, що призводить до позачергового скорочення серця без компенсаторної паузи. Серцевий цикл повторюється повністю. На ЕКГ збережені всі зубці, інтервал Т—Р скорочений. Діагностують лише за допомогою електрокардіограми. Передсердна екстрасистолія виникає тоді, якщо гетеротопне вогнище міститься у міокарді передсердь, її також діагностують лише по ЕКГ, на якій помітна поява позачергового серцевого комплексу. При виникненні імпульсу в правому передсерді зубець Р буде позитивним, а в лівому — негативним. Атріовентрикулярні екстрасистоли з'являються при виникненні позачергового збудження на початку, всередині або в кінці вузла Ашоффа-Тавара. Збудження на передсердя подається в зворотному напрямку (ретроградко). Тому якщо імпульс виникає у верхньому відділі вузла, то негативний зубець Р з укороченим інтервалом PQ розміщується попереду комплексу QRST. Якщо імпульс виходить з середньої частини вузла, він одночасно охоплює і передсердя, і шлуночки, тому зубець Р зливається з комплексом QRS, а оскільки передсердя і шлуночки скорочуються одночасно, то при аускультації серця виявляють так званий «гарматний» тон. При появі імпульсу в нижній частині вузла на ЕКГ на початку реєструють комплекс QRS, а потім — негативний зубець Р. При всіх варіантах даної екстрасистоли відмічають подовження діастолічної паузи. Шлуночкові екстрасистоли виникають найчастіше. Вихідним пунктом екстрасистолічного імпульсу може бути будь-яка точка ніжок пучка Гісса та їх розгалужень (волокон Пуркіньє). Характеризуються зони передчасним скороченням шлуночків з наступною тривалою компенсаторною паузою (рис. 36). Оскільки черговий імпульс з синусойого вузла.надходить до шлуночків у.той пе- 98 36. Електрокардіограма коня. Шлуночко-•а екстрасистолія (за Судаковим М. О.| ріод, коли вони знаходяться в фазі абсолютної рефректерності відповідати скороченням на імпульс вони не можуть. Нерідко шлуночкова екстра-систола супроводжується дефіцитом пульсу внаслідок появи окре 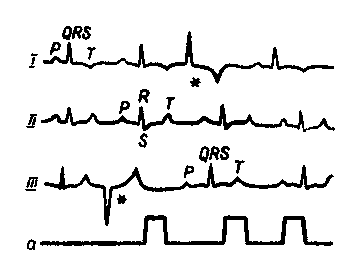 мих скорочень шлуночків серця, особливо лівого, які виникають після дуже короткої діастоли серця, коли шлуночки не встигають наповнитися кров'ю і тиск крові в них недостатній для відкривання півмісяцевих клапанів. В цих випадках частота артеріального пульсу буде меншою частоти скорочень серця. мих скорочень шлуночків серця, особливо лівого, які виникають після дуже короткої діастоли серця, коли шлуночки не встигають наповнитися кров'ю і тиск крові в них недостатній для відкривання півмісяцевих клапанів. В цих випадках частота артеріального пульсу буде меншою частоти скорочень серця.При шлуночковій екстрасистолії на ЕКГ з'являється деформований, розщеплений і розширений позачерговий комплекс QRS, зубець Р перед ним відсутній, оскільки імпульс з ніжок пучка Гісса не може поширюватися вверх, у зворотному напрямку через погану ретроградну провідність вузла Ашоффа-Тавара. Зубець Т спрямований вниз, у протилежний від зубця R бік. Такі зміни комплексу QRS пояснюються тим, що екстрасистолічний імпульс охоплює збудженням раніше той шлуночок, у якому він виник, і лише значно пізніше поширюється на другий. Шлуночкову екстрасистолію легше діагностувати аускультацією. У молодих тварин вона може бути наслідком функціональних розладів нервової системи, у дорослих частіше зустрічається при запаленні міокарда (міокардиті), значно рідше — при дистрофії міокарда, інтоксикаціях і є прогностичне несприятливою ознакою, передвісником шлуночкової пароксизмальної тахікардії або миготіння шлуночків. Особливо поганою ознакою є наявність групових екстрасистол або алоритмій. П'ароксизмальна тахікардія (tachycardia paroxysmalis) проявляється раптовим настанням і так само раптовим закінченням приступів різкої ритмічної тахікардії (пароксизмів). Приступи можуть продовжуватися від кількох хвилин до кількох годин, викликаючи венозний застій, задишку, слабість. Причиною пароксизмальної тахікардії у здорових спортивних коней може бути передстартова збудливість, яка швидко перебігає. При патології виникає у тих випадках, що й екстрасистолія, особливо часто при запальних процесах у міокарді, кормових отруєннях, сепсисі, перитоніті, кольках. Пароксизмальна тахікардія часто є продовженням групової екстрасистолії. Імпульси виходять з гетеротопного вогнища, яке своєю активністю гальмує збудливість синусового вузла. Залежно від локалізації цього вогнища розрізняють три форми пароксизмальної 9»  тахікардії: передсердну, атріовентрикулярну та шлуночкову. Частіше зустрічаються перші дві, які об'єднуються під однією назвою—суправентрикулярна (надшлуночкова) пароксизмальна тахікардія. Миготлива (мерехтлива) аритмія (delirium cordis марення серця, arhythmia absoluta) — тріпотіння або мерехтіння передсердь — аритмія, що виникає внаслідок появи множинних вогнищ збудження у стінках передсердь. Характеризується неповними хаотичними скороченнями передсердь у вигляді тріпотіння (до 400 скорочень за 1 хв) або мерехтіння (понад 400 скорочень за 1 хв) Лише частина імпульсів, які виникають у вогнищах збудження, досягає шлуночків, тому скорочуються вони частіше аритмічне, рідко — через однакові інтервали. Як правило, спостерігають виражений дефіцит пульсу, оскільки багато скорочень шлуночків настають після дуже короткої діастоли й фактично є пустими. Аускультацією серця виявляють хаотичні серцеві тони («марення серця»). На ЕКГ (рис. 37) помітні виражені порушення ритму шлуночків, а замість зубця Р — дрібні хвилі, частота та характер яких залежать від форми і ступеня тяжкості перебігу аритмії. Миготлива аритмія є наслідком тяжких токсикозів при отруєннях та інфекційних хворобах тварин, вираженої серцево-судинної недостатності, зумовленої, зокрема, міокардитом. Зустрічається у двох формах: тахісистолічній (тахіаритмічній) і брадисистолічній (брадиаритмічній). Прогноз при брадисистолічній формі сприятливіший. Аритмії на основі порушення функції провідності. Аритмії даного виду зустрічаються у випадках, коли порушена передача імпульсу збудження від синусового вузла до кінцевих розгалужень провідникової системи. Порушення передачі імпульсу може відбуватися у будь-якій частині провідної системи серця і в міокарді передсердь. Залежно від місця порушення функції провідності розрізняють блокади: внутрішньопередсердну, атріовентрикулярну і внут-рішньошлуночкову. Блокада має бути повною, якщо імпульс не проводиться у якому-небудь місці провідникової системи серця, і частковою (неповною), коли його проходження сповільнюється. Внутрішньопередсердну блокаду реєструють лише електрокардіографією. Характеризується вона розширенням, деформацією і змінами вольтажу зубця Р. Виникає внаслідок появи вогнища парабіозу в передсердях і буває лише частковою. 100  Атріовентрикулярна (передсердно-шлуночкова) блокада характеризується періодичною появою пауз в серцевій діяльності з випаданням шлуночкового комплексу QRST (рис. 38). Основною причиною її є поява вогнища парабіозу в ділянці атріовентрикулярного вузла або пучка Гісса. Залежно від стадії розвитку вогнища парабіозу, виникає часткова, яка буває нестійкою і стійкою, і повна атріовентрикулярна блокада. Часткова атріовентрикулярна блокада характеризується сповільненим про- ходженням імпульсу або періодичним непроходженням його через атріовентрикулярний вузол і випадання скорочень шлуночків. Ре- гулятором серцевого ритму залишається синусовий вузол. Аускуль- тацією серця під час пауз виявляють слабі тони скорочення перед- сердь. Після проганяння тварини або підшкірного введення атро- піну сульфату (коням — 0,02—0,08 г у вигляді 1%-ного розчину), нестійка часткова атріовентрикулярна блокада, на відміну від стій- кої, зникає, оскільки зумовлена вона гальмівним впливом вагуса ,на вузол Ашоффа-Тавара або пучок Гісса. Стійка часткова перед-сердно-шлуночкова блокада зумовлена структурними змінами у пучку Гісса й тому проганяння тварини чи введення їй атропіну сульфату не усувають її. Повна атріовентрикулярна блокада виникає при переродженні пучка Гісса. Характеризується вона повним припиненням передачі збудження від передсердь до шлуночків. Синусовий вузол залиша ється регулятором ритму лише для передсердь. У шлуночках вини кають гетеротопні вогнища збудження нижче місця блокади й то му вони скорочуються незалежно від передсердь. Проганяння тва рини або введення їй атропіну сульфату спричиняють збільшення Частоти скорочень передсердь. Для повної атріовентрикулярної блокади характерні синдром Морган'ї-Адамса-Стокса у вигляді тривалих пауз у серцевій діяльності і виникаючої внаслідок цього непритомності (при ішемії головного мозку), а також «гарматні» тони, які з'являються при одночасовому скороченні передсердь і шлуночків. Внутрішньошлуночкову блокаду реєструють лише на ЕКТ. Ха- рактеризується вона розширенням, деформацією і зазубренням 101 комплексу QRS. При блокаді ніжок пучка Гісса необхідно враховувати зміни напрямку електричної осі серця. Блокада волокон Пуркіньє завжди супроводжується дуже низьким вольтажем зубців комплексу QRS. При аускультації виявляють окремо часті й тихі передсердні, порівняно сильні, рідкі шлуночкові тони, їх розщеплення і роздвоєння. У коней частота пульсу може знижуватися до 20—22. Аритмії внаслідок порушення функції скорочення. До цих арит-мій відносять аритмію, яка одержала назву альтернуючого (переміжного) пульсу (pulsus alternans). Вона характеризується чергуванням великих і малих пульсових хвиль і є показником часткової асистолії серця, пов'язаної у більшості випадків із дистрофічними змінами міокарда шлуночків, особливо лівого. Це чисто пульсова аритмія, оскільки її визначають лише при дослідженні пульсу,, особливо графічному його записі. Аускультацією серця і навіть електрокардіографією діагностувати альтернуючий пульс практично неможливо. ФУНКЦІОНАЛЬНА ДІАГНОСТИКА СТАНУ СЕРЦЕВО-СУДИННОЇ СИСТЕМИ Всі методи дослідження серцево-судинної системи, викладені » попередніх розділах, дають змогу лікарю одержати багато цінних даних про функціональний стан серця і судин. Однак, крім них,. у практику ветеринарної медицини, особливо при дослідженні спортивних коней, впроваджували методи, які дають можливість виявити показники роботи серця при фізичному навантаженні. Такі методи мають велике значення для раннього розпізнавання прихованої недостатності серцево-судинної системи, коли ще пальпацією, аускультацією і перкусією не можна виявити дані зміни. В основі методів функціональної діагностики лежить принцип визначення реакції серця і судин на яке-небудь дозоване навантаження. Як показники цієї реакції визначають частоту пульсу до і після навантаження, зміни максимального і мінімального артеріального тиску, ЕК.Г після навантаження. Крім абсолютних змін цих показників після навантаження, ураховують також час, необхідний для повернення частоти пульсу, тиску, показників ЕКГ до вихідних величин. Слід зазначити, що на результати дослідження суттєво впливає стан нервової системи, тому їх необхідно оцінювати з урахуванням конкретних умов, обставин і особливостей тварин. У практиці ветеринарної медицини для функціональної діагностики стану серцево-судинної системи застосовують пробу з 10-хви-линним проганянням тварин (за Домрачевим Г. В.), пробу на збудливість серця (за Опперманом—Синьовим), аускультаційну — з ап- 102 ное (за Шарабріним), визначення швидкості течії крові та маси циркулюючої крові. Проба Домрачева полягає у проганянні тварини легкою риссю протягом '10 хв з визначенням частоти пульсу до проганяння та після нього і часу повернення її до вихідних величин. У здорових коней після навантаження частота пульсу збільшується до 50— 65 ударів за 1 хв і повертається до вихідних показників через З—7 хв. При серцево-судинній недостатності вона збільшується до 80—90 ударів за 1 хв і повертається до початкової через 10— ЗО хв. При гострому міокардиті застосовувати дану пробу не можна. Проба на серцеву збудливість (проба Оппермана-Синьова) полягає у визначенні частоти пульсу протягом ЗО с в спокої та після 100-метрового проганяння тварини, записуючи кількість пульсових ударів за кожні 5 с. У здорових коней 5-секундний ритм пульсу до навантаження буде, наприклад, становити 4—4—3—3—4—4, а після проганяння 7—6—4—4—3—3. При анемії та хворобах міокарда частота пульсу після проганяння тварини різко збільшується і характеризується такими цифрами— 17—15—12—6—4—4. Визначають також індекс збудливості — відношення кількості пульсових ударів після проганяння до кількості їх до навантаження. У здорових тварин він у середньому становить 1,5. При тяжкій серцево-судинній недостатності цю пробу не роблять. Аускультаційна проба з апное (за Шарабріним) полягає в аускультації серця і визначенні сили другого тону в пунктах оптимум клапанів аорти і легеневої артерії до апное (закриття носових отворів на ЗО—45 с) і після нього. У здорових тварин спостерігається акцент другого тону на аорті і легеневій артерії. При серцевій недостатності виявляють виражену тахікардію і послаблення другого тону в обох точках. Визначення швидкості кровотоку. Функцію кровообігу характеризують три показники — швидкість течії крові, об'єм циркулюючої крові та хвилинний об'єм серця. Швидкість течії крові на початку визначали за часом, за який кров проходить повне коло кровообігу. Фарбу вводили в вену, а потім установлювали час появи її в крові такої ж вени на другій половині тіла. Вперше таким методом швидкість кровообігу у тварин визначав Герінг у 1929 р. У коня вона становила 32 с, собаки— 17, кішки — 7 с. У подальшому почали застосовувати прості, доступні, хоча й не зовсім точні методи визначення швидкості течії крові шляхом введення речовин, які, досягнувши визначеного місця, викликають той чи інший фізіологічний ефект. Так був запропонований лобе-ліновий метод, який полягає у введенні в яремну вену 1%-ного розчину солянокислого лобеліну з розрахунку 1 мл на 100 кг маси тіла тварини (Теплов, Мухін В. М.). При цьому секундоміром визначають час від моменту введення розчину лобеліну, який через 103 синокаротидну зону збуджує в продовгуватому мозку дихальний центр, до появи першого глибокого дихання. М. Р. Сьомушкін для визначення швидкості течії крові у великої рогатої худоби запропонував використовувати 0,15% -ний розчин цитизину. Цей офіцінальний розчин, який називають цититоном, діє приблизно вдвічі сильніше лобеліну. І все ж найточніші результати одержують радіоізотопним методом. Швидкість течії крові залежить від таких основних факторів: функціонального стану серця, тонусу судин, кількості циркулюючої в організмі крові, її в'язкості та рівня основного обміну. Фізіологічні коливання швидкості течії крові у тварин наведено нижче.  Збільшення швидкості течії крові спостерігається після фізичного навантаження, при анемії внаслідок зменшення в'язкості крові та посилення серцевої діяльності, підвищенні АКТ. Уповільнюється швидкість течії крові при серцево-судинній недостатності (хвороби міокарда, перикардит), зниженні тонусу судин, їх парезі, при згущенні крові внаслідок діарей різної етіології чи інших причин. Наприклад, при травматичному перикардиті у корів швидкість течії крові становить 35—40 с проти 18—23 у здорових. Масу циркулюючої крові визначають за допомогою фарби і радіоізотопним методом. Внутрішньовенне вводять 4—10 мл 1%-ного розчину синьки Еванса, яка рівномірно розподіляється у плазмі крові, не проникаючи в еритроцити. Через 3—6 хв беруть кров, у якій визначають концентрацію фарби. Знаючи кількість введеної фарби і її вміст у взятому об'ємі плазми, розраховують кількість плазми в кров'яному руслі, а потім за показником гематокриту визначають весь об'єм циркулюючої крові. Радіоізотопний метод полягає у введенні в кров мічених ізотопами фосфору, вуглецю та йоду еритроцитів нульової групи. Масу циркулюючої крові визначають за ступенем розбавлення мічених  ОСНОВНІ СИНДРОМИ СЕРЦЕВО-СУДИННОЇ НЕДОСТАТНОСТІ Основними синдромами серцево-судинної недостатності є: загальна серцева; судинна; ураження перикарда; ураження міокарда; синдроми пороків клапанів. Більшість із згаданих синдромів характеризує яке-небудь одне захворювання і тому їх вивчають у курсі «Внутрішні незаразні хвороби». Загальними для усіх хвороб серця є два синдроми — загальної серцевої недостатності та судинної недостатності. Синдром загальної серцевої недостатності зводиться до пору шення кровообігу, викликаного недостатньою силою серцевих скорочень, що утруднює надходження у тканини та органи кисню і поживних речовин, а також видалення з них продуктів обміну речовин. Спостерігається зниження скоротливої функції м'язів лівого шлуночка (лівошлуночкова недостатність) або правого (правошлу-ночкова недостатність), або, що частіше буває, м'язів обох шлуночків (загальна або комбінована серцева недостатність). Серцева недостатність настає внаслідок змін міокарда (міокардит, міокардоз, міокардіосклероз), при ексудативному перикардиті, пороках серця, артеріальній гіпертонії, хронічних захворюваннях легень (альвеолярна емфізема, пневмонії будь-якої етіології) та плеври. Перераховані причини деякий час не спричиняють недостатності серця, якщо міокард не змінений, оскільки в роботу включаються компенсаторні механізми як самого серця, так і позасерцеві. Внутрішньосерцеві компенсаторні механізми полягають у компенсаторній гіперфункції серця, розширенні того чи іншого відділу серця і гіпертрофії його стінки. Компенсаторна гіперфункція серця — це такий стан, при якому підвищене навантаження на нього • не перевищує його здатності виконувати роботу. На початку патології вона здійснюється негіпертрофованим міокардом, але швидко призводить до його гіпертрофії. При існуючих перешкодах до звільнення якого-небудь відділу серця від крові відбувається застій крові в ньому, який призводить до розширення даного відділу. Так, при стенозі лівого атріовентри-кулярного отвору розширюється ліве передсердя, а при стенозі устя аорти — лівого шлуночка; при недостатності клапана розширюється той відділ серця, у який проникає зворотний потік крові (наприклад, лівого передсердя при пороках мітрального клапана). Якщо м'яз розширеного відділу серця зберігає свої нормальні властивості, то таке розширення є компенсаторним фактором, оскільки енергія скорочення міокарда тим більша, чим більше він був розтягнутим до скорочення. Завдяки цьому надлишкова кількість крові, яка міститься у розширеному відділі серця, видаляється, що запобігає застою крові в серці і забезпечує достатнє 105 кровозабезпечення органів і тканин. Такого роду розширення називають компенсаторним або тоногенним і систолічний об'єм крові при ньому збільшений. У результаті посиленої роботи м'яза розширеного відділу настає його гіпертрофія, яка ще більше посилює роботу м'яза і також є, таким чином, компенсаторним фактором. З часом у гіпертрофованому м'язі відбуваються патологічні зміни (дистрофія міоцитів). Причиною цього є, по-перше, те, що ріст капілярної сітки, що забезпечує міокард кров'ю, відбувається повільніше, ніж збільшення маси міокарда, що погіршує забезпечення гіпертрофованого міокарда поживними речовинами і киснем; по-друге, об'єм гіпертрофованого м'язового волокна збільшується швидше, ніж поверхня, а це також погіршує постачання кисню, оскільки потреба в ньому зростає пропорціонально об'єму м'язової маси, а кисень всередину волокна надходить через його поверхню. Якщо в гіпертрофованому міокарді відбуваються дистрофічні зміни, подальші розширення відділів серця і розтягування його м'яза уже не можуть бути джерелом енергійнішого скорочення. Відділи серця починають розширюватися уже внаслідок неможливості звільнити порожнину від крові. Таке розширення називають застійним або міогенним і систолічний об'єм крові при ньому не збільшується, а зменшується. З цього моменту компенсаторні механізми, що виникають у серці, припиняють свою дію і настає стан серцевої недостатності. Починають працювати позасерцеві компенсаторні механізми: виникає тахікардія, збільшується частота та глибина дихальних рухів, знижується тонус артеріол, що зменшує опір судин течії крові в них, внаслідок чого зменшується навантаження на серце. Однак позасерцеві компенсаторні механізми підтримують кровообіг лише на перших стадіях, а в подальшому вони втрачають своє компенсаторне значення і з допоміжних стають факторами, що ще більше погіршують роботу серця. Так, тахікардія, яка на початку сприяла збільшенню хвилинного об'єму серця, по мірі посилення, навпаки, зменшує хвилинний об'єм, тому що значно коротшою стає діастола, від чого зменшується діастолічне наповнення шлуночків, а значить систолічний об'єм крові, а потім і хвилинний, незважаючи на тахікардію. Крім того, коротка діастола зменшує період відпочинку й відновлення міоцитів. Серцева недостатність проявляється задишкою, яка спочатку буває лише при фізичному навантаженні, а потім і в спокої, тахікардією, зменшенням наповнення пульсу, розширенням серця, глухістю тонів, особливо першого. З'являються ознаки застою крові в органах. При правошлуноч-ковій недостатності одним з перших виявляють застій крові у печінці. Вона збільшується у розмірах, іноді спостерігається легка жовтяничнїсть шкіри і слизових оболонок. Порівняно ранньою 106 ознакою застою крові у великому колі кровообігу є набряки підшкірної клітковини дистальних відділів кінцівок, в ділянці мошонки, нижньої черевної стінки, підгруддя, міжщелепного простору. Причиною посиленого виділення транссудату є підвищення тиску в венах, зменшення швидкості течії крові, підвищення проникності стінок капілярів. При прогресуючій серцевій недостатності до набряків підшкірної клітковини приєднується водянка грудної та черевної порожнин (гідроторакс і асцит). Одночасно з появою набряків зменшується кількість виділюваної сечі (олігурія). Застій крові у великих венах призводить до їх набрякання, що особливо добре помітно по яремних венах, значного підвищення венозного тиску, чому також сприяє збільшення при серцевій недостатності кількості циркулюючої крові. Так, якщо тиск у яремній вені здорових тварин становить 80—120 мм водяного стовпа, то у коней і великої рогатої худоби при тяжких формах серцевої недостатності (наприклад, при травматичному перикардиті) збільшується до 620 мм. Переповнення венозних судин проявляється також ціанозом видимих слизових оболонок. Застій крові у великому колі кровообігу призводить не лише до порушення функції печінки, а й секреторної, моторної і всмоктувальної функцій шлунка та кишечника внаслідок венозного застою у їх слизових оболонках, що клінічно проявляється симптомами гастроентериту. Застій крові в судинах великого кола кровообігу спричиняє недостатню насиченість тканин киснем, зменшення надходження у них поживних речовин, продукції енергії, нагромадження у тканинах недоокислених продуктів обміну речовин, переважанню анаеробного шляху гліколізу над аеробним, який енергетичне менш ефективний (з однієї молекули глюкози утворюється лише три-чотири молекули АТФ, а при аеробному 32—36). Це в свою чергу зменшує роботоздатність тварин і їх продуктивність (для утворення 1 л молока необхідно, щоб через вим'я пройшло 600 л крові). Такі основні ознаки правошлуночкової недостатності найчастіше зустрічаються і розвиваються при пороках тристулкового клапана, звуженні правого атріовентрикулярного отвору, міокардозі, міокардиті, перикардиті, хронічній емфіземі легень. Вона розвивається також при стенозі лівого передсердно-шлуночкового отвору в пізній його фазі, тому що застій крові в малому колі кровообігу в кінцевому результаті призводить до недостатності правого шлуночка. При переважанні лівошлуночкової недостатності застій крові буває в основному в малому колі кровообігу і проявляється задишкою, кашлем (сухим або частіше вологим), бронхітом, який розвивається внаслідок інфікування бронхів при наявності у них венозного застою, з носових ходів виділяється слиз, інколи з до- 107 мішками крові. При аускультації легень виявляють середньо- ( дрібно-пухирчасті вологі хрипи, оскільки при тяжкому перебігу лівошлуночкової недостатності розвивається набряк легень, який може викликати асфіксію. Лівошлуночкова недостатність є наслідком виснаження скорочувальної функції м'яза лівого шлуночка. Вона спостерігається при міокардиті, міокардозі, артеріальній гіпертонії, при хронічному запаленні нирок (нефриті), недостатності аортального клапана. Однак лівий шлуночок, завдяки своїй сильній мускулатурі, здатний тривалий час компенсувати цю недостатність. Синдром судинної недостатності розвивається внаслідок зниження тонусу дрібних артерій при порушенні їх іннервації, функції судиннорухових центрів або безпосереднього ураження скоротливих елементів судин. Дрібні артерії і вени розширюються, кількість циркулюючої крові зменшується, течія крові сповільнюється, артеріальний і венозний кров'яний тиск знижується, кров нагромаджується у кров'яних депо, особливо в судинах органів черевної порожнини. Внаслідок цього приплив крові до серця, систолічний і хвилинний об'єми лівого шлуночка зменшуються, кровообіг порушується, кровопостачання органів зменшується, незважаючи на достатню силу серцевого м'яза. Частіше всього судинна недостатність виникає різко й перебігає гостро, що проявляється колапсом або шоком. Колапс (лат. collabor — падаю) або шок характеризується швидким і різким зниженням артеріального тиску, що зумовлює всі інші симптоми судинної недостатності: слизові оболонки та шкіра бліді з ціано-тичним відтінком, «пустий» погляд, холодний піт, низька температура тіла, часто виникає тахікардія, інколи збільшується частота дихання (тахіпное). Судинна недостатність відрізняється від серцевої тим, що при першій різко зменшується приплив крові до серця, а при останній утруднюється відплив крові від серця. Тому ознаками судинної недостатності, які відрізняють її від серцевої, є: збільшення кількості циркулюючої крові при серцевій недостатності і зменшення її — при судинній; вени при серцевій недостатності збільшені, венозний тиск підвищений, а при судинній — вони, навпаки, спадають і венозний тиск знижується внаслідок різкого зменшення кількості циркулюючої крові; артеріальний пульс при серцевій недостатності може бути задовільним, а при судинній він завжди ниткоподібний; артеріальний кров'яний тиск при судинній недостатності завжди різко знижений, а при серцевій — може бути нормальним; серцева недостатність характеризується наявністю набряків, а при судинній — вони відсутні; для серцевої недостатності характерні задишка, ціаноз шкіри 108 та видимих слизових оболонок, а при судинній — задишка виражена слабо, шкіра й видимі слизові оболонки — анемічні з легким ціанотичним відтінком. |
