манипуляции к экзамену. 1 209. Первичный осмотр пострадавшего на месте происшествия. Цель
 Скачать 1.47 Mb. Скачать 1.47 Mb.
|
|
Важно: значения могут варьироваться в зависимости от того, какая кровь используется (плазма, венозная или капиллярная). 11 № 106. Базовая сердечно-легочная реанимация.
13 №181 ИММОБИЛИЗАЦИЯ ПРИ ПЕРЕЛОМАХ КОСТЕЙ Цель: научить студентов выполнять транспортную иммобилизацию. Показания: вывихи, переломы конечностей. Противопоказания: нет. Оснащение: шины Крамера с мягкой прокладкой, длиной 120 см (привяжите к ее концам марлевые завязки) и 80 см; три ватно-марлевых валика; бинты шириной 5-7 см (два), 8-10 см (два), 12-16 см (один). Техника безопасности: проверьте исправность стула для пациента, проверьте исправность шин Крамера и мягкой прокладки. Подготовка пациента: разъясните смысл манипуляции, необходимость ее проведения и вынужденное положение конечности. Последовательность действий Подготовьте шину, обложив ее ватой, закрепите бинтом или поместите в предварительно сшитый чехол из клеенки по размерам шины. Моделирование шины производите по здоровой конечности. Шина должна надежно иммобилизировать два соседних с местом повреждения сустава, а при переломах плеча и бедра — три сустава. При обездвиживании конечности придают физиологически правильное положение. Одежду с пострадавшего не снимаем, так как это может причинить боль, травмировать. Исключением являются открытые переломы, когда на рану необходимо наложить стерильную повязку. Выступающие костные образования обложите ватно-марлевыми прокладками. Шину тщательно прибинтуйте к поврежденной конечности, она должна составлять с ней единое целое. Неправильная иммобилизация создает условия для повреждения кожи обломками костей. Лестничные шины Крамера могут быть использованы в следующем соотношении и при следующих переломах. Переломы бедренной кости: длинная шина накладывается от подмышечной впадины до стопы и далее сгибается под углом 90°, короткая от ягодичной складки по задней поверхности до стопы, далее под углом 90" вдоль подошвы до пальцев, внутренняя идет от промежности до стопы. Переломы костей голени: короткая шина накладывается по задней поверхности от ягодичной складки до стопы, далее под углом 90° вдоль подошвы до пальцев, наружная шина идет от верхней трети бедра до стопы, далее под углом 90°, внутренняя идет от промежности до стопы. Переломы плечевой кости: длинная шина накладывается от кисти до лопатки противоположной стороны по тыльной поверхности поврежденного плеча, конечность согнута в локтевом суставе под углом 90°, пальцы кисти согнуты с валиком под ладонью. Фиксация шины проводится от периферии к центру, затем подвешивается на косынку. Переломы костей предплечья: шина накладывается от кисти до верхней трети предплечья, конечность согнута в локтевом суставе под углом 90°, пальцы кисти согнуты с валиком под ладонью. Фиксация шины проводится от периферии к центру, затем подвешивается на косынку. Возможные осложнения', нарушение кровообращения. 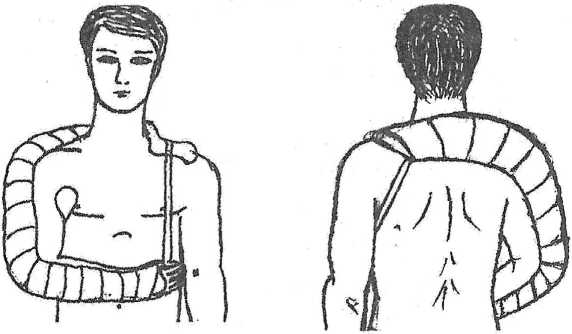 Пневматические шины в упаковке в рабочем состоянии 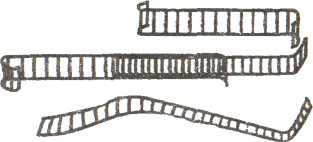 Шины Крамера. Иммобилизация перелома плеча шиной Крамера 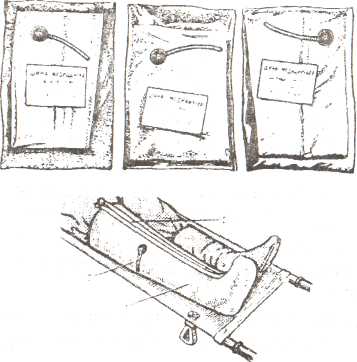 14 194. Проведение первичной обработки ожоговой поверхности ЦЕЛЬ: защита поверхности от загрязнения и инфицирования. ПОКАЗАНИЯ: наличие ожоговой поверхности. Первичная обработка ожогов должна быть простой и не травматичной. Она производится после внедрения анальгетиков под местным обезболиванием. Может быть использовано и общее обезболивание. Подготовка к процедуре Идентифицировать пациента Представиться пациенту Проинформировать пациента о предстоящей процедуре Получить устное согласие пациента на выполнение манипуляции Помочь пациенту занять удобное положение в постели (лечь на спину) Подготовить необходимое оснащение Последовательность действий 1. Осторожно снимают повязку, наложенную при оказании первой помощи. 2. Волосы вокруг участка ожога сбривают, окружающую кожу очищают шариком, смоченным 0,5 % раствором аммиака. 3. Протирают ее 50-70 % этиловым спиртом. 4. Стерильным пинцетом с поверхности ожога удаляют остатки одежды, эпидермиса, инородные тела. 5. Ожоговую поверхность орошают противоожоговой жидкостью, антибиотиками и анестетическими веществами. Промывают теплым раствором антибиотиков или фурацилина 6. Пузырь обычно не вскрывают, крупные пузыри, занимающие большую поверхность ожога, обрабатывают 50-70 % спиртом и подсекают у основания. 7. Стерильным тампоном выдавливают из них жидкость. 8. Если пузыри вскрыты, то лоскуты их иссекают. 9. Раневую поверхность повторно обрабатывают антисептиками. 10. Закрывают ожоговые поверхности влажно высыхающими повязками не более 2-х слоев с антисептиками или антибиотиками, при необходимости повязку увлажняют этими же растворами в течение суток. 11. Повторную перевязку производят через сутки с отмачиванием повязки антисептическим раствором. 12. При ожогах кисти вскрывать пузыри не следует, каждый из пальцев бинтуют отдельно. После наложения повязки конечность целесообразно иммобилизировать в функционально выгодном положении. 13. Всем обожженным вводят противостолбнячную сыворотку 3000 АЕ и столбнячный анатоксин. Окончание процедуры Подвергнуть дезинфекции весь используемый материал Снять перчатки, поместить их в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б Обработать руки гигиеническим способом, осушить Уточнить у пациента о его самочувствии Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию.  15 №190.ТЕХНИКА НАЛОЖЕНИЯ ОККЛЮЗИОННОЙ ПОВЯЗКИ ПРИ ОТКРЫТОМ ПНЕВМОТОРАКСЕ Оснащение: стерильный столик с инструментами и перевязочным материалом, антисептические растворы, клеенка, лейкопластырь, вата, бинты, вазелин, ППИ, перчатки. Показания: проникающие ранения грудной клетки, ранения вен шеи. Повязку накладывают при проникающем ранении в грудную клетку с повреждением плевры и развитием открытого пневмоторакса. В результате чего рана дышит: при вдохе происходит поступление воздуха через рану в плевральную полость, а при выдохе воздух выходит наружу. Убедитесь в наличии открытого пневмоторакса. Наденьте перчатки для исключения контакта с кровью и другими выделениями пострадавшего. Проведите обезболивание введением внутримышечно 50% р-ра анальгина 2 мл. Объясните пациенту смысл манипуляции и необходимость ее выполнения. Успокойте пациента. Удобно расположите пациента к себе сидя. О 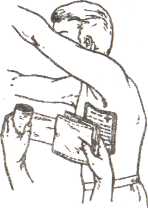 бработайте вокруг раны раствором антисептика. бработайте вокруг раны раствором антисептика.Закройте рану стерильной салфеткой. Стерильную салфетку закройте клеенкой (резину от перчатки, целлофан). Размер клеенки должен быть на 2-Зсм больше, чем стерильная салфетка. На клеенку положите ватно-марлевый валик. Закрепите эту повязку лейкопластырем, накладывая его в виде черепицы, или бинтом на неглубоком вдохе пациента. Наложите пузырь со льдом на место раны. Госпитализируйте пострадавшего на носилках в положении - полусидя. Окклюзионную повязку можно наложить с помощью перевязочного пакета индивидуального. Рану после ее обработки закрывают стерильной стороной прорезиненной оболочки ППИ. Сверху накладывают ватно-марлевые подушечки и повязку укрепляют ходами бинта на неглубоком вдохе пострадавшего. 17 № 216. ОКАЗАНИЕ ДОВРАЧЕБНОЙ ПОМОЩИ ПРИ СИНДРОМЕ ДЛИТЕЛЬНОГО СДАВЛЕНИЯ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ. ЦЕЛЬ: Устранение проявлений шока с расстройствами гемодинамики. Снижение поступления токсических продуктов из поврежденной конечности в общий кровоток. Предупреждение и лечение эндотоксикоза и последующих нарушений функции почек и других жизненно важных органов. Научить студентов правильному оказанию медицинской помощи при синдроме длительного сдавления (СДС). ПОКАЗАНИЯ: наличие клинических симптомов характерных для синдрома длительного сдавления. Тактика медсестры. Приготовьте: а) КИМГЗ; б) ППИ; в) укладка с набором лекарственных средств и медицинских изделий; г) гипотермические пакеты или пузыри со льдом; д) бинты эластичные; е) подручные средства для иммобилизации. До извлечения пострадавшего из-под завала необходимо выполнить следующее. 1. Оценить уровень сознания. 2. Оценить внешнее дыхание и оксигенацию. При глубоком угнетении сознания (<11 баллов по шкале Глазго) и/или нарушении проходимости дыхательных путей предпринять меры по восстановлению проходимости дыхательных путей путем придания бокового фиксированного положения, применения тройного приема Сафара (помнить о возможности травмы шейного отдела позвоночника, при подозрении фиксировать жестким воротником типа «Филадельфия»), санации ротовой полости от патологического содержимого, установки воздуховода; при необходимости продленного контроля за дыхательными путями установить ларингеальную маску, или комбитьюб. При наличии показаний начать оксигенотерапию, ВВЛ/ИВЛ. Параллельно исключить/заподозрить травму груди. 3. Оценить наличие циркуляторной недостаточности. При признаках остановки кровообращения начать мероприятия сердечно-легочной и церебральной реанимации. 4. Ввести наркотический анальгетик с помощью шприца-тюбика «Бупренорфин» 0,3 мг/мл – 1мл внутримышечно или внутривенно с помощью одноразового инъекционного шприца. При переломах костей можно сочетать с антигистаминными препаратами. 5. Обеспечить сосудистый доступ: предпочтение следует отдавать периферической катетеризации, диаметр катетера — не менее 18G; при необходимости использовать два и более венозных доступа. Катетеризировать центральную вену следует при невозможности пунктировать периферическую вену, целесообразнее использовать доступы к подключичной (в первую очередь) или бедренной вене. 6. Начать инфузионную терапию в целях коррекции гиповолемии, гемоконцентрации, гиперкалиемии, ацидоза. Инфузионную терапию целесообразно осуществлять натрийсодержащими кристаллоидами (раствором натрия хлорида 0,9% быстрым капельным вливанием сразу после обеспечения венозного доступа). При признаках гиповолемического шока начинают инфузионную терапию с введения синтетических коллоидов на основе желатина. При низком диастолическом давлении — введение мезатона в дозе 0,3–2,0 мкг/(кг×мин), возможно комбинированное использование; следует рассмотреть назначение болюсной дозы глюкокортикоидов 2–4 мг/кг при пересчете на преднизолон. 7. Непосредственно при извлечении желательно присутствие не менее двух спасателей, один из которых освобождает конечность от сдавления, начиная от центра к периферии, другой одновременно в том же направлении бинтует конечность эластичным бинтом, умеренно сдавливая мягкие ткани, что значительно уменьшает приток венозной крови и препятствует развитию турникетного шока (или синдрома включения). 8. После полного извлечения из-под завала иммобилизировать поврежденную конечность (как при травме). Иммобилизированную конечность обкладывают льдом. 9. При ранах и других нарушениях целостности кожного покрова осуществить их механическую очистку и наложить повязки с помощью ППИ с антисептическими препаратами (0,5% водным раствором хлоргексидина, 10% раствором повидон-йода), при кровотечениях – выполнить их остановку. 10. Осуществить незамедлительную медицинскую эвакуацию пациента в многопрофильный стационар, имеющий службу экстракорпоральной детоксикации, в пределах правила «золотого часа». Транспортировку пострадавшего в стационар осуществляют в положении лежа на носилках; показано проведение симптоматической, продолжение инфузионной, обезболивающей (по показаниям) и седативной (по показаниям) терапии. Чего нельзя делать „ Наложение жгута выше уровня сдавления категорически не рекомендуется! Жгут используют только в целях остановки наружного кровотечения при повреждении магистральной артерии или при явных признаках нежизнеспособности конечности, при сдавлении конечности в течение 6 ч и более. Примечание: 1. При выполнении бинтования эластичным бинтом пораженной конечности достигается сдавление лимфатических путей и частично вен, что снижает поступление токсических продуктов обмена в общий кровоток. 2. Охлаждение конечностей способствует снижению обменных процессов и потребности ткани в кислороде: уменьшается кровоток, микроциркуляция и всасывание из пораженных (некротизированных) тканей токсичных продуктов. 3. При наличии необходимого оснащения и набора медикаментов пострадавшему необходимо ввести ПВК еще до начала извлечения из-под завала. 4. Предпочтительно вводить обезболивающее-наркотический анальгетик внутривенно на физиологическом растворе. 5. В ранние сроки начать проведение противошоковых и дезинтоксикационных мероприятий: внутривенно вводить раствор Натрия хлорида 0.9%-400 мл, ГЭК 500 мл, Реополиглюкин 400 мл. 6. Для своевременной профилактики ДВС синдрома целесообразно введение раствора Гепарина 5000 ЕД. | ||||||||||||||||||||||||||||
