ПАТШИЗ. 1. Историческ этапы развития пат физ. Роль отеч и заруб ученых
 Скачать 1.54 Mb. Скачать 1.54 Mb.
|
4///17. Эксперементальное моделирование язвы желудка.Наиболее часто польз.=> методами воспроизведения в эксперементе язв желудка:1) Повреждение СО желудка физическими или хим.раздражителями, при этом в стенке желудка развиваются воспаления, изъязвление. Но этот процесс носит острый х-р и не переходит в хронический. Язвы быстро заживают.2) Нарушение кровообращения в стенке желудка или 12п.кишки. кровообращение восстанавливается за счет анастомозов и образующие язвы быстро заживают.3)Длит.введение в-вт, усил.секрецию желуд.сока.4) Хроническое раздражение блуждающего нерва. При этом усиливается желуд.секреция и нарушается трофика стенки желудка.5) нарушение кортикал.мех-в регуляции функц. Желудка при эксперементальных неврозах. Так, язва желудка возникла у собак при сочетании срыва высш.нервн.деят-ти с ежедн.2-х час.орошением СОЖ желудочным соком. Кроме того, для воспроизведения эксперементальных язв желудка прибегают к наложению лигатуры на привратник при сохранении его проходимости, к введению гастроцитотоксич.сыворотки.4///18 ЭКГ ишемии и инфаркта миокарда. ЭКГ - один из основных методов диагностики ишемии и инфаркта миокарда. Характер изменений ЭКГ зависит от ряда факторов: - обратимость поражения (например, ишемия или инфаркт миокарда); - давность заболевания (инфаркт миокарда или постинфарктный кардиосклероз); - глубина поражения (трансмуральный или субэндокардиальный инфаркт миокарда); - локализация (передний или нижний инфаркт миокарда); - сопутствующие нарушения (гипертрофия миокарда, нарушения проводимости). Ишемия вызывает сложные изменения электрофизиологических свойств кардиомиоцитов, протекающие в несколько фаз. При тяжелой острой ишемии снижается потенциал покоя и укорачивается потенциал действия. В результате между зоной здорового миокарда и зоной ишемии появляется разность потенциалов и возникает так называемый ток повреждения с соответствующим суммарным вектором ( вектором ST ). На ЭКГ он отражается подъемом или депрессией сегмента ST. При острой трансмуральной ишемии вектор ST обращен в сторону эпикарда , что приводит к подъему сегмента ST . На ранних стадиях ишемии можно обнаружить остроконечные "коронарные" зубцы Т . При субэндокардиальной ишемии вектор ST , напротив, направлен в сторону эндокарда и полости желудочка , а в соответствующих отведениях (например, в левых грудных) обнаруживается депрессия сегмента ST.Преходящая трансмуральная ишемия миокарда , например при вазоспастической стенокардии , сопровождается подъемом сегмента ST без патологических зубцов Q ; в зависимости от тяжести и длительности ишемии подъем сегмента ST может бесследно исчезнуть в течение нескольких минут или смениться отрицательными зубцами Т , которые сохраняются несколько часов и даже дней. Если во время приступа стенокардии напряжения появляются глубокие зубцы Т во многих грудных отведениях можно заподозрить тяжелый стеноз передней нисходящей артерии. Если же вне приступа зубцы Т уже были отрицательными, то они могут стать положительными (псевдонормализация зубцов Т). Изменения ЭКГ, характерные для ишемии миокарда, возникают самостоятельно или могут быть спровоцированы физической нагрузкой. Подъем сегмента ST во время нагрузочной пробы чаще всего находят у больных, перенесших инфаркт миокарда с патологическими зубцами Q. В этих случаях подъем сегмента ST не считается признаком ишемии. Если же инфаркта миокарда не было, подъем сегмента ST во время нагрузки - признак тяжелой трансмуральной ишемии. 4///19. Нарушения автоматизма сердца. Расстройства функции автоматизма могут быть обусловлены нарушениями выработки импульсов в синусовом узле или повышением автоматизма нижележащих центров (номотропные нарушения ритма). Если вместо синусового узла источником ритма становится другая точка проводящей системы, такой ритм называется гетеротопным. Такая ситуация возникает, когда угнетается автоматизм синусового узла и его импульсация становится реже, чем в центрах второго и третьего порядка. Такое нарушение называется пассивной гетеротопией. К ней относятся: предсердный, предсердно-желудочковый, идиовентрикулярный (желудочковый) ритмы. Нарушения в синусовом узле: синусовая тахикардия, синусовая брадикардия, синусовая аритмия и проявления синдрома слабости синусового узла. Синусовая тахикардия (СТ) — учащение сердечных сокращений свыше 90–100 в 1 минуту, возникает нередко под воздействием различных экстракардиальных факторов (физической и эмоциональной нагрузки, под влиянием повышения тонуса симпатической нервной системы или снижения тонических влияний вагуса, повышения температуры воздуха и температуры тела). СТ сопровождает различные воспалительные заболевания, повышение функции щитовидной железы и многие заболевания сердца — сердечную недостаточность, нарушения коронарного кровообращения, а также проявляется под влиянием ряда лекарственных средств. Главным признаком СТ является укорочение временных интервалов, прежде всего диастолы (Т-Р), электрической систолы (QRST), интервала P-Q и в меньшей степени — интервала QRS. При СТ может увеличиваться и заостряться вершина зубца Р (признак перегрузки самых слабых отделов сердца — правого и левого предсердий), несколько снижается зубец Т и наблюдается косонисходящее смещение сегмента ST. Степень выраженности этих сдвигов находится в зависимости от степени СТ. Синусовая брадикардия (СБ) — замедление частоты сердечных сокращений (ЧСС) менее 60 ударов в 1 минуту, наблюдается у здоровых людей под влиянием повышения тонуса блуждающего нерва (ваготония) и у спортсменов; у больных — при повышении внутричерепного давления, отеке мозга, инсульте, некоторых инфекциях, миокардитах, гипотиреозе, а также при воздействии некоторых лекарств. В зависимости от степени СБ временные интервалы ЭКГ (T-P, QRST, P-Q, в меньшей степени QRS) увеличиваются. Так, например, интервал P-Q вырастает до 0,21 секунды. Может наблюдаться увеличение зубца Т и подъем сегмента ST вогнутой дугой. Синусовая аритмия (СА) возникает в результате нерегулярной выработки импульсов в синусовом узле и встречается в норме у детей и подростков. В норме интервалы R-R отличаются между собой не более чем на 0,15 секунды или на 10 % от минимального R-R. Возрастные изменения у детей связаны с постепенным повышением вагусных влияний, которые меняются в процессе фаз дыхания (так называемая дыхательная аритмия). После 20 лет устанавливается определенное равновесие влияний вегетативной нервной системы и колебания R-R приходят к норме. В пожилом и старческом возрасте вегетативные влияния ослабевают, диапазон колебаний уменьшается, и если разница колебаний R-R не превышает 0,05 с, такой ритм называется ригидным, что отражает снижение приспособительных возможностей сердца. СА может сопровождаться чередованием различных интервалов R-R, что указывает на периодическую форму СА. Более частый вариант СА на фоне брадикардии называется синусовой брадиаритмией. Реже СА наблюдается на фоне учащенного ритма, что встречается при миокардитах. При коронаросклерозе синусовая аритмия может быть связана с нарушением кровоснабжения синусового узла. 4///20 Нарушения возбудимости миокарда Возбудимость – это свойство ткани отвечать на раздражение (импульс). В кардиологии под возбудимостью миокарда понимают его способность отвечать сокращением на электрические импульсы, исходящие в норме из синусового узла. Нарушение возбудимости-аритмия – это работа сердца в любом другом сердечном ритме, не являющемся регулярным синусовым ритмом нормальной частоты. Синусовый ритм – это образование электрических импульсов пейсмекерными клетками синусового узла с определенной последовательностью и частотой. Существует много разновидностей аритмий, наиболее часто встречающиеся виды – экстрасистолия- внеочередное сокращение сердца, пароксизмальная тахикардия- развивается при возникновении группы быстро повторяющихся экстрасистол, полностью подавляющих физиологический ритм, мерцание и трепетание. Экстрасистолы- это преждевременные (внеочередные) возбуждения и сокращения всего сердца или его отдельных участков, импульс для которых обычно исходит из различных участков проводящей системы сердца. По месту возникновения экстрасистолы бывают 3 видов: предсердные: измененный зубец P, нормальный желудочковый комплекс QRS; атривентрикулярные (из AV-соединения): комплекс QRS не изменен, зубец P отсутствует или изменен и регистрируется после комплекса QRS; желудочковые: комплекс QRS расширен и изменен, зубец P обычно не виден.  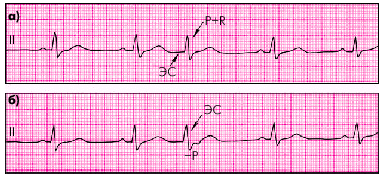 Варианты экстрасистол из AV-узла. а) зубец P слился с комплексом QRS, б) измененный зубец P виден после комплекса QRS. Экстрасистолию могут вызывать стрессы, перетомление, экстремальные температуры, изменение положения тела, кофе, чай, курение, инфекции и т. д. 4///21 НАРУШЕНИЕ ПРОВОДИМОСТИ МИОКАРДА.Блокады подразделяются по месту возникновения и по степени нарушения проведения импульса. Диагностика блокад осуществляется по клиническим признакам, данным ЭКГ и ЭФИ. Нарушение синоатриальной проводимости возникает чаще на фоне коронарной недостаточности, особенно - при остром задненижнем инфаркте миокарда, а также при миокардитах, слабости синусового узла, интоксикациях наперстянкой, хинидином. По пульсу иногда удается установить паузы, равные двум сердечным циклам. На ЭКГ фиксируется выпадение как предсердного, так и желудочкового комплекса (PQRST), во время пауз часто наблюдаются замещающие экстрасистолы из атриовентрикулярного соединения или желудочков. Атриовентрикулярная блокада I степени у пожилых людей наиболее часто развивается на фоне ИБС, у молодых - при миокардитах, в том числе ревматическом. На ЭКГ определяется удлинение интервала PQ более 0,2 - 0,22 с, при этом после каждого Р следует желудочковый комплекс QRS. Атриовентрикулярная блокада II степени характеризуется частичным блокированием импульсов в атриовентрикулярном соединении. Тип 1 (Мобитц I) сопровождает часто острые заболевания (миокардиты, инфаркт миокарда) или нетяжелые интоксикации (финоптином, b-блокаторами, клофелином), имеет преимущественно преходящий характер, нередко снимается атропином, не вызывает гемодинамических нарушений и не требует специального лечения. При осмотре больного выявляется аритмия. Диагноз устанавливается по ЭКГ: наблюдается постепенное удлинение интервала PQ с последующим выпадением QRS комплекса, что дает длительную паузу, после которой восстанавливается первоначальный PQ интервал. Так как в большинстве случаев блокада импульса происходит на уровне А-В соединения, форма желудочковых комплексов не изменена. Тип 2 (Мобитц II), как правило, сопутствует тем же заболеваниям, что и блокада I типа, но поражение проводящей системы носит при этом более глубокий и стойкий характер. Блокада нередко сопровождается гемодинамическими нарушениями. Место развития блокады - пучок Гиса, нередко в сочетании с блокадой одной из ножек пучка Гиса, что представляется прогностически опасным, т. к. может трансформироваться в полную А-В блокаду. Возможно развитие и углубление гемодинамических расстройств, синкопальных состояний, приступов Морганьи-Адамса-Стокса. ЭКГ изменения: при стабильном интервале PQ проведение предсердных импульсов внезапно блокируется и на ЭКГ появляются "лишние" зубцы Р без следующих за ними QRS комплексов. Желудочковые комплексы часто расширены и расщеплены. Полная атриовентрикулярная блокада (А-В блокада III степени). При этом нарушении проводимости блокируются все предсердные импульсы на уровне А-В узла, пучка Гиса или его обеих ножек. Желудочки сокращаются в собственном ритме, центр которого расположен ниже места блокады.На ЭКГ зубцы Р и комплексы QRS следуют каждый в своем ритме. Ритм Р много чаще, чем ритм QRS, в отдельных комплексах Р и QRS наслаиваются один на другой. Наиболее частая причина острых преходящих форм полной А-В блокады - острый инфаркт миокарда и интоксикации наперстянкой. Хроническая форма осложняет ИБС, аортальные пороки, кардиомиопатии и может быть изолированной аномалией. Наиболее тяжелый прогноз имеют "дистальные" блокады с редким ритмом и значительной деформацией комплекса QRS, которые осложняют обширные инфаркты передней стенки левого желудочка и тяжелые поражения миокарда, сопровождающиеся кардиомегалией (ДКМП, миокардит Абрамова-Фидлера). Внутри желудочковые блокады. Могут развиваться вследствие хронической ИБС, перенесенного инфаркта миокарда, других тяжелых заболеваний сердца (миокардит Абрамова-Фидлера, дилатационная кардиомиопатия) или возникнуть из-за неизвестных причин. У больных внутрисердечной блокадой без четких признаков ИБС причиной нарушений проводимости может быть ускоренное развитие фиброзных изменений в ветвях пучка Гиса (болезнь Ленегрэ) или склерофибротическое дегенеративное поражение желудочков (болезнь Лева). Эти блокады протекают благоприятно, прогрессируют медленно и не опасны для больного. О неблагоприятном прогнозе говорит появление блокады правой ножки пучка Гиса с отклонением электрической оси сердца и замедлением А-В проводимости. |
