зачет_урология_теория. 1. Количественные изменения мочи и
 Скачать 0.52 Mb. Скачать 0.52 Mb.
|
|
Рак предстательной железы Злокачественное новообразование, распространенное у мужчин старше 50 лет. Эпидемиология. Наибольшая распространенность наблюдается в странах Северной Америки и Европы, наименьшая - в Восточной Азии. В России заболеваемость раком предстательной железы существенно ниже и составляет около 10 на 100 тыс. человек в год. Этиологияипатогенез.Причины развития рака предстательной железы окончательно не выяснены, Полагают, что в этиологии рака предстательной железы важен дисбаланс половых гормонов, потому что он развивается в период эндокринных сдвигов в организме мужчин пожилого возраста. Это заболевание относят к гормонально-зависимым. Общепризнано, что возникновение рака предстательной железы связано с внутренними(генетическими) и внешнимифакторами,которые могут оказывать как канцерогенное, так и защитное действие. Преобладание первых приводит к развитию клинической формы рака предстательной железы, вторых - к отсутствию опухолевого роста или его приостановке в латентной стадии. важную роль в развитии рака ПЖ играют генетические факторы, нарушение метаболизма витамина D. К внешним факторам, повышающим риск развития рака предстательной железы, относят ожирение, радиацию, курение, воздействие пестицидов. Большую роль играют пищевые факторы канцерогенеза, в частности высокое потребление жира животного происхождения. Кроме того, установлено, что риск развития рака предстательной железы увеличивает повышенное потребление с пищей кадмия. Высокое потребление продуктов, богатых витамином А, уменьшает риск возникновения рака предстательной железы. Кроме витамина А, подобное протективное действие оказывают витамины D и Е, а также микроэлемент селен. Классификация. В настоящее время клиническую стадию заболевания определяют в соответствии с классификацией по системе TNM (2002). Классификация рака предстательной железы по системе TNM (2002) Т - первичная опухоль Т1 - случайно выявленная опухоль (непальпируемая и не выявляемая при УЗИ). Т1а - случайно выявленная опухоль (при ТУР предстательной железы), занимающая менее 5 % резецированной ткани. Т1b - случайно выявленная опухоль (при ТУР предстательной железы), занимающая более 5 % резецированной ткани. Т1с - непальпируемая опухоль предстательной железы, выявленная при биопсии под контролем трансректального УЗИ. Показание к биопсии - повышение уровня ПСА. Т2 - опухоль ограничена предстательной железой. Т2а - опухоль занимает не более половины одной доли. Т2b - опухоль занимает более половины одной доли. Т2с - опухоль локализована в обеих долях. Т3 - опухоль прорастает за пределы капсулы предстательной железы. Т3а - экстракапсулярное распространение опухоли. Т3b - экстракапсулярное распространение с инвазией семенных пузырьков. Т4 - опухоль фиксирована или прорастает в соседние органы. N - регионарные лимфатические узлы* Nx - метастазы в регионарные лимфатические узлы не могут быть оценены. N0 - нет метастазов в регионарные лимфатические узлы. N1 - метастазы в регионарные лимфатические узлы. M - отдаленные метастазы Мх - отдаленные метастазы не могут быть оценены. М0 - отдаленных метастазов нет. М1 - отдаленные метастазы. М1а - метастазы в лимфатические узлы, не относящиеся к регионарным. М1b - метастазы в кости. М1с - метастазы в другие органы (прямую кишку, семенные пузырьки). В практических целях используют деление рака предстательной железы на локализованную и распространеннуюформы.Последняя подразделяется на местнораспространенную и метастатическую. По гистологическому строению в подавляющем большинстве случаев (более 95 %) рак предстательной железы является аденокарциномой. Для оценки степени дифференцирования новообразования предстательной железы на основании гистологических признаков была предложена классификация Глисона, согласно которой выделены пять степеней злокачественности (табл. 11.2). Таблица11.2.Характеристикастепенейзлокачественностиновообразованияпредстательнойжелезыпо шкалеГлисона  На практике обычно используют так называемый показатель Глисона: сумму двух наиболее часто встречающихся степеней. Показатель Глисона <4 соответствует высокодифференцированному раку, 5-7 - умереннодифференцированному, >7 - низко- и недифференцированному. Этот показатель имеет большое клиническое и прогностическое значение. Симптоматика.На ранних стадиях рак предстательной железы протекает бессимптомно. Клинические симптомы обычно появляются при значительном местном или метастатическом распространении опухоли. Первыми симптомами рака предстательной железы могут быть расстройства мочеиспускания, связанные с прорастанием опухолью простатической части уретры и инфравезикальной обструкцией. Клинически это выражается сначала в учащении мочеиспускания, затем оно становится затрудненным, появляются слабость струи мочи, чувство неполного опорожнения мочевого пузыря. В редких случаях может возникать острая задержка мочеиспускания. Боль - другое частое проявление рака предстательной железы, может быть разной интенсивности, чаще постоянной, локализующейся в промежности, крестце, головке полового члена. Иногда отмечаются макрогематурия, обусловленная венозным стазом вследствие сдавления опухолью вен шейки мочевого пузыря, и гемоспермия. При росте опухоли в сторону прямой кишки возможно сужение ее просвета с нарушением акта дефекации, выражающимся в запорах и тенезмах. При наличии костных метастазов могут появляться упорные и интенсивные боли - часто первый и единственный признак заболевания. Опухоль может метастазировать в легкие, печень, надпочечники. Метастазы рака предстательной железы могут возникать очень рано. Диагностика. Диагностические мероприятия при подозрении на рак предстательной железы можно разделить на два этапа: на первом выявляют наличие рака, на втором устанавливают стадию заболевания и определяют тактику лечения. Основные методы диагностики рака предстательной железы: пальцевое исследование предстательной железы, определение уровня ПСА, трансабдоминальное или трансректальное УЗИ биопсия предстательной железы. Для выявления метастазов опухоли и определения стадии заболевания проводят: сцинтиграфию костей, рентгеновскую КТ, МРТ и некоторые другие исследования. Характерный признак злокачественной опухоли - пальпация отдельных или множественных плотных узлов в одной или обеих долях предстательной железы; несмещаемость стенки прямой кишки относительно предстательной железы, что свидетельствует об экстракапсулярной инвазии опухоли. Простатический специфический антиген - маркер рака предстательной железы, обладающий большой чувствительностью и высокой специфичностью, представляет собой гликопротеин, продуцируемый только эпителиальными клетками предстательной железы. Содержание ПСА в плазме крови незначительно повышается с возрастом, а также у больных с увеличенной вследствие гиперплазии предстательной железой. Можно рекомендовать периодическое определение уровня ПСА у всех мужчин старше 45 лет. Для повышения диагностической ценности ПСА предложено несколько дополнительных методик его оценки. К ним относятся определение соотношения свободного и общего ПСА, а также расчет плотностиПСАискоростиприростаего уровня. Уровень простатической кислой фосфатазы значительно повышается при экстракапсулярном распространении опухолевого процесса и особенно при наличии костных метастазов. Выявление подозрительных на рак признаков при пальцевом исследовании предстательной железы или УЗИ, а также повышение уровня ПСА служат показаниями к выполнению трансректальной пункционной биопсии ПЖ под ультразвуковым контролем. После морфологического подтверждения наличия рака предстательной железы необходимо установить стадию болезни. Для определения местного распространения опухоли, выявления прорастания в соседние органы и ткани используют РКТ, МРТ, обзорную рентгенографию и сцинтиграфию костей. Дифференциальнаядиагностикапроводится в первую очередь с ДГПЖ, хроническим простатитом и склерозом предстательной железы, а также туберкулезом предстательной железы. Лечение. При лечении рака предстательной железы применяют хирургический метод, гормоно-, радио- и химиотерапию. В некоторых случаях используют комбинированное лечение. Хирургическое лечение проводят только на ранних стадиях рака предстательной железы - T1-2, N0, M0, у больных без тяжелых сопутствующих заболеваний с ожидаемой продолжительностью жизни не менее 10 лет. Операция выбора - радикальная простатэктомия, которая может выполняться с использованием позадилонного и промежностного доступов. В последние годы предпочтение отдается радикальной лапароскопическойпростатэктомии. Кроме того, внедряется методика роботизированной радикальной простатэктомии, Вне зависимости от выбранного способа хирургического вмешательства во всех случаях производят удаление (единым блоком) предстательной железы с капсулой, семенными пузырьками, простатической частью мочеиспускательного канала, шейкой мочевого пузыря, проксимальной частью семявыносящего протока, окружающей клетчаткой и тазовыми лимфатическими узлами. К паллиативным оперативным вмешательствам при раке предстательной железы, осложненном инфравезикальной обструкцией, относят трансуретральную электрорезекцию (туннелизацию) предстательной железы. Радиотерапия.Используют дистанционную и контактную интерстициальную (брахитерапия) радиотерапию. При контактной лучевой терапии радиоактивный препарат подводят непосредственно к опухоли. Дистанционная радиотерапия служит альтернативой радикальной простатэктомии и проводится больным раком предстательной железы на стадиях Т1, Т2 и Т3 при отсутствии у них отдаленных метастазов. Гормональнаятерапия.Поскольку рак предстательной железы является андрогензависимой опухолью, гормональные методы играют важную роль в его лечении. Гормональная терапия включает назначение эстрогенов, антиандрогенов, агонистов и антагонистов лютеинизирующего рилизинг-гормона гипофиза. К гормональным методам лечения относится также билатеральная орхиэктомия (энуклеация яичек). Химиотерапия в настоящее время является вспомогательным методом лечения больных раком предстательной железы из-за низкой чувствительности опухоли к химиопрепаратам. Однако применение последних может быть эффективным при гормоно-рефрактерных формах рака предстательной железы. При местнораспространенном раке предстательной железы (Т3-4) радикальную простатэктомию не выполняют из-за ее низкой эффективности. Основными методами лечения таких больных служат дистанционная радио- и гормональная терапия. Доброкачественная гиперплазия предстательной железы(развивается из трансмуральной или переходной ткани) Доброкачественная гиперплазия предстательной железы (ДГПЖ), ранее называвшаяся аденома простаты, аденома предстательной железы (АПЖ) — доброкачественное образование, развивающееся из железистого эпителия либо стромального компонента простаты. Это полиэтиологическое заболевание приводит к обструкции нижних мочевыводящих путей. При этом в простате образуется маленький узелок (или узелки), который растёт и постепенно сдавливает мочеиспускательный канал. Эпидемиология.Клинические признаки этой болезни наблюдаются у 10-15 % мужчин в возрасте 40 лет и у 80 % мужчин 75-80 лет. Проведенные в России в последние годы эпидемиологические исследования указывают на постепенное нарастание частоты ДГПЖ с 11,3 % в возрасте 40-49 лет до 81,4 % в возрасте 80 лет. Этиологияипатогенез.В работах последнего времени подчеркивается многофакторность этиологии и патогенеза ДГПЖ. Выделяют три группы факторов роста: факторы роста фибробластов, эпителиальные трансформирующие. Современные представления о развитии ДГПЖ позволяют сделать заключение о многофакторности ее патогенеза: превращение тестостерона под воздействием фермента 5а-редуктазы в дигидротестостерон способствует пролиферации эпителия предстательной железы, т. е. железистой гиперплазии; относительное повышение уровня эстрогенов приводит к пролиферации клеток стромы, т. е. к стромальной гиперплазии; уменьшение количества 5а-андростендиола приводит к увеличению функциональной активности и количества а1-адренорецепторов предстательной железы, шейки мочевого пузыря и простатического отдела уретры, к сокращению гладкой мускулатуры этих органов, что лежит в основе развития динамического компонента и возникновения ирритативных симптомов заболевания. Кроме того, нарушение метаболических процессов в ткани предстательной железы приводит к расстройствам кровообращения в предстательной железе и присоединению асептического воспалительного процесса. Последний сопровождается отеком предстательной железы и имеет значение для развития заболевания. Морфогенезипатологическаяанатомия.В зависимости от соотношения тканей и преобладания одной из них различают Железистую стромальную смешанные формы заболевания. Развитие процесса гиперплазии обычно начинается из переходной (транзиторной) зоны предстательной железы. В дальнейшем развивается полицентрический рост узлов в ее ткани, при этом происходит увеличение массы и объема предстательной железы. Клинические проявления ДГПЖ не зависят от объема этого органа напрямую. Решающее значение имеет направление роста узлов. При интравезикальном росте узлов (так называемом росте средней доли) небольших размеров железа нависает над внутренним отверстием уретры в виде клапана и может вызывать значительные затруднения мочеиспускания, тогда как железа больших размеров может длительно расти преимущественно в направлении прямой кишки без выраженных клинических проявлений. Клиническаяклассификация.Еще недавно многие клиницисты подразделяли клиническое течение ДГПЖ на три стадии: Стадия КОСПЕНСАЦИИ: наблюдаются расстройства акта мочеиспускания при полном опорожнении мочевого пузыря. Больные отмечают вялую струю мочи, появление императивных позывов, особенно по ночам, несколько затрудненное мочеиспускание, но патологических изменений со стороны почек и верхних мочевых путей в этой стадии нет. Стадия СУБКОМПЕНСАЦИИ характеризуется значительным нарушением функции мочевого пузыря и появлением остаточной мочи. Струя мочи становится истонченной и очень вялой, после мочеиспускания больной испытывает чувство неполного опорожнения, так как часть мочи (100-200 мл и более) остается в мочевом пузыре. может наблюдаться острая задержка мочеиспускания, а из-за затруднения оттока мочи из верхних мочевых путей нарушается функция почек. Стадия ДЕКОМПЕНСАЦИИ: развивается полная атония мочевого пузыря, наблюдается парадоксальная ишурия, отмечаются выраженное расширение верхних мочевыводящих путей и прогрессивное нарушение функций почек. Существуют классификации ДГПЖ, отражающие совокупность клинических проявлений по Международной системе суммарной оценки симптомов в баллах с обязательным учетом других ведущих характеристик заболевания. Пациент выбирает один из шести ответов в зависимости от выраженности каждого симптома. Ответ на каждый вопрос оценивается от 0 до 5. Общее количество баллов может варьировать от 0 до 35, при этом сумма от 0 до 7 свидетельствует о легкой, от 8 до 19 - об умеренной и от 20 до 35 - о тяжелой симптоматике заболевания. Индекс качества жизни определяется при ответе на последний вопрос анкеты. Таблица11.1.Международнаясистемасуммарнойоценкисимптомовзаболеванийпредстательнойжелезывбаллах(IPSS) 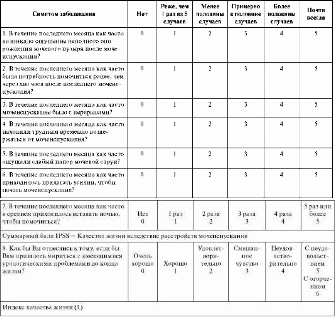 Симптоматика и клиническое течение. Для клинической картины ДГПЖ наиболее характерны симптомы нарушения акта мочеиспускания. симптомы ДГПЖ подразделяют на обструктивные:связанные с механическим сдавлением шейки мочевого пузыря и уретры увеличенной предстательной железой и затруднением оттока мочи из мочевого пузыря, и ирритативные,обусловленные изменениями функции детрузора, сфинктера мочевого пузыря и гиперактивностью α1-адренорецепторов шейки мочевого пузыря, простатического отдела уретры и шейки мочевого пузыря. К обструктивным симптомам относят затрудненное мочеиспускание, вялую струю мочи, увеличение времени мочеиспускания, необходимость напрягать брюшную стенку при мочеиспускании, подтекание мочи по каплям после акта мочеиспускания, чувство неполного опорожнения мочевого пузыря, парадоксальную ишурию. Эти симптомы проявляются в момент опорожнения мочевого пузыря и могут свидетельствовать не только о наличии инфравезикальной обструкции, но и о снижении сократительной способности детрузора. Ирритативные симптомы (ночная поллакиурия, учащенное мочеиспускание малыми порциями, болезненное мочеиспускание, императивные позывы к мочеиспусканию, неудержание мочи при позывах) проявляются вне акта мочеиспускания на этапе накопления мочи в мочевом пузыре. Клиническая картина ДГПЖ характеризуется волнообразным течением и медленным прогрессированием, сопровождающимся выраженными изменениями во всех органах мочевой системы Диагностика. сбор подробного анамнеза заболевания, выяснение симптомов болезни на момент обращения пациента к врачу с количественной их оценкой по шкале IPSS, оценку качества жизни, заполнение дневника мочеиспускания Пальцевое обследование предстательной железы и семенных пузырьков через ампулу прямой кишки имеет большое значение при выявлении ДГПЖ и обязательно должно выполняться при первичном обращении больного к урологу. Общий анализ мочи - обязательный метод исследования. Выявление лейкоцитурии может свидетельствовать о воспалительных заболеваниях мочеполовых органов, а обнаружение эритроцитов - о примеси крови в моче из-за варикозного расширения вен шейки, камня, опухоли мочевого пузыря и других заболеваний. Обнаружение лейкоцитурии и микрогематурии требует проведения дополнительного обследования. Для оценки функционального состояния почек определяют уровень креатинина (или мочевины) в сыворотке крови. определение уровня ПСА в крови, оценку акта мочеиспускания посредством выполнения урофлоуметрии с регистрацией максимальной скорости потока мочи ультразвуковое определение количества остаточной мочи. Факультативные методы исследования, подразумевающие углубленное обследование больного с ДГПЖ, включают выполнение исследования давление-поток при специальном уродинамическом обследовании, изучение состояния верхних мочевых путей с использованием ультразвука и экскреторной урографии и, изредка, цистоскопию. Цистоскопия показана при наличии гематурии. Иногда применяют и радионуклидные исследования: радиоизотопную ренографию, динамическую нефросцинтиграфию.. Дифференциальная диагностика ДГПЖ должна проводиться с: стриктурами уретры, склерозом и раком предстательной железы, циститом, раком, инородными телами и камнями мочевого пузыря, нестабильностью детрузора, простатитом, камнями нижней трети мочеточника. Лечение. Цель лечения - улучшение качества жизни пациентов и предотвращение осложнений, связанных с ДГПЖ. Все лечебные подходы можно разделить на три направления: выжидательное наблюдение, медикаментозная терапия хирургическое лечение. Выжидательное наблюдение применяют в случаях отсутствия инфравезикальной обструкции и значимого ухудшения качества жизни больных. Такие пациенты находятся под наблюдением уролога и периодически проходят контрольные обследования. При ухудшении оттока мочи или усилении симптоматики заболевания начинают активное лечение. Медикаментознаятерапия.На сегодняшний день для лечения больных с ДГПЖ применяют ингибиторы 5а-редуктазы и α-адреноблокаторы по отдельности или совместно. Ингибиторы 5а-редуктазы способствуют уменьшению активности фермента 5а-редуктазы и тем самым препятствуют образованию из тестостерона его активного метаболита дигидротестостерона. Применение ингибиторов 5а-редуктазы приводит к сокращению объема предстательной железы, уменьшая тем самым механический компонент инфравезикальной обструкции. В настоящее время для лечения пациентов с ДГПЖ используют ингибитор 5а-редуктазы второго типа финастерид и ингибитор 5а-редуктазы первого и второго типа дутастерид в дозе 0,5 мг однократно в сутки. Другое направление медикаментозного лечения больных ДГПЖ - назначение блокаторов а1- адренорецепторов. Эффект этих препаратов основан на способности снижать тонус гладкой мускулатуры шейки мочевого пузыря, заднего отдела мочеиспускательного канала и предстательной железы, приводя к уменьшению динамического компонента обструкции. Для лечения больных с ДГПЖ применяют или суперселективные антагонисты только α1-А- адренорецепторов (тамсулозин), или селективные антагонисты всех α1-адренорецепторов (альфузозин, доксазозин, теразозин). Показанием к назначению α1-адреноблокаторов служит умеренная или тяжелая степень выраженности симптоматики ДГПЖ. Для лечения ДГПЖ существует значительное число препаратов растительного происхождения. Однако эти лекарственные средства пока не могут быть рекомендованы для широкого использования у пациентов с ДГПЖ, поскольку в клинических исследованиях еще не получено доказательств их эффективности и безопасности при длительном использовании. Оперативноелечение.Среди оперативных методов лечения больных с ДГПЖ наиболее распространены открытая аденомэктомия (простатэктомия) и ТУР предстательной железы. В настоящее время оперативное лечение ДГПЖ считается показанным только при наличии осложнений, тогда как в начальных стадиях применяют медикаментозное лечение. Открытая аденомэктомия также показана, если при обследовании установлено, что эффекта от медикаментозной терапии ожидать нельзя. В настоящее время для оперативного лечения больных с ДГПЖ широкое распространение получила ТУРпредстательнойжелезы.Этотметодсчитается«золотымстандартом»леченияДГПЖ,что связано с его малой травматичностью и высокой эффективностью. Преимущества ТУР перед открытой аденомэктомией: 1) отсутствие рассечения здоровых тканей при подходе к патологическому очагу; 2) достижение надежного контроля гемостаза; 3) более легкое течение послеоперационного периода и короткий койко-день; 4) возможность выполнения вмешательства у пациентов пожилого и старческого возраста с выраженной сопутствующей патологией. Наряду с классической ТУР предстательной железы у больных с ДГПЖ, все более широкое применение находит метод трансуретральной электровапоризации предстательной железы. От классической ТУР он отличается использованием нового роликового электрода, называемого вапотродом. Применяется и другой метод - трансуретральная игольчатая абляция предстательной железы с введением в ткань гиперплазированной предстательной железы двух игольчатых электродов, соединенных с радиочастотным генератором. Трансуретральная электроинцизия предстательной железы - одна из старейших операций в урологии. Чаще всего трансуретральную эндоскопическую инцизию предстательной железы проводят у пациентов пожилого возраста с выраженными сопутствующими заболеваниями, которым из-за высокой степени операционного риска нельзя выполнить ТУР. Осложнения ДГПЖ Частое осложнение ДГПЖ - полная острая задержка мочеиспускания, которая обычно связана с приемом алкоголя или пищи с большим количеством пряностей, неудовлетворенным половым возбуждением, переохлаждением, нарушением функции кишечника, несвоевременным опорожнением мочевого пузыря, стрессом. Проявляется острая задержка мочеиспускания невозможностью самостоятельного опорожнения мочевого пузыря и возникновением по мере накопления мочи мучительных позывов на мочеиспускание. У некоторых больных внезапная острая задержка мочеиспускания служит первым проявлением ДГПЖ. Механизм острой задержки мочеиспускания складывается из многих факторов: роста гиперплазированной ткани предстательной железы и сдавления шейки мочевого пузыря и простатического отдела уретры, существенного нарушения тонуса мышц мочевого пузыря, нарушения кровотока в органах малого таза с возникновением отека предстательной железы. Другое осложнение ДГПЖ - камни мочевого пузыря, которые встречаются у 12-15 % больных. Причиной образования камней в мочевом пузыре при этом заболевании служат застой мочи в мочевом пузыре и изменение ее реакции. При камнях мочевого пузыря мочеиспускание бывает учащенным, зачастую пациент испытывает постоянные боли над лоном. Некоторые больные жалуются на прерывистую струю мочи и даже на полное прекращение мочеиспускания, которое восстанавливается при изменении положения тела. Гематурия при ДГПЖ наблюдается у 15-20 % больных. Она может быть как макро-, так и микроскопической. Источником крови в моче наиболее часто становятся расширенные и варикозно-расширенные вены шейки мочевого пузыря. У некоторых пациентов гематурия при ДГПЖ приводит к тампонаде мочевого пузыря сгустками крови, что требует экстренного оперативного вмешательства. Наличие выраженной обструкции простатического отдела мочеиспускательного канала и шейки мочевого пузыря за счет ДГПЖ приводит к повышению давления в мочевом пузыре, зиянию устьев мочеточников, нарушению оттока мочи из мочеточников и почек. Мочеточники расширяются, удлиняются, становятся извилистыми, возникает гидроуретер. Вслед за мочеточниками расширяются почечная лоханка и чашки, возникает гидронефроз. Расширение полостной системы почек и мочеточников способствует присоединению инфекции, развитию пиелонефрита. Воспалительные осложнения с характерной для них клинической картиной могут выйти на первый план по проявлениям болезни и значительно усугубить течение ДГПЖ. Нарастающее расширение почек и мочеточников и хронический пиелонефрит приводят к снижению функции почек. |
