|
|
Курсовая. ФАРМА зачет. 1. Средства, возбуждающие цнс Психостимуляторы. Классификация. Основные эффекты и показания к применению, противопоказания, побочные эффекты
нейротропные средства
Стрессорные факторы имеют значение для развития гипертонической болезни, поэтому при лечении гипертонической болезни, в особенности начальных форм, используются седативные средства, анксиолитики.
Препараты центрального действия, понижающие тонус сосудодвигательного центра: клонидин (Клофелин, Гемитон), гуанфацин (Эстулик), медил-дофа (Допегит), моксонидин (Цинт, Физиотенз),рилменидин (Альбарел).
Гипотензивный эффект клонидина обусловлен стимуляцией а2-адреноре-цепторов нейронов ядер солитарного продолговатого мозга. Снижается высвобождение ренина из юкстагломерулярных клеток почек. В результате этого уменьшается сердечный выброс и общее периферическое сопротивление сосудов.
Назначают клонидин при лечении гипертонической болезни внутрь в таблетках. С целью пролонгирования гипотензивного эффекта клонидин включен в трансдермальную терапевтическую систему - полимерный пластырь с дозировкой на 7 дней (наклеивается один раз в неделю).
Из побочных эффектов при систематическом применении клонидина отмечают сухость во рту, седативный эффект, депрессию, сонливость, головокружение, задержку натрия, жидкости, появление отеков, запоры. Клонидин потенцирует действие этилового спирта, снотворных наркотического типа действия. Не рекомендуется при приеме клонидина употребление спиртных напитков.
При резком прекращении приема клонидина возникает синдром отмены, который выражается в развитии гипертензивного криза. Поэтому отмену препарата производят с постепенном снижением дозы в течение 7—10 дней.
Ганглиоблокаторы: азаметония бромид (Пентамин), гексаметония бензосульфонат (Бензогексоний).
Ганглиоблокаторы вызывают блокаду симпатических ганглиев, что приводит к уменьшению тонуса артериальных сосудов и снижению артериального давления, расширению вен и снижению венозного давления. Однако одновременная блокада парасимпатических ганглиев может привести к возникновению тахикардии, а также проявляется рядом других побочных эффектов (нарушение аккомодации, сухость во рту, атония кишечника и мочевого пузыря).
Симпатолитики: резерпин (Рауседил), гуанетидин (Октадин).
Препараты этой группы снижают артериальное давление, угнетая высвобождение норадреналина из окончаний симпатических (адренергических) волокон (см. разд. 9.2.2. «Симпатолитики»). Это приводит к снижению сердечного выброса и тонуса периферических сосудов.
Резерпин нарушает процесс депонирования норадреналина в везикулах. В цитоплазме варикозных утолщений норадреналин разрушается МАО. Это приводит к истощению запасов норадреналина и уменьшению его высвобождения из окончаний адренергических волокон. В результате снижается сердечный выброс и уменьшается общее периферическое сопротивление сосудов - артериальное давление снижается. Резерпин применяют в комплексном лечении гипертонической болезни.
Средства, блокирующие адренорецепторы
1) а-Адреноблокаторы
Фентоламин (Регитин) ифеноксибензамин оказывают неселективное действие, блокируя а, и а2-адренорецепторы.
Селективные α1-адреноблокаторы - празозин (Минипресс), доксазо-зин, теразозин, блокируя постсинаптические α1-адренорецепторы, вызывают расширение сосудов и уменьшение общего периферического сопротивления, что приводит к снижению артериального давления.
2) β-Адреноблокаторы
Препараты этой группы занимают ведущее место в лечении артериальной гипертензии. Используются неселективные β -Адреноблокаторы (неизбирательно блокируют β1- и β2-адренорецепторы) - пропранолол (Анаприлин), надо-лол (Коргард) и кардиоселективные (преимущественно блокируют β1-адрено-рецепторы) — атенолол (Тенормин), бетаксолол (Локрен), небиволол (Небилет), бисопролол (Конкор).
3) а- и β-Адреноблокаторы
Лабеталол (Трандат) икарведилол (Дилатренд) вызывают выраженное и длительное гипотензивное действие за счет неселективной блокады β-адрено-рецепторов и селективной блокады а-адренорецепторов.
В результате блокады β-адренорецепторов сердца снижается сердечный выброс. Блокада а-адренорецепторов уменьшает тонус периферических сосудов, что приводит к снижению артериального давления без рефлекторного повышения частоты сердечных сокращений.
средства, снижающие активность ренин-ангиотензиновой системы
Ренин-ангиотензиновая система — физиологическая гуморальная система регуляции сосудистого тонуса, с повышением активности которой часто связано развитие гипертонической болезни. Под влиянием ренина, который выделяется юкстагломерулярными клетками почек, из ангиотензиногена образуется ангио-тензин I. При участии ангиотензин-превращающего фермента (АПФ) ангио-тензин I превращается в ангиотензин II (АТП), который оказывает мощное сосудосуживающее действие.
Из лекарственных средств, которые снижают активность ренин-ангиотензи-новой системы, в основном используются препараты, которые:
угнетают секрецию ренина (β-адреноблокаторы);
нарушают образование ангиотензина II (ингибиторы АПФ, ингибиторы ва-зопептидаз);
препятствуют действию ангиотензина II (блокаторы ангиотензиновых АТ,-рецепторов).
1) Ингибиторы ангиотензин-превращающего фермента (АПФ): каптоприл (Капотен), периндоприл (Престариум), эналаприл (Ренитек, Энап, Эд-нит), рамиприл (Тритаце), фозиноприл (Моноприл).
Ингибиторы АПФ блокируют превращение ангиотензина I в ангиотензин И, в результате уменьшается сосудосуживающий эффект; уменьшается высвобождение норадреналина из окончаний симпатических волокон; уменьшается секреция альдостерона корой надпочечников; увеличивается содержание брадикинина, благодаря уменьшению его инактивации АПФ.
Ингибиторы АПФ применяют при артериальной гипертензии и хронической сердечной недостаточности.
2) Ингибиторы вазопептидаз
Омапатрилат — первый представитель нового класса — ингибиторов вазопептидаз. Этот класс препаратов открывает принципиально новую возможность лечения гипертензии. Омапатрилат блокирует АПФ и нейтральную эндопеп-тидазу, которая инактивирует эндогенные пептиды, обладающие сосудорасширяющими свойствами.
3) Блокаторы ангиотензиновых AT -рецепторов: лозартан (Козаар), ирбесартан (Апровель), валсартан.
Препараты этой группы препятствуют действию ангиотензина II на AT,-рецепторы сосудов (расширяют сосуды), коры надпочечников (уменьшают выделение альдостерона).
Миотропные гипотензивные средства
Блокаторы кальциевых каналов нифедипин, нитрендипин, исрадипин, амлодипин, фелодипин, лацидипин и др.
Активаторы калиевых каналов: миноксидил (Лонитен), диазоксид (Гиперстат).
Миотропные препараты с другими механизмами действия: натрия нитропруссид (Ниприд), гидралазин (Апрессин), бендазол (Дибазол), магния сульфат
Диуретики
Фуросемид (Лазикс), при длительном лечении гипертонической болезни — гидрохлоротиазид (Дихлотиазид, Гипотиазид), хлорталидон (Оксодолин) и др.
15. Средства для лечения атеросклероза. Классификация. Основные эффекты и показания к применению, противопоказания, побочные эффекты.
Атеросклероз - это вариабельная комбинация изменений интимы артерий, включающая в себя накопление липи-дов, липопротеинов, сложных углеводов, фиброзной ткани, компонентов крови, кальцификацию и сопутствующие изменения средней оболочки (медии) сосудистой стенки. При атеросклерозе поражаются сосуды эластического и мышечно-эластического типа (аорта, сосуды головного мозга, коронарные сосуды сердца), реже сосуды нижних конечностей.
Холестерин является важным для организма стеролом, так как входит в состав клеточных мембран, используется для синтеза стероидных гормонов и желчных кислот. В организме холестерин в основном синтезируется в печени, а также частично поступает с пищей. Триглицериды используются в организме как источник энергии. Холестерин и триглицериды относятся к высоколипофильным соединениям, поэтому в крови циркулируют в комплексе с полярными липидами и аполипопротеинами, образуя липопротеины.
ЛПОНП образуются в печени, содержат 10—15% ХС и обогащены триглице-ридами. Под влиянием липопротеинлипазы эндотелия сосудистой стенки часть триглицеридов ЛПОНП расщепляется и они превращаются в ЛППП, которые затем подвергаются липолизу и превращаются в ЛПНП. ЛПНП содержат порядка 55% ХС и являются основными переносчиками ХС из плазмы крови в периферические ткани. ЛПНП связываются со специфическими ЛПНП-рецепторами на поверхности клеток, после чего происходит эндоцитоз липопротеинов.
При гиперлипопротеинемии ЛПНП и их предшественники (ЛППП и ЛПОНП) могут быть атерогенными. ЛПНП проникают в интиму сосудов. Макрофаги способны вызывать окислительную модификацию ЛПНП за счет генерирования активных форм кислорода, что приводит к резкому повышению атерогенности ЛПНП. Макрофаги поглощают окисленные формы ЛПНП, и это приводит к образованию «пенистых» клеток (макрофагов с накопленными в них эфирами холестерина, что придает их цитоплазме вид пены). Распадаясь, «пенистые» клетки способствуют образованию атеросклеротической бляшки.
Самыми мелкими частицами из всех липопротеинов являются ЛПВП, которые содержат 15-25% ХС. ЛПВП играют важную роль в транспорте ХС из тканей в печень, где происходит катаболизм ХС
Для снижения риска прогрессирования атеросклероза необходимо использовать лекарственные средства, снижающие в плазме крови уровень атерогенных и повышающих уровень антиатерогенных липопротеинов.
Антигиперлипопротеинемические (гиполипидемические) средства, с помощью которых возможна коррекция липидного обмена при атеросклерозе, классифицируются следующим образом:
ингибиторы З-гидрокси-3-метилглутарил-коэнзим А-редуктазы (статины);
секвестранты желчных кислот;
препараты никотиновой кислоты;
производные фиброевой кислоты (фибраты).
Ингибиторы З-гидрокси-3-метилглутарил-коэнзим А-редуктазы (статины)
Ловастатин (Мевакор), симвастатин (Зокор), правастатин (Ли-постат), флувастатин (Лескол), аторвастатин (Липримар)
Статины обладают высокой гиполипидемической активностью и представляют одну из наиболее перспективных групп лекарственных средств в профилактике и лечении атеросклероза. Препараты обратимо ингибируют З-гидрокси-3-ме-тилглутарил-коэнзим А-редуктазу (ГМГ-КоА-редуктаза), ключевой фермент синтеза ХС на этапе образования мевалоновой кислоты. В результате содержание ХС в печени уменьшается.
Препараты обычно применяются длительно (в течение нескольких месяцев). переносятся относительно хорошо. Побочные эффекты: диспептические расстройства, бессонница, головная боль, эритема кожи, сыпь.
Секвестранты желчных кислот
Колестирамин (Квестран), колестипол (Холестид)
Колестирамин и колестипол представляют собой анионообменные смолы, примерно одинаковой эффективности. В кишечнике они образуют не всасывающиеся комплексы с желчными кислотами, что приводит к усилению выведения желчных кислот из организма.
Препараты никотиновой кислоты
Никотиновая кислота (Ниацин) и ее пролонгированные формы (Эн-дурацин).
Никотиновая кислота оказывает гиполипидемическое действие путем снижения мобилизации свободных жирных кислот из жировых депо и поступления их в печень, что приводит к уменьшению биосинтеза ТГ в печени, и образованию ЛПОНП и угнетению секреции печенью ЛПОНП. Уровень плазменных ЛПОНП, ЛППП и ЛПНП снижается, а уровень антиатерогенных ЛПВП повышается. Никотиновую кислоту назначают в дозе 1,5—3 г в сутки.
Производные фиброевой кислоты (фибраты)
Гемфиброзил (Регулип, Иполипид), фенофибрат (Липантил), б е з а -фибрат, ципрофибрат (Липанор)
Производные фиброевой кислоты (фибраты) различаются между собой по химической структуре, по некоторым особенностям механизма действия и по выраженности гиполипидемического эффекта. Все они применяются в основном при гиперлипопротеинемии III, IV и V типов. Фибраты увеличивают активность липопротеинлипазы сосудистой стенки, повышают катаболизм ЛПОНП, повышается также катаболизм ЛППП, что приводит к снижению продукции ЛПОНП и ЛППП.
16.Диуретики. Классификация. Основные эффекты и показания к применению, противопоказания, побочные эффекты.
Диуретики - это л.с, способствующие выведению из организма лишней жидкости, способствующие снижению давления и благоприятно влияющие на общее состояние организма.
Применяют для снижения общего и периферического давления.
Классификация:
1) Питлевые
2) Тиазидные, тиазидоподобные
3) Антогонисты альдостерона
4) осмотические диуретики
Действие диуретиков реализуется в нефроне, в котором происходит процесс образования мочи.
В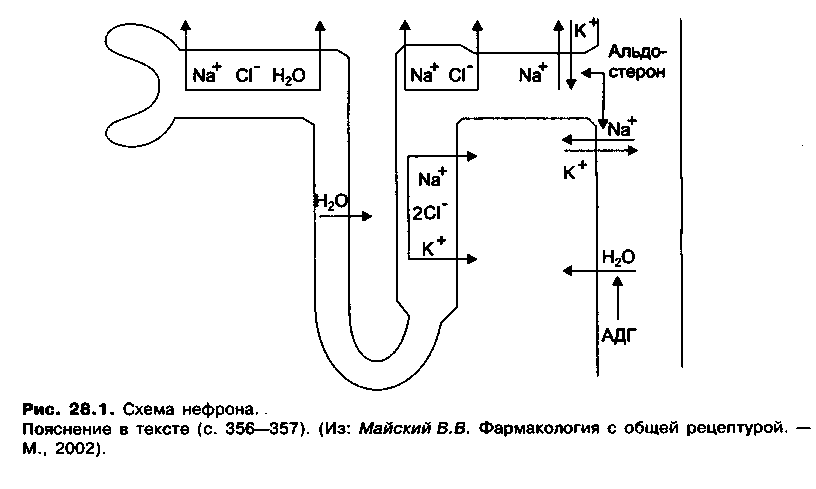
сосудистом клубочке нефрона происходит фильтрация плазмы крови через мембраны капилляров, в канальцевом аппарате нефрона 99% фильтрата реабсорбируется (подвергается обратному всасыванию).
Вканальцах происходит не только реабсорбция, но и секреция различных веществ в просвет канальцев.
В проксимальных канальцах обратному всасыванию подвергаются натрий, бикарбонаты, вода, ионы хлора. В целом подвергается реабсорбции 80-85% фильтрата.
Реабсорбция ионов Na осуществляется с участием транспортных систем. В нисходящей части, в колене и тонкой восходящей части петли Генле активной реабсорбции электролитов не происходит. Вместе с тем вода легко проникает из нисходящей части петли Генле путем простой диффузии. При этом осмотическое давление фильтрата повышается.
В толстой восходящей части петли Генле активно реабсорбируются ионы Na+, К+ и СI, (совместный транспорт, котранспорт). Транспорт Na+, K+ и СI -осуществляется котранспортером, который сам по себе электрически нейтрален. При этом в клетках эпителия накапливается избыток ионов К+, так как калий переносится через базальную мембрану внутрь клетки с помощью Na+, K+-АТФазы.
В конечном сегменте дистального канальца активно реабсорбируется NaCI эта часть плохо проницаема для воды и гипотоничность увеличивается.
В дистальных канальцах активно реабсорбируются ионы Са. Транспорт ионов Са в дистальном канальце регулируется паратгормоном.
В конечном сегменте дистального канальца и корковом отделе собирательных трубок реабсорбция Na+ сопряжена с секрецией (выделением в просвет канальцев) К.
В собирательных трубках происходит пассивная реабсорбция воды. Транспорт воды через апикальную мембрану регулируется антидиуретическим гормоном задней доли гипофиза — вазопрессином и окситоцином.
Классификация по механизмаму действия мочегонные средства мож-но разделить на следующие группы:
-средства, нарушающие функцию эпителия почечных канальцев;
-антагонисты альдостерона;
-осмотические диуретики.
Средства, нарушающие функцию эпителия почечных канальцев:
Средства, действующие преимущественно в начальной части дистальных канальцев.
Тиазидные диуретики
Гидрохлоротиазид (Гипотиазид, Дихлотиазид).
Циклопентиазид (Циклометиазид).
К этой группе диуретиков относятся производные бензотиадиазепина (тиазиды) и тиазидоподобные диуретики. Их диуретический эффект обусловлен способностью подавлять реабсорбцию (сочетанный транспорт) ионов Na+ через апикальную мембрану в начальной части дистальных канальцев и таким образом способствовать выведению этих ионов. Выведение ионов К+ и Mg2+ также увеличивается, а выведение ионов Са2+ задерживается. Препараты этой груп-пы сохраняют диуретическое действие при любых смещениях рН крови, хорошо всасывается и выводится почками и кишечником.
Показания: отеки связанные с сердечной недостаточностью, заболеваниями почек и печени, гипертоническая болезнь.
Основные различия между препаратами этой группы касаются их активности и продолжительности действия:
Гидрохлоротиазид:
-хорошо всасывается из ЖКТ, действие развивается через 30—60 мин и достигает максимума через 2 ч, продолжительность эффекта 8 - 12 ч, назначают 1 раз в сутки.
Циклопентиазид:
- в 50 раз активнее гидрохлоротиазида продолжительность действия хлорталидона до З сут, назначают 2—3 раза в неделю.
При длительном применении тиазидных и тиазидоподобных диуретиков возможно развитие гипокалиемии. Поэтому их назначают вместе с препаратом K или Mg (панангин, аспаркам).
Средства, действующие преимущественно в толстом сегменте восходящей части петли Генле:
Петлевые диуретики: Фуросемид (Лазикс), этакриновая кислота (Урегит).
Препараты этой группы являются наиболее мощными из существующих сегодня диуретиков. Их быстрый и очень сильный диуретический эффект позволяет применять их при многих неотложных состояниях: отеке легких, отеке мозга, при острых отравлениях.
Петлевые диуретики подавляют сочетанный транспорт ионов Na+, К+ и 2С1
через апикальную мембрану эпителиальных клеток в толстом сегменте восходя-щего отдела петли Генле, селективно блокируя транспортную систему, осуществляющую активный перенос этих электролитов внутрь клетки.
Петлевые диуретики увеличивают выведение из организма ионов Mg и Са. Гипокальциемия обычно не развивается, так как ионы Са активно реабсорби-руются в дистальном извитом канальце.
При длительном применении может вызвать развитие гипомагниемии.
Возможны колебания кислотно-основного состояния крови.
Петлевые диуретики быстро всасываются при введении внутрь. Фуросемид проявляет свое действие через 0,5 ч, буметанид - через 30-40 мин, а этакриновая кислота - через 1 ч, продолжительность действия 3—4 ч.
Препараты в неотложных случаях вводят парентерально (внутривенно и внутримышечно). Начинает действовать через 15 мин. Все препараты этой группы выводятся преимущественно почками.
Показания: гипертания, цирроз печени, хроническая и острая почечная недостаточность.
Назначают эти препараты натощак, обычно утром, иногда 2 раза в день (в зависимости от показаний и тяжести состояния).
|
|
|
 Скачать 202.98 Kb.
Скачать 202.98 Kb.
