патофизиология крови. патфиз итог 1. 1 Витамин B12дефицитная наследственная
 Скачать 1.45 Mb. Скачать 1.45 Mb.
|
Билет 17.1. Постгеморрагические анемии, виды, патогенез, проявления. Анемия может развиться в результате острого или хронического кровотечения. ОСТРАЯ ПОСТГЕМОРРАГИЧЕСКАЯ АНЕМИЯ Острая постгеморрагическая анемия — нормохромная нормоцитарная гиперрегенераторная анемия, возникающая вследствие острой кровопотери в течение короткого периода времени. • Проявления: † Общие признаки анемии (тахикардия, одышка, падение АД и венозного давления, бледность кожных покровов и слизистых оболочек). Нарастающее чувство сухости во рту † Периферическая кровь.. ‡ Первые часы и сутки.: -Нормоцитемическая гиповолемия (эквивалентное уменьшение общего содержания форменных элементов и плазмы крови)., -Снижение показателя объёма циркулирующих эритроцитов. -Ht, число эритроцитов, уровень Hb в единице объёма крови в рамках нормальных диапазонов. ‡ 2–3 е сутки после кровопотери. - Снижение уровня Hb ниже нормы. - Уменьшение числа эритроцитов в единице объёма крови и падение Ht. - Сохранение в пределах нормы цветового показателя (в связи с тем, что в крови циркулируют зрелые эритроциты, находившиеся в сосудистом русле (в том числе — в депо) до кровопотери. -Тромбоцитопения (в результате потребления кровяных пластинок в процессе тромбообразования, гемодилюции, а также утраты их при кровопотере). -Лейкопения (вследствие потери лейкоцитов во время кровотечения и последующей гемодилюции). ‡ 4–5 е сутки после кровопотери. § Пониженное содержание Hb, эритропения, сниженный Ht. § Гипохромия эритроцитов § Увеличение числа молодых клеток эритроидного ряда: ретикулоцитов, иногда полихроматофильных и оксифильных эритробластов (как результат высокой регенераторной способности костного мозга). § Тромбоцитопения и лейкопения. • Терапия. Восстановление ОЦК (хирургическая остановка кровотечения, гемотрансфузии, коллоидные растворы). ХРОНИЧЕСКИЕ ПОСТГЕМОРРАГИЧЕСКИЕ АНЕМИИ • Причины:†Длительные, повторяющиеся кровотечения в результате нарушения целостности стенок сосудов, эндокринопатий (например, при дисгормональной аменорее) и расстройств гемостаза. • Патогенез и проявления связаны в основном с нарастающим дефицитом железа в организме. Они являются частным вариантом железодефицитных анемий. Проявления железодефицитных анемий. В костном мозге: – сохраняется нормобластический тип кроветворения; – часто (но не всегда) наблюдаются умеренная гиперплазия клеток красного ростка гемопоэза; увеличено число базофильных и полихроматофильных эритробластов при уменьшении количества оксифильных (признак торможения эритропоэза); – уменьшено содержание депонированного в костном мозге железа и числа сидеробластов (нормобластов с гранулами железа). В периферической крови: – снижены количество эритроцитов, содержание Hb (до 30–40 г/л, что обусловливает развитие гемической гипоксии) и цветовой показатель (до 0,6 и более); – количество ретикулоцитов различно: от нормального до пониженного (при хроническом течении анемии) или повышенного (на начальных этапах анемии); – пойкилоцитоз, анизоцитоз (много микроцитов), наличие «теней» эритроцитов (в связи со сниженным содержанием в них Hb); – понижен уровень железа (Fe2+) в плазме крови (сидеропения) до 1,8–7,2 мкмоль/л (при норме 12–30 мкмоль/л); – лейкопения (за счёт нейтрофилов); – число тромбоцитов обычно в пределах нормы. В тканях и органах: – признаки различных видов дистрофий. В связи с этим, а также вследствие развития тканевой гипоксии, выявляются мышечная слабость 1120 (миастения), шелушение, трещины кожи и слизистых оболочек, повышенная ломкость ногтей, выпадение волос, изменения стенки ЖКТ (сопровождающиеся гипотрофическим глосситом, гастритом, энтеритом). 2. Дисбаланс ионов и жидкости при коронарной недостаточности. 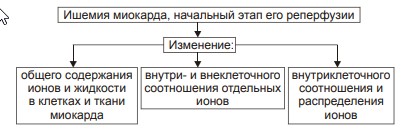 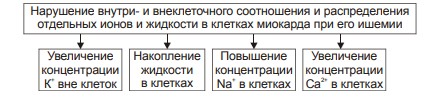 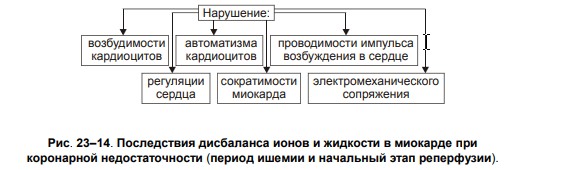 3. Особенности гемотрансфузионного шока. Гемотрансфузионный шок возникает при переливании крови, эритроцитарной массы, несовместимых по групповой системе АВО. Проявляется во время или в ближайший час после гемотрансфузии в виде падения артериального давления, появления мочи темно-бурого цвета и олигоанурии, озноба, болей в области поясницы, одышки, желтухи. Причина - в большинстве случаев невыполнение правил переливания крови на одном из этапов. Патогенез: внутрисосудистое разрушение эритроцитов донорской крови приводит к выходу в кровь свободного гемоглобина, активного тромбопластина, что приводит к ДВС - синдрому, нарушению микроциркуляции, ЦНС, шоку. Признаки гемотрансфузионного шока: 1)возбуждение больных; 2)боли в груди; 3)боли в пояснице. Затем развиваются: 4)бледность кожных покровов; 5)тахикардия; 6)холодный пот; 7)стойкое падение АД. В более поздние сроки развиваются: 8)гемоглобинемия; 9)гемолитическая желтуха; 10)ОПН; 11)острая печеночная недостаточность. Если шок развивается во время операции, под наркозом, то его признаками являются: 1)стойкое падение АД, 2)повышенная кровоточивость из операционной раны, 3)появление мочи цвета "мясных помоев" (поэтому в случаях переливания крови во время операции обязательна катетеризация мочевого пузыря). Клинические симптомы шока Больной проявляет беспокойство, жалуется на боли и чувство стеснения за грудиной, боли в пояснице, мышцах, иногда озноб, наблюдается одышка, затруднение дыхания; лицо гиперемировано, иногда бледное или цианотичное. Возможны тошнота, рвота, непроизвольные мочеиспускание и дефекация. Пульс частый, слабого наполнения, артериальное давление снижается. |
