1Коллапсотерапия применение при туберкулезе
 Скачать 1.68 Mb. Скачать 1.68 Mb.
|
|
QuantiFERON®-TB Gold. Данный тест регистрирует секретируемый гамма-интерферон в свежей гепаринизированной цельной крови, которая была инкубирована со смесью синтетических пептидов имитирующих два белка, секретируемых МБТ: ESAT-6, CFP-10,TB-7.7. Преимущества: Проведение теста in vitro (при высоком уровне сенсибилизации, заболеваниях кожи). Быстрый результат (16-24 часа) Недостатки: Инвазивность Необходимость доставки биологического субстрата Необходимость технического, программного обеспечения и его высокая стоимость Специальная подготовка персонала Высокая стоимость теста. Метод исследования Иммуноферментный анализ (ИФА). Какой биоматериал можно использовать для исследования? Венозную кровь. Как правильно подготовиться к исследованию? Не курить в течение 30 минут до сдачи крови. Для чего используется исследование? Для выявления активного туберкулеза, в особенности внелегочных форм. Для мониторинга эффективности лечения туберкулеза. Для выявления инфицированных лиц. Для подтверждения диагноза (наряду с использованием дополнительных диагностических исследований). Когда назначается исследование? Когда известно, что пациент имел длительный контакт с больными туберкулезом или что его работа связана с постоянным контактом с людьми из групп риска (бездомными, инъекционными наркопотребителями, лицами, находившимися в местах лишения свободы). При соответствующих симптомах: слабости, быстрой утомляемости, субфебрильной температуре тела, ночной потливости, персистирующем кашле в течение 2-3 недель, боли в грудной клетке (легочном туберкулезе), хронических болях в спине, суставах, брюшной области с невыясненной этиологией. При длительном безрезультатном лечении хронического простатита, цистита, пиелонефритов и при воспалении эндометрия (туберкулезе мочеполовых органов). При анемии, лейкоцитозе. Что означают результаты? Референсные значения Результат: отрицательно. Коэффициент позитивности: 0 - 0,79. Отрицательный результат Отсутствие активной формы заболевания. Положительный результат Активная форма туберкулеза различной локализации. Антитела, оставшиеся после перенесенного заболевания. Тубинфицированность – присутствие микобактерий в организме (если нет клинических проявлений заболевания). Что может влиять на результат? Эффективное лечение туберкулеза сопровождается резким увеличением количества антител, уровень которых приходит в норму по истечении некоторого времени. Важные замечания Этот тест особенно важен, когда при отрицательном результате рентгенологического исследования, микроскопии и методе ПЦР есть симптомы неясного происхождения, схожие с проявлениями туберкулеза внелегочных форм. Положительный результат – недостаточное основание для постановки диагноза «активный туберкулез», так как данный анализ должен сопровождаться другими диагностическими тестами (микроскопией бактериальных культур, ПЦР) в соответствии с клинической картиной и предполагаемыми очагами локализации инфекции для более углубленного обследования. На ранней стадии инфекции тест может дать отрицательный результат из-за того, что еще не выработалось достаточное количество антител. В таких случаях при симптомах инфекции рекомендуется повторить исследование через 2-7 недель или провести другие виды тестирования. Тест нечувствителен к БЦЖ-вакцинации, так как в нем задействованы антигены, специфичные для M. Tuberculosis и нехарактерные для M. Bovis. Возможность ложноположительных результатов данного анализа исключена в связи с отсутствием взаимовлияния с другими видами микобактерий. Тест рассчитан на выявление только активной формы туберкулеза вне зависимости от его локализации. Данное исследование подходит для пациентов с иммунодефицитами различного происхождения (ВИЧ, онкологией), так как тест-система позволяет обнаружить иммуноглобулины всех трех классов (G, M, A). Тесты для оценки функциональной активности сенсибилизированных к соответствующим антигенам Т-лимфоцитов in vitro: реакция стимуляции Т-лимфоцитов митогеном фитогемаглютинином (РБТЛ с ФГА), который вызывает неспецифическую бласттрансформацию и митозы Т-лимфоцитов, свидетельствует о выраженности их функциональной активности. Лимфоциты культивируют с ФГА в течение 72 ч и определяют включение ЗН-тимидина в ДНК по числу импульсов в сцинтилляционном счетчике. В норме бласттрансформации подвергаются 50—60% лимфоцитов; реакция стимуляции Т-лимфоцитов с туберкулином (РБТЛ с ППД), который вызывает специфическую стимуляцию и определяет степень сенсибилизации к микобактериальным антигенам; в норме бласттрансформации подвергаются 2—6% лимфоцитов. Перспективным иммунологическим исследованием в диагностике туберкулеза является РБТЛ с ППД и определением концентрации ИФНа-у, который в норме составляет 140 ЕД/мл. При компьютерной томографии эта форма туберкулеза проявляет себя следующим образом: можно выявить участок уплотнения ткани легкого (по типу консолидации или «матового стекла» или смешанного характера); «дорожку» к корню легкого, имеющую воспалительную природу, образующуюся за счет периваскулярной (перибронхиальной) инфильтрации; а также увеличение лимфатических узлов бронхопульмональной группы, корня легкого с соответствующей стороны и медиастинальных. В прилежащей к инфильтрату ткани легкого можно обнаружить интерстициальное уплотнение за чет лимфостаза (венчик по типу «матового стекла»). Туберкулез внутригрудных лимфатических узлов Основной КТ-признак туберкулеза внутригрудных лимфатических узлов (ВГЛУ) – увеличение размеров лимфатических узлов (весьма неспецифичный симптом, который может быть также следствием опухолевого поражения лимфоузлов, реакции их на воспалительный процесс либо просто ошибкой интерпретации). По Труфанову Г. Е. можно выделить 3 формы туберкулеза ВГЛУ: инфильтративную, опухолеподобную и малую. Инфильтративная форматуберкулеза ВГЛУ на КТ характеризуется появлением участков инфильтрации ткани легкого в прикорневых отделах в совокупности с увеличением лимфатических узлов бронхопульмональной группы, а также паратрахеальныхлимфоузлов на стороне поражения более 10 мм в поперечнике. При опухолеподобной форме туберкулеза лимфоузлы увеличены в размерах в значительной степени (25-30 мм в поперечнике и больше), в центре можно обнаружить казеозный некроз – полость с горизонтальным уровнем жидкости. При контрастировании хорошо усиливаются периферические отделы, а плотность некротического участка в центре остается неизменной. «Малая» форма туберкулеза ВГЛУ характеризуется незначительным увеличением лимфоузлов (8-10 мм в поперечнике), а также «стертой» клинической симптоматикой. При компьютерной томографии говорить о «малой» форме туберкулеза ВГЛУ можно лишь при наличии верифицированного другими методами туберкулеза, поскольку изменение поперечного размера лимфоузла в столь малых границах не является достоверным КТ-признаком туберкулеза и может быть следствием ошибки в измерениях. Милиарный туберкулез легких Характеризуется острым, быстро прогрессирующим течением, а также неблагоприятным прогнозом. Редко можно обнаружить мелкие диффузные очаги только в легких, чаще всего они выявляются также и в других органах – селезенке, почках, печени, кишечнике, оболочках мозга. КТ-признак милиарного туберкулеза легких – наличие множественных мелких очагов (1-2 мм в поперечнике), диффузно во всех отделах легких. Дифференциальную диагностику необходимо проводить с мелкоочаговыми метастазами. Диссеминированный туберкулез легких Диссеминированный туберкулез легких при компьютерной томографиихарактеризуется наличием множественных очагов, имеющих различные размеры. Обычно имеет место тенденция к преобладанию локализации очагов в верхних долях. Диссеминация при туберкулезе легких может быть гематогенной – тогда очаги правильной округлой формы распространены равномерно по всем отделам легких, не имеют анатомической связи с бронхами и легочными сосудами. При лимфогенной диссеминации очаги обнаруживаются в большем количестве в прикорневых отделах, выявляются также утолщенные междольковые перегородки и увеличенные лимфатические узлы средостения. Очаговый туберкулез При компьютерной томографии легких при очаговом туберкулезе выявляются немногочисленные уплотнения, локализованные в одной доле (1-2 сегментах). Располагаются очаги при туберкулезе по ходу бронхов, а также в междольковых перегородках. Размер очагов при туберкулезе обычно не превышает 1см, структура их может быть как однородной, так и с участками повышенной плотности за счет отложений кальция, что свидетельствует об адекватной терапии либо о длительном течении процесса. Инфильтративный туберкулез легких КТ-признаками инфильтративного туберкулеза являются: участки уплотнения легочной ткани по типу «матового» стекла, с быстрым развитием процесса, повышением плотности и формированием в центре инфильтрата полстей с распадом (каверн). При компьютерной томографии могут быть выявлены следующие варианты инфильтративного туберкулеза легких: - несколько очагов различной формы и размеров, окруженные широкой зоной уплотнения ткани легкого («матовое стекло»); - инфильтрат с распадом в центре (начало формирования каверны); - инфильтрат большого размера (занимающий сегмент или несколько сегментов легкого) без полости деструкции. Туберкулома при КТ грудной клетки представляет собой инкапсулированное (имеющее плотную стенку) образование размером чаще всего более 1 см в поперечнике. Чаще всего туберкуломы локализуются в верхних долях, периферически. Структура туберкуломы неоднородная – в центре может быть выявлен мягкотканый компонент, казеоз либо включения кальция. Иногда туберкуломы могут быть множественными. Дифференциальную диагностику туберкулом необходимо проводить с гамартомами, периферическим раком легкого. Кавернозный туберкулез Основной признак кавернозного туберкулеза при КТ легких – наличие каверны –полости с гладкими и ровными стенками небольшой толщины (2-3 мм), иногда – с включениями кальция, вокруг которой можно выявить зону уплотнения легочной ткани по типу «матового стекла». В полости каверны может быть выявлено содержимое или не определяться такового (если дренирующий бронх функционирует). Фиброзно-кавернозный туберкулез Признакомфиброзно-кавернозного туберкулеза при КТ и на рентгенограммах является наличие каверны на фоне выраженных склеротических изменений вокруг нее и в стенках. Стенки каверны фиброзно изменены – толстые (до 1 см), неровные. Доля легкого, в которой локализована фиброзная каверна, уменьшена в размерах, корень легкого смещен в сторону каверны. В окружающей каверну ткани легкого наблюдаются изменения по типу буллезно-фиброзных, а также бронхоэктазы. Цирротический туберкулез Цирротичеческий туберкулез является исходом инфильтративного или кавернозного, и характеризуется выраженными изменениями в ткани легкого по типу пневмосклероза. При компьютерной томографии прицирротическомтуберкулезе легкихвыявляются выраженные склеротические изменения, буллезные изменения, уменьшение объема пораженного участка легкого, смещение средостения в сторону пораженного участка. Туберкулезный плеврит При компьютерной томографии определяется жидкость в грудной полости, в различном количестве, плотностью обычно выше +10 единиц по шкале Хаунсфилда. Плотностные характеристики жидкости не позволяют достоверно различить воспалительный выпот и гной, тем более, определить его этиологию. При контрастировании при туберкулезном плеврите можно обнаружить накопление контраста плеврой – равномерное, в отличие от вторичных опухолей. Туберкулез трахеи и бронхов Редко встречается самостоятельно, так как является осложнением других форм туберкулеза. При компьютерной томографии сделать заключение о туберкулезе бронхов крайне затруднительно. Диагноз устанавливается при бронхоскопии и микроскопическом исследовании взятого материала. 1. МСКТ органов грудной клетки Органы грудной клетки представляют собой комплекс из лёгких и органов средостения, расположенных в костно-тканевом каркасе. Средостение – это органокомплекс, состоящий из сердца, трахеи, пищевода, сосудов, вилочковой железы, лимфоузлов, окруженных жировой клетчаткой и расположенных в пространстве между лёгкими. Мультиспиральная компьютерная томография на сегодняшний день является преимущественным методом диагностики состояния органов грудной полости. Исследование выполняется в аксиальной проекции, на вдохе, преимущественно с контрастным усилением и занимает около 10 минут. Иногда исследование дополняется сканированием на выдохе, так называемая респираторная проба, что в основном используется при диагностике хронических обструктивных болезней легких. Исследование грудной полости Исследование грудной полости Показания к исследованию: Инфекционные заболевания легких (пневмонии, инфекционные деструкции, туберкулез органов дыхания, пневмокониозы, паразитарные инфекции); Опухоли легких (в т.ч. центральный, периферический, бронхиолоальвеолярный раки); Метастатическое поражение легких, лимфоузлов средостения; Заболевания бронхов (бронхоэктазы, кисты, рубцовые стенозы бронхов, инородные тела бронхов, бронхиолит); Нарушения легочного кровообращения (тромбоэмболия легочной артерии, инфаркт легкого, септическая эмболия легких, аномалии легочных сосудов); Интерстициальные заболевания легких (альвеолит, лимфогенный карциноматоз, гистиоцитоз, саркоидоз , силикоз и антракоз, гиперчувствительный пневмонит, эмфизема); Заболевания и повреждения грудной аорты и ее ветвей; Внелёгочные патологические процессы (новообразования средостения, медиастенит), патология плевры (плевральный выпот, пневмоторакс, опухоли плевры), грудной стенки, лимфоаденопатии. Исследование с помощью магнитно-резонансного томографа помогает определить любые патологические процессы, наблюдаемые в мягких тканях, в том числе в легких человека. Поэтому такое обследование является важной составляющей, существенно влияющей на процесс выздоровления пациента. Его помощь неоценима в течение всего времени лечения. МРТ легких при туберкулезах в основном используют для: Ранней диагностики. Исследование помогает обнаружить любые изменения в мягких тканях на клеточном уровне. Это позволяет обнаружить патологические процессы еще, перед тем как они начали интенсивно распространяться. Особенно важно это при лечении туберкулеза, так как для успешного лечения необходимо определить патологию еще на начальных стадиях. Корректировки лечения. В течение медикаментозной терапии с помощью магнитно-резонансного томографа можно определить насколько действенным оказались назначенные меры и своевременно подкорректировать прием препаратов или назначить более эффективный курс лечения. Определение результатов. Туберкулез легких достаточно коварное заболевание. Бактерии, которые его вызывают, умеют приспосабливаться к антибиотикам. Часто не долеченная болезнь возвращается с уже новыми силами, способная противостоять традиционной терапии. Именно по этой причине прекращать курс приема препаратов можно только после того как МРТ показало, что данная патология полностью устранена. С помощью такого обследования удается значительно сократить риск рецидивов туберкулеза легких 45. Вираж туберкулиновых проб смотри 25 46 Осложнения при туберкулезе органов дыхания смотри 5 47 Особенности лечения туберкулеза при МЛУ МБТ 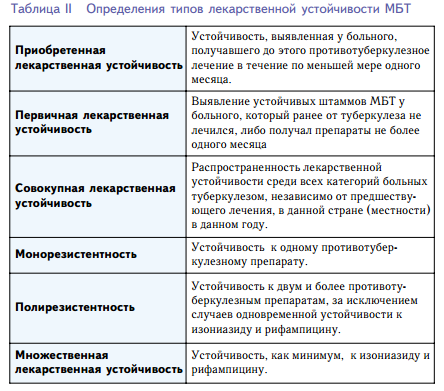 Принципы лечения туберкулеза с множественной лекарственной устойчивостью Лечение больных МЛУMТБ опирается на следующие принципы: • Схемы лечения должны включать в себя предпочтительно пять препаратов, к которым у выделенного штамма МБТ сохранена чувствительность. Если лекарственная устойчивость МБТ еще не определена, или же имеется обширное двустороннее поражение легких, то во многих случаях в начале лечения назначают и более пяти препаратов. • Больной принимает препараты шесть дней в неделю, обычно два раза в день (в целях снижения побочных эффектов некоторые препараты можно принимать три раза в день). • Используют максимально допустимые дозы препаратов (см. Таблицу 2). • В течение по меньшей мере 6 месяцев после того, как посевы мокроты становятся отрицательными , продолжается применение инъекционного препарата (аминогликозид или капреомицин). • После того, как посевы мокроты становятся отрицательными, лечение должно продолжаться еще не менее 18 месяцев. Таким образом, общий курс лечения составляет 18/24 месяца. • Прием каждой дозы препаратов осуществляют под непосредственным наблюдением (DOT). В карточке пациента делается отметка о каждой дозе, принятой пациентом под наблюдением. • Перед началом лечения пациент должен подписать документ о своем согласии на проведение лечения. • Каждого пациента с МЛУMТБ необходимо зарегистрировать в специальной базе данных, которая также должна содержать сведения о лабораторных данных, режимах химиотерапии и результатах лечения При составлении индивидуализированных режимов лечения необходимо строго придерживаться следующего алгоритма, с помощью которого подбирается не менее 4 наиболее эффективных препаратов: Во-первых, включаются противотуберкулезные препараты первого ряда, к которым сохранена лекарственная чувствитель- ность (изониазид, рифампицин, пиразинамид, этамбутол) – это наиболее эффективные и имеющие наименьшее количество по- бочных реакций препараты. При установлении МЛУ-ТБ изони- азид и рифампицин исключаются из режимов. Во-вторых, используются высокобактерицидные инъекцион- ные препараты – аминогликозиды (канамицин, амикацин) или полипептид (капреомицин) в максимальной дозировке. В-третьих, применяются фторхинолоны – высокобактерицид- ные препараты резерва (офлоксацин, левофлоксацин, спарфлок- сацин, гатифлоксацин, моксифлоксацин). При отсутствии данных и/или невозможности проведения теста лекарственной чувстви- тельности МБТ к фторхинолонам рекомендуется использовать наиболее активные в отношении МБТ: моксифлоксацин, спарф- локсацин, гатифлоксацин, левофлоксацин. В-четвертых, назначаются остальные препараты резерва (цикло- серин, ПАСК, этионамид/протионамид) в максимальных дозиров- ках, т.к. эти препараты гораздо менее активны, чем фторхинолоны. В-пятых, для усиления лечения у больных ШЛУ-ТБ исполь- зуются линезолид, амоксициллина клавуланат, кларитромицин, имипенем |
