1Коллапсотерапия применение при туберкулезе
 Скачать 1.68 Mb. Скачать 1.68 Mb.
|
|
Клиническая картина казеозной пневмонии проявляется внезапным острым началом и быстрым бурным течением. В этих случаях речь идет об остро возникающих пневмонических процессах, которые у ряда больных чрезвычайно скоро после их возникновения дают распад и бронхогенное обсеменение. Иногда удается установить связь с какой-то исходной формой, чаще инфильтративной и диссеминированной. Однако в большинстве случаев это невозможно и речь идет о впервые выявленной казеозной пневмонии. У больных казеозной пневмонией выражены синдром интоксикации и бронхолегочные проявления заболевания. Синдром интоксикации характеризуется повышением температуры тела до 39—40 °С, которая носит постоянный характер. Отмечаются также потеря аппетита вплоть до анорексии, диспепсические явления, снижение массы тела на 10—20 кг и более, слабость вплоть до адинамии, что напоминает картину тяжелого сепсиса. Больные жалуются на боль в груди, одышку, кашель с мокротой, иногда окрашенной в ржавый цвет. Физикально уже в первые дни заболевания определяются обширные участки интенсивного притупления легочного звука, бронхиальное дыхание с крепитирующими хрипами большой высоты и звучности. Кроме синдрома интоксикации и «грудных» проявлений заболевания, выявляются симптомы, свидетельствующие о дыхательной недостаточности: одышка, тахикардия, цианоз слизистых губ, кончика носа, гипоксемия и гиперкапния (Р02 < 80 и РС02 > 45 мм рт.ст.). У части больных процесс в легких осложняется кровохарканьем, легочным кровотечением и спонтанным пневмотораксом. Трудности диагностики казеозной пневмонии на первых неделях заболевания определяются еще и тем, что при быстром формировании казеозного некроза его распад появляется только к концу 1-й и в начале 2-й недели заболевания. Уже в этот период заболевания клиническая картина начинает меняться: мокрота становится гнойной, зеленоватой, державшаяся раньше в пределах 39—40 °С температура тела теряет постоянный характер и начинает давать ремиссии; общее состояние больного становится тяжелым, резко нарастает слабость, появляются профузные поты, лицо становится бледным и цианотичным. Аускультативно выслушиваются бронхиальное дыхание и большое количество звонких разнокалиберных влажных хрипов. При этом у больных казеозной пневмонией появляются функциональные признаки диффузного поражения миокарда. Гипоксия вызывает дистрофические изменения миокарда с развитием сердечной недостаточности (эти изменения надо учитывать, хотя в ряде случаев ЭКГ в покое не обнаруживает отклонений от нормы). Развивается инфекционно-токсический шок, представляющий непосредственную угрозу жизни больного и требующий интенсивной терапии и реанимации. У больных казеозной пневмонией почти в 2/3 случаев выявляется неспецифическая патогенная микрофлора, которая более чем у 60% больных в основном состоит из грамположительных кокков, грамотрицательных палочек и грибов. В клинической картине заболевания у этих больных особенно резко выражен интоксикационный синдром и бронхолегочные проявления заболевания с сильным продуктивным кашлем и обильным выделением большого количества зловонной мокроты. В периферической крови выявляется высокий нейтрофильный лейкоцитоз, который может достигать 20- 109/л и более. При прогрессирующем течении число лейкоцитов падает ниже нормы. Нередко отмечается эозинофилия, нейтрофилез с левым сдвигом до 15—20% с токсической зернистостью и появлением юных форм. Обязательным признаком казеозной пневмонии является выраженная лимфопения, которая встречается практически в 100% случаев. СОЭ колеблется в пределах 40—60 мм/ч. Туберкулиновые реакции по пробе Манту с 2 ТЕ ППД-Л практически у всех больных отрицательные или слабоположительные. Это свидетельствует о том, что при выраженном иммунодефицитом состоянии у больных казеозной пневмонией кожные реакции ГЗТ резко снижены и высоко коррелируют со сниженными иммунологическими тестами (РБТЛ с ППД и ФГА), поэтому в диагностическом плане они мало информативны. Отрицательная анергия по кожным туберкулиновым реакциям, выраженная лимфопения в периферической крови и обширность рентгенологически определяемых изменений в легких указывают на тяжесть заболевания и характеризуют неблагоприятный прогноз заболевания. МБТ в первое время (I —2 нед) почти всегда отсутствуют и обнаруживаются только с появлением распада легочной ткани. Бактериовыделение носит массивный характер и выявляется как методом микроскопии по Цилю-Нельсену, так и при посеве мокроты на питательные среды. При этом более чем в 50% случаев выявляется лекарственная устойчивость МБТ к противотуберкулезным препаратам, а у 1/3 больных — множественная лекарственная устойчивость. Ренгенологическая картина. Казеозная пневмония, как правило, поражает целую долю или целое легкое. Отмечаются смещение органов средостения в пораженную сторону, сужение межреберных промежутков и высокое стояние купола диафрагмы на той же стороне, что в значительной степени обусловлено апневматозом и гиповентиляцией. Существенным рентгенологическим признаком казеозной пневмонии является наличие множественных деструкций легочной ткани или больших и гигантских каверн (более 4 см в диаметре), а также наличие очагов бронхогенного обсеменения в нижних отделах на стороне поражения и другом легком. Рентгенологические изменения более чем у 50% больных носят двухсторонний характер и проявляются обширными интенсивными затемнениями верхних долей легких с множественными деструкциями и очагами бронхогенного обсеменения в нижних отделах легких. 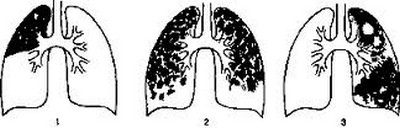 Диагноз казеозной пневмонии ставят на основании комплексных клинико-рентгенологических и микробиологических исследований, где преимущество отдают выявлению МБТ при микроскопии мокроты в клинико-диагностических лабораториях. Обширные казеозно- деструктивные поражения легких и тяжелые клинические проявления заболевания при поступлении больных в противотуберкулезный стационар в значительной степени связаны с поздней диагностикой казеозной пневмонии на этапах стационарного лечения в лечебных учреждениях общей медицинской сети. Дифференциальный диагноз про – водят в первую очередь с крупозной пневмонией, инфарктом легкого и нагноительными процессами в легких. Лечение проводят в стационаре противотуберкулезного учреждения в отделении интенсивной терапии на фоне гигиено-диетического режима. Лечебный и двигательный режим определяется состоянием больного. Лечебное питание соответствует диете № 11. При поступлении в стационар основным в лечении больных казеозной пневмонией является купирование инфекционно-токсического шока и в первую очередь борьба с интоксикационным синдромом. Применяют внутривенное введение кровезамещающих жидкостей, внутривенное лазерное облучение крови (ВЛОК) и курсы плазмафереза; назначают антигипоксанты и антиоксиданты (цитохром С, веторон, витамин Е), гормоны (преднизолон по 15—20 мг) и иммуностимуляторы (лейкинферон, Т-активин). Больные с казеозной пневмонией относятся к пациентам с высоким риском развития лекарственной устойчивости МБТ, поэтому в интенсивной фазе лечения им применяется Пб режим химиотерапии: изониазид, рифампицин, пиразинамид, этамбутол, канамицин, фторхинолон в течение 2—3 мес до получения данных лекарственной чувствительности. После этого проводят коррекцию химиотерапии. Основные противотуберкулезные препараты, к которым выявлена лекарственная устойчивость МБТ, заменяют на резервные. Препараты, к которым сохранена чувствительность, остаются в режиме химиотерапии; комбинация лекарств состоит из 5—6 препаратов, а длительность основного курса лечения составляет не менее 12 мес. Лечение больных казеозной пневмонией представляет большие трудности из-за морфологической необратимости специфических изменений, ведущих к полному разрушению пораженного легкого. В связи с этим оперативные вмешательства как планового характера, так и экстренные по жизненным показаниям наряду с химиотерапией и патогенетической терапией должны рассматриваться как обязательный этап комплексного лечения больных казеозной пневмонией. 88 Диссеминированный туберкулез Диссеминированный туберкулез — клиническая форма, которая объединяет специфические процессы в результате распространения МБТ в основном гематогенными и лимфогенными путями, с чем связано многообразие патоморфологических, клинических и рентгенологических проявлений. Заболевание нередко протекает с развитием очагов диссеминации не только в легких, но и в других органах (слово «диссеминация» (disseminatio) переводится с латинского языка как «рассеивать, распространять»). Распространение МБТ бронхогенным путем в легких имеет место при развитии каверн в легких и самостоятельного значения не имеет. Диссеминированный туберкулез в структуре клинических форм туберкулеза органов дыхания встречается в 8—15% случаев. Патогенез и патоморфология. Диссеминированный туберкулез может протекать как самостоятельная форма или быть осложнением любой другой формы туберкулеза первичного или вторичного генеза. В таких случаях процесс распространяется всеми возможными путями — гематогенно, лимфогенно и бронхогенно. Для развития диссеминированного туберкулеза должны иметь место по крайней мере три условия: наличие в организме активно текущего туберкулеза или остаточных изменений после ранее перенесенного туберкулеза; микобактериемия, т. е. выход в кровь МБТ из какого-либо выше перечисленного эндогенного источника; иммунологическая недостаточность и специфическое сенсибилизированное состояние сосудов и легочной ткани, способствующие выходу МБТ из кровеносного русла и возникновению фиксации их в легких. Развитие диссеминированного туберкулеза связано прежде всего с наличием микобактериемии и чаще возникает при первичном туберкулезе в период рассеивания МБТ в организме. При вторичных формах заболевания МБТ проникают в кровь из недостаточно заживших или обострившихся очагов в легких, лимфатических узлах, костях, почках и других органах. При обострении таких очагов в окружающей их ткани вначале образуются лимфангит, лимфоидная инфильтрация и наступает лимфостаз. При этом поражается адвентиция расположенного вблизи кровеносного сосуда, обычно мелких ветвей легочной вены или артерии. По мере прогрессирования процесса образуется эндофлебит или эндартериит. Возникновению микобактериемии способствуют гиперсенсибилизация организма на почве бактериальной или вирусной инфекции (хронические очаги неспецифической инфекции, ВИЧ-инфекция, корь, грипп), алкоголизм, наркомания, аллергические и иммунные расстройства, авитаминоз, нарушение белкового и других видов обмена. Гиперсенсибилизации и образованию диссеминированного туберкулеза легких благоприятствует также экзогенная специфическая суперинфекция при длительном и массивном контакте с бактериовыделителями. В этих случаях диссеминированный туберкулез встречается в два раза чаще. Особую патогенетическую роль в развитии диссеминированного туберкулеза имеет иммунодефицитное состояние организма и нарушение фагоцитарной функции макрофагов. Макрофаги разрушаются в зоне специфического воспаления в легких. Это ведет к выделению ферментов лизосом, простагландинов и ФНО-а в окружающую ткань, что в значительной степени определят характер и выраженность специфического воспаления, ведет к повышению проницаемости сосудистой стенки и создает условия для диссеминации МБТ в различные органы и системы. На фоне выраженного иммунодефицита МБТ имеют повышенную вирулентность, специфически сенсибилизируют стенки сосудов и легочную ткань. Существенное значение имеют эндокринные нарушения, которые развиваются в связи с физиологическими факторами (во время беременности, после родов, при старении) или патологическими состояниями (при поражении гипофиза, симпатико-адреналовой системы и др.). При диссеминированном туберкулезе изменения, как правило, возникают в обоих легких и носят симметричный характер. Они характеризуются наличием во всех отделах легких множественных очагов. В морфологическом плане различают генерализованные процессы, острый, подострый и хронический диссеминированный туберкулез. При генерализованных процессах морфологическая картина характеризуется системным поражением кровеносных и лимфатических сосудов и формированием практически во всех органах разнокалиберных очагов казеозного некроза, которые располагаются в тканях без каких-либо перифокальных клеточных реакций, что свидетельствует о наличии выраженных явлений иммунодефицита. В свою очередь это ведет к развитию синдрома специфической системной воспалительной реакции (SIRS) или туберкулезному сепсису. В острых случаях диссеминированного туберкулеза очаги в легких имеют одинаковую степень развития. Они представляют собой либо очаги казеозного некроза, окруженные зоной специфического воспаления с характерной для туберкулеза гистологической картиной, либо мелкие участки инфильтративного характера с некрозом в центре. Характерный для туберкулеза клеточный состав включает гигантские многоядерные клетки обоих типов: клетки Пирогова-Лангханса и клетки рассасывания инородных тел. Увеличение количества полиморфноядерных лейкоцитов в зонах воспаления приводит к расплавлению казеозных масс и их распаду. В результате в очагах диссеминации могут возникать полости, размеры которых и состояние стенок зависят от тяжести заболевания. В зависимости от размеров очагов выделяют острый милиарный и острый крупноочаговый диссеминированный туберкулез легких. При милиарном туберкулезе на разрезе в легких выявляются мелкие однотипные бугорки и легкое как бы «посыпано просом»(milaе — просо), от внешнего вида которых и произошло название этой формы. В связи с этим милиарный туберкулез относят к острому мелкоочаговому диссеминированному туберкулезу. Макроскопически в легких обнаруживают множественные мелкие желтовато-серые бугорки, не склонные к слиянию, расположенные симметрично в обоих легких отдельно или мелкими комплексами из 2—3 бугорков. Бугорки состоят из эпителиоидных клеток, мононуклеаров, нейтрофильных лейкоцитов, лимфоцитов и единичных клеток Пирогова-Лангханса. В центральной зоне бугорков чаще всего наблюдается казеозный некроз. Милиарный туберкулез легких характеризуется поражением капилляров и мелких вен, когда в межальвеолярных перегородках, реже в альвеолах, образуются в основном продуктивные (реже экссудативные) бугорки по ходу сосудов. При этом в легких развиваются острые микроциркуляторные, дистрофические изменения и острая эмфизема. Легкие при милиарном туберкулезе поражаются на всем протяжении, но иногда процесс может локализоваться только в верхних долях. При милиарном туберкулезе, как правило, поражаются одновременно лимфатические сосуды легких. Вначале в них образуются бугорки, а при затихании воспалительного процесса развивается хронический фиброзный лимфангит. Рентгенологическая картина дополняется образованием плевральных наложений чаще в верхних отделах, а иногда и по всей поверхности легких, а также в междолевых и парамедиастинальных пространствах. Милиарный легочный процесс нередко сопровождается поражением других органов. При лечении отмечается благоприятное течение процесса, когда бугорки подвергаются уплотнению, рассасыванию и рубцеванию. В случаях прогрессирования развивается генерализация процесса с развитием специфического поражения ЦНС. Острый крупноочаговый диссеминированный туберкулез легких развивается при слиянии экссудативно-казеозных очагов с формированием очагов лобулярной пневмонии, а при их творожистом некрозе — лобулярной казеозной пневмонии. В этих случаях поражаются главным образом междольковые вены, реже — ветви легочной артерии в местах их разветвления. Развивается некробиоз стенок сосудов и пропитывание кровью межуточной ткани, реже паренхимы легкого. При проникновении МБТ образуются крупные туберкулезные очаги, имеющие однотипный характер, располагающиеся симметрично, преимущественно субплеврально в верхних долях. При прогрессировании очаговых поражений в результате творожистого распада и гнойного расплавления некротических масс формируются каверны, располагающиеся асимметрично, что придает легким сотовое строение. В происхождении таких каверн известную роль играет повреждение кровеносных сосудов в результате тромбоза и облитерации. С образованием каверн открывается путь для бронхогенного распространения МБТ. Подострый диссеминированный туберкулез легких характеризуется вовлечением в процесс более крупных сосудов. Очаги при этом варианте течения диссеминированного туберкулеза имеют средние и большие размеры, тканевая реакция чаще экссудативно-продуктивная с различным видом прогрессирования и заживления. При этом характерны очаги крупных размеров, находящиеся в разной стадии развития, выражен периваскулярный и перибронхиальный склероз, очаговый и диффузный склероз в плеврокортикальной и прикорневой зонах. Возможно образование деструкции легочной ткани с формированием характерных для подострых форм диссеминированного туберкулеза так называемых штампованных каверн. Такие каверны имеют очень тонкие стенки, в них казеознонекротический слой выражен крайне слабо, вокруг почти нет воспалительного вала, фиброз не выражен. Хронический диссеминированный туберкулез развивается в результате многократно повторяющихся волн микобактериемии, что приводит к появлению все новых и новых очагов в легких. При этом течении заболевания состояние очагов диссеминации отличается разной степенью давности. Очаги за счет разного времени образования различаются по размеру (милиарные, мелкие, средние, крупные) и морфологической структуре. Встречаются эпителиоидноклеточные гранулемы с признаками фиброзирования в виде образования капсул или полного рубцевания, а на их фоне — очаги с острым распадом и образованием полостей, а также более старые полостные образования. Все это свидетельствует о том, что процесс протекает во времени с периодами обострения и затихания. В периоды обострения очаги могут увеличиваться не только в количестве, но и в размерах, путем распространения воспалительных изменений по периметру. На всем протяжении легочной ткани имеются признаки эмфиземы. Формируется диффузный сетчатый пневмосклероз, уменьшается объем верхних отделов легких за счет фиброзных и цирротических изменений, происходит передислокация бронхососудистого пучка; часто имеются плевральные изменения. При хроническом диссеминированном туберкулезе через определенный промежуток времени формируется правожелудочковая гипертрофия миокарда (легочное сердце). При всех формах диссеминированного туберкулеза возможно обсеменение МБТ других органов и тканей (оболочек мозга и серозные оболочки, кости и органы мочеполовой системы, кишечник и др.). |
