ДК нарушений липидного обмена ВНОК 2009. Актуалвность проблемы. Эпидемия сердечнососудистых заболеваний в Европе и России 6
 Скачать 1.16 Mb. Скачать 1.16 Mb.
|
|
Преципитация ЛНП гепарином (HELP) Метод разработан немецкими учеными. В его основе лежит свойство гепарина при определенных условиях осаждать липиды и липопротеины, фибриноген, СРВ и ряд других биохимических параметров. Этот вид лечения получил широкое распространение во всем мире и применяется в 125 центрах Европы, Азии и Америки. HELP терапия оказалась особенно полезной у больных страдающих ИБС рефрактерной к традиционной терапии и имеющих высокую концентрацию фибриногена. Достижение хороших клинических результатов связано не только с удалением ХС-ЛНП, но и фибриногена, высокая концентрация которого рассматривается в качестве независимого ФР развития неблагоприятных исходов у больных с ИБС. После проведения процедуры концентрация ХС-ЛНП, Лп(а), фибриногена и СРБ снижается в среднем на 60-70%. HELP процедура улучшает функцию эндотелия артерий. По данным PET одна процедура HELP увеличивает коронарный и мозговой кровоток в среднем на 20%. В одном из клинических исследований сравнивались две группы больных с ИБС по 186 пациентов в каждой: первая группа получала HELP терапию, вторая оптимальную медикаментозную терапию. Наблюдение длилось 5 лет. В первой группе число коронарных осложнений оказалось на 85% меньше, чем во второй группе. Выраженные гемореологические эффекты процедуры позволяют применять ее с целью предотвращения окклюзии сосудов у больных, перенесших аортокоронарное шунтирование и стентиро-вание. Проблема широкого применения HELP терапии в широкой клинической практике (как и всех экстракорпоральных процедур) состоит в их высокой стоимости и необходимости приобретения дорогостоящей аппаратуры и расходного материала. Аферез ЛНП на декстран-сульфат-целлюлозе (ДС) впервые выполнен в 1984 году в Японии, родине разработки декстран-сульфатного сорбента, в котором декстран-сульфат ковалентно связан с шариками целлюлозы. Метод позволяет удалять из протекающей через сорбент плазмы крови ЛНП, ЛПОНП и Лп(а). Эффект по снижению ХС-ЛНП практически сопоставим с таковым, наблюдаемым при проведении ЛНП афереза методом ИС. Преимущество процедуры в одноразовом использовании сорбента, что существенно снижает риск развития побочных реакций и контаминации сорб-ционных колонок. Прямая адсорбция ЛНП из крови (DALI) Этот метод, в отличие от предыдущих, не требует разделения крови на плазму и клеточные элементы; кровь непосредственно протекает через сорбент, который связывает ХС-ЛНП Лп(а), приводя к уменьшению их концентрации в среднем на 60-70% без изменения уровня ХС-ЛВП и фибриногена. Метод впервые был применен в Германии в 1996 году и в настоящее время проведено 150 000 проце- дур 650 пациентам с ДЛП и ИБС в 20 странах. Терапия с применением метода DALI существенно снижала частоту ССО (ИМ, и необходимости в проведении аортокоронарного шунтирования или стентирования коронарных артерий). Терапию методом DALI нужно проводить с острожностью у больных, принимающих ингибиторы АПФ из-за опасности развития выраженной гипотонии (во время процедуры значительно возрастает концентрация брадикинина в крови). Плазмаферез (ПА) Метод заключается в разделении крови на клеточные элементы и плазму с помощью либо специального плазмофильтра, либо центрифужным методом, лучше на специально предназначенных для этой цели центрифужных сепараторов крови. Метод относительно прост в техническом исполнении и может выполняться в большинстве крупных больниц и клиник. Показаниями для его проведения является семейная и вторичная ГТГ, осложнившаяся острым панкреатитом или прогрессированием хронического панкреатита. Однако метод показан и при других нарушениях липидного обмена, например у больных рефрактерных к медикаментозной терапии или не переносящих ее в силу различных причин. Рабдомиолиз - тяжелейшее осложнение терапии статинами является прямым показанием к проведению плазмафереза. К недостаткам плазмафереза нужно отнести необходимость проведения адекватного замещения удаляемой плазмы электролитным раствором, 5% раствором альбумина или донорской плазмой. Проведение ПА в большом объеме в условиях нынешнего дефицита этих компонентов и опасности контаминации замещающих растворов вирусами гепатита, СПИДа и т.п., становится все более и более проблематичным. Ниже подведены итоги основным особенностям показаний, проведения и результатов экстракорпоральных процедур у больных с различными нарушениями липидного обмена. Показания для афереза ЛНП Абсолютными показаниями для афереза ЛНП является гомозиготная и тяжелая гетерозиготная формы СГХС, которые характеризуются выраженной ГХС уже в детском возрасте, наличием ксантом и ксантелазм век, и ранним развитием ИБС с высокой летальностью в возрасте до 30 лет. Таким пациентам с 6-7-летнего возраста показано применение афереза ЛНП с интервалом в 7-14 дней. Лечение необходимо сочетать с приемом статинов, несмотря на отсутствие или небольшое количество рецепторов ЛНП в печени. В результате лечения происходит регрессия ксантом, улучшается периферический кровоток и реология крови, устраняется дисфункция эндотелия сосудов, повышается толерантность к физической нагрузке. По данным коро-нароангиограмм, длительная (годами) терапия афе-резом ЛНП предотвращает развитие новых стено- 50 Приложение 3 к журналу "Кардиоваскулярная терапия и профилактика ", 2009; 8(6) зирующих поражений в коронарных артериях и в большинстве случаев приводит к стабилизации и/ или регрессии стенозирующих бляшек с существенным уменьшением их протяженности. У пациентов с ИБС существенно уменьшается частота приступов стенокардии и улучшается качество жизни. Важно отметить, что у больных, находящихся на аферезе ЛНП, существенно снижается риск развития новых ИМ и инсультов. Важным преимуществом афереза ЛНП является его возможность удалять из плазмы крови атеро-генный фактор Лп(а), на который практически не влияют лекарственные средства, за исключением никотиновой кислоты. Особо следует отметить возможность регрессии атеросклероза у пациентов ИБС, с выраженным, часто наследственно детерминированным повышением концентрации Лп(а) (> 60 мг/дл) с помощью метода Лп(а)-афереза. Это обстоятельство особенно важно для больных, перенесших аорто- коронарное шунтирование или стен-тирование коронарных артерий. Особенности проведения афереза ЛНП у детей Своевременное начало лечения методами афереза ЛНП предотвращает развитие ИБС у детей, страдающих тяжелыми формами СГХ. Детям до 10 лет нельзя проводить терапию статинами из-за их системного действия и опасности повлиять на стерои-догенез, поэтому аферез ЛНП, лишенный системного влияния на организм, является безальтернативным видом лечения СГХС у детей. Основное условие - ребенок должен иметь вес не менее 20 кг. Особенности проведения афереза ЛНП у беременных. Применение афереза ЛНП показано беременным больным с рефрактерной ГХС, особенно с ее наследственными формами, учитывая противопоказание к назначению статинов у этой категории больных. Влияние афереза ЛНП на атеросклеротический процесс в коронарных артериях Начиная с 1992 года были опубликованы результаты 8 исследований с оценкой состояния коронарного русла по данным селективной коронарогра-фии у больных, находящихся на различных видах афереза ЛНП. Эти исследования включали в себя пять неконтролируемых, одно контролируемое, но не рандомизированное и 2 контролируемых, рандомизированных исследования. Большое количество неконтролируемых исследований связано с этической проблемой рандомизации пациентов с прогрессирующим атеросклерозом, в контрольную группу, даже несмотря на максимальную терапию холесте-рин-снижающими препаратами. По данным этих исследований снижение ХС-ЛНП в процентах в зависимости от вида терапии распределялось следующим образом: у пациентов на диетотерапии на 7,5%, на лекарственной терапии на 35%, на аферезе ЛНП на 53%. Средний процент прогрессирования атеросклероза в коро- нарных артериях в этих трех группах составил 46%, 33% и 18% соответственно, тогда как стабилизация процесса и его регрессия составили 54%, 67% и 82% соответственно. Клиническая эффективность применения афереза ЛНП и Лп(а)-афереза в лечении пациентов с СГХС, оцениваемая по данным литературы составляет 70% снижения различных коронарных осложнений в группе афереза ЛНП в сочетании с лекарственной терапией по сравнению с группой медикаментозной терапии. В исследовании LAARS было показано улучшение перфузии миокарда, наблюдаемое в группе больных, получавших аферез ЛНП, но не в группе лекарственной терапии. На фоне терапии Лп(а)-аферезом величина ТИМ увеличивалась в группе лекарственной терапии и уменьшалась в группе афереза ЛНП. Показания к аферезу ЛНП и Лп(а)-аферезу: 1. Гомозиготная форма СГХС — абсолютное показание.
5. Рефрактерные к терапии ДЛП у больных, перенесших ангиопластику коронарных артерий или операцию АКШ, с целью предотвращения рес- тенозов и окклюзии шунтов и стентов. Противопоказания:
В соответствии с рекомендациями, существующими в Германии, США и Англии, страховые компании этих стран оплачивают аферез ЛНП, также как и гемодиализ. В Германии Federal Committee of Physicians and Health Insurance Funds, в США The Food and Drug Administration (FDA), в Англии Proposed Heart-UK Criteria for Apheresis рекомендуют применять аферез ЛНП при гомозиготной гиперхолестеринемии и выраженной гиперхолестеринемии, когда максимальная диета и лекарственная терапия не привели к достижению целевых значений и уровень Лп(а) превышает 60 мг/дл у больных с ИБС. Приложение 3 к журналу "Кардиоваскулярная терапия и профилактика", 2009; 8(6) 51  52 Приложение 3 к журналу "Кардиоваскулярная терапия и профилактика", 2009; 8(6) 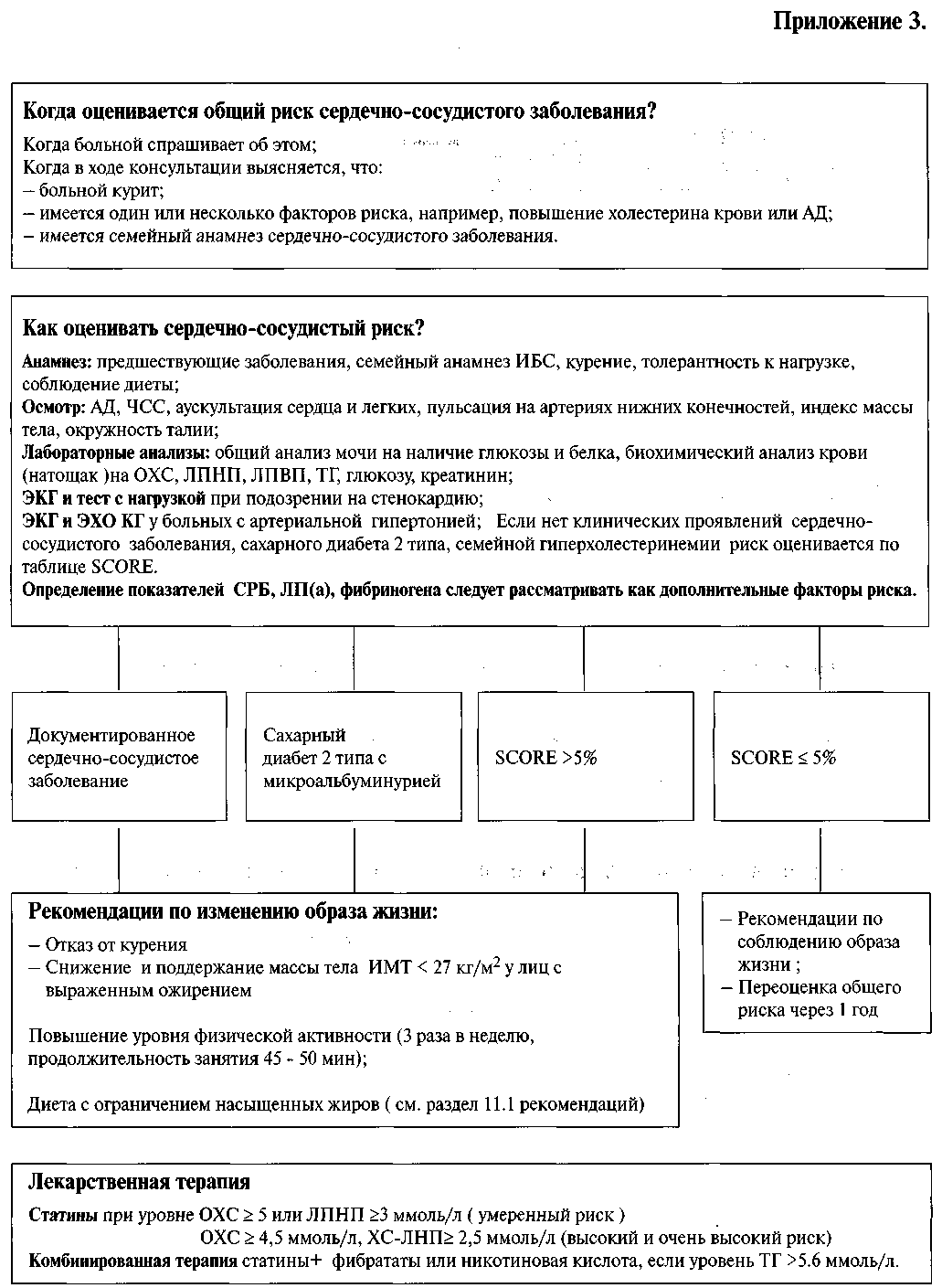 Приложение 3 к журналу "Кардиоваскулярная терапия и профилактика", 2009; 8(6)53  10-летний риск смерти от ССЗ в популяциях с высоким риском ССЗ Таблица оценки 10-летнего фатального риска ССЗ в Европейских регионах с высоким риском ССЗ на основании пола, возраста, САД, ОХС, и статуса курения (SCORE - Systemic COronary Risk Evaluation). Примечание: таблица разработана при участии и с учетом данных ФГУ «Государственный научно-исследовательский центр профилактической медицины Росмедтехнологии». 54 Приложение 3 к журналу "Кардиоваскулярная терапия и профилактика", 2009; 8(6, 16. Список литературы, используемый при подготовке рекомендаций
8. Sidney С S., Jerilyn A., Steven N.B. et al. AHA/ACC Guidelines for Secondary Prevention for Patients with Coronary and Other Atherosclerotic Vascular Disease: 2006 Update: Endorsed by the National Heart, Lung, and Blood Institute.Circulation 2006;113;2363- 2372.
21. Thompson GR, Myant N.B, Kilpatrick D, Oakley CM, Raphael MG, Steiner RE. Assessment of long-term plasma exchange for familial hypercholesterolemia. Br Heart J 1980,43,680-8.
Приложение З к журналу "Кардиоваскулярная терапия и профилактика ", 2009; 8(6) |
