ТАКТИКА. тактика. Астигматизм (от греческого "a" отрицание и "stigma" точка)
 Скачать 3.37 Mb. Скачать 3.37 Mb.
|
ОСТРЫЙ ПРИСТУП ГЛАУКОМЫОстрый приступ глаукомы - критическое состояние, характеризующееся резким повышением ВГД, снижением остроты зрения и выраженным болевым синдромом вследствие внезапного и полного закрытия УПК. Развивается, как правило, на фоне первичной закрытоугольной глаукомы. КОДЫ ПО МКБ-10H40.2 Первичная закрытоугольная глаукома. КЛАССИФИКАЦИЯ При постановке диагноза "первичная закрытоугольная глаукома" необходимо классифицировать состояние по механизму блокады УПК, варианту течения, стадиям, состоянию уровня ВГД, динамике зрительных функций. По механизму блокады делятся: на закрытоугольную глаукому со зрачковым блоком (закрытие угла происходит корнем радужки); закрытоугольную глаукому с плоской радужкой (закрытие угла происходит прикорневой складкой радужки); закрытоугольную глаукому с иридохрусталиковым блоком (закрытие угла происходит экватором хрусталика, прижимающим корень радужки к структурам угла передней камеры). По течению делятся: на острое течение (острый приступ глаукомы); подострое течение (подострый приступ глаукомы); затянувшийся приступ глаукомы. По стадиям выделяют: начальную (I); развитую (II); далекозашедшую (III); терминальную (IV). По состоянию ВГД выделяют глаукому: с умеренно повышенным давлением (B); с высоким (С) давлением. ПРИМЕР ДИАГНОЗА H40.2 Острый приступ глаукомы с высоким уровнем ВГД, первичная закрытоугольная глаукома далекозашедшая.
ДИАГНОСТИКА
ОРИЕНТИРОВОЧНЫЕ СРОКИ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ10 дней. КРИТЕРИИ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯКупирование острого приступа глаукомы, нормализация офтальмотонуса. ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ
РЕАБИЛИТАЦИЯОт 1 до 6 мес после оперативного лечения глаукомы. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕЕсли после медикаментозного лечения и лазерной иридотомии приступ разрешается (зрачок сужается, ВГД снижается), назначается медикаментозная гипотензивная терапия. При впервые выявленной глаукоме (или подборе терапии) рекомендуется проведение осмотров в течение первых 2 лет наблюдений через 2-3 мес. Если больному не проводится иридэктомия, он должен быть предупрежден об опасных симптомах и необходимости динамического наблюдения. Мониторинг при стабилизированном течении глаукомы необходимо осуществлять не менее 1 раза в 3 мес (с проведением комплекса обследований), периметрию и гониоскопию выполняют 2 раза в год. При контрольном осмотре диагностический минимум включает проведение визометрии, тонометрии, биомикроскопии, офтальмоскопии с фиксацией выявленных изменений, при необходимости - периметрию (предпочтительно статическую) и гониоскопию. Пациенты с нестабилизированным течением глаукомы нуждаются в индивидуальных сроках наблюдения в зависимости от особенностей течения глаукомного процесса, сопутствующей патологии, используемых лекарственных средств. Исходя из конкретных задач текущего мониторинга определяют периодичность посещений офтальмолога и объем необходимых обследований. При необходимости выявляют показания для проведения углубленного обследования в условиях учреждения последующего этапа оказания медицинской помощи или перехода к лазерному или хирургическому лечению. Проведение плановых курсов нейропротекторного лечения всем больным - не реже чем 2 раза в год. Парный глаз пациента должен быть обследован и оценен с точки зрения развития в нем острого приступа. Для профилактики нужно назначить пилокарпин 1% на ночь и провести профилактическую лазерную иридотомию. Профилактическая лазерная иридотомия позволяет предотвратить развитие острого приступа на парном глазу. Приблизительно в половине парных глаз острый приступ может развиться в течение последующих 5 лет. ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВОЛазерная иридэктомия Лазерная иридэктомия является высокоэффективным патогенетически направленным методом лечения острого приступа глаукомы. Выполнение лазерной иридэктомиии может быть затруднено из-за выраженного отека роговицы, поэтому вмешательство выполняют после достижения положительного гипотензивного эффекта проводимой медикаментозной терапии, в течение первых 4- 48 ч от начала заболевания. Хирургическое лечение острого приступа глаукомы Метод: синустрабекулэктомия. Показания к хирургическому лечению: некомпенсированное ВГД при остром приступе закрытоугольной глаукомы. РЕКОМЕНДАЦИИ ПО МОДИФИКАЦИИ ОБРАЗА ЖИЗНИ В ПЕРИОД ЗАБОЛЕВАНИЯНеобходимо строго выполнять режим, рекомендованный лечащим врачом, и не пытаться изменять его по своему усмотрению. Не следует отказываться от обследования и лечения, а также откладывать его на отдаленные сроки. При выезде из страны на длительный срок или перемене места жительства нужно взять подробную выписку из истории болезни со сведениями о течении и особенностях заболевания, проводившихся оперативных вмешательствах, консервативном лечении. Немаловажное значение для успешной терапии глаукомы имеют правильный образ жизни и режим дня. ФАРМАКОТЕРАПИЯЛечение должно быть начато немедленно из-за угрозы потери зрительных функций. Начинают лечение с медикаментозной терапии, чтобы снизить ВГД, устранить боль в глазу и отек роговицы.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОСТРОМ ПРИСТУПЕ ГЛАУКОМЫ 1. Местная терапия: пилокарпин 1-2% 2 капли в оба глаза по схеме: первые 2 ч по 1 капле с интервалом 15 мин; следующие 2 ч по 1 капле с интервалом 30 мин; следующие 2 ч по 1 капле с интервалом 60 мин; далее 3-6 раз в день в зависимости от степени снижения ВГД; дексаметазон (или его аналог) 4 раза в день; b-блокаторы при отсутствии системных противопоказаний; ингибиторы карбоангидразы по 1-2 капли 3 раза в день. 2. Ацетазоламид - 250 мл 1-4 раза в сутки per os. 3. Обезболивающие и противорвотные препараты - по необходимости. 4. Пациент остается в положении лежа в течение 1 ч. Через 1 ч. Инстилляцию пилокарпина 1-2% повторяют через полчаса после начала лечения с целью уменьшения ишемии, снижения ВГД и для стимуляции сфинктера зрачка. В следующие 30 мин. Если ВГД не снижается ниже 35 мм рт.ст., дополнительно применяют маннитол 15% (1-1,5 г/кг) внутривенно медленно струйно или капельно в течение 45 мин. ПРИВЕРЖЕННОСТЬ ТЕРАПИИПриверженность терапии - соответствие поведения пациента рекомендациям врача, включая прием препаратов, диету и/или изменение образа жизни. 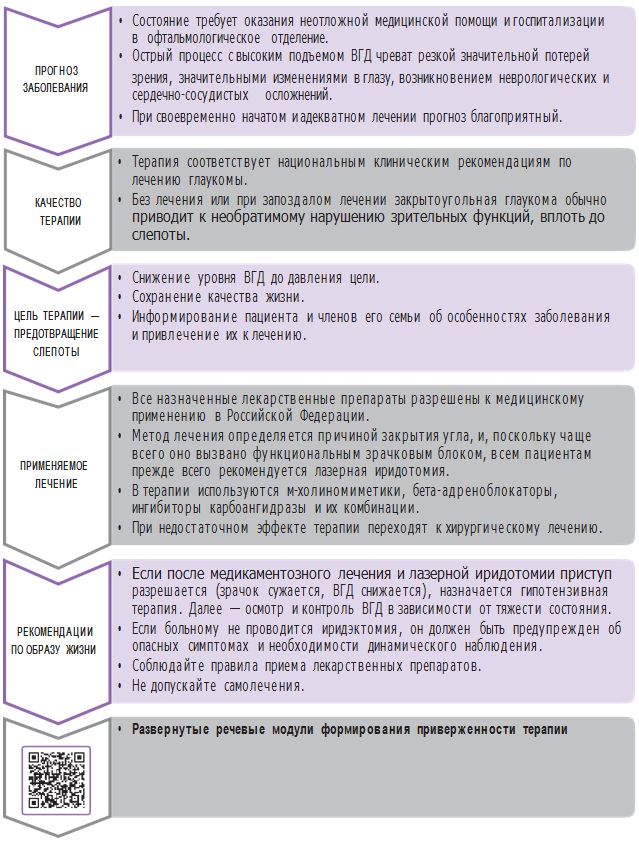 Развернутые речевые модули формирования приверженности терапии РЕКОМЕНДАЦИИ ПО ПРОФИЛАКТИКЕ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

