Атлас оперативной гинекологии - Уиллисс (2004). Атлас оперативной гинекологии
 Скачать 22 Mb. Скачать 22 Mb.
|
|
Физиологические последствия. Устраняется отек у основания мочевого пузыря, восстанавливается его нормальная функция. Предупреждение. Захватив катетер щипцами (рис. 4), его следует до раздувания манжеты провести через мочевой пузырь, чтобы наконечник показался в наружном отверстии уретры. Это гарантирует, что наконечник катетера и его манжета находятся в мочевом пузыре, а не под кожей или фасцией. 4 Резким движением щипцов вверх протыкают стенку мочевого пузыря, и концы щипцов появляются в разрезе. Бранши слегка приоткрывают для захвата наконечника катетера. 5 Катетер протягивают через мочевой пузырь, и щипцы извлекают из уретры до тех пор, пока в наружном отверстии уретры не покажется наконечник катетера. 6 Одновременно раздувают манжету и подтягивают катетер обратно внутрь мочевого пузыря. 7 После наполнения манжеты 5 мл стерильного физиологического раствора катетер осторожно подтянут вверх. Фиксировать катетер швом к коже не обязательно. Накладывают стерильную повязку, и катетер соединяют с прямым дренажом. 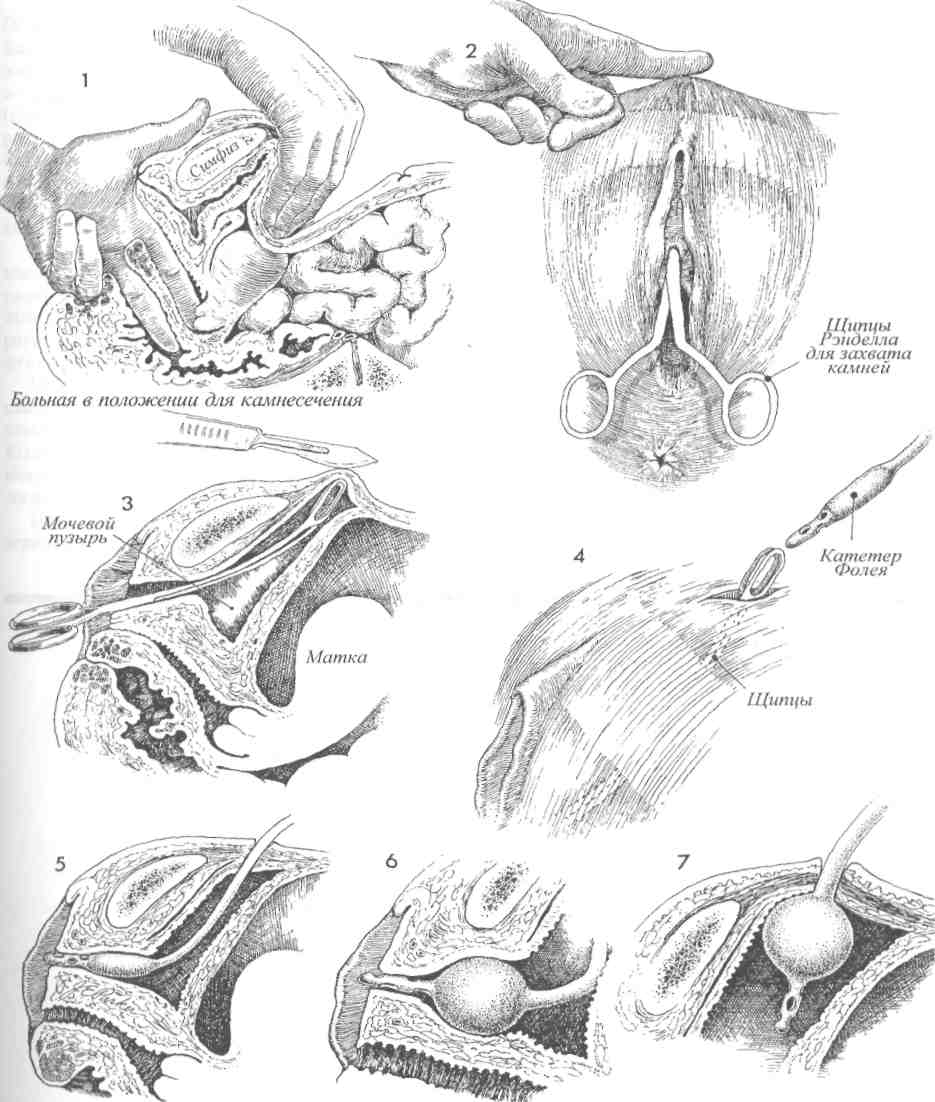 137 ПОЗАДИЛОННОЕ ПОДШИВАНИЕ УРЕТРЫ: ОПЕРАЦИИ MARSHALL-MARCHETTI-KRANTZ И BURCH Операции Marshall-Marchetti-Krantz (MMK) и Burch применяются в случаях тяжелого недержания мочи. Их смысл заключается в том, что во время операции позадилонного подшивания (или подвешивания) уретры восстанавливается роль пузырно-уретрального угла как внутри-брюшного органа. Тем самым изменяются точки приложения внутрибрюшного давления, особенно при его резком повышении в моменты кашля, чихания и т.п. В отличие от других операций, предпринимаемых по поводу недержания мочи, эти операции сами по себе не приводят к значительным изменениям внутрипузырного или внут-риуретрального давления для восстановления функции удержания мочи. Обе операции претерпели некоторую эволюцию в сравнении с первоначальными своими вариантами, предложенными Marshall-Marchetti-Krantz и Burch. Их можно выполнять одновременно с другими операциями по поводу патологии матки или придатков. Цель операций — устранение тяжелого недержания мочи. Эти операции не исправляют цистоуретро-целе. Если таковое имеется, то его следует исправлять оперативным путем со стороны влагалища. Физиологические последствия. Операции по ММК и Burch редко изменяют соотношение между внутрипузырным и внутриуретральным давлениями. Они лишь делают проксимальный отдел уретры и шейку мочевого пузыря внут-рибрюшными органами и уравнивают внутри-брюшное давление на мочевой пузырь, при его увеличении в результате эффекта Вальсальвы. Предупреждение. Для того чтобы удостовериться в отсутствии повреждений мочевого пузыря и уретры, следует выполнить цистотомию и непосредственный осмотр. Во время манипуляций в ретциевом пространстве может возникнуть трудно контролируемое кровотечение из сосудистого сплетения Санторини. Полный гемостаз является обязательным условием завершения операции. 139 ПОЗАДИЛОННОЕ ПОДШИВАНИЕ УРЕТРЫ: ОПЕРАЦИИ MARSHALL-MARCHETTI-KRANTZ И BURCH (ПРОДОЛЖЕНИЕ) МЕТОДИКА: 1 Пациентка лежит на спине в положении для камнесечения, но с опущенными бедрами (т.н. положение «лыжи»). Разрез кожи можно выполнить двумя приемлемыми способами: нижним срединным или поперечным. У каждого свои достоинства. Трудно указать на какие-то особенные преимущества одного из операционных доступов. Мы предпочитаем положение на спине и поперечный разрез, если только одновременно не предстоит онкогинеколо-гическая операция. Пациентку соответствующим образом готовят к операции, вводят катетер Фолея с манжетой емкостью 30 мл. 2 Выполняют разрез по переднему листку влагалища прямой мышцы живота. 3 Получен доступ в пространство Ретциуса. С помощью катетера Фолея находят мочевой пузырь и пузырно-уретральный угол. 4 Во влагалище вводят палец, и с его помощью определяют места для наложения швов нитью Prolene 0. Мы предпочитаем накладывать постоянный шов моно-филаментной нитью. Используют маленькую крутую иглу Мейо. Места для наложения швов намечают, пальпируя мочевой пузырь с введением пальца во влагалище. При наложении швов на периуретральные ткани следует обращать внимание на распределение сосудов в сплетении Санторини и стараться не захватывать их. 5 На рис. 5а, иллюстрирующем ход операции ММК, шов накладывают между пе-риуретральными тканями и надкостницей лонной кости. На рис. 5Ь (операция Burch) показано наложение шва между тканями вокруг уретры и сухожилием куперовой связки. На рисунке 5а видно кровотечение из сосудов сплетения Санторини. 6 Кровотечение из сплетения Санторини можно легко остановить, надавив изнутри пальцем во влагалище. Это позволяет точно прижечь или пережать и перевязать каждый источник кровотечения. Не используя такой способ остановки кровотечения, трудно добиться гемостаза. Шов наложен на периуретральные ткани и затем на надкостницу (а) (ММК) или на куперову связку (b) (Burch). 140 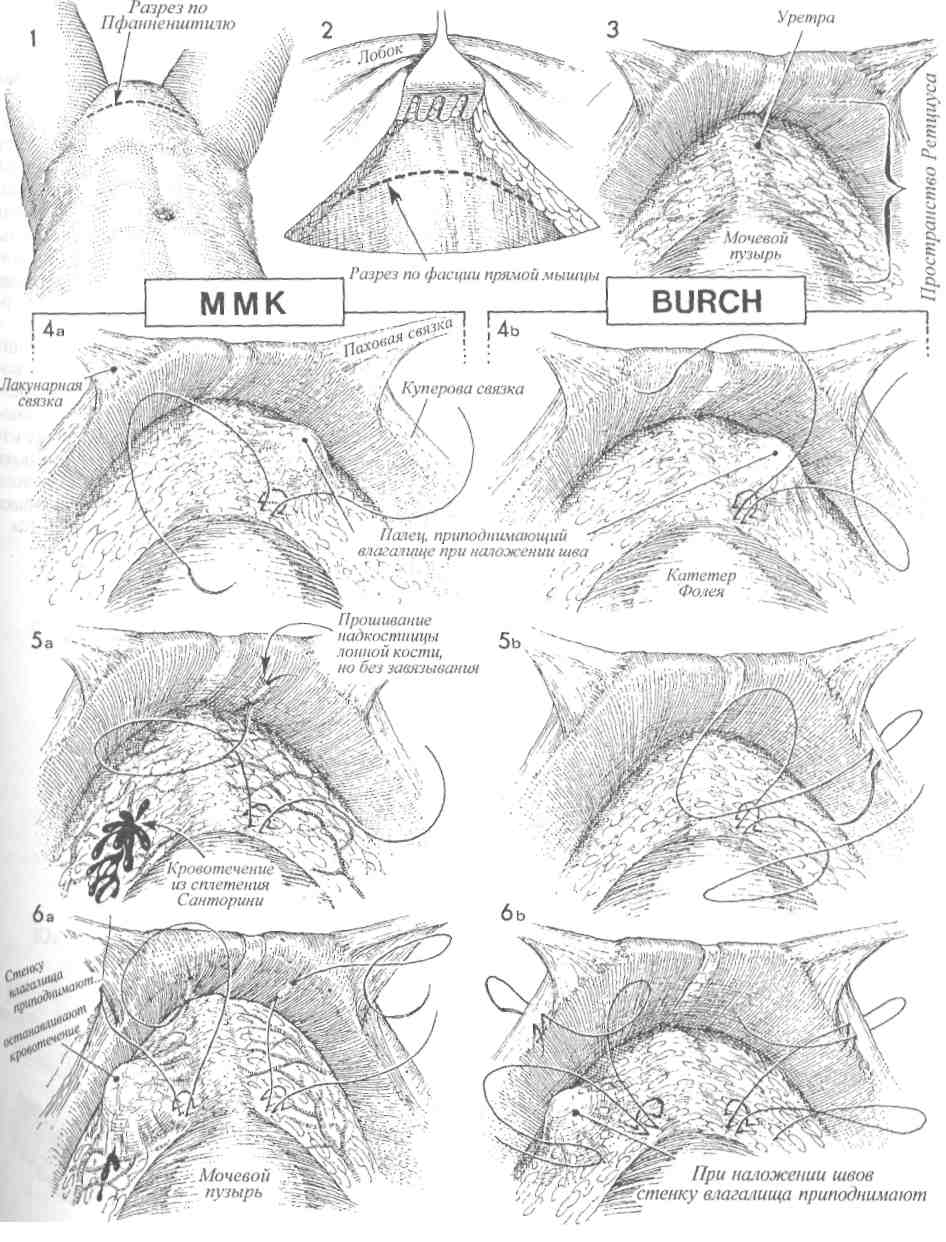 141 ПОЗАДИЛОННОЕ ПОДШИВАНИЕ УРЕТРЫ: ОПЕРАЦИИ MARSHALL-MARCHETTI-KRANTZ (ММК) И BURCH (ОКОНЧАНИЕ) 7 Ткани прошиты полностью, но швы не затянуты. 8 В момент завязывания швов переднюю стенку влагалища приподнимают двумя пальцами. Это действие выполняют при обеих операциях (а) и (Ь). 9 При операции ММК швы с надкостницей завязывают плотно, при необходимости можно наложить еще один-два шва. При операции по Burch между периурет-ральными тканями и куперовой связкой должно оставаться пространство, пропускающее один палец (шириной около 2 см). Это необходимо для предупреждения полной окклюзии уретры и задержки мочи в послеоперационном периоде. 10 При операции MMК (а) периурет- ральные ткани с поддерживающей соседней лонно-пузырной шеечной фасцией (ЛПШФ) подшиты к надкостнице лонной кости. Мочевой пузырь и проксимальная часть уретры возвращены в брюшную полость, где внутрипузырное и внутриуретральное давления могут быть стабилизированы. При операции по Burch уретра подвешена на поддерживающей ЛПШФ к куперовой связке. Таким образом, ЛПШФ при обеих операциях играет роль подвешивающей структуры, которая возвращает проксимальную треть уретры и шейку мочевого пузыря обратно в брюшную полость. В этом новом положении даже избыточное внутрибрюшное давление оказывает другое воздействие на поверхности мочевого пузыря и проксимальной уретры. Прямая кишка (П.К.) и влагалище (В.) показаны на рис. 10а. 142 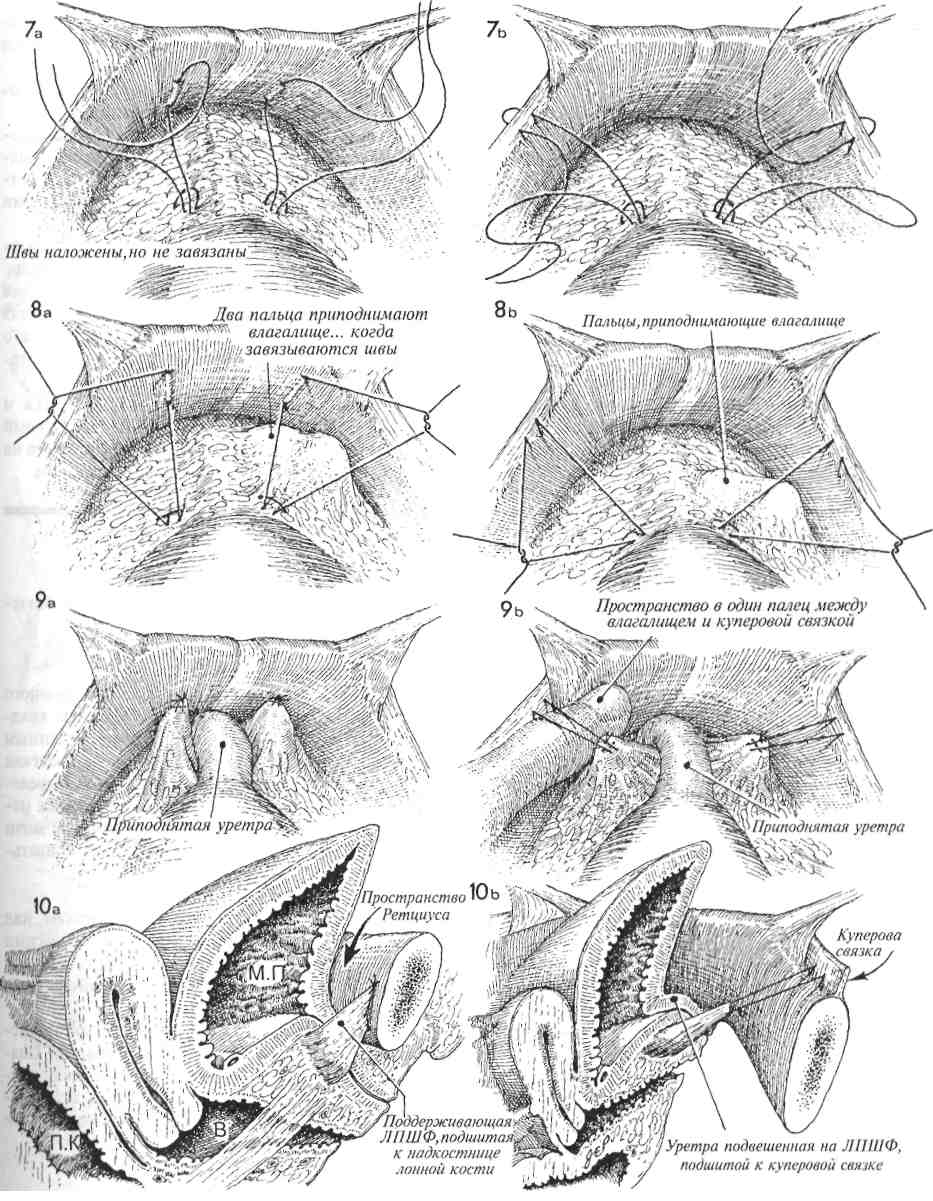 143 НАЛОЖЕНИЕ МОЧЕТОЧНИКО-МОЧЕТОЧНИКОВОГО АНАСТОМОЗА В ряде случаев поврежденный участок мочеточника может располагаться достаточно высоко в малом тазу. Это предоставляет возможность наложения анастомоза, не прибегая к пересадке мочеточника в мочевой пузырь. В этих случаях мочеточник может повреждаться вблизи плоскости входа в малый таз при захватывании, рассечении и перевязке воронко-тазовой связки или при удалении обширной карциномы яичника, которая нарушает анатомию органов малого таза. Операция наложения анастомоза, если она может быть произведена без натяжения, угрожающего стенозом, имеет преимущество перед операцией пересадки мочеточника (исключая случаи повреждения нижнего отдела мочеточника). Важными моментами данной операции являются достаточная мобилизация иссеченных краев мочеточника для предотвращения натяжения, использование тонкого, атравматично-го шовного материала, тщательный гемостаз и МЕТОДИКА: 1 Пациентка лежит на спине. Брюшную полость вскрывают нижним срединным раз-резом. 2 Область малого таза освобождают от спаек, кишечник отграничивают. В течение всей операции важно видеть все тазовые структуры. Находят патологически измененный участок мочеточника, рассекают брюшину над мочеточником в месте его пересечения с общей подвздошной артерией. Выделение мочеточника продолжают до поврежденного и/или стено-зированного участка. 3 Нужный участок мочеточника выделяют из его ложа и мобилизуют между двумя мягкими держалками. Важно не повредить оболочку мочеточника или тонкое сосудистое сплетение рядом с оболочкой, которое обеспечивает кровоснабжение мочеточника. Патологически измененный участок мочеточника иссекают ножницами. 4 Вводят мягкий катетер и продвигают его вверх до почечной лоханки и вниз до мочевого пузыря. Через всю стенку мочеточника накладывают узловые синтетические рассасывающиеся швы нитью 4/0. 144 дренирование зоны анастомоза с помощью ас-пирационного дренажа, выведенного в нижнем отделе передней брюшной стенки. Цель операции — формирование анастомоза пересеченных концов мочеточника. Физиологические последствия. После иссечения поврежденного или пораженного участка мочеточника формируют анастомоз, устраняя тем самым последствия обструкции и/или повреждения. Предупреждение. Особенно важно убедиться, что анастомоз был наложен без натяжения. До начала наложения анастомоза в месте соединения в оба конца мочеточника вводят мягкий постоянный катетер и проводят его книзу до мочевого пузыря, а вверх — до почечной лоханки. К участку анастомоза подводят дренаж и выводят его наружу через правый или левый нижний квадрант. Дренаж должен оставаться на месте, пока по нему будет идти отделяемое. 5 Анастомоз наложен над стоящим моче-точниковым катетером. 6 Для наложения закрытого аспирационного дренажа выбрано место в нижнем квадранте. Изогнутым зажимом, проведенным в ретроперитонеальное пространство, мягкая дренажная трубка из зоны анастомоза выведена наружу через нижний квадрант. Дренаж используют для предотвращения скопления мочи в области анастомоза. Он должен там оставаться, пока из него будет идти отделяемое. 7 Париетальную брюшину ушивают над анастомозом узловыми синтетическими рассасывающимися швами нитью 3/0, и мочеточник остается в ретроперитонеальном пространстве. Уретральный катетер удаляют во время цистоскопии на 10—12-й день после операции. Тщательное урологическое исследование необходимо через 6 недель после операции, а затем через 3 месяца. Следует убедиться в отсутствии стеноза и гидронефроза. 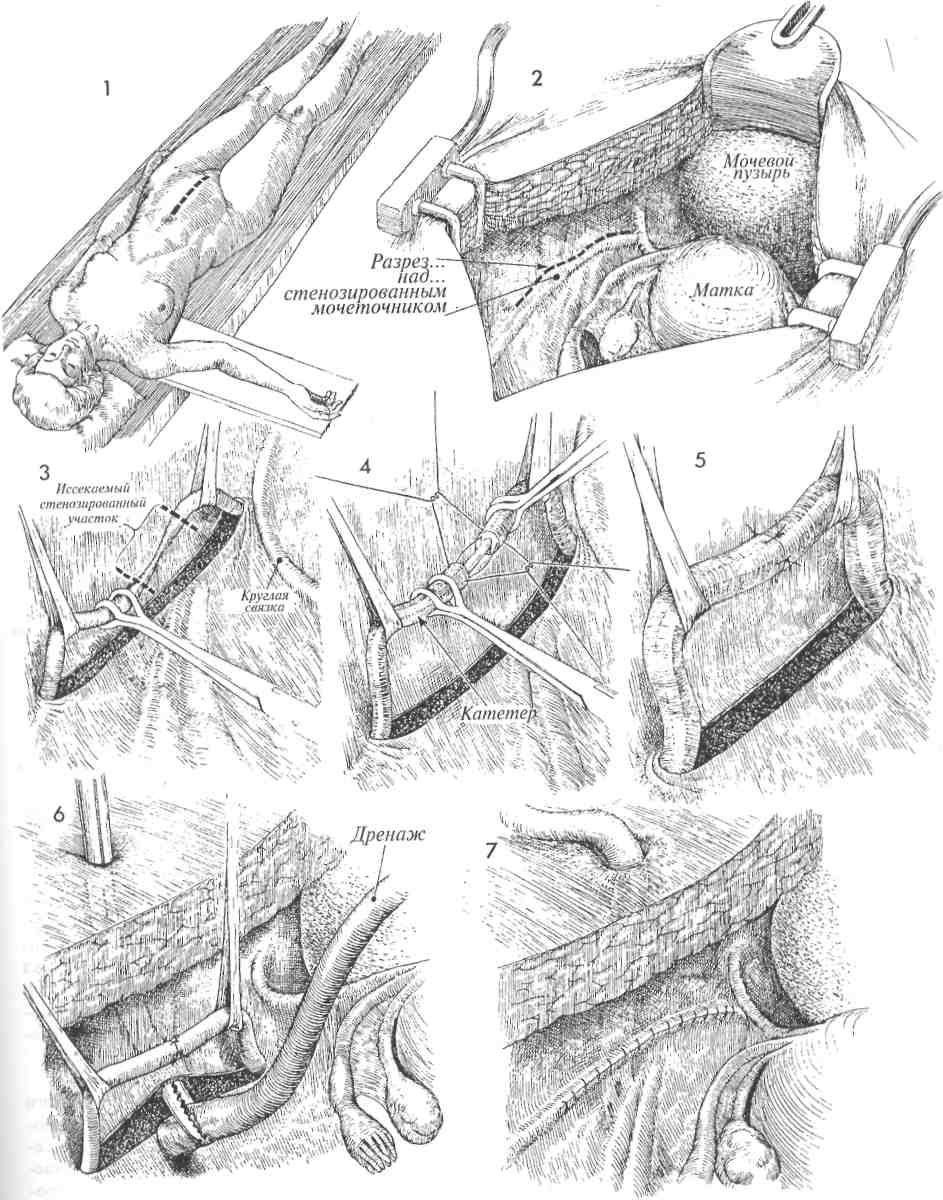 145 ОПЕРАЦИЯ ПЕРЕСАДКИ МОЧЕТОЧНИКА В МОЧЕВОЙ ПУЗЫРЬ БЕЗ ИСПОЛЬЗОВАНИЯ И С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА МОЧЕВОГО ПУЗЫРЯ Реимплантация мочеточника в мочевой пузырь необходима в случаях врожденной патологии, при повреждении мочеточника во время хирургической операции, при облучении. Если имеется полная обструкция мочеточника, то следует прибегнуть к наложению чрескожной пункционной нефростомы, а хирургическую пластику отложить до достижения оптимальных условий для операции. С каждым часом полной обструкции почка повреждается все сильнее. Во время операции крайне важно: 1) полностью мобилизовать мочевой пузырь, чтобы предотвратить натяжение в области анастомоза; 2) оставить в мочеточнике мягкий постоянный катетер на 10—14 дней; 3) хорошо дренировать область имплантации, чтобы предотвратить развитие мочевого асцита; 4) тщательное послеоперационное цистоскопическое обследование с внутривенной пиелографией. Физиологические последствия. Если возможно, мочеточник имплантируют непосредственно в мочевой пузырь, а если это невозможно, то из лоскута мочевого пузыря формируют трубку, которую анастомозируют с мочеточником приблизительно на уровне входа в малый таз. МЕТОДИКА: Пересадка мочеточника в мочевой пузырь 1 До начала операции следует выполнить тщательное исследование органов малого таза. 2 До начала операции следует ввести внутривенно 2 мл индигокармина, который будет служить маркером, позволяя быстрее обнаруживать мочеточник среди анатомически смещенных тазовых органов. Если требуется распознать, является ли обнаруженная трубчатая структура мочеточником или кровеносным сосудом, следует прибегнуть к пункции данного образования иглой 21-го калибра на шприце 5 мл. Полученное синее содержимое с индигокармином подтвердит, что обнаружен мочеточник. 3 Пациентка лежит на спине. Выполняют нижнюю срединную лапаротомию. 4 Брюшная полость вскрыта. Сальник и кишечник отграничены от полости малого таза. 146 Способы проведения мочеточника через стенку мочевого пузыря для предотвращения мочевого рефлюкса до сих пор обсуждаются. В ряде случаев рефлюкс мочи и сопутствующая ему инфекция мочевых путей могут вызывать патологические изменения в верхних отделах мочевыводящих путей. Однако следует отметить, что у взрослых пациентов рефлюкс наблюдается редко, поскольку они обычно не имеют врожденной нейромышечной аномалии стенок мочеточника. Данная проблема свойственна детям и подросткам, имеющим такого рода аномалии. Предупреждение. Хирург должен быть уверен, что мочеточник может быть пересажен без натяжения. Следует сформировать анастомоз по принципу «слизистая к слизистой». Через анастомоз необходимо провести постоянный катетер так, чтобы один его конец находился в мочевом пузыре, а другой в почечной лоханке. Лоскут мочевого пузыря должен иметь достаточную ширину у основания, чтобы обеспечивать достаточное кровоснабжение лоскута до самой его вершины. 5 Париетальную брюшину над мочеточником рассекают в области бифуркации общей подвздошной артерии. Выделение мочеточника продолжают в глубину малого таза, пока не будет найден измененный участок мочеточника. 6 Измененный участок мочеточника иссекают. Дистальный его конец перевязывают синтетической рассасывающейся нитью 0. Проксимальный участок мочеточника очень осторожно выделяют из своего ложа, при этом надо стараться не повредить оболочку мочеточника, которая очень важна для обеспечения кровоснабжения. 7 Мобилизуют мочевой пузырь. Для этого за лонным сочленением вскрывают пространство Ретциуса, стенки пузыря отсе-паровывают вверх таким образом, чтобы участок задней стенки можно было соединить с проксимальным участком мочеточника, подготовленного для пересадки. Дно мочевого пузыря приподнимают на зажиме, и с помощью элект-рокаутера в стенке пузыря создают отверстие. 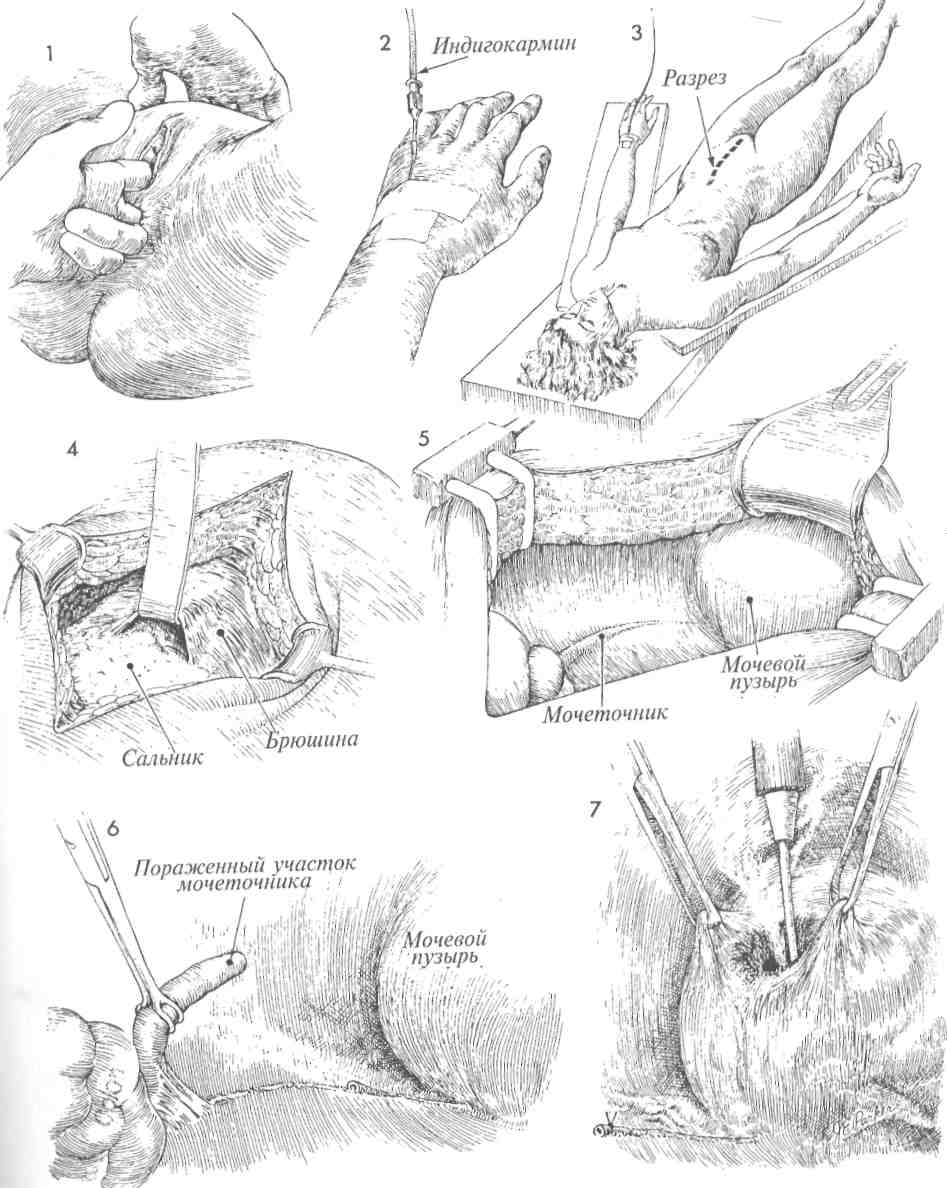 147 ОПЕРАЦИЯ ПЕРЕСАДКИ МОЧЕТОЧНИКА В МОЧЕВОЙ ПУЗЫРЬ БЕЗ ИСПОЛЬЗОВАНИЯ И С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА МОЧЕВОГО ПУЗЫРЯ (ПРОДОЛЖЕНИЕ)  8 Отверстие расширяют тупым способом, чтобы уменьшить кровоточивость. 9 Пузырь смещают в направлении проксимального участка мочеточника, чтобы убедиться, что при формировании анастомоза не будет возникать натяжения. 10 Через образованное отверстие в пу- зырь вводят изогнутый зажим, и им пробуравливают стенку пузыря в точке предполагаемого анастомоза. Зажим продвигают еще немного дальше, и его бран-ши приоткрывают на ширину до 2 см, чтобы расширить новое отверстие. Нитью 3/0 на конец мочеточника накладывают шов, и его концы захватывают зажимом. 11Мочеточник втягивают внутрь мочевого пузыря. 12 В мочеточник вводят постоянный мягкий катетер 8-го калибра и про-двигают его вверх до почечной лоханки. Скальпелем или ножницами на конце мочеточника делают маленькие надрезы на 3 и 9 часах, чтобы предотвратить круговую контрактуру в области анастомоза. 13 Анастомоз мочеточника с мочевым пузырем формируют под контролем зрения. Их слизистые оболочки сшивают синтетическими узловыми швами рассасывающейся нитью 4/0. 14 Нижний конец мочеточникового кате- тера оставляют выведенным в мочевой пузырь. Предназначение катетера в том, чтобы предотвратить перистальтику мочеточника, которая способна вытолкнуть катетер в мочевой пузырь. Мы предпочитаем оставлять катетер в мочевом пузыре не менее, чем на 12 дней, а у облученных пациентов почти на 3 недели. 148 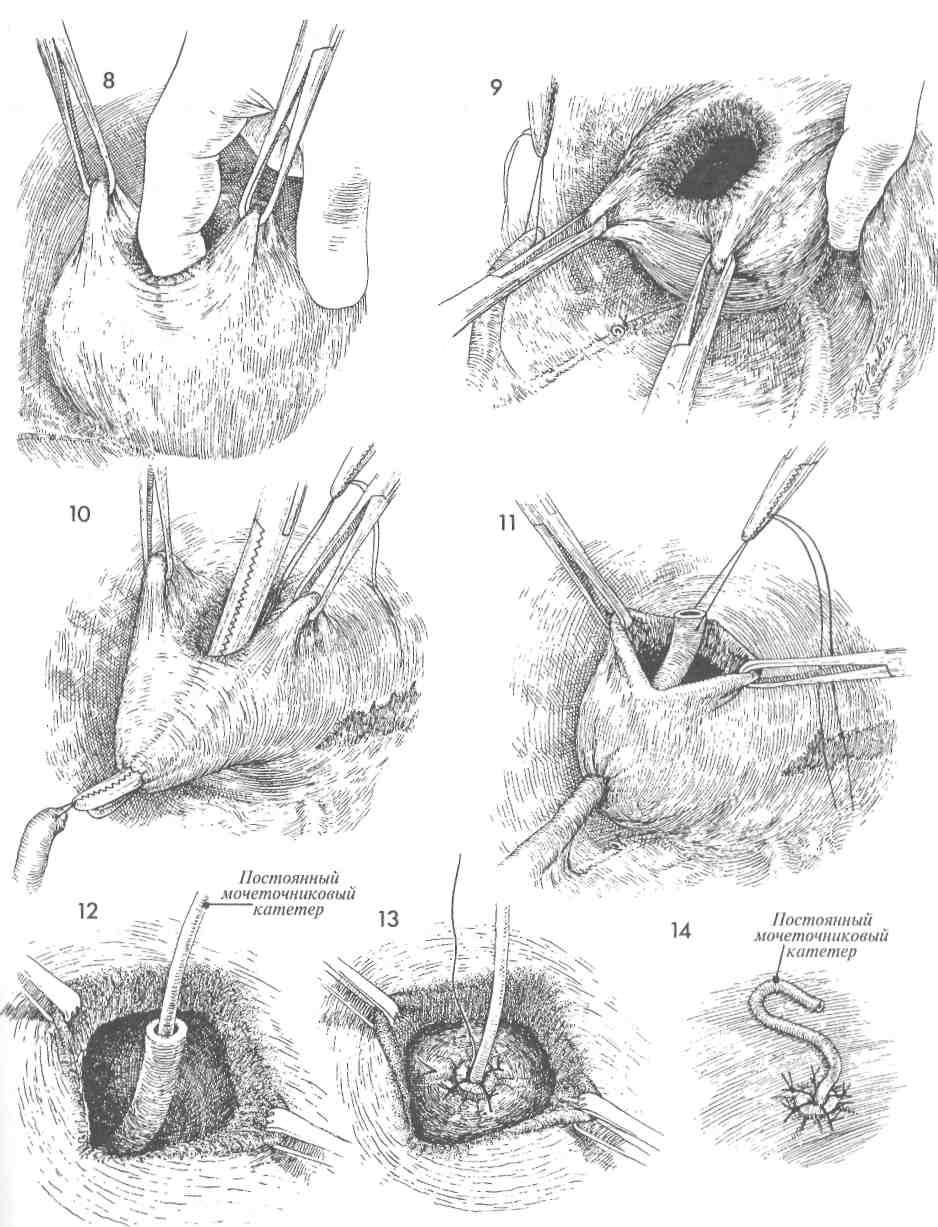 149 ОПЕРАЦИЯ ПЕРЕСАДКИ МОЧЕТОЧНИКА В МОЧЕВОЙ ПУЗЫРЬ БЕЗ ИСПОЛЬЗОВАНИЯ И С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА МОЧЕВОГО ПУЗЫРЯ (ПРОДОЛЖЕНИЕ) 15 Чтобы быть уверенным, что область анастомоза не будет подвергаться на- тяжению, дно мочевого пузыря следует подшить к поясничной фасции несколькими узловыми швами синтетической рассасывающейся нитью 0. Для этого мочевой пузырь мобилизуют путем разъединения тканей в пространстве Ретциуса. 16 К участку анастомоза подводят мяг-кие закрытые дренажи для аспирации. Их выводят наружу в нижнем квадранте брюшной стенки. Отверстие в дне мочевого пузыря ушивают узловыми швами синтетической рассасывающейся нитью 3/0 в два слоя. Показаны три шва первого слоя. 17 Мышечный и серозный слои мочево-го пузыря ушивают непрерывным швом синтетической рассасывающейся нитью 3/0. 18 Еще один дренаж подводят к области анастомоза с противоположной сторо- ны. Дренажи должны оставаться на месте, пока по ним будет происходить отток. 150 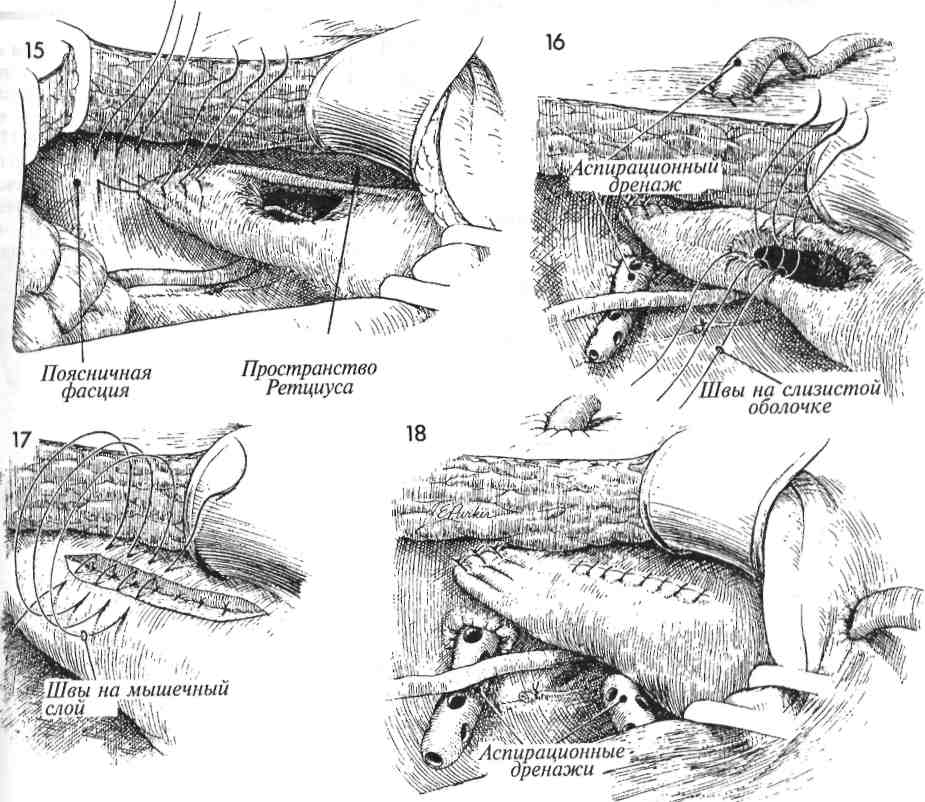 151 |
