Атлас оперативной гинекологии - Уиллисс (2004). Атлас оперативной гинекологии
 Скачать 22 Mb. Скачать 22 Mb.
|
|
ОПЕРАЦИЯ LE FORT (ОКОНЧАНИЕ) 10 Хирург последовательно сближает лонно-пузырную фасцию спереди и периректальную фасцию сзади, накладывая вворачивающие швы по Лемберту. 11 Когда такой шов затягивают, то вдоль каждого края влагалища формируется туннель для оттока шеечной слизи. Таким образом предотвращается образование му-коцеле. На поперечном срезе под рисунком 11 показано, как формируется туннель. 12 13 Для полного формирования туннеля накладывают несколько швов. Швы Лемберта рассасывающейся нитью 0 накладывают над шейкой матки от лонно-пузырной фасции впереди до периректальной фасции сзади. 14 15 После наложения нескольких таких швов шейка матки вворачивается внутрь. Когда наложение швов полностью завершено, шейка матки оказывается полностью инвертированной, а лонно-пузырная и периректальная фасции соединенными. 16 Последние туры синтетических рассасывающихся швов нитью 0 накладывают между остающимися участками слизистой спереди и сзади. Обратите внимание на тонкий зонд, вводимый в сформированный канал с каждой стороны. 17 Завершено наложение швов на слизистую влагалища. Заметьте, что уретра и уретро-везикальный угол оказались невовлеченными в описанные манипуляции и остались неподшитыми к задней спайке. Такая операция, если она производится, нарушает уретро-везикальный угол и часто приводит к послеоперационным дизурическим расстройствам. 18 Хотя после окончания операции у пациентки остается небольшое урет-роцеле (небольшой бугорок), все же хирург не должен стремиться к полному закрытию влагалища. 80 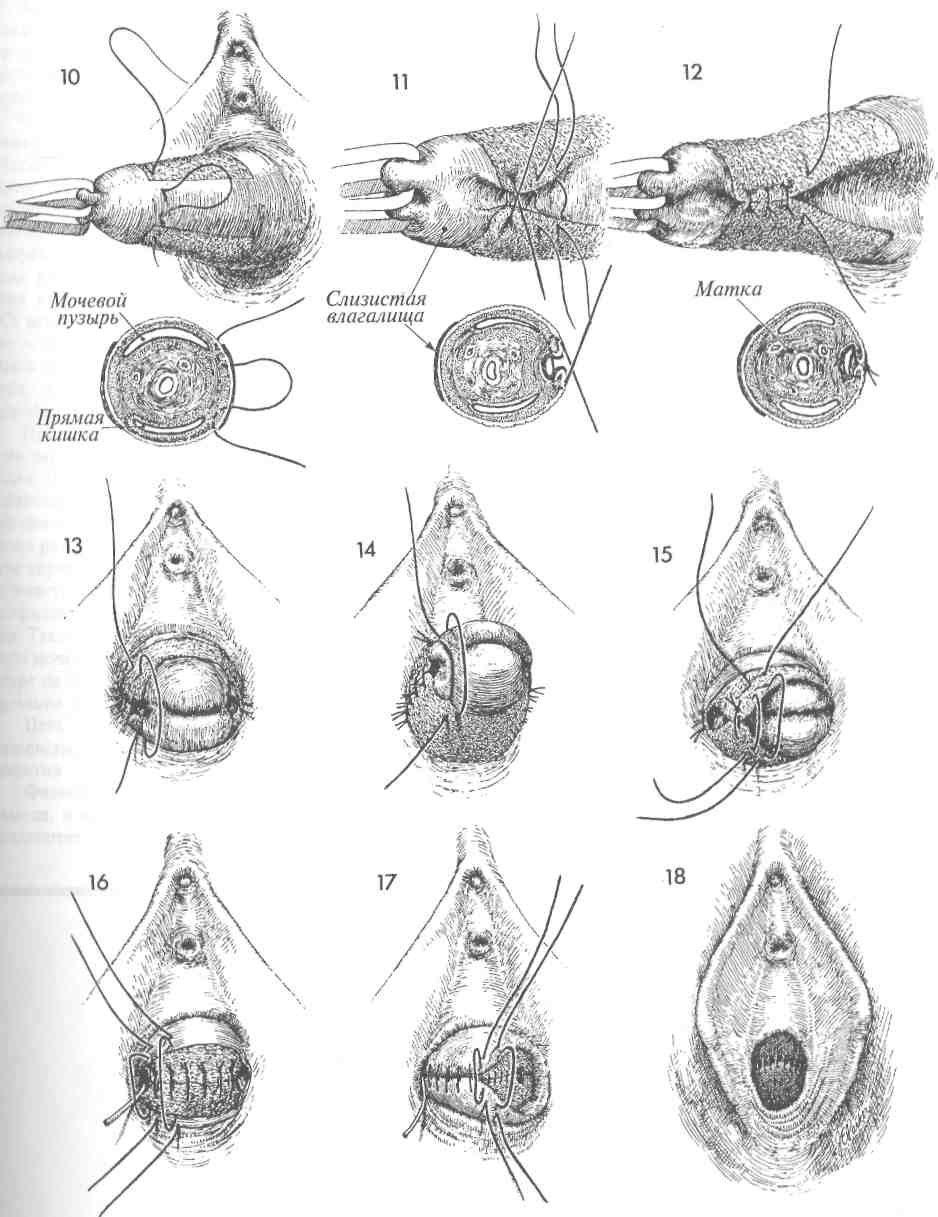 81 ПЛАСТИКА ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА Пузырно-влагалищные свищи появляются как следствие акушерской травмы, операции на органах малого таза, прогрессирующего ракового процесса и лучевой терапии по поводу рака органов малого таза. Основные принципы лечения этого заболевания мало изменились со времен работ Marion Sims в середине XIX века. Эти принципы таковы: 1) перед выполнением операции по закрытию свища быть уверенным, что в его области нет признаков воспаления, отека и инфекции; 2) иссекать плохо кровоснабжае-мые рубцовые ткани и широко, без натяжения соединять различные слои тканей. В XX веке добавился еще один принцип, а именно — использование пересаживаемого питающего лоскута или из жировой ткани преддверия, или из m. bulbocavernosus, или из т. gracilus, или из сальника. При соблюдении вышеупомянутых принципов тип шовного материала не играет большой роли. В основном мы используем материалы из гликолевой кислоты (дексон или викрил) из-за их способности к рассасыванию и незначительного раздражающего действия на ткани. Многие хирурги предпочитают накладывать швы на слизистую влагалища нерассасывающейся мо-нофиламентной нитью из нейлона или проли-на. Такие швы нельзя накладывать на слизистую мочевого пузыря. Если они остаются в пузыре на длительный срок, то возможно формирование мочевых камней. Цель операции состоит в закрытии свища насовсем, но без вовлечения уретры или ее отверстия. Физиологические последствия. Свищ закрывается, и восстанавливается нормальное мочеотделение через уретру. Предупреждение. Необходимо обеспечить хорошее кровоснабжение тканей, окружавших свищ. Для закрытия свища крайне важно иссечь рубцово-измененные ткани. С недавнего времени для обеспечения дополнительного кровоснабжения области свища используют тканевой трансплантат. Это является крайне важным моментом в тех случаях, когда свищ возникает вследствие лучевой терапии. В этих случаях мы еще дополнительно делаем временный отвод мочи в подвздошную кишку. Все это в значительной степени увеличило наши возможности по окончательному закрытию постлучевых свищей. При последующей операции, когда свищ окончательно закроется и функция мочевого пузыря станет достаточной, петлю подвздошной кишки можно реимплантировать в купол мочевого пузыря. При всех свищах важнейшим условием заживления является двойное дренирование. Трансуретральный, а также надлобковый катетер Фолея может оставаться на своем месте до полного заживления свища. Как правило, трансуретральный катетер удаляют через две недели, хотя надлобковый катетер оставляют в мочевом пузыре до трех недель. Для предотвращения инфицирования мочевыводящих путей полезно закисление мочи с помощью аскорбиновой кислоты или клюквенного сока. Тем не менее следует регулярно выполнять культуральные исследования мочи и проводить соответствующую антибиотикотерапию. Если при наличии свища моча имеет щелочную реакцию, то она способна осаждать кристаллы трисульфата, которые откладываются в области входа во влагалище. Они причиняют боль и должны быть полностью удалены еще до начала пластики. 83 ПЛАСТИКА ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА (ПРОДОЛЖЕНИЕ) МЕТОДИКА: 1 Пациентка лежит на спине в положении для камнесечения. Вульва и влагалище обработаны и укрыты. 2 Должно быть произведено широкое выделение всего свищевого хода. Большинство неудачных попыток оперативного лечения свища были результатом невозможности выполнить полноценное его выделение, плохих условий для наложения швов и натяжения тканей при закрытии свища. Часто для раскрытия свищевого хода приходится делать широкую сре-динно-боковую эпизиотомию. 3 После широкого вскрытия свищевого канала его иссекают скальпелем. Разрез производят по окружности свища. 4 Край свищевого хода приподнимают пин-том и полностью иссекают ножницами. Часто после иссечения плотной рубцовой ткани размеры свища оказываются в 2—3 раза больше, чем предполагались до операции. 5 Каждый слой стенки мочевого пузыря и влагалища необходимо внимательно осматривать и выделять для последующего послойного наложения тонких швов без какого-либо натяжения тканей. 6 На слизистую мочевого пузыря накладывают узловые синтетические рассасывающиеся швы нитью 4/0. Надо пытаться захватывать в шов только подслизистый слой, не вовлекая слизистую. Мы не применяем непрерывный шов, так как полагаем, что он уменьшает кровоснабжение и ухудшает условия заживления. 7 На второй мышечный слой накладывают синтетические рассасывающиеся швы нитью 2/0. 8 Мышечный слой мочевого пузыря полностью ушивают над областью свища узловыми синтетическими рассасывающимися швами. 9 На этом этапе необходимо обеспечить дополнительное кровоснабжение области иссеченного свища. Это можно сделать за счет луковично-пещеристой мышцы, взятой из основания большой половой губы. В случаях, когда удален большой объем тканей или свищ располагался высоко во влагалище, кровоснабжение улучшают с помощью m. gracilus из области бедра или прямой мышцы живота, которые перемещают в область удаленного свища. Если решено использовать луковично-пеще-ристую мышцу, то доступ к ней может быть обеспечен двумя вариантами разрезов. Первый может проходить по внутренней поверхности малой половой губы, как показано на рисунке 9. Второй — по большой половой губе. При выборе второго варианта мышцу следует провести в эпизиотомическую рану в туннеле под малой половой губой. 84 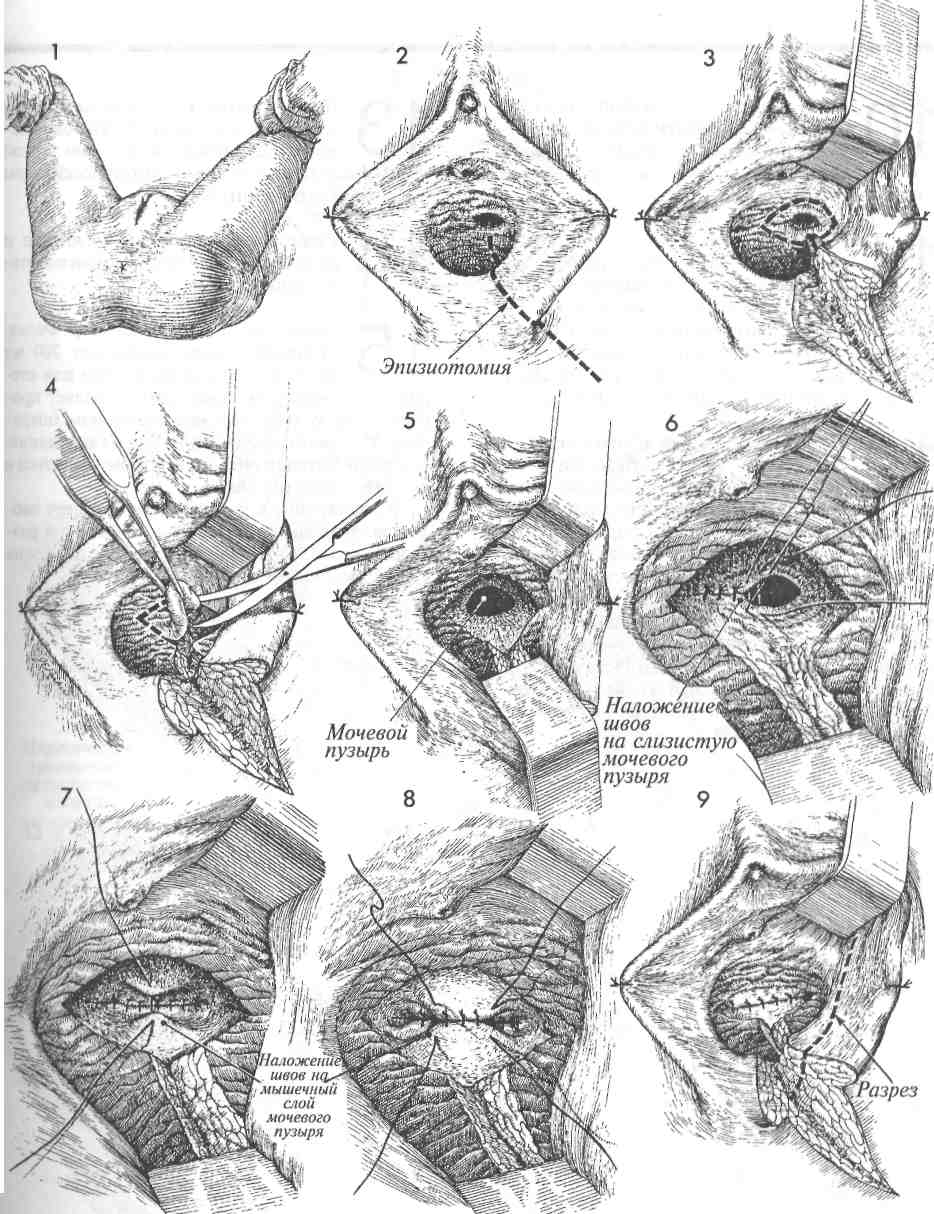 OmJ ПЛАСТИКА ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА (ОКОНЧАНИЕ) 10 Края раны разводят в стороны на зажимах, и скальпелем производят рассечение вглубь до мышцы. Важно, чтобы величина раны позволяла видеть всю мышцу целиком. 13 Для закрытия раны без натяжения слизистая влагалища должна быть хорошо мобилизована. Обычно с этой целью накладывают узловые синтетические швы рассасывающейся нитью 0. 11 Луковично-пещеристая мышца найдена и мобилизована. Часто приходится пережимать и перевязывать сосудистые ветви срамных артерии и вен, которые подходят к мышце на обозначенном уровне. Тупым и острым путем мышцу следует мобилизовать вверх до уровня клитора. Пересекают мышцу в месте ее вплетения в ткани промежности. 12 Если первый разрез производился по внутренней поверхности малой половой губы, то мобилизованную луко-вично-пещеристую мышцу просто смещают на новое место, закрывая область свища. Ее подшивают к околопузырным тканям узловыми синтетическими рассасывающимися швами нитью 3/0. Если же первый разрез проходил по большой половой губе, нужно с помощью изогнутого зажима под малой половой губой сделать туннель, ведущий в эпизиотомическую рану. Мышцу проводят через этот туннель до нужного места и фиксируют узловыми синтетическими швами нитью 3/0. 14 15 Разрезы влагалища, промежности и разрез для мышечного трансплантата ушивают. Через уретру введен катетер Фолея. Мочевой пузырь наполняют 200 мл раствора метиленовой сини или стерильным раствором бария. Это позволяет проверить, насколько надежно выполнена операция. Мы часто производим эту манипуляцию после 7 и 8 этапов операции, чтобы убедиться в качестве закрытия свища. В дополнение к уретральному катетеру вводят надлобковый катетер (как показано в разделе 3, стр. 136). После таких операций очень важно двойное дренирование. 86 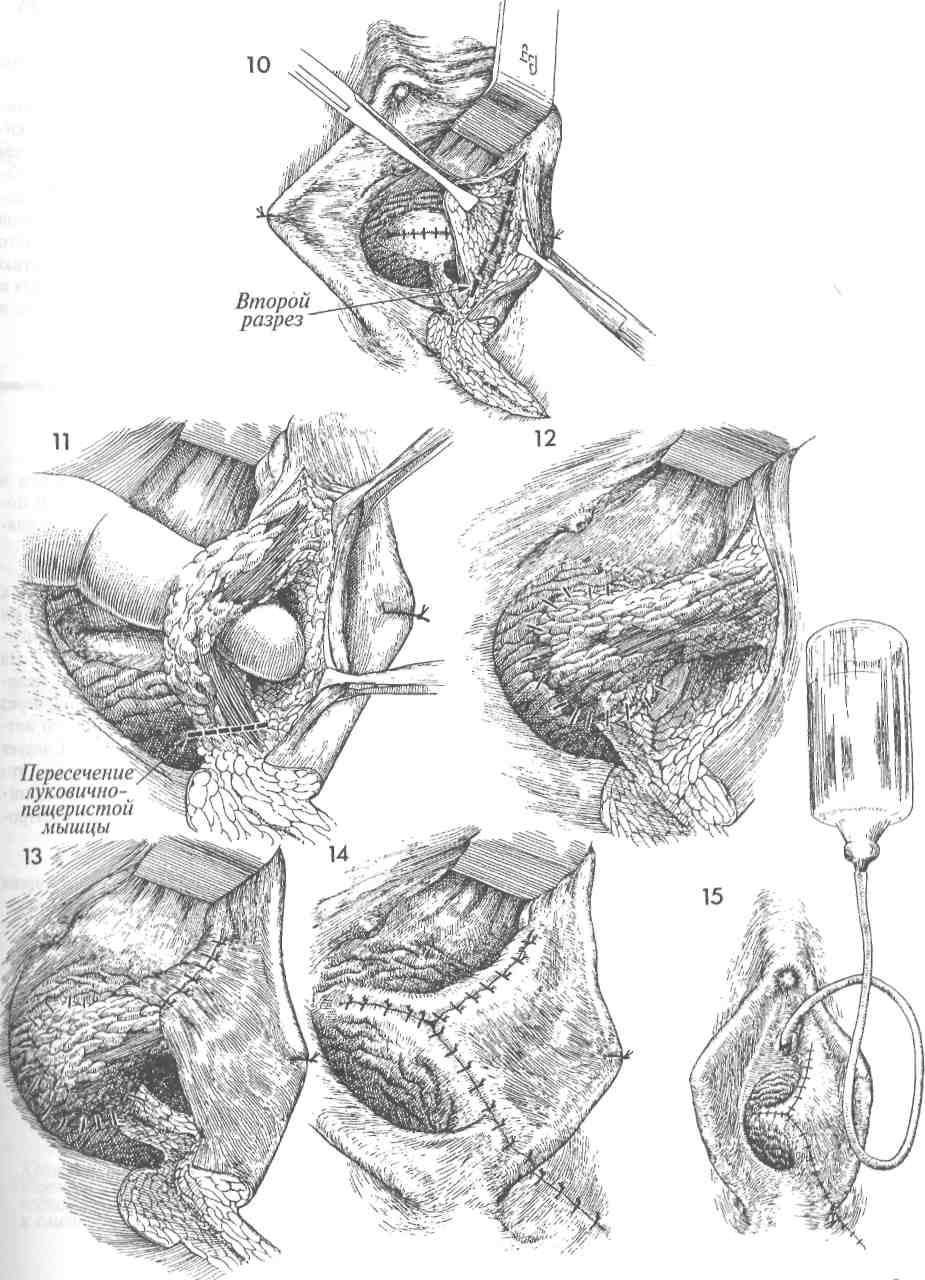 87 ПЕРЕСАДКА ОСТРОВКОВОГО КОЖНОГО ЛОСКУТА ДЛЯ ПЛАСТИКИ ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА Для лечения пузырно-влагалищных свищей, возникающих после облучения и/или рецидивирующих после повторных попыток их закрытия, требуется неординарное хирургическое вмешательство. Таковым является пересадка островко-вого кожного лоскута, располагающегося на лу-ковично-пещеристой мышце. Этот кожно-мы-шечный трансплантат обеспечит нормальное кровоснабжение и заживление тканей, пострадавших от тяжелого лучевого воздействия при лечении онкогинекологического заболевания. Физиологические последствия. Закрывается пузырно-влагалищный свищ. Прекращается раз- МЕТОДИКА: 1 Пузырно-влагалищный свищ обнаруживают несколько кзади от треугольника Льето. Хирург иссекает рубцовые и измененные ткани. Предшествующая цистоскопия показала, что устья мочеточников и сами мочеточники в области треугольника не изменены и не связаны со свищом. Однако если есть сомнения, следует закатетеризировать мочеточники на все время операции. 2 Производят продольный разрез от вершины большой половой губы до границы намеченного островкового кожно-мышеч-ного лоскута. Измеряеют размер свищевого отверстия, соответственно ему намечают размеры лоскута, затем его иссекают. Всегда целесообразно делать лоскут немного больше требуемого размера. 3 Иссечен кожный лоскут с луковично-пещеристой мышцей и прилежащей жировой клетчаткой, которые обеспечат его кровоснабжение по мелким капиллярным сосудам. Изогнутым зажимом формируют туннель под малой половой губой, которую при этом отводят в сторону другим зажимом. дражающее воздействие на вульву постоянно вытекающей мочи. Предупреждение. Хирург должен быть уверен в нормальном кровоснабжении пересаживаемой мышцы. В случаях, когда поля облучения захватывают область вульвы, кровоснабжение мышцы и подлежащей жировой ткани может оказаться недостаточным для обеспечения нормального питания островкового кожного лоскута. Перед началом операции по закрытию свища надо обследовать края свищевого хода и убедиться в отсутствии признаков некроза и воспаления. 4Кожно-мышечный лоскут проведен в туннеле под малой половой губой и помещен в область, оставшуюся после удаления свища. 5Кожно-мышечный лоскут фиксируют к краям слизистой влагалища узловыми швами из синтетической, монофиламен-тной, медленно рассасывающейся нити 3/0. На этом этапе можно проверить надежность наложенных швов, заполнив мочевой пузырь через катетер раствором бария и проследив его возможное вытекание через линию швов. Следует также цистоскопически убедиться в том, что после всех проведенных хирургических манипуляций устья мочеточников остались незатронутыми. 6 Пластика пузырно-влагалищного свища завершена. Донорский разрез закрыт узловыми швами. 88 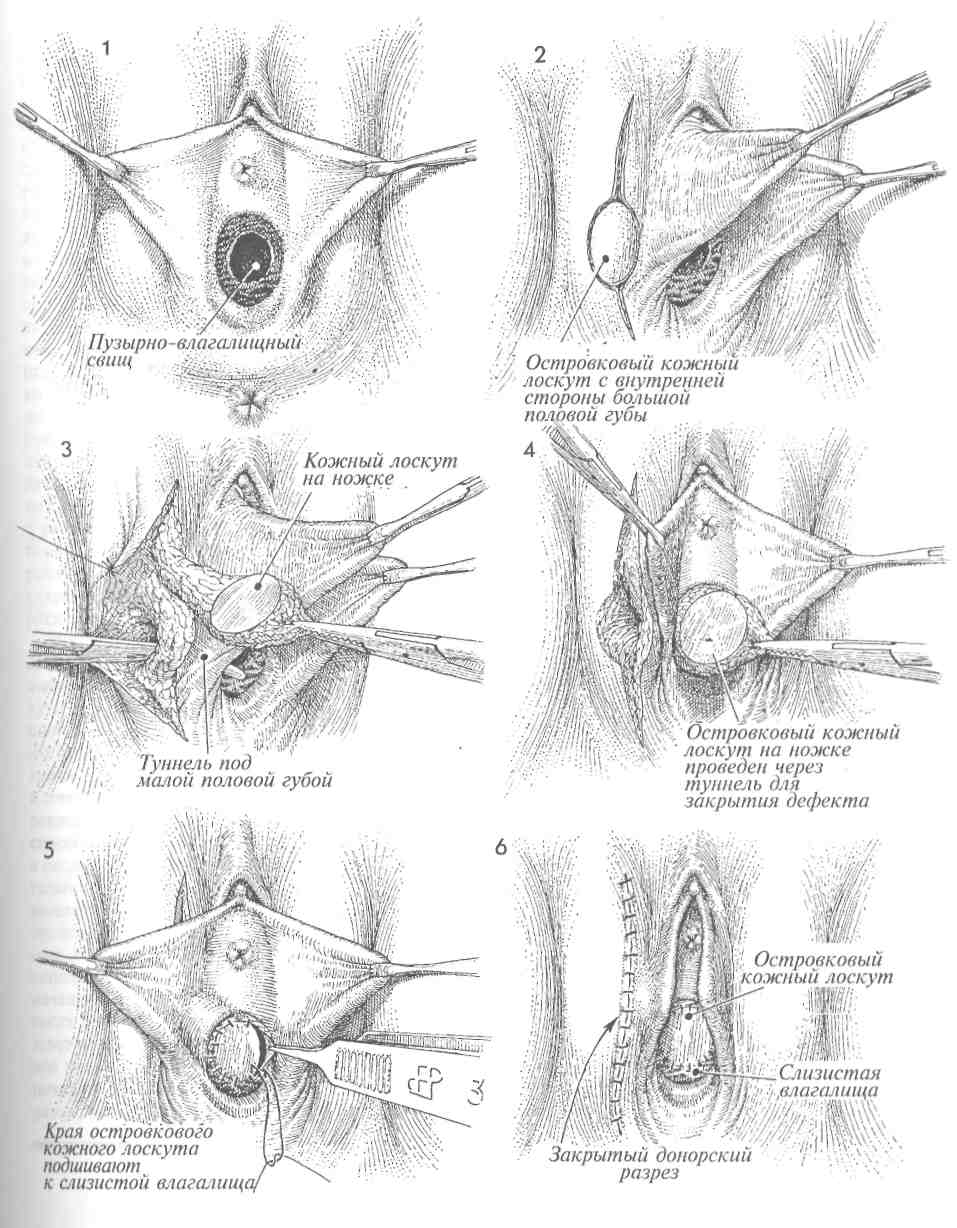 89 ВАГИНОПЛАСТИКА С ЦЕЛЬЮ СОЗДАНИЯ НОВОГО ВЛАГАЛИЩА ПО МЕТОДИКЕ MCINDOE Данную операцию выполняют при врожденном отсутствии влагалища, после вынужденного его удаления и при выраженном стенозе после лучевой терапии. Традиционно при этой операции применялся расщепленный кожный лоскут, но мы перешли к использованию полно-слойного (нерасщепленного) кожного лоскута, помещаемого на объемную резиновую шаблонную форму, вводимую в пространство между прямой кишкой и мочевым пузырем. Применение полнослойного кожного лоскута уменьшает вероятность послеоперационного сморщивания трансплантата, которое наблюдалось ранее при применении расщепленного кожного лоскута и требовало длительного использования влагалищных муляжей, не толь-ко нежелательных, но и бесполезных. Недавно мы показали, что полнослойный лоскут приживается так же хорошо, как и расщепленный. Полнослойный лоскут обеспечивает лучшее проникновение питающего транссудата со стороны подлежащих тканей по сравнению с расщепленным, что очень важно в течение первых 72 часов, пока не сформируется микрокапиллярная сеть. Полнослойный лоскут не сокращается в размерах в такой степени, как расщепленный. Физиологические последствия. Одна из определяющих физиологических особенностей — выбор толщины расщепленного кожного лоскута. Традиционно применялись лоскуты толщиной V12000 дюйма, поскольку этой толщины было достаточно для проникновения питающих веществ со стороны подлежащих тканей в течение первых 72 часов, до образования микрокапилляров. Однако лоскут такой толщины способен значительно сокращаться в размерах в послеоперационном периоде, что требует длительного, на протяжении нескольких месяцев, ношения влагалищного муляжа. Постепенно происходило увеличение толщины применяемых лоскутов, пока совсем недавно не стали использоваться полнослойные лоскуты. Первоначально были опасения, что кровоснабжение таких лоскутов будет недостаточным и это вызовет рост количества некрозов. Однако обильное кровоснабжение органов малого таза обеспечило их нормальное приживление. Таким образом, пациентки в значительной степени из- бавились от необходимости применять расширяющие влагалищные муляжи. Предупреждение. Важно очень осторожно выполнить тупое разделение рыхлой волокнистой соединительной ткани между прямой кишкой и мочевым пузырем, не травмировав их. Для хорошего соединения трансплантата с окружающими тканями крайне важен тщательный гемостаз. Кожные лоскуты должны быть одинакового размера и обязательно полнослойными. Мы предпочитаем применять пневматический дер-матом, поскольку он позволяет брать лоскуты кожи одного размера и толщины. Полнослойные лоскуты можно брать и вручную с помощью скальпеля. В настоящее время мы предпочитаем брать эти лоскуты в обеих паховых областях. Если в последующем при наложении шва на донорскую рану возникает натяжение, то для облегчения этой процедуры можно использовать современный аппарат для ушивания кожных ран. Преимущество этого метода состоит в том, что у пациентки остается косметический шов над паховой связкой, а не большой рубец на ягодицах или бедрах. Влагалищный шаблон должен быть мягким и гибким. Пластическая масса, введенная в кондом, образует мягкий влагалищный муляж, который хорошо облегается кожным лоскутом, нигде не вызывая давления. Избыточное давление способно вызвать некроз с дальнейшим формированием пузырно-влагалищного или влагалищно-прямокишечного свища. Влагалищный шаблон вводят не менее чем на 10 дней. Затем его необходимо удалить, а донорский кожный лоскут осмотреть. Одним из важнейших моментов послеоперационного периода является уверенность хирурга в том, что пациентка достаточно подготовлена к длительному (до 6 месяцев) ношению влагалищного муляжа и не намерена вести активную половую жизнь. Невозможность или нежелание носить муляж, особенно после пересадки расщепленного лоскута, является основной причиной неудачного исхода операции. Чаще это происходит с девочками-подростками, которые не понимают важность постоянного ношения муляжа, несмотря на неудобство и дискомфорт. 91 ВАГИНОПЛАСТИКА С ЦЕЛЬЮ СОЗДАНИЯ НОВОГО ВЛАГАЛИЩА ПО МЕТОДИКЕ MCINDOE (ПРОДОЛЖЕНИЕ) МЕТОДИКА: 1На сагиттальном разрез таза показано полное врожденное отсутствие влагалища. Разделение рыхлой волокнистой соединительной ткани будет производиться между мочевым пузырем и прямой кишкой. Это пространство на рисунках преувеличено для иллюстрации. Разделение тканей должно идти в глубину и заканчиваться на расстоянии 1—2 см от брюшины. Более глубокое расслоение может способствовать возникновению энтероцеле. 2 Показана область предполагаемого входа в отсутствующее влагалище. В этой области может быть небольшое углубление, указывающее на место несостоявшейся инвагинации урогенитального синуса плода и слияния этого синуса с мюллеровым протоком, что сформировало бы нормальное влагалище. 3 Вторая причина отсутствия влагалища — это его хирургическое удаление при онкологическом заболевании. 4 Пневматический дерматом предпочтительнее, поскольку он дает лоскуты одного размера и толщины. Дерматом может быть отрегулирован на взятие лоскута толщиной 0,45 или 0,6 мм. РКП — расщепленный кожный лоскут. 5 Показаны два предполагаемых для взятия полнослойных кожных лоскута, имеющие форму лопасти весла, в области паховых складок, от передневерхней подвздошной ости до лонного бугорка. Приблизительные размеры: длина - 10 см, ширина - 6 см. 6Отсепаровку полнослойного кожного лоскута производят обычным скальпелем, обозначив на коже его границы. 7Полнослойный кожный лоскут (ПКЛ) помещают в ванночку с физиологическим раствором. То же самое делают и с расщепленным кожным лоскутом, если избран именно такой вариант операции. 8 После отсечения кожного лоскута донорскую рану необходимо закрыть. Если наложение швов затруднено их-за натяжения краев раны, можно применить современный аппарат для ушивания кожи (как показано на рисунке). В подкожное пространство параллельно краю разреза вводят стабилизирующие иглы. Их может быть 2, 4 или 6. Редко требуется больше двух. Аппарат прикрепляют к этим иглам и с помощью винта сближают края раны. Этот подэпителиальный шов накладывают синтетической медленно рассасывающейся нитью 3/0. 92 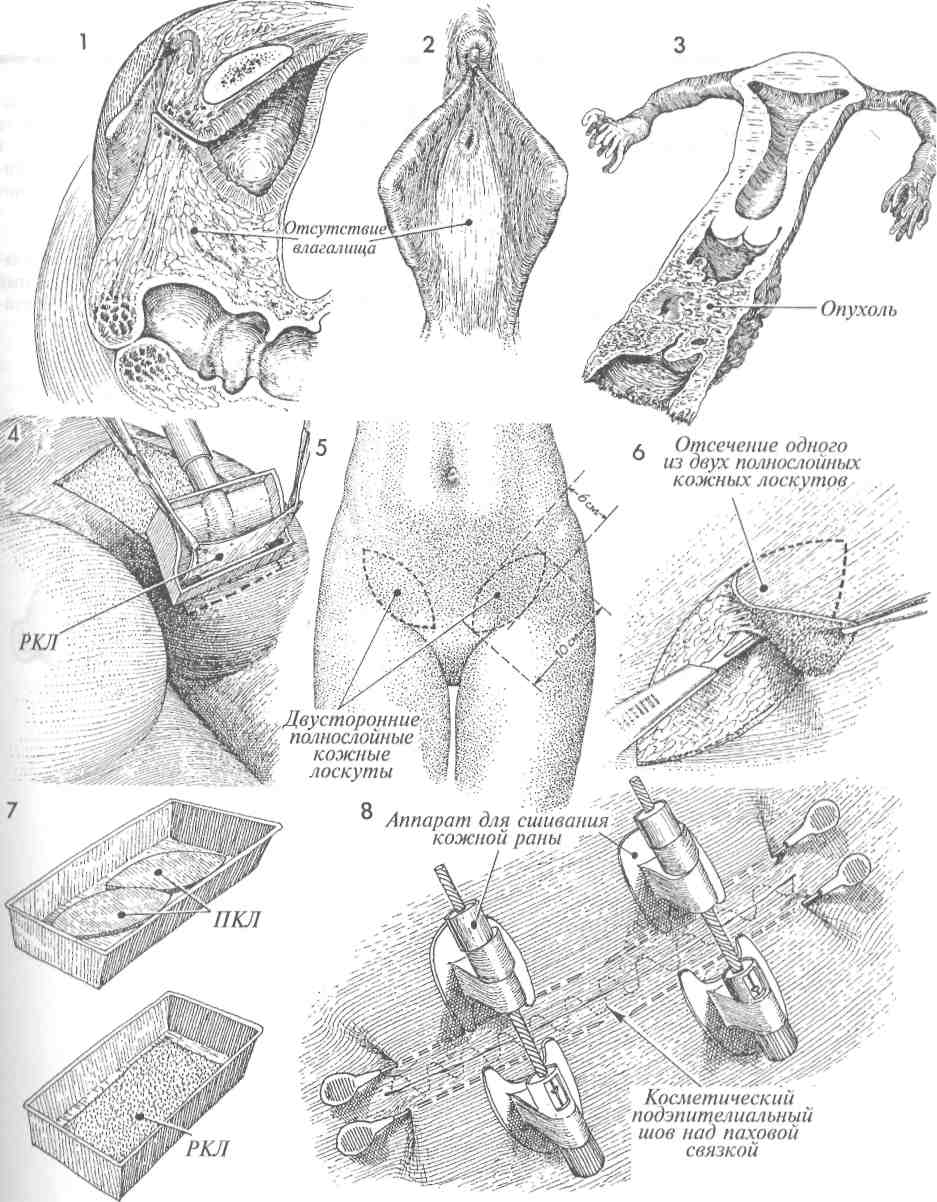 |
