Атлас оперативной гинекологии - Уиллисс (2004). Атлас оперативной гинекологии
 Скачать 22 Mb. Скачать 22 Mb.
|
|
ЧРЕСКОЖНАЯ НЕФРОПИЕЛОСТОМИЯ Прекращение оттока мочи по мочеточнику вследствие разных причин (попадание в шов, лучевая травма, обширный спаечный процесс после радикальных операций и т. д.) приводит к возникновению гидроуретера, затем гидронефроза и потере почки. При пересечении мочеточника развивается мочевой асцит с последующим воспалением и нагноением. Частота повреждений мочеточника в результате заболеваний или операций составляет от 0,3 до 5%. Повреждение мочеточника требует неотложного хирургического вмешательства. Время начала оказания помощи крайне важно, поскольку с каждым часом обструкции нарастает степень повреждения почки. Была разработана простая и надежная процедура, которая в большинстве случаев позволяет избежать серьезного хирургического вмешательства, устраняя последствия травмы и обструкции мочеточника, — это чрескожная пунк-ционная нефропиелостомия. МЕТОДИКА: 1 Пациентка лежит на животе, несколько развернувшись на бок, больной стороной вверх. Нижняя нога выпрямлена, верхняя согнута в тазобедренном и коленном суставах. Внутривенно вводят рентгеноконтрастное вещество. При рентгеновском исследовании выявляется гидронефроз справа. 2 Со стороны кожи в области реберно-по-звоночного угла под рентгеноскопическим контролем вводят иглу 16-го калибра. Иглу проводят через корковый слой почки непосредственно в почечную лоханку. Вводя небольшое количество рентгеноконтрастного вещества, подтверждают местонахождение иглы. Затем через иглу проводят эластичный проводник, который продвигают вниз по мочеточнику под рентгеноскопическим контролем. Проводник проводят до области повреждения мочеточника, а в ряде случаев и дальше, до мочевого пузыря. Если пройти в мочевой пузырь не удается, то проводник просто подводят как можно ближе к зоне повреждения. Физиологические последствия. Эта процедура устраняет обструкцию и предотвращает гибель почечных нефронов, что позволяет подготовить больного к реконструктивной операции. Предупреждение. Для контроля продвижения иглы через ткани почки в лоханку используют рентгеноскопию или ультрасонографию. Через иглу, введенную в почечную лоханку, вводят проводник, который продвигают по мочеточнику как можно дальше, иногда до самого мочевого пузыря. Следует попытаться полностью ввести по проводнику мочеточниковый катетер, имеющий конец в форме «J» или «поросячьего хвоста». Если удается провести катетер через почечную паренхиму полностью, это уменьшает частоту появления макрогематурии. В ряде же случаев не удается вывести катетер в мочевой пузырь и поэтому приходится выводить его наружу, через корковый почечный слой, боковую стенку живота, кожу и подсоединять к мочеприемнику. ЗИглу извлекают, а по проводнику вводят катетер вышеописанной формы. Катетер вводят через стенку живота, корковый слой почки в почечную лоханку и далее в мочеточник. Хорошо, если удается провести катетер через поврежденную зону в мочевой пузырь. Для подтверждения нахождения катетера нужно ввести немного рентгеноконтрастного вещества. 4 Используя трубчатый толкатель, надетый поверх проводника, хирург может продвинуть проксимальный конец катетера прямо в полость почечной лоханки. При этом один конец катетера оказывается в мочевом пузыре, а другой — в почечной лоханке. 166 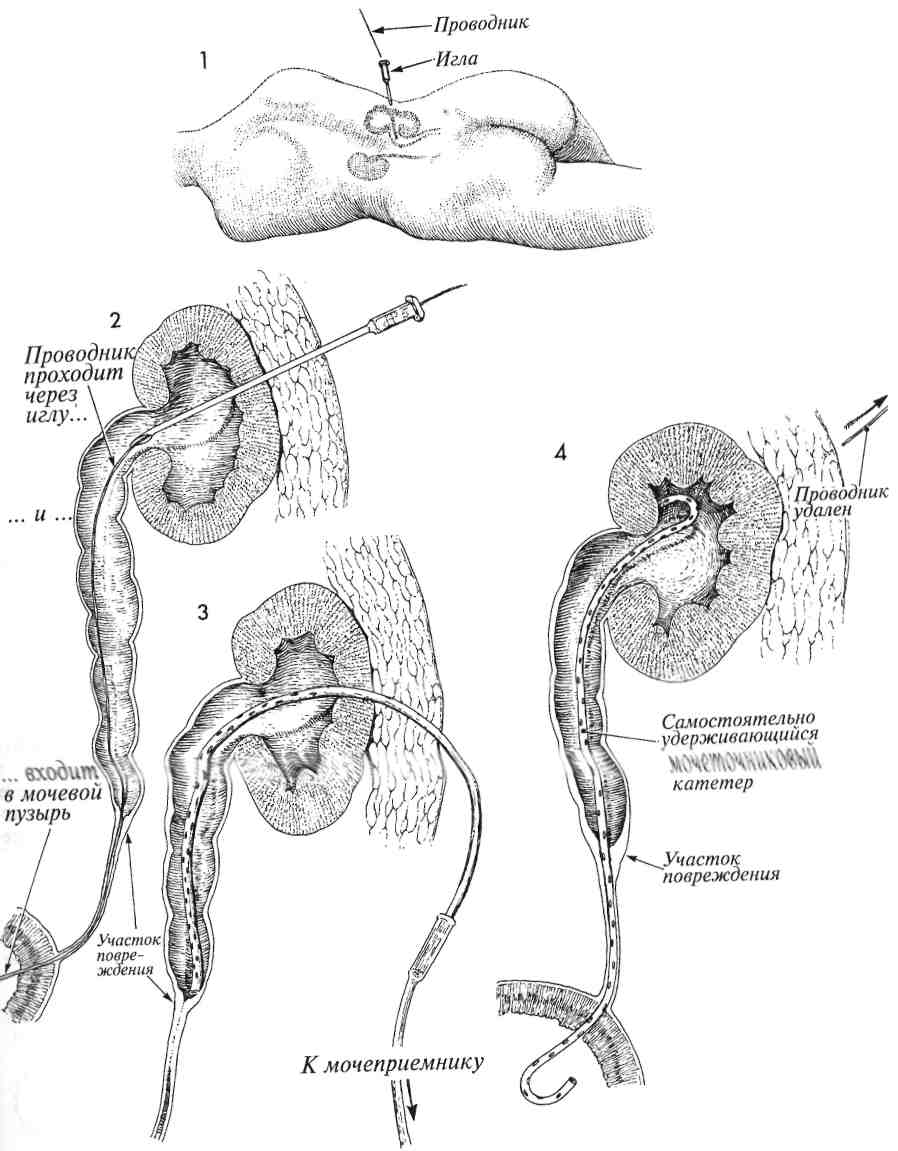 167 ЗАМЕЩЕНИЕ УЧАСТКА МОЧЕТОЧНИКА УЧАСТКОМ ПОДВЗДОШНОЙ КИШКИ В ряде случаев приходится удалять значительный участок мочеточника из-за его лучевого поражения и/или хронического воспаления. После такой операции не стоит пытаться соединить с мочевым пузырем суженный, облученный и воспаленный участок мочеточника. В таких случаях при условии, что имеется относительно здоровая почка, есть возможность выполнить три различные реконструктивные операции: 1) чрескожную не-фростомию; 2) трансуретероуретеростомию; или 3) заместить участок мочеточника участком подвздошной кишки (уретероилеонеоцистостомию). Последняя операция имеет преимущество, так как используются чистые, необлученные ткани. Физиологические последствия. Основные изменения состоят в устранении обструкции мо- МЕТОДИКА: 1 Выбирают сегмент терминального отдела подвздошной кишки. До рассечения киш-ки внимательно, с просвечиванием изучают сосудистую сеть брыжейки. Разрез выполняют в малососудистой зоне Трейтца, медиаль-нее a. ileocolica. Этот отдел кишечника не является единственно возможным вариантом; можно использовать сегмент проксимального отдела подвздошной кишки или даже дисталь-ный отдел тощей кишки. 2 С помощью швов или скобок накладывают анастомоз между участками подвздошной кишки. 3 Иссечен весь пораженный мочеточник. На данном рисунке показаны культи мочеточников, исходящие из почечной лоханки и из мочевого пузыря. Хирург должен без колебаний выполнять цистостомию и полностью иссекать пораженный мочеточник, если это необходимо. 4 Проксимальный участок мочеточника вскрыт продольным разрезом для предотвращения радиальной контрактуры в области анастомоза. Эластичный двухсторонний J-образный катетер одним концом введен в почечную лоханку. четочника и спасении почки. Потеря участка подвздошной кишки длиной 10-15 см не имеет значительных последствий. Если приходится удалять больший участок кишки, то в дальнейшем следует постоянно принимать витамин В12. Предупреждение. Необходимо удалить весь пораженный участок мочеточника. Вверху участок подвздошной кишки можно соединить непосредственно с почечной лоханкой, а внизу — с мочевым пузырем. Зачастую в этом нет необходимости, поскольку проксимальный отдел мочеточника обычно не попадает в зону облучения и остается нормальным. Как и при всех предшествующих операциях, в мочеточник следует ввести эластичный катетер с J-образными концами. 5 Сегмент подвздошной кишки подведен на нужную позицию. Мочеточниковый катетер другим J-образным концом введен в просвет кишки. Узловыми рассасывающимися синтетическими швами сформирован анастомоз между мочеточником и подвздошной кишкой. 6 Эластичный катетер проведен вниз по кишке до мочевого пузыря. 7 Показано формирование анастомоза между кишкой и дистальным отделом мочеточника. Катетер стоит в нужном месте. К области анастомоза необходимо подвести ас-пирационный дренаж. Как дренаж, так и катетер можно удалить через 2-3 недели. 168 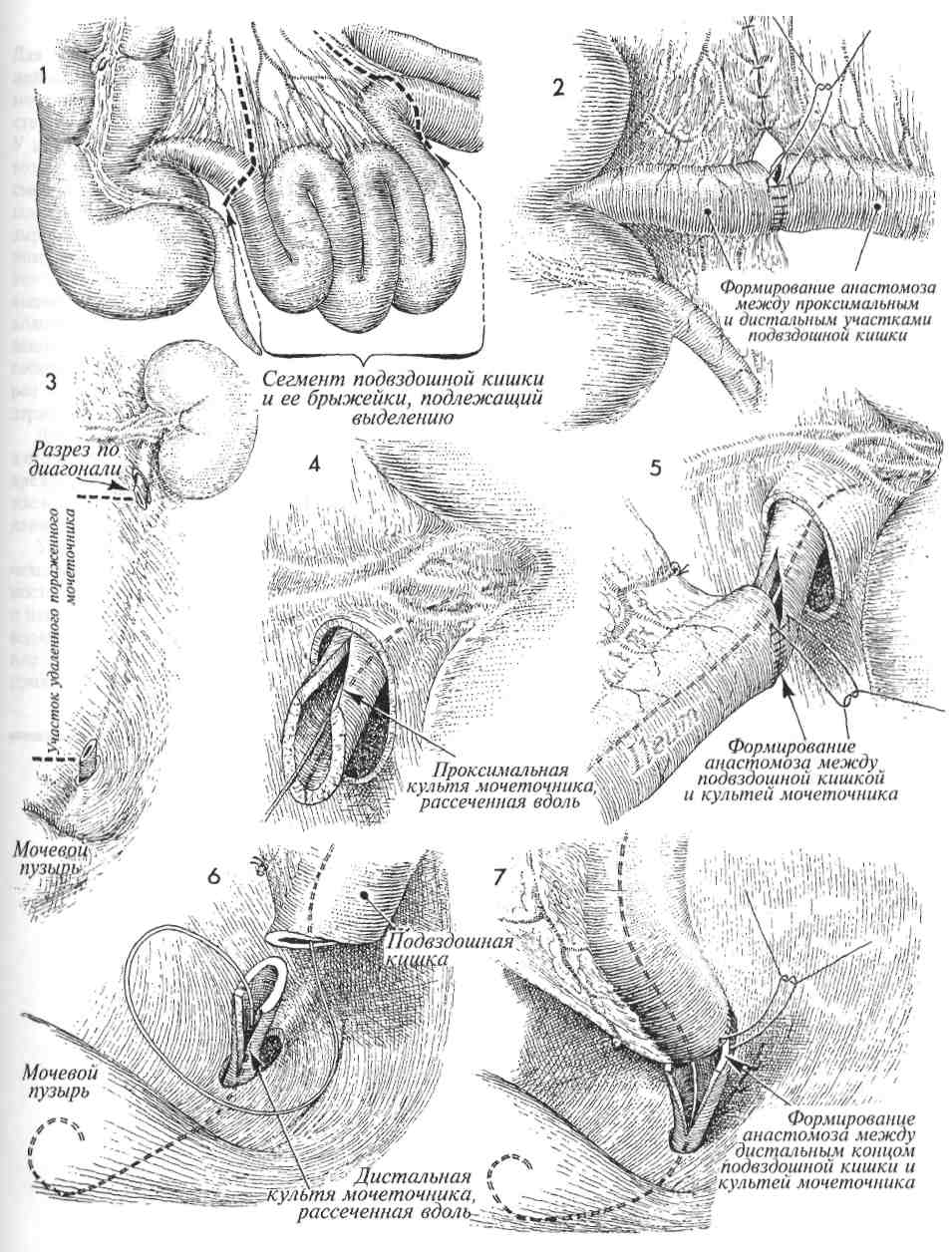 169 ПЛАСТИКА СТЕНКИ МОЧЕВОГО ПУЗЫРЯ ЛОСКУТОМ СТЕНКИ ЖЕЛУДКА (МЕТОД «РАКОВИНЫ») Для лечения онкогинекологических заболеваний часто используют лучевую терапию. В норме мочевой пузырь способен без особых последствий выдерживать дозы облучения в 7000 рад. У некоторых пациентов даже после таких доз возникает постлучевой фиброз. Мочевой пузырь сморщивается, его емкость значительно уменьшается, что приводит к повышению внутрипу-зырного давления и, в конечном итоге, к полному недержанию мочи. У этих пациентов низкое внутриуретральное давление сочетается с высоким внутрипузырным. Обычные урогине-кологические операции по принципу подвешивания (Marshall-Marchetti-Krantz, Burch) не способны устранить те изменения (лучевой фиброз мочевого пузыря), которые вызывают недержание мочи. Для увеличения емкости мочевого пузыря в его стенку можно пересадить участок не поврежденной облучением, хорошо кровоснаб-жаемой ткани. Это способно облегчить страдания пациента. У некоторых пациентов, не получавших лучевых нагрузок, появляется тяжелая нестабильность детрузора, проявляющаяся его сильными и некоординированными сокращениями и приводящая к полному недержанию мочи. Рассечение мочевого пузыря в продольной плоскости приводит к частичной денервации и уменьше- нию нестабильности. Дополнительная пересадка лоскута стенки желудка в область рассечения стенки мочевого пузыря называется методом «раковины» и может устранить недержание мочи. Физиологические последствия. Удаление малого участка стенки желудка в области большой кривизны если и приводит к каким-либо физиологическим последствиям, то к весьма незначительным. Пересадка же лоскута стенки желудка в рассеченную стенку мочевого пузыря приводит к серьезным физиологическим изменениям. Емкость пузыря значительно увеличивается. Обычно емкость облученного пузыря составляет около 100 мл, а после пересадки лоскута она увеличивается до 300—500 мл. Стенка желудка продуцирует кислоту. Это приводит к закислению мочи и созданию неблагоприятных условий для роста бактерий. Лоскут желудочной стенки хорошо растяжим. Благодаря этому в наполненном мочевом пузыре создается невысокое давление, обычно 30—40 мл водного столба. Если давление в уретре обычно равняется 70—80 мм водного столба, то эта разница обеспечивает хорошее удержание мочи. При снижении давления в уретре можно улучшить способность к удержанию мочи путем операции по Goebell-Stoeckel (раздел 2, стр. 115), выполненной одновременно с гаст-роцистопластикой методом «раковины». 171 ПЛАСТИКА СТЕНКИ МОЧЕВОГО ПУЗЫРЯ ЛОСКУТОМ СТЕНКИ ЖЕЛУДКА (МЕТОД «РАКОВИНЫ») (ПРОДОЛЖЕНИЕ) МЕТОДИКА: 1 На рисунке показаны пищевод, желудок, селезенка и сальник. Показана также пи- тающая лоскут левая желудочно-сальни-ковая артерия, хотя питание происходит и по правой артерии. В брыжейке, между короткими желудочными ветвями артерии, созданы отверстия, каждая артерия пересечена и перевязана. Правую желудочно-сальниковую артерию отсекают в месте соединения с двенадцатиперстной кишкой, все ее ветви пересекают и перевязывают. Аппарат для формирования желудочно-кишечных анастомозов (ЖКА) накладывают поперек стенки желудка на глубину около 6 см. Основание треугольного лоскута должно быть равно 6 см. 2 Правая желудочно-сальниковая артерия пересечена (внизу). Правая сторона образовавшегося в стенке желудка дефекта прошита и пересечена. На левую сторону наложен аппарат ЖКА, который пересечет сразу обе стенки желудка: и переднюю, и заднюю. 3 Показан образовавшийся дефект в стенке желудка. С обеих сторон от него, дис-тально и проксимально сделаны небольшие гастротомические отверстия. 4 Аппарат для ЖКА введен в маленькие отверстия на большой кривизне желудка. Аппарат сближает края дефектов и затем соединяет их, при этом восстанавливается целостность полости желудка. 5 Оставшиеся маленькие отверстия ушивают линейным сшивающим аппаратом. Избыток тканей иссекают. 6 Если нужно, на желудок накладывают га-стростома для возможной последующей декомпрессии и энтерального питания. Эту манипуляцию начинают с наложения аппарата, автоматически накладывающего кисетные швы, на стенку желудка, приблизительно на 8 см проксимальнее резецированного и восстановленного участка. 7 В центре прошитого участка сделан маленький разрез. Округлой формы отверстие сделано и в левом верхнем квадранте живота. Через него в полость желудка введен катетер Малекота (Malecot) номер 22. 8 На рис. 8 показана полость желудка, брюшная стенка и гастростома со стоящим в ней катетером Малекота. Висцеральную брюшину желудка фиксируют к париетальной брюшине, чтобы желудочный сок не попадал в брюшную полость, пока края раны не закроются мезотелием. 172 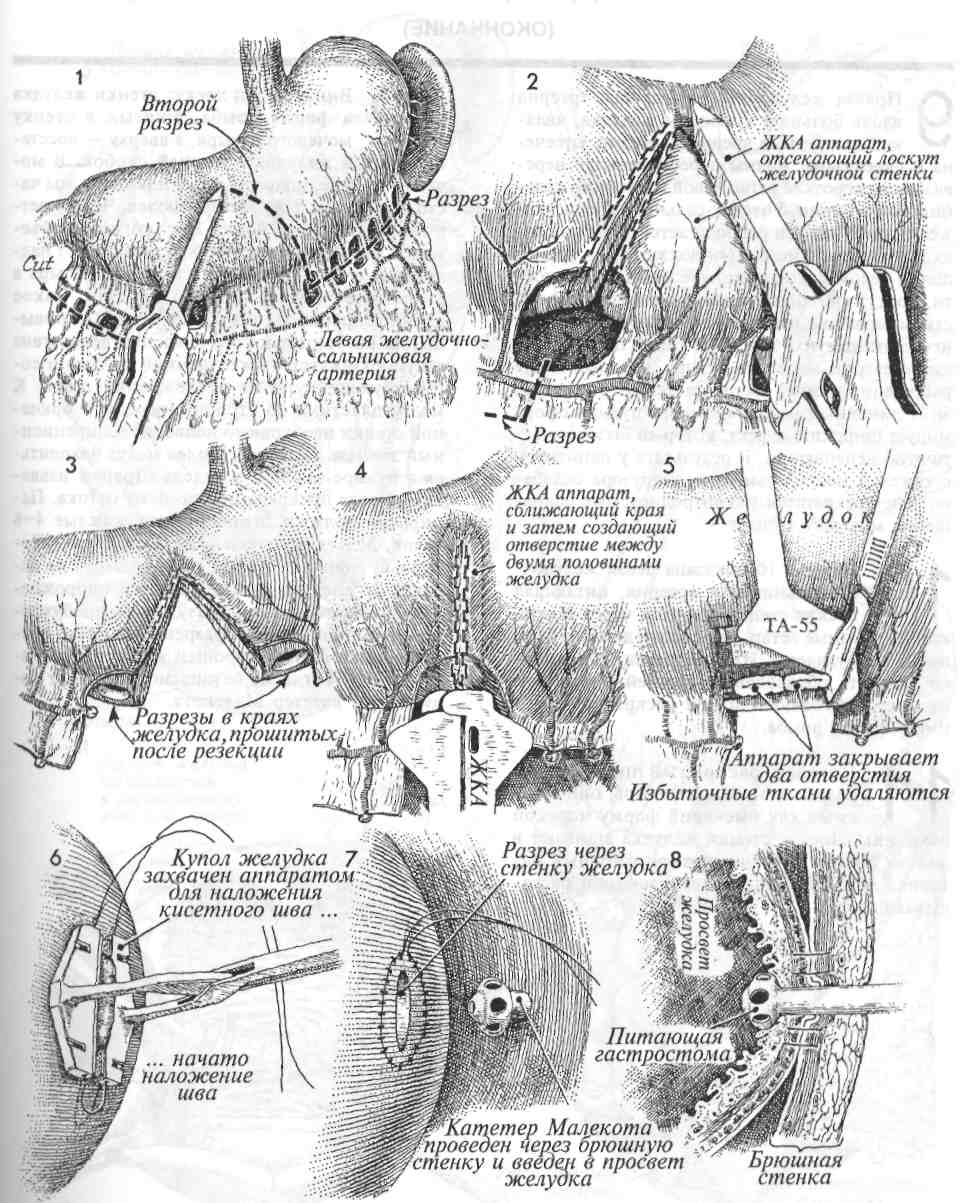 173 ПЛАСТИКА СТЕНКИ МОЧЕВОГО ПУЗЫРЯ ЛОСКУТОМ СТЕНКИ ЖЕЛУДКА (МЕТОД «РАКОВИНЫ») (ОКОНЧАНИЕ) 9 Правая желудочно-сальниковая артерия вдоль большой кривизны желудка, являющаяся ветвью чревной артерии, отсечена и перевязана. Видны пересеченные и перевязанные короткие ветви левой желудочно-саль-никовой артерии. Участок сальника с лоскутом желудочной стенки располагается левее нисходящей толстой кишки. Он должен быть размещен в левом боковом канале брюшной полости. Лоскут стенки желудка с прилегающим участком сальника низведен в малый таз. В нижней части рисунка показана линия предполагаемого разреза мочевого пузыря, который после рассечения примет форму морской раковины. Этот линейный разрез мочевого пузыря сформирует широкий дефект, который вызовет частичную денервацию. В результате у пациенток с тяжелой нестабильностью детрузора ослабеют или прекратятся неконтролируемые сокращения мочевого пузыря. 10 На рис. 10 показана левая желудоч- но-сальниковая артерия, питающая лоскут стенки желудка через короткие желудочные ветви. Все скобки должны быть полностью удалены. Их присутствие будет способствовать образованию камней в мочевом пузыре. Треугольный лоскут раскрыт и теперь имеет форму ромба. 11 Показан раскрытый продольным разрезом мочевой пузырь, описыва- емый как имеющий форму морской раковины. Лоскут стенки желудка вшивают в дефект стенки мочевого пузыря. Шовный материал должен быть синтетическим и рассасывающимся. 12 Внизу виден лоскут стенки желудка в форме ромба, вшитый в стенку мочевого пузыря, а вверху — восстановленный желудок с линией скобок. В мочевом пузыре, подвергшемся пластике, мы часто размещаем два катетера Фолея. Через уретру вводим катетер номер 16 с манжетой объемом 5 мл. Второй катетер вводится через над-лонный разрез, ведущий в мочевой пузырь в стороне от пересаженного лоскута. Такое двойное дренирование предохраняет от повышения внутрипузырного давления вследствие закупорки катетера желудочной слизью и сопутствующей угрозы расхождения швов. К месту пластики со стороны передней брюшной стенки необходимо подвести аспирацион-ный дренаж. Катетеры Фолея могут находиться в пузыре около 2-х недель. Дренаж извлекают после прекращения по нему оттока. Пациентки должны периодически, каждые 4-6 часов, делать попытки мочеиспускания. Поскольку ночью во время сна они этого не делают, то следует делать попытки опорожнения мочевого пузыря сразу после пробуждения. Обычное питание разрешают только после восстановления хорошей кишечной перистальтики. Тогда же безопасно удалить и желудочный катетер Малекота. 174 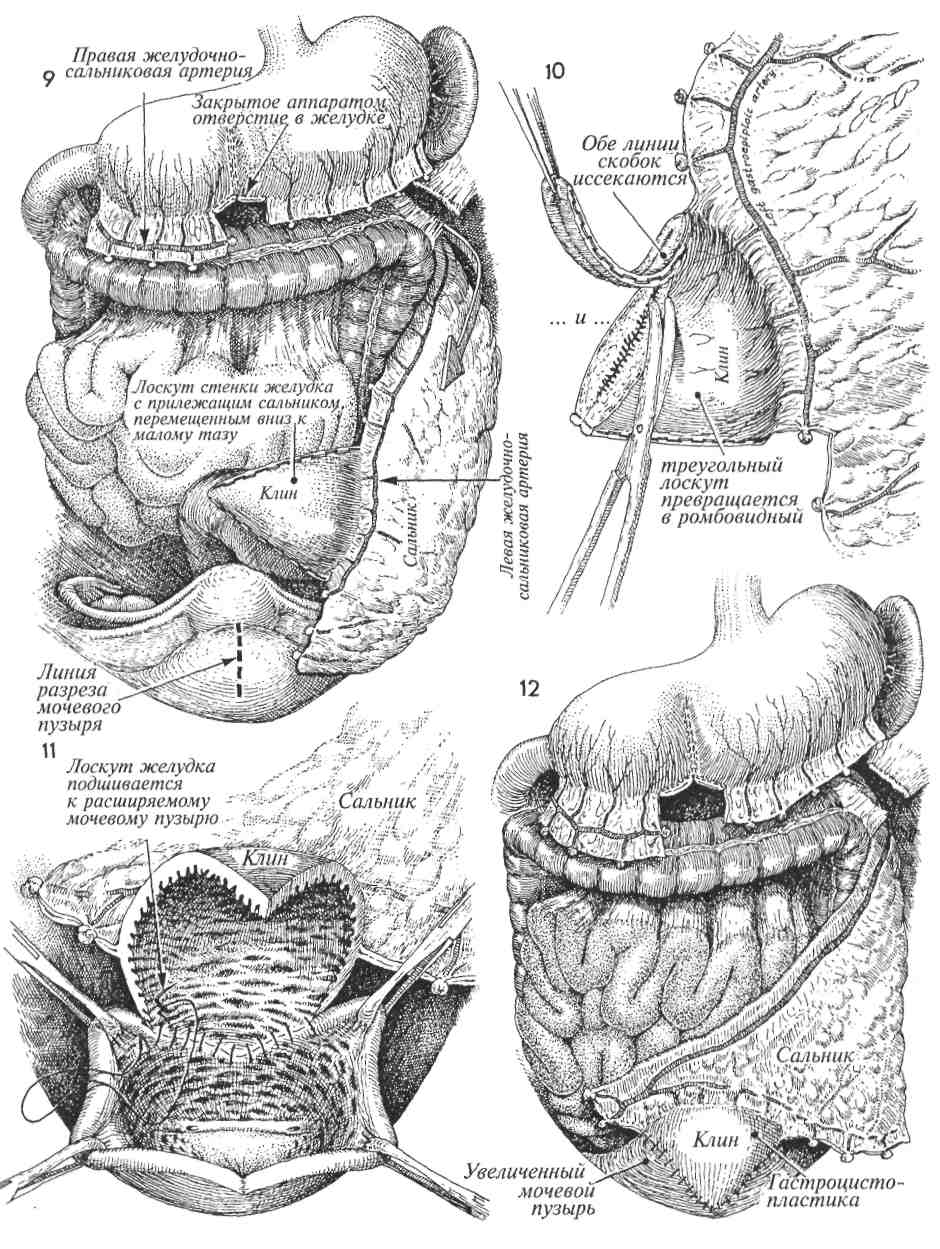 175 4 Шейка матки БИОПСИЯ ШЕЙКИ МАТКИ Выполнение биопсии показано во всех случаях обнаружения на шейке матки повреждений, заметных невооруженным глазом. Слишком часто, обнаружив эти изменения, их описывают как «эрозии или эктропионы» шейки матки без морфологического подтверждения диагноза. Одного лишь цитологического исследования мазков по Papanicolaou для диагностики видимых патологических изменений шейки матки недостаточно. МЕТОДИКА: 1 Шейку матки и смазывают йодным раствором Schiller. Йод быстро окрашивает клет-ки, соединяясь с внутриклеточным гликогеном. Клетки с быстрым делением ядер обычно бедны гликогеном и поэтому не окрашиваются. Неокрашенные участки называются «белыми полями Schiller». Острые биопсийные щипцы, имеющие форму пасти крокодила, накладывают на область, пограничную между темными и светлыми участ- Цель процедуры состоит в получении образца тканей из области, пограничной между сква-мозным и цилиндрическим эпителием. Физиологические последствия. Никаких. Предупреждение. Рак шейки матки начинает развиваться в зоне, где граничат сква-мозный и цилиндрический эпителии. Поэтому крайне важно при любой биопсии из шейки матки брать также участок из указанной области. ками. Выполняют биопсию. Эту манипуляцию производят еще по крайней мере четыре раза в разных квадрантах. Каутеризации или наложения шва на участки, где была выполнена биопсия, обычно не требуется. К шейке матки подводят тампон для впитывания незначительных кровянистых выделений. Если гемостаз все же необходим, следует наложить швы синтетической рассасывающейся нитью 4/0 или приложить коллагеновую гемостатическую губку. 178 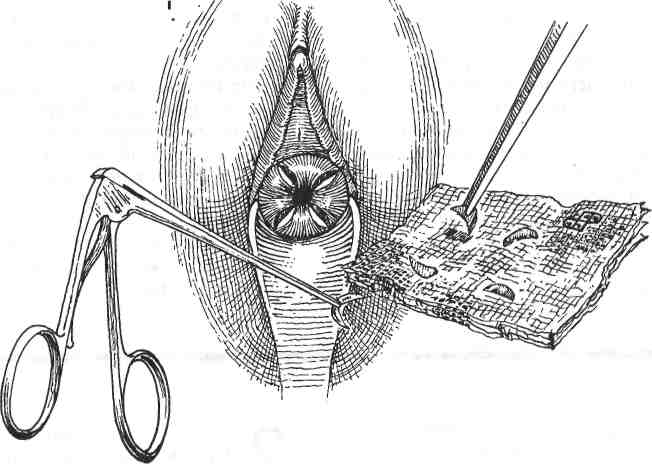 179 ПРИЦЕЛЬНАЯ БИОПСИЯ ШЕЙКИ МАТКИ ПОД КОНТРОЛЕМ КОЛЬПОСКОПИИ Кольпоскопия является дополнительным методом обследования при выявлении внутриэпи-телиальных неоплазий шейки матки и в ряде случаев оказывает большую помощь хирургу в выборе соответствующего метода лечения. Она показана пациенткам, имеющим видимые изменения эпителиального покрова шейки матки или патологические изменения при исследовании мазков по Papanicolaou. Для получения полноценного биоптата хирургу необходимо иметь достаточные навыки не только выполнения кольпоскопии, но и работы с биопсийным инструментарием. Смысл данной манипуляции заключается в том, чтобы, рассматривая шейку матки под МЕТОДИКА: 1 Пациентка лежит на гинекологическом кресле в обычном для исследования по- ложении. Во влагалище вводят ничем не смазанное гинекологическое зеркало. Кольпос-коп подводят в положение для исследования и фокусируют. Берут обычные мазки для цитологического исследования и влажные (натив-ные) мазки для исследования на трихомониаз и монилиаз. Цервикальную слизь осторожно удаляют ватным тампоном, смоченным 4% раствором уксусной кислоты. Затем шейку матки тщательно осматривают через зеленый фильтр для лучшей визуализации кровеносных сосудов. большим увеличением, точно определить участки измененного эпителия и произвести биопсию прицельно и аккуратно именно из этих участков. |
