Атлас оперативной гинекологии - Уиллисс (2004). Атлас оперативной гинекологии
 Скачать 22 Mb. Скачать 22 Mb.
|
|
ПЕРЕСАДКА МОЧЕТОЧНИКА В МОЧЕВОЙ ПУЗЫРЬ С ИСПОЛЬЗОВАНИЕМ ЛОСКУТА (ОКОНЧАНИЕ) 19 Иногда мочеточник удаляют на большом протяжении, что исключает формирование анастомоза с мочевым пузырем без натяжения. Обычно это бывает в случаях сужения мочеточника после лучевой терапии. Вместо того чтобы формировать анастомоз с риском натяжения и последующего стеноза и гидронефроза, лучше прибегнуть к выкраиванию лоскута мочевого пузыря, длины которого хватит для соединения с иссеченным мочеточником. Поэтому данную операцию начинают с измерения расстояния между стенкой мочевого пузыря и проксимальным участком мочеточника. Это расстояние, обычно равное 8-9 см, отмечают раствором бриллиантовой зелени на задней стенке мочевого пузыря в области, где к пузырю подходит верхняя пузырная артерия. Намеченный лоскут иссекают с помощью ножниц или скальпеля. Ширина основания лоскута должна быть больше его длины. В мочеточник до почечной лоханки вводят мягкий постоянный катетер 8-го калибра. 20 Лоскут отводят навстречу прокси- мальному участку мочеточника. Надо быть уверенным, что при формировании анастомоза не возникнет натяжения. Если первоначально выкроенный лоскут будет недостаточным, то можно расширить разрезы в сторону основания лоскута. Лоскут сворачивают в трубку и сшивают над катетером узловыми швами синтетической рассасывающейся нитью 4/0. Теперь между проксимальным концом мочеточника и сформированной из лоскута трубкой накладывают анастомоз узловыми синтетическими рассасывающимися швами нитью 4/0. На формируемую трубку накладывают один ряд узловых синтетических рассасывающихся швов нитью 4/0 с прошиванием всех слоев трубки. Изменение традиционного способа ушивания мочевого пузыря в два ряда связано с тем, что этот способ может приводить к возникновению стеноза трубки. 21 Дефект стенки мочевого пузыря от выкроенного лоскута ушивают в два слоя, причем первый ряд швов накладывают на слизистый слой, а второй — на мышечный и серозный (как на рис. 16 и 17). К области анастомоза со стороны нижнего квадранта передней брюшной стенки подводят закрытый дренаж для аспирации отделяемого. Катетер в мочеточнике оставляют не менее, чем на 2—3 недели. Его извлекают при цистоскопии. 152  153 ТРАНСПЕРИТОНЕАЛЬНОЕ СОЕДИНЕНИЕ МОЧЕТОЧНИКОВ (АНАСТОМОЗ «КОНЕЦ В БОК») У некоторых пациентов, страдающих злокачественными заболеваниями, во время обширных операций в малом тазу производят резекцию терминального участка мочеточника. В таких случаях сохранить пассаж мочи можно путем пересадки мочеточника в мочевой пузырь или трансперитонеальной пересадкой мочеточника в мочеточник. Если противоположный мочеточник здоровый и нормальный, а расстояние между иссеченным мочеточником и мочевым пузырем слишком велико, то лучше выполнить операцию трансперитонеального соединения мочеточников. Натяжение швов при пересадке мочеточника в мочевой пузырь часто приводит к сужению анастомоза в послеоперационном периоде. Поэтому в данных случаях предпочтительнее операция соединения мочеточников «бок в конец», позволяющая наложить швы на анастомоз без натяжения. Трансперитонеальная пересадка, особенно в ситуациях, связанных с постлучевой травмой, дает возможность направлять ход мочеточника вне облученных зон, избегая тем самым развития стеноза анастомоза в зоне, поврежденной облучением. Основной принцип данной операции — это провести мочеточник поперек брюшной полости, под брыжейкой тонкой кишки к здоровому мочеточнику с противоположной стороны и соединить их. Мы предпочитаем выполнять подобные операции с использованием мочеточ-никового катетера, который остается в области анастомоза в течение почти 2-х недель. Целью операции является сохранение почки, мочеточник которой является поврежденным или непроходимым, путем пересадки этого мочеточника в здоровый мочеточник с противоположной стороны. После операции моча получает возможность свободного оттока от обеих почек через один мочеточник в мочевой пузырь. Физиологические последствия. Если при наложении анастомоза удается избежать сужения и в терминальном отделе принимающего мочеточника нет стенозов, то никаких физиологических изменений может и не произойти. Один мочеточник способен пропустить поток мочи от обеих почек. Какой-либо патологический процесс, вызвавший сужение мочеточника с одной стороны, вполне способен со временем привести к тем же изменениям в другом мочеточнике, что уже потребует повторной транспозиции мочеточника, на этот раз в петлю подвздошной кишки. Предупреждение. Пораженный участок мочеточника необходимо иссекать с большой осторожностью. С остающимся участком мочеточника следует обращаться очень бережно, чтобы не повредить сосудистую сеть под оболочкой, питающую мочеточник по всей длине. Намечают участок стенки принимающего мочеточника размером 1,0 х 0,5 см и иссекают его; т. е. отверстие для анастомоза создают именно путем иссечения, а не простого разреза. Мы считаем, что при таком способе в значительной мере уменьшается вероятность возникновения постоперационного сужения анастомоза. Мы предпочитаем: 1) для предупреждения кругового стенозирования мочеточниковых анастомозов увеличивать площадь поперечного сечения отверстия анастомоза, делая косой срез на имплантируемом мочеточнике; 2) формировать анастомозы на введенном постоянном моче-точниковом катетере. Область сформированного анастомоза после операции необходимо дренировать через нижний квадрант передней брюшной стенки. 155 ТРАНСПЕРИТОНЕАЛЬНОЕ СОЕДИНЕНИЕ МОЧЕТОЧНИКОВ (АНАСТОМОЗ «КОНЕЦ В БОК») (ПРОДОЛЖЕНИЕ) МЕТОДИКА: 1 Пациентка лежит на операционном столе на спине, в положении для камнесечения. В мочевом пузыре стоит катетер Фолея. Брюшная полость вскрыта нижним срединным разрезом. 2 Париетальная брюшина на стороне поражения, над общими подвздошными сосудами, вскрыта ножницами и приподнята, при этом полностью обнажен патологически измененный участок мочеточника. Точно определены границы этого участка. Дистальный отрезок мочеточника, подходящий к мочевому пузырю, пережимают и перевязывают синтетической рассасывающейся нитью 0. Проксимальный отрезок мочеточника, предназначенный для пересадки, осторожно мобилизуют, стараясь не повредить оболочку и подлежащие кровеносные сосуды. Необходимо удалить все поврежденные участки мочеточника, а при лучевом поражении — весь пораженный облучением участок. Вскрывают брюшину, покрывающую брыжейку толстой кишки, и формируют туннель под этой брыжейкой. Это следует делать осторожно, чтобы не повредить кровеносные сосуды брыжейки. 3 Сохранившийся участок пораженного мочеточника проводят через сформированный туннель под брыжейкой. Вскрывают париетальную брюшину, покрывающую общую подвздошную артерию на противоположной стороне. Находят здоровый мочеточник и мобилизуют его на требуемом расстоянии. 4 Принимающий мочеточник приподнимают на мягкой держалке. Вплотную к нему в удобном месте подводят имплантируемый мочеточник. На этом этапе необходимо быть уверенным в достаточной мобильности обеих структур, а также в том, что швы удастся наложить без натяжения. 156 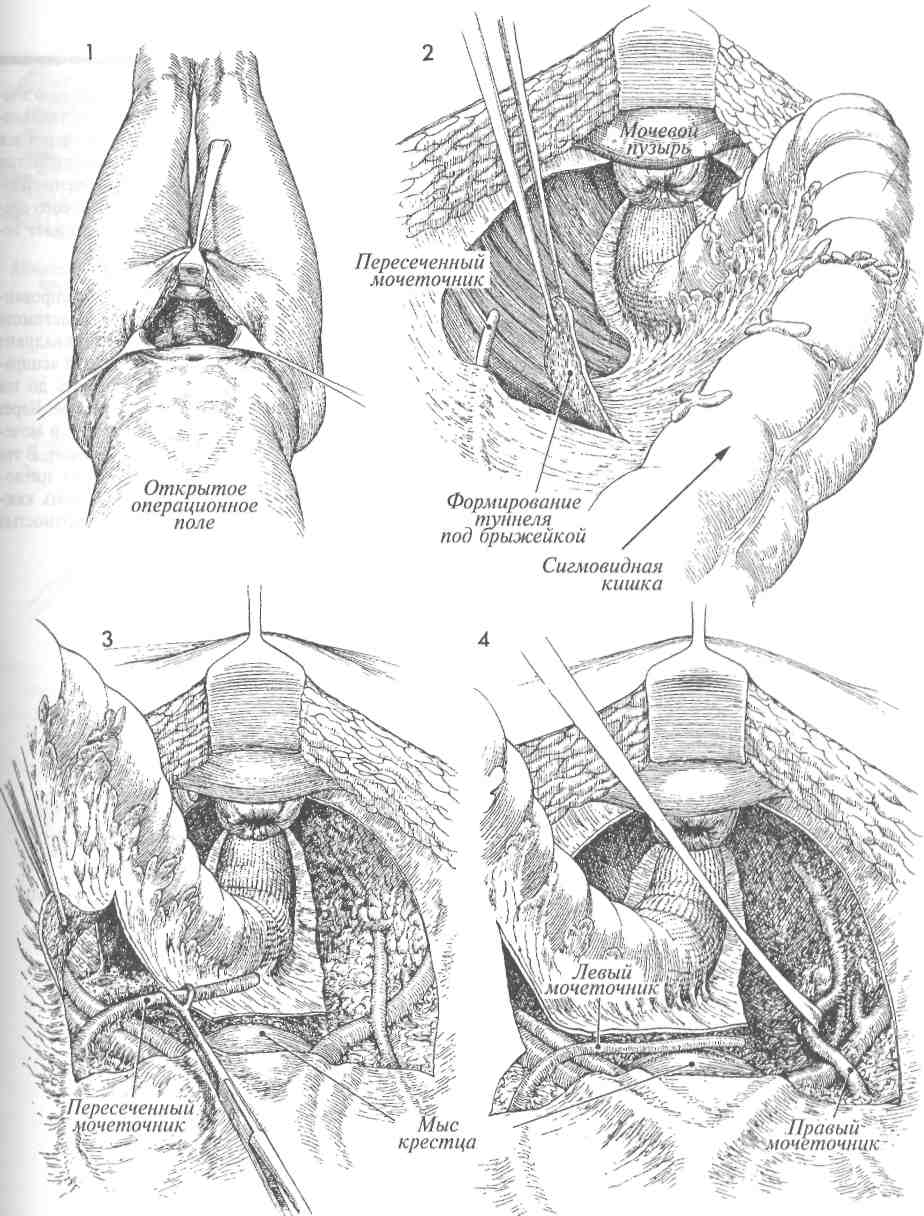 157 ТРАНСПЕРИТОНЕАЛЬНОЕ СОЕДИНЕНИЕ МОЧЕТОЧНИКОВ (АНАСТОМОЗ «КОНЕЦ В БОК») (ОКОНЧАНИЕ) 5 Мы предпочитаем накладывать все моче-точниковые анастомозы поверх мягкого мочеточникового катетера. Провести легко гнущийся мягкий катетер вниз по принимающему мочеточнику до мочевого пузыря довольно трудно. Мы применяем для этого следующий способ. Вскрываем мочевой пузырь и изнутри его, через устье мочеточника, проводим вверх по мочеточнику тонкий проводник с ушком на конце. Проводник выводим в отверстие будущего анастомоза и связываем нитью Prolene 4/0 с Т-образным катетером. 6 При извлечении проводника из мочевого пузыря вслед за ним в пузырь протягивается катетер. Одно из плеч катетера попадает в проксимальное колено принимающего мочеточника. 7 Участок катетера в мочевом пузыре сворачивается кольцом. Отверстие в стенке пузыря ушиваем двумя рядами швов синтетической рассасывающейся нитью 3/0. Второе плечо катетера вводим в имплантируемый мочеточник. 8 Края мочеточнико-мочеточникового анастомоза сшиваем узловыми синтетическими рассасывающимися швами через все слои (нитью 4/0), соединяющими слизистые оболочки обоих мочеточников. Увеличение площади отверстия анастомоза за счет косого среза имплантируемого мочеточника снижает вероятность кругового стенозирования. 9 Ушивание брюшины над сформированным анастомозом. К месту анастомоза забрюшинно, через нижний квадрант брюшной стенки подведена трубка для аспира-ционного дренажа. Она должна стоять до тех пор, пока из нее будет идти отделяемое. Через 2—3 недели выполняют цистоскопию, и моче-точниковый Т-образный катетер удаляют. В это же время выполняется внутривенная пиелография, которую затем можно повторять каждые 2 месяца, пока хирург не будет полностью удовлетворен ее результатами. 158 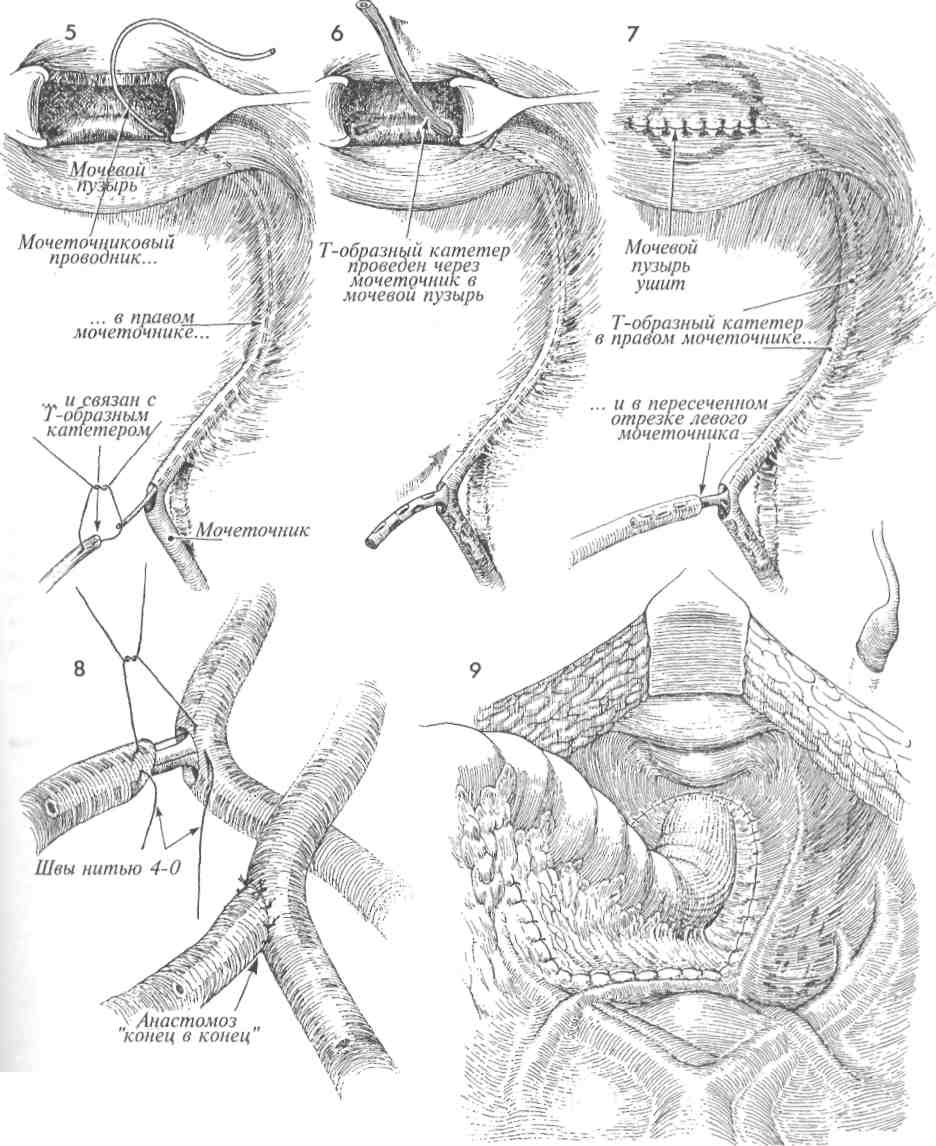 159 ОТВЕДЕНИЕ МОЧИ В ТОНКУЮ КИШКУ Существует несколько способов отведения мочи: наложение наружной стомы непосредственно с почечной лоханкой, выведение мочеточников прямо на кожу, пересадка мочеточников в сигмовидную кишку и отведение мочи в тонкую кишку. Последняя операция хороша для пожилых пациентов. Первоначально производилась пересадка мочеточников в петлю подвздошной кишки. При пересадке же в петлю толстой кишки не нужно резецировать терминальный отдел подвздошной кишки. Это особенно важно для пациентов, ранее подвергшихся тотальному облучению органов малого таза. При пересадке мочеточников в неизмененную сигмовидную кишку часто развивается гиперхлоремический ацидоз, а когда пересадка производится в петлю толстого кишечника, этого не происходит, так как длина петли, равная 8—10 см, слишком мала, чтобы через слизистую кишки произошло всасывание значительного количества мочи. Целью пересадки мочеточника в петлю тонкой кишки является изменение направления оттока мочи после удаления мочевого пузыря во время переднего или полного удаления внутренностей малого таза или после потери мочевым пузырем и нижними отделами мочеточников своих функциональных свойств. Физиологические последствия. Наиболее значительное физиологическое изменение состо- ит в быстром излитии мочи из изолированной кишечной петли. Ввиду этого опасность инфицирования мочевого пузыря меньше, чем в случаях, когда мочеточник имплантируют в функционирующий ректосигмовидный отдел толстой кишки. Отрицательной особенностью является инфицирующий рефлюкс из почечной лоханки, приводящий к повреждению клубочкового аппарата почек у 65% пациентов. Предупреждение. Мочеточники следует иссекать в малом тазу максимально низко. Остающиеся участки при необходимости можно удалить. Всегда следует вводить в мочеточники мягкие катетеры, выводя их в петлю кишки. Они должны как бы поддерживать анастомоз в течение 10—12 дней. Эта мера значительно уменьшает количество случаев возникновения стриктур мочеточника, а также его отторжения от места анастомоза с кишкой. Другим важным моментом является выбор участка кишки для формирования петли. В общем принцип заключается в выборе такого участка, который подвергся наименьшему облучению. Его длина должна быть достаточной, чтобы достичь брюшной стенки — обычно 8-12 см. Следует тщательно закрыть все дефекты в брыжейке вновь соединенного кишечника, а также между петлей кишки и брюшной стенкой, чтобы предотвратить возникновение внутренних грыж. 161 ОТВЕДЕНИЕ МОЧИ В ТОНКУЮ КИШКУ (ПРОДОЛЖЕНИЕ) МЕТОДИКА: 1 Пациентка лежит на спине. Брюшная полость вскрыта нижним продольным разре- зом. В ряде случаев разрез необходимо продлить выше и в обход пупка. Тщательно обследуют органы малого таза, находят оба мочеточника, и прослеживают их ход в глубине малого таза, насколько это технически возможно. 2 Выбирают участок тонкой или толстой кишки для формирования петли. На рис. 2 изображены терминальный отдел подвздошной кишки и слепая кишка. Измерена длина соответствующего участка кишки, который отмечен и промаркирован. Брыжейку выбранного участка осторожно просвечивают яркой лампой для определения хода сосудистых аркад. В брыжейке делают отверстия длиной приблизительно 4—5 см, при этом мелкие сосуды пережимают и перевязывают. Кишечную петлю можно иссечь и ушить классическим способом между зажимами. Однако в настоящее время для ушивания проксимального конца петли в основном применяют сшивающий аппарат, накладывающий рассасывающиеся скобы. Если на проксимальный конец петли накладывать проволочные скобы или постоянные швы, это будет способствовать образованию камней. Как здесь показано, на дистальный конец петли можно наложить аппарат для формирования ЖКА (желудочно-кишечного анастомоза). На проксимальном конце кишки можно использовать стандартный аппарат для наложения металлических скоб, но на проксимальном конце петли следует использовать аппарат, накладывающий рассасывающиеся швы. Если этих специальных аппаратов нет, то проксимальный участок петли следует ушить вручную синтетическим рассасывающимся швом. После наложения всех швов кишечную петлю можно иссечь между проволочными скобами и рассасывающимися швами. Между проксимальным и дистальным участками подвздошной или толстой кишок формируют обычный кишечный анастомоз, как показано на рисунках 7—10. 3 Прослеживают ход мочеточника вглубь малого таза и затем мобилизуют его. При этом необходимо беречь тонкую наружную оболочку мочеточника, которая окружает его на всем протяжении от почечной лоханки до мочевого пузыря. После иссечения мочеточника его дистальный конец перевязывают синтетической рассасывающейся нитью 0. В проксимальный отрезок мочеточника вводят эластичный катетер с концом J-образной формы; на катетере должна быть муфта для прошивания. Выбрав участок подвздош- 162 ной кишки для формирования петли, следует создать отверстие в брыжейке ректосигмовидного отдела толстой кишки, чтобы через него можно было провести левый мочеточник к месту его ана-стомозирования с подвздошной кишкой. Если для петли избран участок сигмовидной кишки, то в такой манипуляции нет необходимости, так как брыжейка в этом случае уже рассечена ранее по ходу операции. 4 Сегмент кишечника, предназначенный для петли, иссечен с помощью ЖКА-аппарата таким образом, что оба его конца оказываются наглухо зашитыми. В дистальном конце петли создают небольшое отверстие, через которое вводят узкий артериальный зажим и продвигают его на глубину около 3 см. На этой глубине бран-ши зажима слегка приподнимают, и над их окончанием делают маленький, проникающий в полость петли разрез. Затем вокруг разреза иссекают участок кишки округлой формы диаметром около 1 см. Концы зажима выдвигают через образовавшееся отверстие и захватывают ими конец катетера, стоящего в мочеточнике. Манжета на катетере предварительно прошита 2 синтетическими рассасывающимися нитями 4/0 с остающимися на них маленькими иглами. Если используют сегмент подвздошной кишки (как показано на рис. б), то необходимо сделать отверстие в брыжейке сигмовидной кишки, чтобы через него левый мочеточник можно было подвести к месту анастомоза с петлей подвздошной кишки. На рисунке показано, что правый мочеточник уже находится в нужном положении. 5 На сагиттальном разрезе кишечной петли показана методика фиксации манжеты катетера синтетической рассасывающейся нитью 4/0 к стенке кишки, чтобы удерживать катетер на месте и предотвратить его изгнание в петлю вследствие перистальтики мочеточника. Эта мера не является необходимой, если конец катетера имеет форму «поросячьего хвоста» или «J», которая предотвращает экс-пульсию. Катетер должен находиться в мочеточнике в области анастомоза в течение 10—12 дней. Швы при формировании анастомоза накладывают через все слои стенок мочеточника и кишки, и при завязывании происходит соединение слизистых оболочек. 6 Мочеточники соединяют со стенкой кишки узловыми швами синтетической рассасывающейся нитью 4/0. Обычно требуется наложить 4-5 швов. Дополнительно, для уменьшения натяжения, можно наложить швы на серозные оболочки мочеточника и кишки. 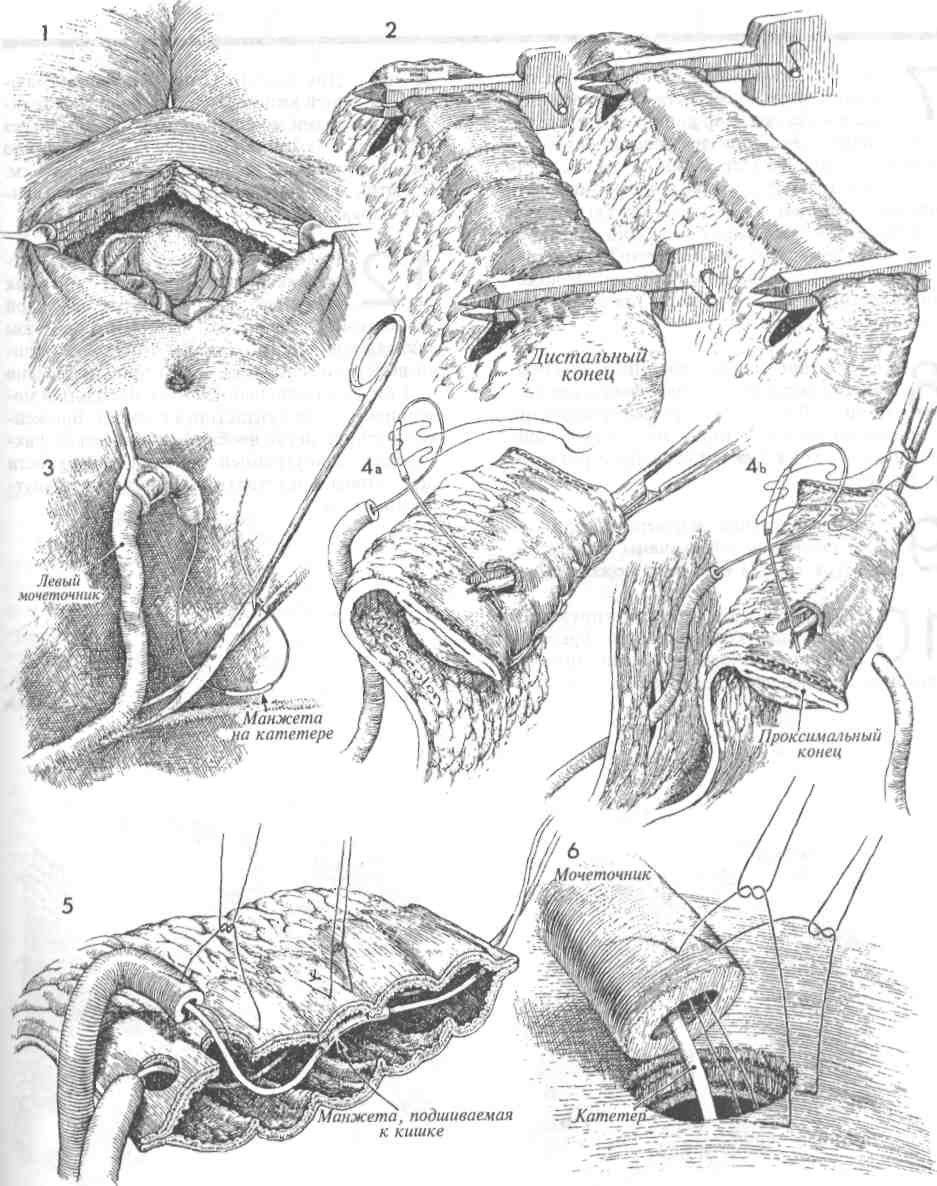 163 ОТВЕДЕНИЕ МОЧИ В ТОНКУЮ КИШКУ (ОКОНЧАНИЕ) 7 Сегменты кишечника сближают над иссеченным участком для формирования анастомоза «конец в конец». Если для создания петли использовался участок ректосиг-мовидного отдела толстой кишки, то эта петля смещается к центру, позволяя сформировать анастомоз «конец в конец» между сегментами толстой кишки. На рис. 7 показано формирование анастомоза на нисходящем отделе толстой кишки, но техника аппаратного наложения анастомоза одинакова и для толстого, и для тонкого кишечника. 8 Обе бранши аппарата введены в просветы толстой кишки вдоль противобрыжеечно-го края. Вдоль этого края сформировано V-образное отверстие длиной около 5 см с двойным рядом швов с каждой стороны и разрезом по центру. 9 Края образовавшихся отверстий приподняты зажимами и захвачены аппаратом. Избыток тканей иссекают ножницами. 10 Сформирован функционирующий анастомоз «конец в конец». Брыжей-ка ушита узловыми швами синтетической рассасывающейся нитью 3/0. 11Дистальный конец мочепринимаю-щей кишечной петли с подсоединен- ными мочеточниками проведен через отверстие в брюшной стенке, которое должно быть шириной в 2 пальца или диаметром 4 см. Избыток мочеточниковых катетеров, выведенных наружу, отсекают. 12 Выведенную наружу кишечную пет-лю фиксируют к брюшной стенке как при операции наложения наружной сигмостомы (раздел 7, стр. 325). Швы при этом накладывают таким образом, чтобы края кишки выворачивались над кожей приблизительно на 1 см, что позволяло бы моче попадать в мочеприемник, не контактируя с кожей. Брыжейку кишечной петли необходимо тщательно фиксировать к внутренней боковой поверхности таза, чтобы предотвратить образование внутренних грыж. 164 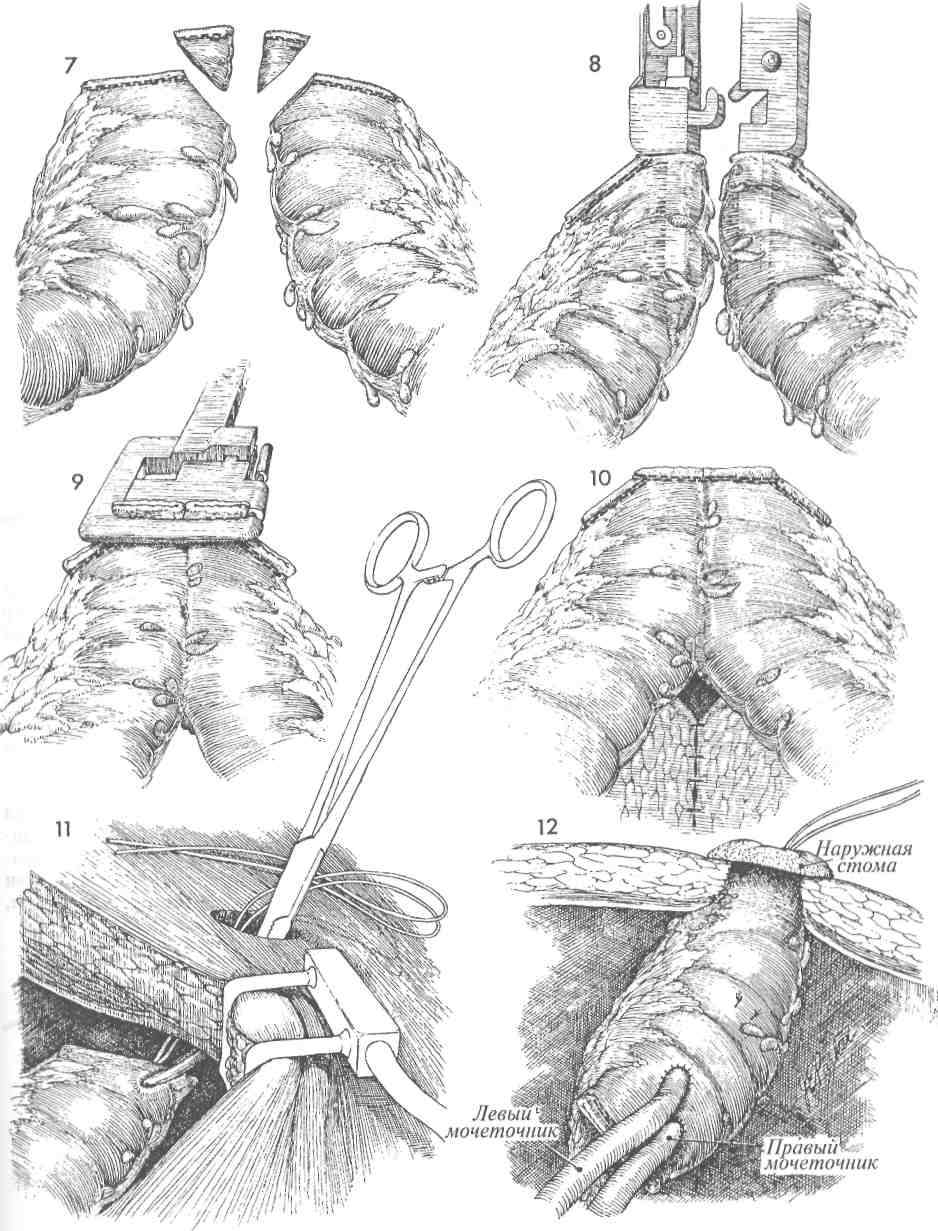 165 |
