Атлас оперативной гинекологии - Уиллисс (2004). Атлас оперативной гинекологии
 Скачать 22 Mb. Скачать 22 Mb.
|
|
Физиологические последствия. Так как анастомоз накладывают между тонкой и попереч- МЕТОДИКА: Техника операции, применяемая для илеотранс-верзоанастомоза со слизистой стомой, сходна с той, которая применяется для илеоасцендо-анастомоза со слизистой стомой. А Находят сегмент тонкой кишки, расположенный проксимальнее пораженного уча-■ стка. Его выводят в рану, брыжейку пересекают, а сосуды захватывают зажимами и перевязывают. Кишку пересекают в косом направлении. 2 Проксимальный участок кишки подводят к подходящему участку поперечной ободочной кишки. Место для анастомоза должно быть выбрано на толстой кишке как можно проксимальнее. Это позволяет создать большую протяженность кишки для всасывания жидкости из каловых масс. 356 ной ободочной кишками, то выключение участка толстой кишки приводит к уменьшению всасывания кишечного содержимого. Это особенно актуально, если характер поражения обусловливает необходимость наложения наружной колостомы. Пациент может «вытечь» через толстую кишку. Следует убедиться, что для наложения анастомоза имеется 20—25 см толстой кишки. Можно наблюдать различие в качестве жизни у пациентов с функцией толстой кишки, достаточной для всасывания жидкости из каловых масс и формирования оформленного стула, и больных с постоянным жидким отделяемым. Предупреждение. Особенности те же, что и при формировании других обходных анастомозов тонкой кишки. С особой осторожностью следует избегать попадания кишечного содержимого в брюшную полость. В предоперационную подготовку следует включать антибиотики. После анастомозирования необходимо производить промывание брюшной полости. Рядом с анастомозом следует помещать закрытый отсасывающий дренаж. Кишку захватывают кишечными зажимами. Проксимальный участок тонкой кишки, захваченный кишечным зажимом, подводят к отверстию, сделанному на тении противобрыжееч-ного края толстой кишки. Методика наложения анастомоза между тонкой и толстой кишками по типу «конец в бок» аналогична той, которая описана на стр. 351 (илео-илеоанастомоз по Gambee со слизистой стомой). ЗДистальный конец выключенного участка кишки через нижний серединный разрез выводят на переднюю брюшную стенку и формируют слизистую стому. На рисунке показан полностью завершенный анастомоз между тонкой и поперечной ободочной кишками. Брюшную полость послойно ушивают.    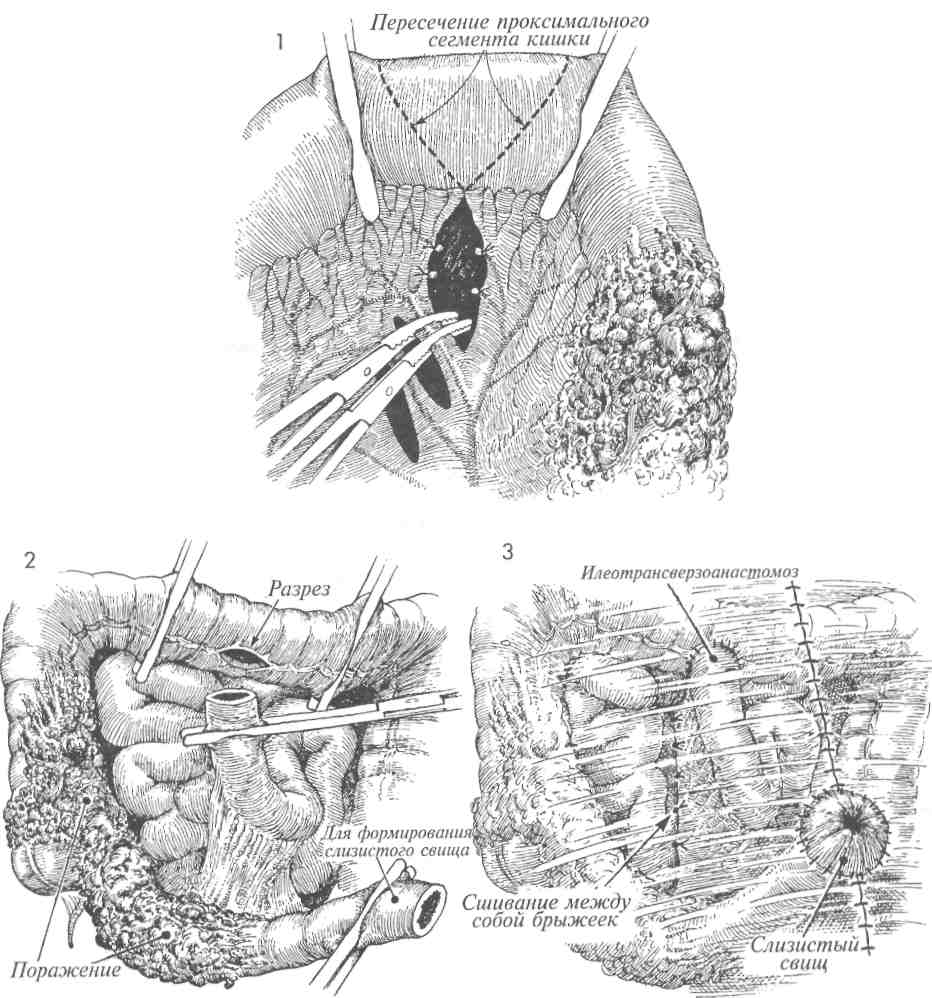 357 ПРАВОСТОРОННЯЯ ГЕМИКОЛЭКТОМИЯ С ФОРМИРОВАНИЕМ ИЛЕОТРАНСВЕРЗОАНАСТОМОЗА  Наличие опухоли или тяжелых лучевых повреждений терминального отдела подвздошной кишки и правой половины ободочной кишки с обструкцией или без нее может потребовать резекции пораженной области. Наличие опухоли или тяжелых лучевых повреждений терминального отдела подвздошной кишки и правой половины ободочной кишки с обструкцией или без нее может потребовать резекции пораженной области.Физиологические последствия. Резекция участка терминального отдела подвздошной кишки приводит к потере всасывания жирорастворимых витаминов A, D, С, К. Витамин В12 в нормальных условиях всасывается в терминальном отделе подвздошной кишки. Если терминальный отдел подвздошной кишки отсутствует, необходимо парентеральное введение витамина В12. Потеря терминального отдела подвздошной кишки вызывает изменения метаболизма хо- МЕТОДИКА: 1 На рисунке представлена линия пересечения — от поперечной ободочной кишки до подвздошной кишки. Часто для уменьшения истечения кишечного содержимого из кишки этот разрез выполняют с помощью желудочно-кишечного анастомозирующего (ЖКА) сшивающего аппарата. Подвздошно-ободочно-кишечную и правую ободочно-кишечную артерии выделяют, пересекают и перевязывают. Рассечение по линии Toldt латеральнее восходящей ободочной кишки выполняют ножницами или электрокаутером. Печеночно-ободоч-ную связку пересекают электрокаутером или берут на зажимы с последующей перевязкой. 2 Изображены концы терминального отдела подвздошной кишки и восходящей ободочной кишки после резекции. Перед резекцией следует найти правый мочеточник. На рисунке обозначены: А — аорта, НПВ — нижняя полая вена. лестерина и кишечной солевой реабсорбции. Если непереваренные жиры сбрасываются прямо в поперечную ободочную кишку, то осмотическое давление в кишке повышается, что приводит к диарее. Предупреждение. После вскрытия брюшной полости срединной лапаротомией до мечевидного отростка необходимо тщательно идентифицировать сосуды, кровоснабжающие правую половину ободочной и терминальный отдел подвздошной кишки. Толстую кишку следует пересекать дисталь-нее средней ободочно-кишечной артерии, если это возможно. Эту артерию часто пережимают и перевязывают. 3 Между подвздошной и толстой кишками сшивающим аппаратом ЖКА накладывают анастомоз «бок в бок». 4 С помощью сшивающего аппарата ТА-55 ушивают дефект кишки. Создан большой анастомоз между конечным отделом подвздошной кишки и поперечной ободочной кишкой. Для предупреждения образования внутренней грыжи брыжейку между двумя этими участками кишок ушивают узловыми швами. 358  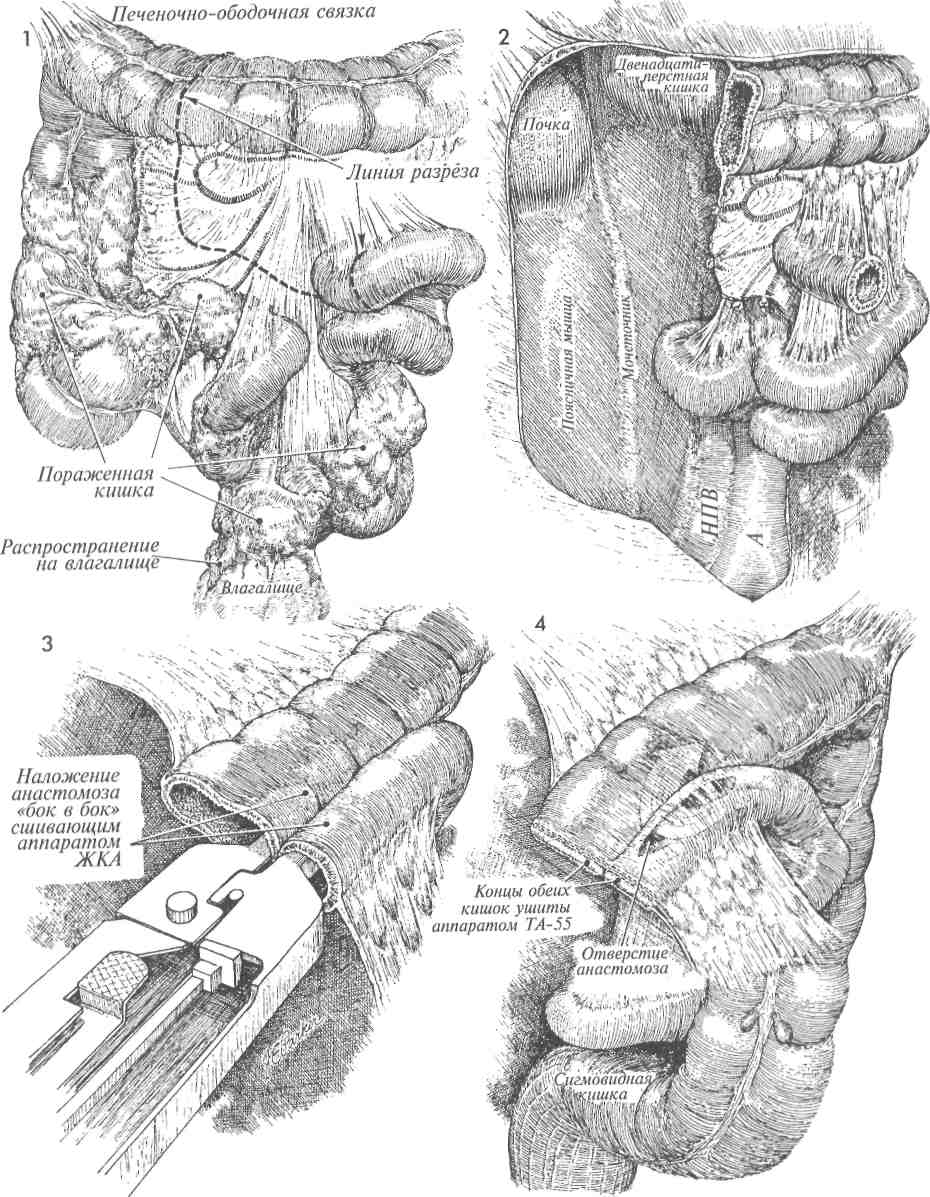 359 9 БРЮШНАЯ СТЕНКА РАЗРЕЗ ПО PFANNENSTIEL  Наибольшую популярность в последние десятилетия разрез по Пфанненштилю приобрел по косметическим соображениям. Особенно перспективно его использование у молодых женщин с доброкачественными заболеваниями внутренних половых и других органов таза, так как при правильном техническом выполнении послеоперационный рубец практически полностью закрывается волосяным покровом лобка. Наибольшую популярность в последние десятилетия разрез по Пфанненштилю приобрел по косметическим соображениям. Особенно перспективно его использование у молодых женщин с доброкачественными заболеваниями внутренних половых и других органов таза, так как при правильном техническом выполнении послеоперационный рубец практически полностью закрывается волосяным покровом лобка.Целью описываемой методики является обеспечение косметического разреза при хирургических операциях на тазовых органах. Физиологические последствия. Оперативное вмешательство с использованием разреза по Пфанненштилю сопровождается поперечным пересечением мелких сосудисто-нервных пучков кожи передней брюшной стенки, а также частичным или полным поперечным пересечением прямой мышцы живота. Тем не менее это редко влечет за собой развитие послеоперационных грыж, расхождение краев раны и заживление ее с образованием грубых рубцов, что является ярким свидетельством хорошего кровоснабжения в области лонного сочленения. Предупреждение. Разрез по Пфанненштилю не показан при операциях по поводу онкологических заболеваний. Он не позволяет МЕТОДИКА: 1 Положение пациентки при выполнении данного оперативного вмешательства - как для камнесечения или горизонтальное на спине, возможно также модифицированное сочетание указанных положений. 2 Разрез по Пфанненштилю представляет собой полулунный разрез кожи и подкожной клетчатки передней брюшной стенки длиной около 12 см, проходящий несколько выше лонного сочленения. При его выполнении перед вскрытием брюшной полости необходимо строго следить за полной остановкой кровотечения. Передний листок влагалища прямой мышцы живота рассекают поперечно. 362 произвести осмотр верхней половины брюшной полости и предусматривает только ограниченный осмотр аорты и изучение лимфатических узлов. Указанная методика оперативного вмешательства должна применяться с осторожностью во избежание повреждения нижних надчревных артерий и вен, расположенных по латеральным краям прямых мышц. Непосредственно перед пересечением вышеупомянутых мышц надчревные сосуды должны быть выделены, пережаты зажимами и ли-гированы. Такую же осторожность следует проявлять при вскрытии брюшины, так как слишком низкое ее рассечение может осложниться повреждением мочевого пузыря. Особое внимание при выполнении разреза по Пфанненштилю необходимо уделять достижению надежного гемостаза, так как достаточно хорошо развитое кровоснабжение лонного сочленения увеличивает риск кровотечений, образования гематом и, как следствие, риск развития инфекции. Поэтому после выполнения оперативного вмешательства раневая поверхность должна быть хорошо и полностью осушена. При любых сомнениях необходимо оставить в ране дренажную трубку небольшого диаметра с активной аспирацией. 3 После рассечения переднего листка влагалища прямые мышцы живота тупо разделяют, затем рассекают брюшину. При невозможности достаточного разделения прямых мышц живота посредством их латерального отведения они должны быть пересечены. Наиболее легко разведение прямых мышц осуществляется у пациенток, имевших прежде беременность. У ряда больных с хорошо развитыми, плотными прямыми мышцами адекватная ревизия брюшной полости без их рассечения невозможна. При рассечении прямой мышцы живота нижняя надчревная артерия и вена, расположенные по ее латеральному краю, должны быть предварительно взяты на зажимы, рассечены и перевязаны. 4 После этого делают небольшой разрез брюшины между двумя анатомическими пинцетами. В последующем брюшину рассекают продольно либо поперечно.  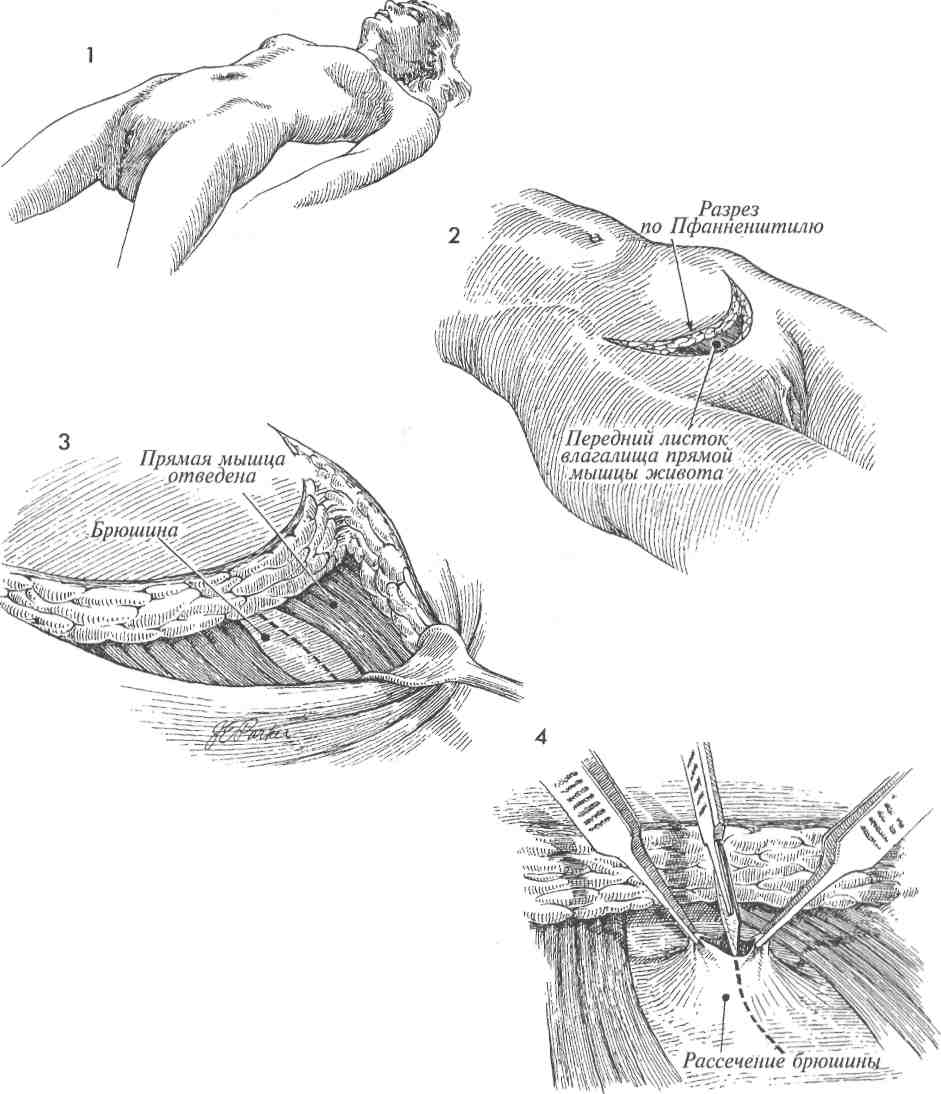 363  РАЗРЕЗ ПО MAYLARD РАЗРЕЗ ПО MAYLARD При вскрытии передней брюшной стенки разрезом по Maylard обеспечиваются более широкие возможности для ревизии тазовых органов. Хотя данный разрез может выполняться при большинстве гинекологических операций, он не совсем удобен для осуществления оперативного вмешательства при раке яичников, иногда сочетающемся с метастазами в области почек или селезенки. При вскрытии передней брюшной стенки разрезом по Maylard обеспечиваются более широкие возможности для ревизии тазовых органов. Хотя данный разрез может выполняться при большинстве гинекологических операций, он не совсем удобен для осуществления оперативного вмешательства при раке яичников, иногда сочетающемся с метастазами в области почек или селезенки.Основной отрицательной чертой описываемого разреза для пациентов является значительная болезненность в течение первой послеоперационной недели. Однако, сравнивая его с другими хирургическими доступами, необходимо отметить снижение вероятности образования послеоперационных грыж и выгодный косме- МЕТОДИКА: А У пациентки, находящейся на операционном столе в положении на спине, раз-I рез по Maylard производят по линии, ранее намеченной раствором бриллиантового зеленого. 2 Разрез выполняют вглубь до переднего листка влагалища прямой мышцы живота. 3 Передний листок влагалища прямой мышцы живота и сами прямые мышцы рассекают с помощью электроножа. При этом необходимо полное пересечение мышц в поперечном направлении. При пересечении наружной части прямых мышц живота следует уделить особое внимание сохранению целостности нижних подчревных сосудов. тический эффект в результате отсутствия грубых рубцов. Физиологические последствия. Нет. Предупреждение. Внимание оперирующего хирурга должно быть сосредоточено на обеспечении целостности лигатур на нижней надчревной артерии, расположенной по латеральному краю влагалища прямой мышцы живота. Мы отдаем предпочтение U-образному разрезу, начинающемуся у передней верхней ости подвздошной кости, далее идущему вниз и несколько выше лонного сочленения к верхней передней ости подвздошной кости противоположной стороны. Линию разреза перед его выполнением следует четко наметить раствором бриллиантового зеленого. 4 Далее на небольшом протяжении рассекают брюшину, в разрез вводят палец, и с помощью электроножа брюшину вскрывают на необходимую ширину. Послойное закрытие разреза по Maylard не требует сшивания поперечно рассеченной прямой мышцы живота. Очень впечатляет использование простого обвивного шва для закрытия этого разреза. Кожу и подкожную жировую клетчатку можно ушивать сшивающим аппаратом или подкожными швами. 364  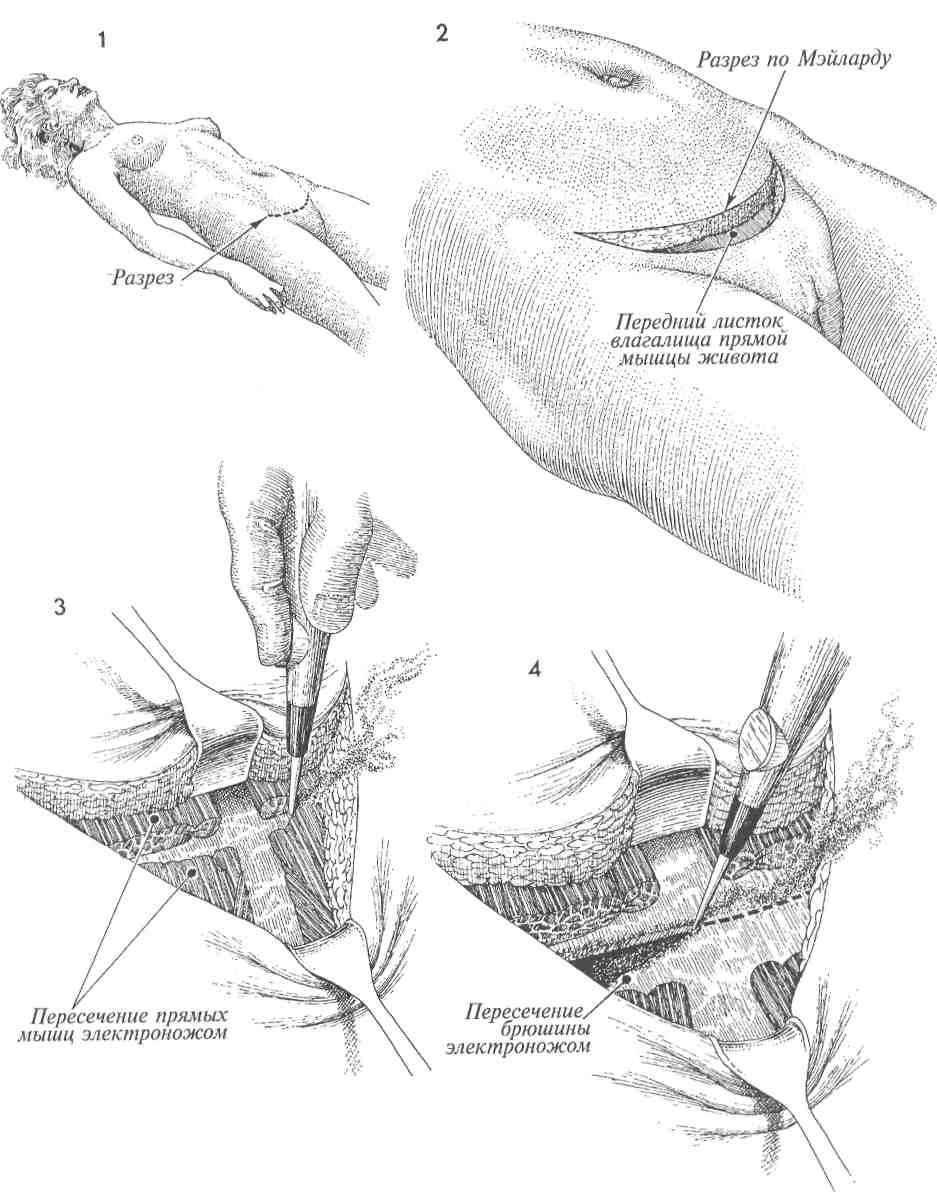 365 ПАННИКУЛЭКТОМИЯ  У пациенток с избыточным весом после похудания оставшийся большой подкожный жировой слой на животе может подвергаться травмированию и воспалительным изменениям. В таких случаях показана панникулэктомия. У пациенток с избыточным весом после похудания оставшийся большой подкожный жировой слой на животе может подвергаться травмированию и воспалительным изменениям. В таких случаях показана панникулэктомия.Целью операции является удаление панни-кула передней брюшной стенки. Физиологические последствия. Панникул часто содержит до 500—700 мл крови, не учитывая веса самой ткани. Поэтому данное хирургическое вмешательство может сопровождаться чрезмерной кровопотерей. В послеоперационном периоде могут развиться гиповолемия и ее клинические проявления. Предупреждение. Перед операцией необходим осмотр пациентки в положении лежа и стоя МЕТОДИКА: 1 Пациентку помещают на операционном столе в горизонтальном положении на спине. Перед началом операции намечают предполагаемые линии разреза. 2 В панникул вводят большие рыболовные крючки, которые, соединяясь с ортопедической рамой, установленной над операционным столом, поднимают подкожной жировой слой. После этого намечают нижний край удаляемого участка тканей. Выполняют V-образный разрез над лонным сочленением и Z-образные разрезы по латеральным краям удаляемого лоскута с целью предотвращения образования возможного наслоения краев раны передней брюшной стенки в области остей подвздошных костей и формирования выступов в виде «собачьих ушей». ЗПока лоскут находится в подвешенном состоянии за счет тракции крючками, разрезы выполняют глубже — до переднего листка влагалища прямой мышцы живота. 4 При несоблюдении постоянного тщательного гемостаза в течение хода всей операции теряется значительное количество крови. V-образный разрез над лонным сочленением ушивают узловыми синтетическими рассасывающимися швами 2/0. 5 Пластическую реконструкцию в области лона выполняют несколькими рядами узловых рассасывающихся синтетических подкожных швов нитью 3/0. 366 для составления технически правильной схемы разрезов. Такой тщательный подход к оперативному вмешательству способствует предупреждению заживления раны с образованием грубых рубцов в виде так называемых «собачьих ушей», часто формирующихся в области перед-неверхних остей подвздошных костей после пан-никулэктомии. Один из ассистентов обязан постоянно держать панникул в натяжении. Существенное внимание следует также уделять тщательному гемостазу. При завершении хирургического вмешательства рану следует дренировать трубками для активного отведения скапливающейся жидкости. 6 Дренажные трубки для активной аспирации устанавливают в глубине раны и подшивают к влагалищу прямой мышцы живота синтетическими рассасывающимися швами нитью 5/0 для предотвращения их последующего смещения. Для закрытия кожных краев раны можно использовать аппарат для сшивания кожи. 7 При выполнении операции центральный край лоскута передней брюшной стенки следует мобилизовать выше к пупку. При необходимости его большего высвобождения эллипсовидный разрез производится вблизи пупка с образованием соответствующего дефекта. После достаточной для пластики мобилизации центрального лоскута передней брюшной стенки, его перемещения каудально к нижнему краю раны и подшивания пупка к краям только что созданного дефекта передней брюшной стенки эллипсовидный разрез может быть ушит. Рану ушивают узловыми синтетическими рассасывающимися швами нитью 2/0. 8 Второй ряд подкожных узловых швов накладывают синтетическими рассасывающимися нитями 3/0. 9 Оставшиеся участки кожи сшивают стальными кожными клипсами. Дренажные трубки подсоединяют к вакуумной системе и впоследствии при наличии скудного отделяемого или его полном отсутствии удаляют.  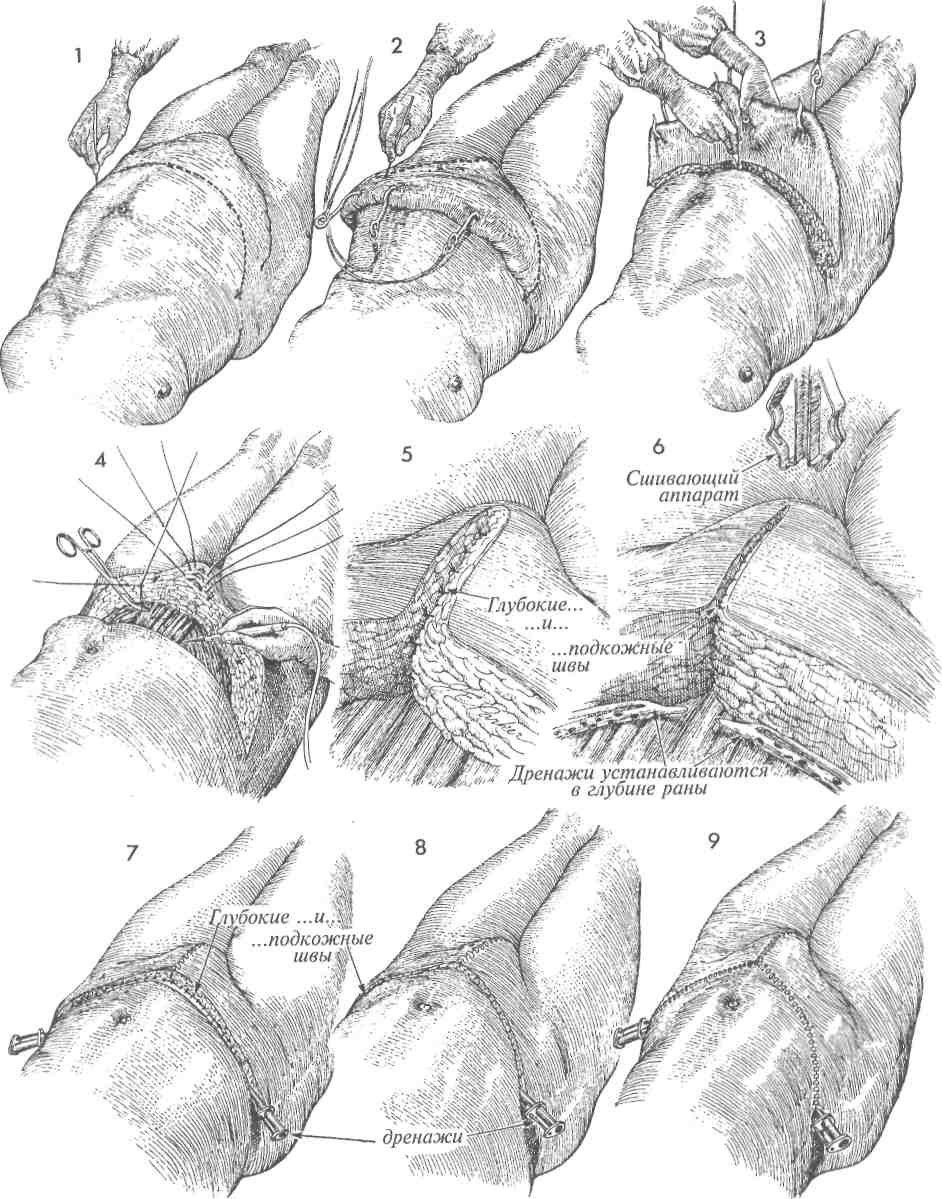 367 ПЛАСТИКА ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖ  Улучшение качества шовного материала (стальная проволока, одноволоконный нейлон, пролей и др.) в сочетании с совершенствованием техники ушивания передней стенки влагалища прямой мышцы живота значительно уменьшило количество послеоперационных грыж. Однако иногда они все же возникают. Улучшение качества шовного материала (стальная проволока, одноволоконный нейлон, пролей и др.) в сочетании с совершенствованием техники ушивания передней стенки влагалища прямой мышцы живота значительно уменьшило количество послеоперационных грыж. Однако иногда они все же возникают.Интересной особенностью является их редкое возникновение при низких поперечных разрезах типа Pfannenstiel. Причинами развития послеоперационных грыж могут быть раневая инфекция и субфасциальные гематомы, в меньшей степени разрыв линии швов при кашле в течение ближайшего послеоперационного периода. Целью оперативного вмешательства при послеоперационной грыже является ее ликвидация с укреплением переднего листка влагалища прямой мышцы живота для предупреждения рецидива болезни. МЕТОДИКА: 1 Пациентка находится на операционном столе в положении на спине. Пальпатор-но определяют размеры грыжевых ворот. При выполнении операции не рекомендуется удалять избыток кожи в области грыжи. Над грыжевым выпячиванием выполняют срединный разрез, иссекая при этом старый послеоперационный рубец. 2 Разрез продолжают к грыжевому мешку, представленному брюшиной и истонченным листком влагалища прямой мышцы живота. После мобилизации грыжевого мешка и его незначительного рассечения пальцем производят его ревизию. Затем разрез брюшины продолжают до грыжевых ворот, и содержимое мешка погружают в брюшную полость. Стенки грыжевого мешка иссекают ножницами. Затем края стенки влагалища прямой мышцы живота отделяют от кожи и подкожной жировой клетчатки в пределах, необходимых для формирования двух лоскутов, похожих на полы пальто. Для осуществления вышеуказанных манипуляций края кожной раны разводят ретрактором, на край стенки влагалища накладывают два зажима Кохера, и с помощью острого скальпеля отделяют кожу и подкожную жировую клетчатку от стенки влагалища. Аналогичные манипуляции выполняют на противоположной стороне. Брюшину ушивают непрерывным швом синтетической рассасывающейся нитью. 368 |
