Атлас оперативной гинекологии - Уиллисс (2004). Атлас оперативной гинекологии
 Скачать 22 Mb. Скачать 22 Mb.
|
|
Физиологические последствия. Общее состояние пациента после оперативного удаления послеоперационной грыжи значительно улучшится. Вероятность развития кишечной непроходимости при этом заболевании мала, но существует. Используемые традиционные физиологические принципы лечения грыж одинаковы для послеоперационных и паховых грыж (высокое лигирование и удаление грыжевого мешка, создание дупликатуры переднего листка влагалища прямой мышцы живота). Предупреждение. Во избежание повреждения спаянной с грыжевым мешком петли кишки необходимо проявлять особую настороженность при его рассечении. Адекватная мобилизация стенки влагалища прямой мышцы живота и подкожной клетчатки позволит в последующем сшивать их без натяжения. 3 Рядом отдельных матрацных швов из стальной проволоки или нити из нейлона номером 0 сшивают основание одного лоскута с краем противоположного. При этом лоскут подтягивают за край анатомическим пинцетом. 4 Завершено наложение линии швов внутреннего лоскута. При этом наружный листок влагалища прямой мышцы живота наложен на внутренний и подшит к нему отдельными матрацными швами стальной проволокой или нейлоном 0. 5Рубцовую ткань кожи и подкожной клетчатки иссекают и удаляют. 6 Подкожную клетчатку ушивают узловыми синтетическими рассасывающимися швами 2/0, кожа ушивают подкожными швами дексоновой нитью 3/0.    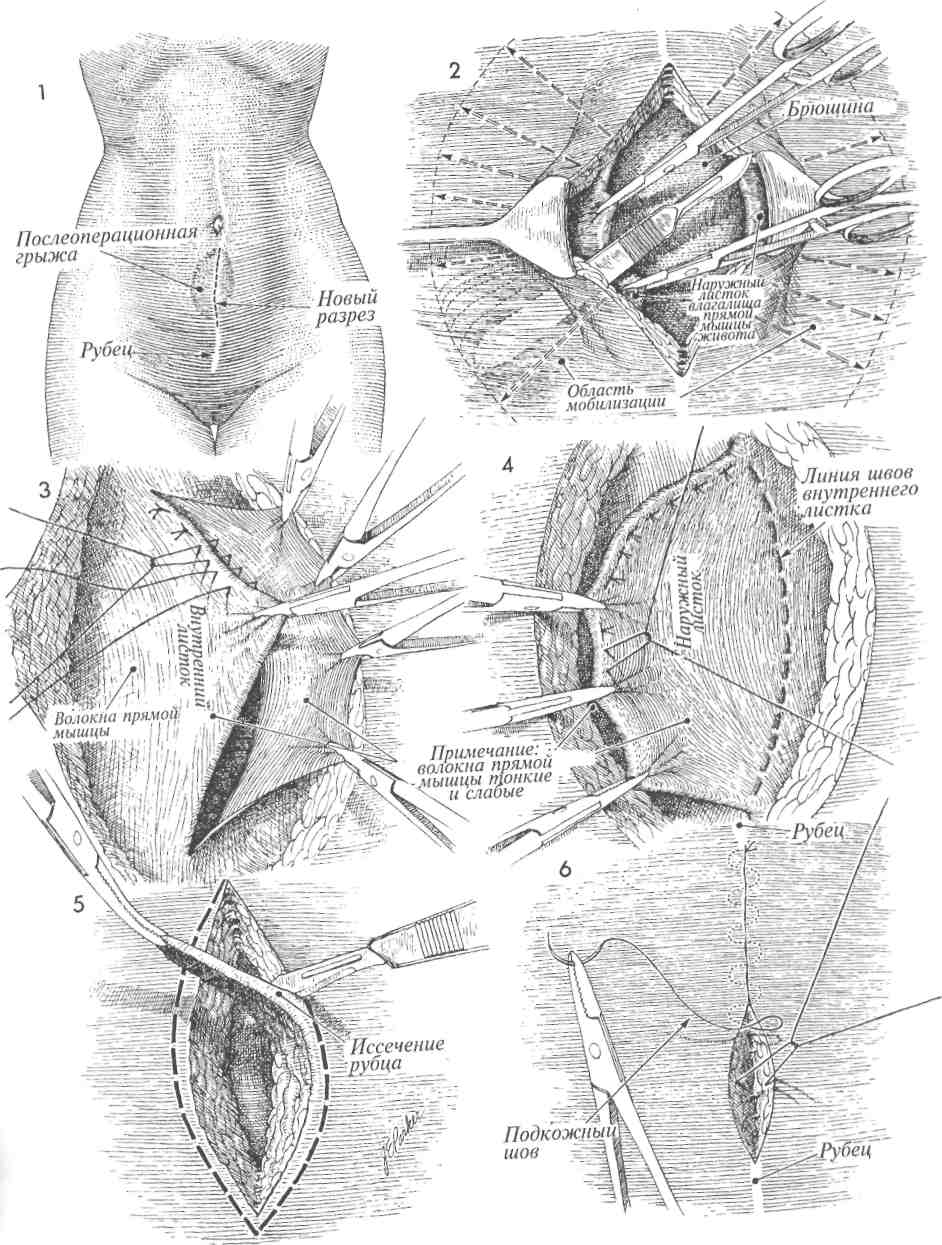 369  РАСХОЖДЕНИЕ ШВОВ РАНЫ ЖИВОТА И ЭВЕНТРАЦИЯ РАСХОЖДЕНИЕ ШВОВ РАНЫ ЖИВОТА И ЭВЕНТРАЦИЯ Просачивание серозно-геморрагической жидкости сквозь ушитую рану живота является ранним признаком расхождения ее краев с возможной последующей эвентрацией. При появлении описанных признаков хирург должен снять один или два кожных шва и пальпаторно исследовать всю рану, используя стерильную перчатку. Если установлен дефект между краями стенок влагалища прямой мышцы живота, больного необходимо оперировать с целью закрытия раневого дефекта. Расхождение лапаротомной раны может сопровождаться или не сопровождаться кишечной эвентрацией. При развитии последнего осложнения резко увеличивается риск послеоперационной летальности, которая может достигать 30%. Просачивание серозно-геморрагической жидкости сквозь ушитую рану живота является ранним признаком расхождения ее краев с возможной последующей эвентрацией. При появлении описанных признаков хирург должен снять один или два кожных шва и пальпаторно исследовать всю рану, используя стерильную перчатку. Если установлен дефект между краями стенок влагалища прямой мышцы живота, больного необходимо оперировать с целью закрытия раневого дефекта. Расхождение лапаротомной раны может сопровождаться или не сопровождаться кишечной эвентрацией. При развитии последнего осложнения резко увеличивается риск послеоперационной летальности, которая может достигать 30%.Основным принципом ведения больных с расхождением краев лапаротомной раны и эвентрацией является ранняя диагностика и хирургическое лечение описываемых осложнений. Оперативное лечение заключается в ушивании МЕТОДИКА: Л Пациентку с расхождением краев лапаротомной раны и кишечной эвентрацией ук-' ладывают на операционном столе в положение на спине. Операция осуществляется под общей анестезией. возникшего раневого дефекта широкими швами медленнорассасывающимися толстыми синтетическими нитями через всю толщу передней брюшной стенки. Целью операции является ушивание передней брюшной стенки. Физиологические последствия. Причиной расхождения лапаротомной раны может быть внутритканевая гематома или чрезмерное внутри-брюшное давление, являющееся результатом сильного кашля или рвоты. Это характерно для больных, имеющих предпосылки для замедленного заживления раны, например, страдающих диабетом, онкологическими заболеваниями, или получающих гормональную терапию. Предупреждение. Необходимо приложить все возможные усилия для предупреждения кишечной эвентрации. Натягивание и завязывание нитей начинают только после наложения всех швов. 2 Инфицированные края раны, включая брюшину и влагалище прямой мышцы живота, иссекают и удаляют. 370  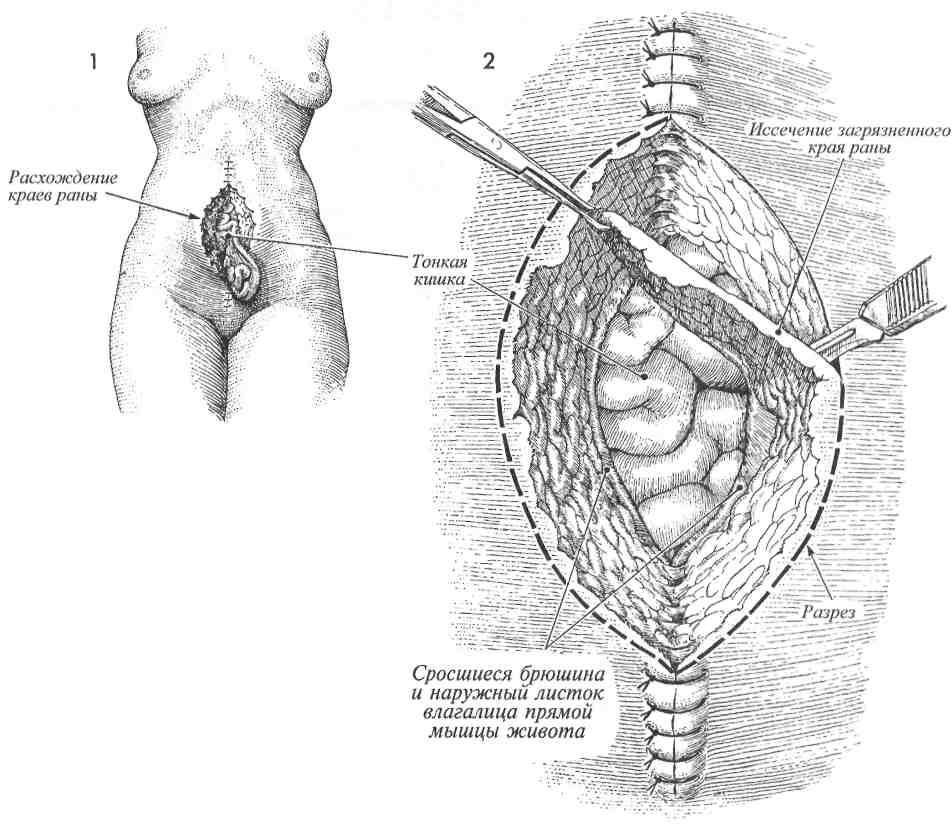 371  РАСХОЖДЕНИЕ ШВОВ РАНЫ ЖИВОТА И ЭВЕНТРАЦИЯ РАСХОЖДЕНИЕ ШВОВ РАНЫ ЖИВОТА И ЭВЕНТРАЦИЯ(ОКОНЧАНИЕ)  ЗВ области верхнего угла лапаротомной раны, расположенного ближе к мечевидному отростку грудины, иглой прокалывают все слои передней брюшной стенки (влагалище прямой мышцы живота, брюшину), проводя лигатуру от точки а к точке а'. После вы-кола из точки а' иглу проводят через петлю, образующуюся на конце шовной нити. 4 Затем иглу проводят через точку b к точке Ь' в 2,5 см от точек а и а' соответственно. 5 При проведении нити через точки с-т и т. д. нити не затягивают. Оставляя нити свободными, хирург имеет возможность наложения шва точно через выбранные точки. После проведения шовной нити через всю длину раны возможно поочередное подтягивание каждого отдельного шва. Особое внимание должно быть уделено накладыванию последнего шва из точки т' в точку п. При этом одну нить двойной шовной лигатуры срезают, в то время как оставшуюся несрезанную проводят иглой через открытую рану с внутренней стороны передней брюшной стенки через точку п наружу. 6 Швы подтягивают, но не очень плотно. Две нити последнего шва натягивают и завязывают после достаточного для плотного соприкосновения краев раны подтягивания всех петель непрерывного шва. 7 До настоящего времени нет убедительных данных, свидетельствующих о том, что ушивание лапаротомной раны указанным способом уступает требующему больше времени для наложения непрерывному шву Smead-Jones (наложение швов по типу «далеко-близко-близко-далеко») или превосходит его. 372  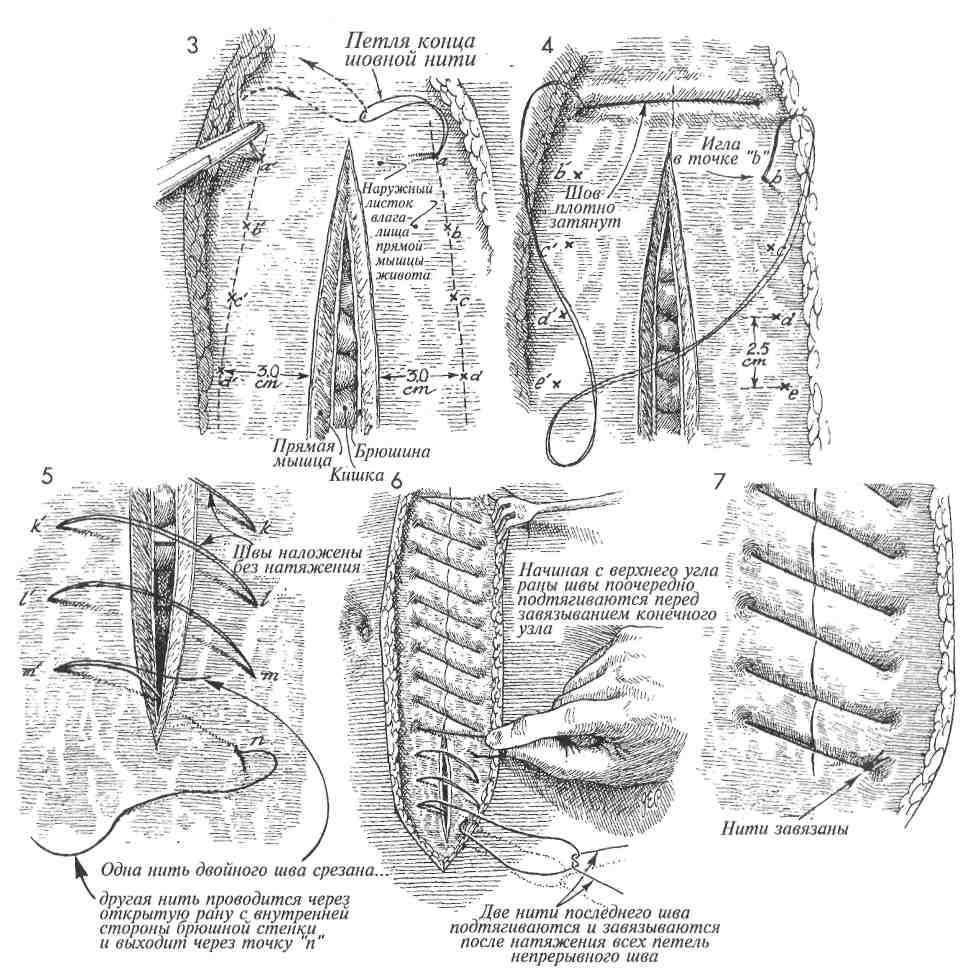 373  УШИВАНИЕ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ОДНОУЗЛОВЫМ ПЕТЛЕВЫМ ШВОМ УШИВАНИЕ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ ОДНОУЗЛОВЫМ ПЕТЛЕВЫМ ШВОМ Техника закрытия срединных ран передней брюшной стенки претерпевает видоизменения в зависимости от развития физиологических, биофизических теорий их заживления и улучшения качества хирургических нитей. Результаты ушивания срединной раны через все слои, включая брюшину и края влагалища прямой мышцы живота, улучшались в зависимости от качества шовного материала (от шелка и капрона до синтетических шовных нитей тефлона и нейлона). Техника закрытия срединных ран передней брюшной стенки претерпевает видоизменения в зависимости от развития физиологических, биофизических теорий их заживления и улучшения качества хирургических нитей. Результаты ушивания срединной раны через все слои, включая брюшину и края влагалища прямой мышцы живота, улучшались в зависимости от качества шовного материала (от шелка и капрона до синтетических шовных нитей тефлона и нейлона).Проводимые хирургические изыскания доказали, что самостоятельное ушивание париетального листка брюшины в тазу и на передней брюшной стенке излишни. А проведенные биофизические исследования, используемые для оценки заживления лапаротомных ран, установили, что узловые швы являются менее прочными, чем непрерывные. Наиболее уязвимым местом любого шва является узел. Поэтому использование большего количества узлов делает линию швов слабее, а применение меньшего количества узлов — сильнее. С внедрением в хирургическую практику синтетических длительно рассасывающихся нитей, особенно состоящих из одного волокна (монофиламентных), весь срединный разрез, от мечевидного отростка до лобка, может быть ушит через все слои с использованием лишь одного узла. Физиологические последствия. Физиологические и биофизические характеристики описывае- МЕТОДИКА: 1 Разрез выполнен от мечевидного отростка грудины. 2 В области верхнего угла лапаротомной раны, расположенного ближе к мечевидному отростку грудины, иглой прокалывают все слои передней брюшной стенки (влагалище прямой мышцы живота, брюшину), проводя лигатуру от точки а к точке а'. После выкола иглу из точки а' проводят через петлю, образующуюся на конце шовной нити. ЗВ последующем иглу проводят через точку b к точке Ь' в 2,5 см от точек а и а' соответственно. 4 При проведении нити через точки с-т и т. д. нити не затягивают. Оставляя нити свободными, хирург имеет возможность наложения шва точно через выбранные точки. После проведения шовной нити через всю длину раны возможно поочередное подтягивание каждого отдельного шва. 374 мого шва основываются на возможности его использования в любой ситуации, где общая фиксация одним швом обширной раны сопряжена в последующем с движением и возможностью разрыва ткани. Ушивание раны с использованием техники одноузлового петлевого шва более надежно при сильном кашле, глубоком дыхании, движении. Такой шов является основой для удержания краев раны вместе, предрасполагает рану к заживлению первичным натяжением, улучшает все ранозаживляющие характеристики, дает возможность заживления без образования участков некроза и вторичного натяжения. Предупреждение. Следует пользоваться мо-нофиламентными нитями. Самые большие раны могут быть закрыты швом из длительно рассасывающейся одноволоконной нити. В некоторых случаях показано применение нерас-сасывающихся монофиламентных синтетических нитей, таких, как нейлон и пролен. Наложение такого непрерывного петлевого шва позволяет обойтись использованием единственного узла. Для ушивания раны указанным швом необходимо отступить от ее краев на ширину до 3 см (шире пальца хирурга) и накладывать отдельные швы на расстоянии 2,5—3 см друг от друга. Для соблюдения биофизических характеристик описываемого шва соответствие указанных величин длины и ширины является необходимым. Особое внимание должно быть уделено наложению последнего шва из точки т' в точку п. При этом одну нить двойной шовной лигатуры срезают, в то время как оставшуюся несрезан-ной проводят иглой через открытую рану с внутренней стороны передней брюшной стенки через точку п наружу. 5 Швы подтягивают, но не очень плотно. Две нити последнего шва натягивают и завязывают после достаточного для плотного соприкосновения краев раны подтягивания всех петель непрерывного шва. 6 До настоящего времени нет убедительных данных, свидетельствующих о том, что ушивание лапаротомной раны указанным способом уступает требующему больше времени для наложения непрерывному шву Smead-Jones (наложение швов по типу «далеко-близко-близко-далеко») или превосходит его.  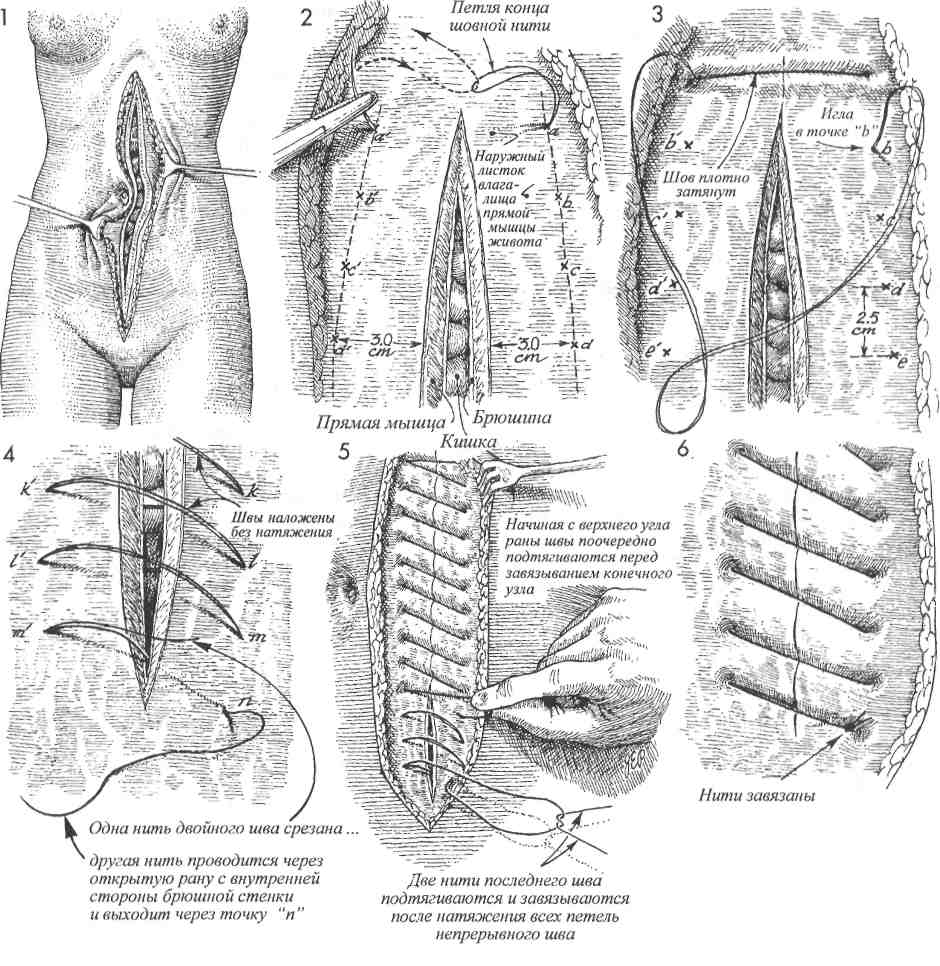 375 ОСТАНОВКА КРОВОТЕЧЕНИЯ ПРИ ПОВРЕЖДЕНИЯХ ВЕРХНИХ ОТДЕЛОВ НИЖНИХ НАДЧРЕВНЫХ СОСУДОВ  При многократных пункциях троакаром передней брюшной стенки, особенно правого и левого нижних квадрантов, существует большая вероятность повреждения верхних отделов нижних надчревных сосудов, расположенных по латеральным краям прямой мышцы живота. Повреждение указанных сосудов сопровождается образованием большой гематомы в передней брюшной стенке. Если разрывы сосудов сочетаются со значительными повреждениями заднего листка влагалища прямой мышцы живота и брюшины, то из них может возникнуть неконтролируемое внутрибрюшное кровотечение с последующим возможным развитием клиники гиповолемического шока, причем без предварительного формирования гематомы передней брюшной стенки. Прежде чем прибег- При многократных пункциях троакаром передней брюшной стенки, особенно правого и левого нижних квадрантов, существует большая вероятность повреждения верхних отделов нижних надчревных сосудов, расположенных по латеральным краям прямой мышцы живота. Повреждение указанных сосудов сопровождается образованием большой гематомы в передней брюшной стенке. Если разрывы сосудов сочетаются со значительными повреждениями заднего листка влагалища прямой мышцы живота и брюшины, то из них может возникнуть неконтролируемое внутрибрюшное кровотечение с последующим возможным развитием клиники гиповолемического шока, причем без предварительного формирования гематомы передней брюшной стенки. Прежде чем прибег-МЕТОДИКА: 1 На фронтальном изображении видно соотношение между прямой мышцей живо-та, нижними надчревными сосудами и введенным в брюшную полость через нижний квадрант живота лапароскопическим троакаром. На поперечном срезе четко представлено соотношение между кожей, влагалищем прямой мышцы живота, нижними надчревными сосудами и троакаром, перфорировавшим эти сосуды. 2 Троакар удаляют из его муфты. В гильзу троакара вводят катетер Фолея, и раздувают его баллончик. 3 Гильзу троакара перемещают вверх по оси катетера Фолея и удаляют. После этого катетер Фолея подтягивают изнутри брюшной полости наружу, и он устанавливается напротив повреждения в брюшной стенке. Баллончик плотно прижимает кровоточащие сосуды, кровотечение остановлено. нуть к лапаротомии для остановки кровотечения, хирургу следует выполнить попытку гемостаза с помощью простой процедуры, используя оснащение, имеющееся в любой больнице, то есть катетер Фолея и зажим Келли. Физиологические последствия. Изменения, характерные для кровопотери. Предупреждение. Внимание хирурга необходимо сосредоточить на выборе катетера Фолея, диаметр которого должен точно соответствовать размерам гильзы троакара. После остановки кровотечения пациента необходимо госпитализировать для динамического наблюдения за его состоянием и контроля полноты прижатия нижних эпигастральных сосудов между баллончиком катетера Фолея и зажимом Келли, наложенным непосредственно над кожей. 4 Зажим Келли, наложенный на катетер Фолея непосредственно над кожей передней брюшной стенки, поддерживает натяжение и необходимое давление на кровоточащие сосуды. Катетер с раздутым баллончиком оставляют на месте на 24—36 ч, после чего зажим Келли снимают, баллончик катетера Фолея спадается и катетер удаляют из раны. В последующем необходимо дополнительное наблюдение за пациентом для контроля гемостаза. В большинстве случаев указанная методика обеспечивает остановку кровотечения без лапаротомии. 376  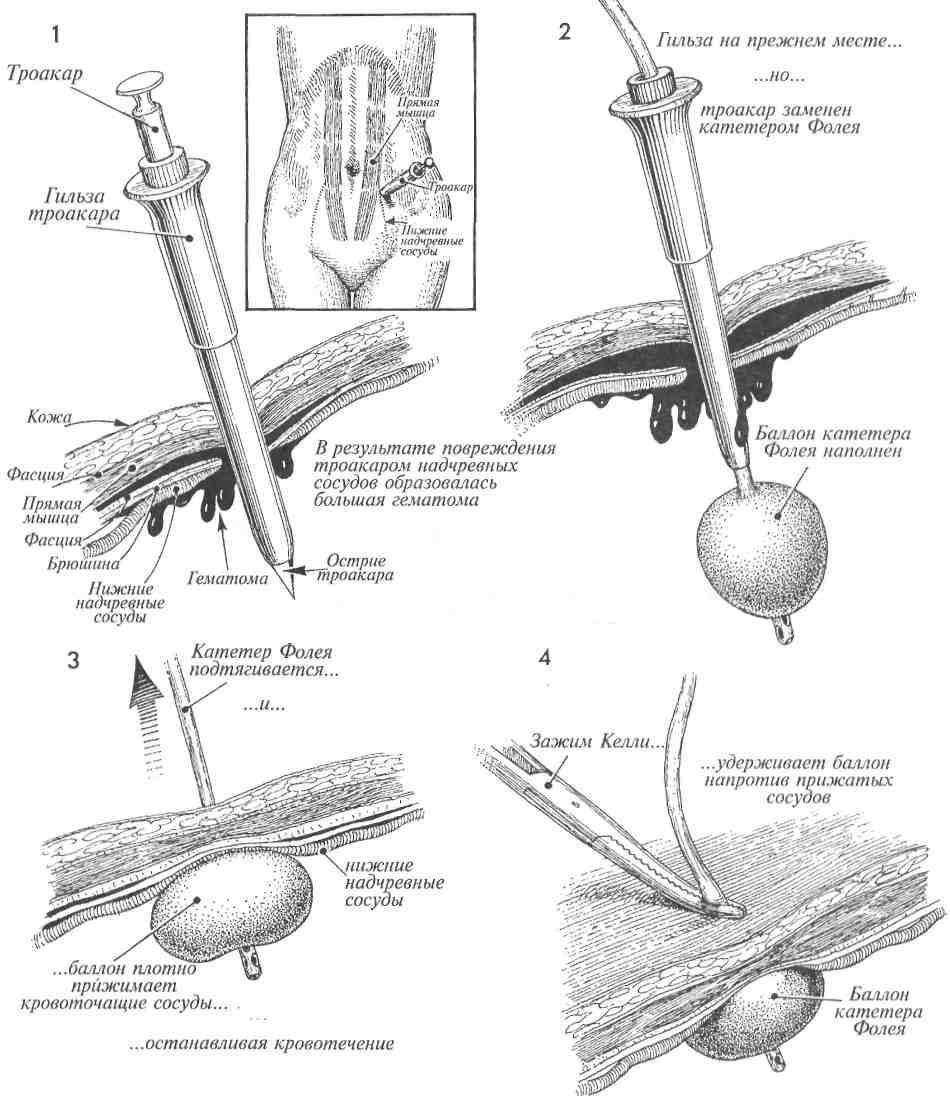 377  10 10ЗЛОКАЧЕСТВЕННЫЕ ЗАБОЛЕВАНИЯ: СПЕЦИАЛЬНЫЕ ОПЕРАЦИИ ОПРЕДЕЛЕНИЕ СТАДИИ ОНКОГИНЕКОЛОГИЧЕСКОГО ЗАБОЛЕВАНИЯ ПУТЕМ ДИАГНОСТИЧЕСКОЙ ЛАПАРОТОМИИ  Современная онкогинекология требует точного определения стадии злокачественного заболевания с целью выбора наиболее эффективного метода лечения. Применявшиеся ранее неинвазивные способы обследования теперь дополнились расширенной диагностической ла-паротомией. У многих больных может быть в действительности более распространенный процесс, чем это установлено при неинвазивных методах обследования. Современная онкогинекология требует точного определения стадии злокачественного заболевания с целью выбора наиболее эффективного метода лечения. Применявшиеся ранее неинвазивные способы обследования теперь дополнились расширенной диагностической ла-паротомией. У многих больных может быть в действительности более распространенный процесс, чем это установлено при неинвазивных методах обследования.Описываемое в данном разделе определение стадии онкогинекологического заболевания при хирургическом вмешательстве в основном касается карцином яичника и эндометрия. Значение этого метода в диагностике эпителиальных карцином шейки матки в настоящее время спорно. Возможность получения при диагностической ла-паротомии дополнительной информации не подлежит дискуссии. Вопрос в том, оправдают ли конечные результаты лечения те дополнительные лучевые нагрузки на области таза и аорты, которые последуют за результатами диагностической лапаротомии. Для хирурга очень важно обследовать поддиафрагмальное пространство и парааор- МЕТОДИКА: 1 Пациентка располагается на спине или в видоизмененном положении для камнесе- чения, со слегка разведенными и параллельными полу бедрами, согнутыми и фиксированными на акушерских подставках коленями. Разрез брюшной стенки выполняют от лона и выше пупка, часто до мечевидного отростка. 2и 3 Начинать исследование надо с поддиафрагмального простран-ства. Эту область осматривают непосредственно или через лапароскоп. При обнаружении под правым или левым поддиафраг-мальным пространством патологических изменений следует выполнить биопсию. 4 В пяти отдельных областях брюшной полости надо сделать смывы: под каждым куполом диафрагмы, в каждом боковом канале и малом тазу. Полученный материал посылают на цитологическое исследование. 5 Исследование забрюшинного пространства начинают с рассечения брюшины в области слепой кишки и терминального отдела подвздошной кишки. 380 тальную область до уровня почечных сосудов. Разрез по Pfannenstiel не дает такой возможности, поэтому применять его не следует. Цель операции — получить точную информацию о распространении метастазов по брюшной полости. Физиологические последствия. Наиболее значимым последствием лапаротомии является образование спаек. Это имеет отрицательное значение, если в дальнейшем планируются облучение таза и аорты или внутрибрюшная химиотерапия. Спайки фиксируют внутрибрюшные структуры, например, кишки, из-за чего они получают максимальную лучевую нагрузку. Спайки образуют карманы и препятствуют распространению химиопрепаратов к местам назначения. Предупреждение. Через низкий поперечный разрез трудно выполнить поставленные диагностические задачи, поскольку затруднен доступ в верхний отдел брюшной полости. Для хорошего обзора почечных сосудов часто требуется мобилизация трейтцевой связки и дистального отдела двенадцатиперстной кишки. 6 Брюшину рассекают параллельно правой общей подвздошной артерии. Затем разрез продолжают вверх по аорте до дистального отдела двенадцатиперстной кишки. 7Дистальный отдел двенадцатиперстной кишки и расположенную здесь же связку Трейтца мобилизуют для хорошего обзора почечных сосудов. 8 Иссечение лимфатических узлов начинают на уровне левых почечных артерии и вены, где берут начало правые и левые яичниковые сосуды. Затем его продолжают в достаточном объеме вдоль аорты. 9 Брюшину, покрывающую аорту, ушивают синтетической рассасывающейся нитью 3/0. Теперь можно начинать сами онкологические операции: гистерэктомию по Wertheim при раке шейки матки, удаление злокачественной опухоли при раке яичника или экстрафасциальную гистерэктомию при раке тела матки.  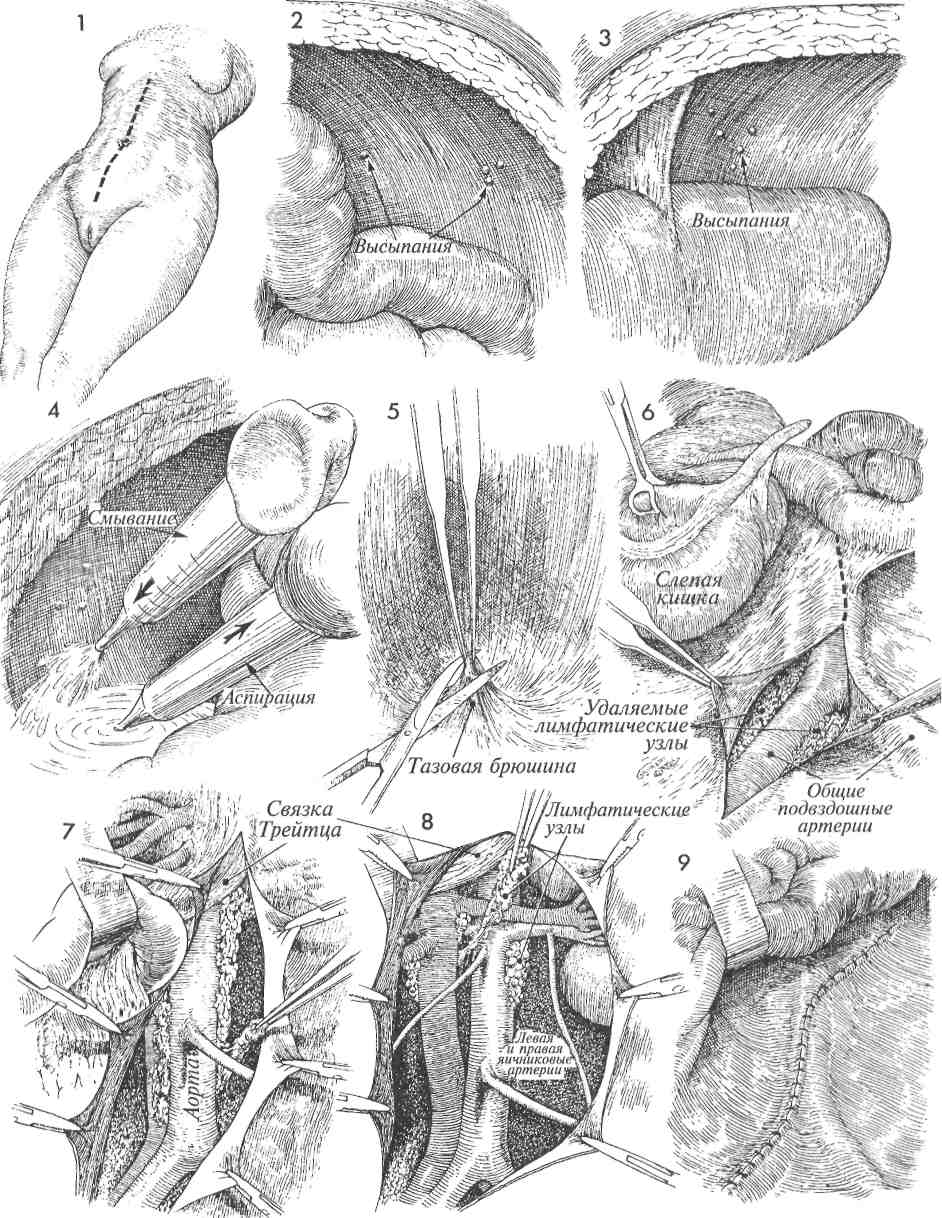 381  СИСТЕМА ДЛЯ ВВЕДЕНИЯ ВЕЩЕСТВ В ПОДКЛЮЧИЧНЫЙ КАТЕТЕР (ПОРТ ДЛЯ КАТЕТЕРА) СИСТЕМА ДЛЯ ВВЕДЕНИЯ ВЕЩЕСТВ В ПОДКЛЮЧИЧНЫЙ КАТЕТЕР (ПОРТ ДЛЯ КАТЕТЕРА) Онкологическим больным часто приходится пунктировать и катетеризировать центральные и периферические вены для проведения химиотерапии, парентерального питания или взятия крови для исследования. У многих пациентов после многократного повторения данных процедур вены на руках ввиду потери проходимости становятся непригодными к дальнейшему использованию. В таких случаях может быть эффективным использование системы «порт для катетера» (ПДК). Онкологическим больным часто приходится пунктировать и катетеризировать центральные и периферические вены для проведения химиотерапии, парентерального питания или взятия крови для исследования. У многих пациентов после многократного повторения данных процедур вены на руках ввиду потери проходимости становятся непригодными к дальнейшему использованию. В таких случаях может быть эффективным использование системы «порт для катетера» (ПДК). |
