Билет. Билет 1 Задача 2
 Скачать 149 Kb. Скачать 149 Kb.
|
|
Задача №2 Бригада “Скорой помощи” вызвана на дом к женщине 30 лет, которая жалуется на повышение температуры до 390 в течение 5 дней, слабость, потливость, боль и тяжесть в правой половине грудной клетки, кашель с небольшим количеством мокроты, одышку. Объективно: пациентка из-за одышки вынуждена сидеть. Правая половина грудной клетки отстает в акте дыхания, здесь же резко ослаблено голосовое дрожание. Перкуторный звук резко укорочен. При аускультации справа в средних отделах легкого выслушивается резко ослабленное дыхание, а в нижних отделах дыхание не определяется. Пульс 110 уд./мин. АД 90/60 мм рт.ст. Задания 1. Определите неотложное состояние, развившееся у пациентки. 2. Составьте алгоритм оказания неотложной помощи и обоснуйте каждый этап. 3. Расскажите технику проведения плевральной пункции. Эталон ответа: 1. Эксудативный плеврит. 2. Алгоритм оказания неотложной помощи: · оценить состояние пациентки для определения лечебной тактики; · придать пациентке удобное положение сидя, чтобы облегчить дыхание; · обеспечьте ингаляцию кислорода для уменьшения гипоксии; · ввести для купирования болевого синдрома, лечения лихорадки: - вольтарен 3 мл в/м., реопирин 5 мл в/м, или кеторол 1 мл. в/м; · для повышения АД ввести: 1) кофеин 10% раствор 1-2 мл п/к; - кордиамин 2 мл п/к; - или мезатон 1% раствор 0,5-1 мл п/к или в/м; 2) преднизолон 35 2 мл. в/в струйно; 3) инфузия солевых растворов в/в. · контроль АД, PS для оценки состояния пациентки; · транспортировать пациентку в пульмонологическое отделение ЛПУ. 3.Пункцию плевры осуществляют с целью удаления либо экссудата, либо воздуха при пневмотораксе. В первом случае местом для пункции плевральной полости являются седьмое или восьмое межреберье между лопаточной и средней подмышечной линиями. Выше этого уровня пункция полости плевры нецелесообразна, так как в этом случае игла может оказаться выше уровня жидкости, при пункции ниже существует опасность повреждения органов полости живота (печени). Кзади от лопаточной линии и кпереди от средней подмышечной линии межрёберный сосудисто-нервный пучок выходит из-под края ребра и может быть повреждён. Воздух удаляют, проводя пункцию плевральной полости во втором или третьем межреберье по среднеключичной линии. И в том, и в другом случае иглу вкалывают по верхнему краю нижележащего ребра. Чаще всего пункцию плевральной полости проводят в положении больного сидя, его голова и туловище должны быть наклонены вперед, а плечо на стороне пункции отведено вверх и вперед. После анестезии кожи (лимонная корочка) в точке намеченного прокола инфильтрируют все ткани межреберья, ориентируясь на верхний край ребра. Кожу в точке пункции слегка сдвигают и фиксируют указательным пальцем левой руки, чтобы после извлечения иглы образовался извитой канал в мягких тканях грудной стенки. Длинной иглой (длина 8—12 см, диаметр не менее 1 мм), соединенной с шприцем через резиновую трубочку длиной около 10 см, прокалывают кожу в намеченной точке, а затем плавно продвигают ее через мягкие ткани межреберья до ощущения свободной полости. После прокола плевры оттягивают поршень шприца для заполнения его экссудатом. Перед отсоединением шприца для его опорожнения от экссудата накладывают зажим на резиновую трубку, чтобы в плевральную полость не проник воздух. Билет №29 Вы работаете фельдшером на базе отдыха без врача. К Вам обратился мужчина с жалобами на выра женные боли в верхних отделах живота тупого опоясывающего характера. Беспокоит мучительная неукро тимая рвота, не приносящая облегчения. Болен около суток после обильного застолья с употреблением ал когольных напитков. Объективно: состояние средней тяжести, температура тела 36,6 °С. Кожа бледная, язык обложен белым налетом. Пульс 108 ударов в минуту, АД 100 на 70 мм.рт.ст. Живот умеренно вздут в верхнем отделе, бо лезнен при глубокой пальпации в эпигастрии, мягкий, симптом Щеткина- Блюмберга отрицателен. Задания. 1. Сформулируйте и обоснуйте предположительный диагноз. 2. Расскажите об объеме доврачебной помощи и правилах транспортировки по назначению. 3 Уложите бикс в белье Эталон ответа I. Диагноз: острый панкреатит. Заключение основано на данных анамнеза: - выраженных болей опоясывающего тупого характера; - мучительной неукротимой рвоты, не приносящей облегчения. Характерным провоцирующим фактором возникновения данного заболевания послужило обильное за столье. Употреблявшийся алкоголь является одним из токсикоалергических причинных факторов в возник новении острого панкреатита. Кроме того, заключение основано на данных объективного исследования — живот мягкий, болезнен при пальпации в проекции поджелудочной железы, также свидетельствует об остром панкреатите 2 . Доврачебная помощь Острый панкреатит — заболевание, при котором показана госпитализация в отделение неотложной хи рургии. Доврачебная помощь заключается в транспортировке больного в стационар в положении лежа на спине. Предварительно на эпигастральную область положить пузырь со льдом, ввести назогастральный зонд. 3 Последовательность действий при укладке биксов
ЗАДАЧА 2 Пациенту, 35 лет, назначено амбулаторное лечение ампициллином на фельдшерско-акушерском пункте. Через несколько минут после в/м введения ампициллина пациент стал жаловаться на общую слабость, прилив крови к лицу (“как бы обдало жаром”), головную боль, нарушение зрения , чувство тяжести за грудиной. Состояние тяжелое. Бледность кожи с цианозом, обильная потливость. Глухие тоны сердца. Нитевидный пульс 120 уд./мин. АД 80/50 мм рт.ст. ЧДД 28 в мин. Одышка экспираторного характера. Задания 1. Определите неотложное состояние, развившееся у пациента.
1. Анафилактический шок. 2. Алгоритм оказания неотложной помощи: прекратить введение препарата для прекращения дальнейшего поступления аллергена в организм; обколоть место инъекции препарата 0,3-0,5 мл 0,1% раствора адреналина в 3-5 мл 0,9% раствора хлорида натрия, положить холод для уменьшения всасывания; уложить пациента на спину в положение по Тренделенбургу для улучшения кровоснабжения головного мозга; ввести 0,3-0,5-1 мл 0,1% раствора адреналина (в/в капельно в разведении 2,5 мкг/мл со скоростью 20-60 капель в мин., в/м или п/к) или 0,2% раствор норадреналина в половинной дозе в/в капельно в качестве кардиотонического вазоконстрикторного и бронходилятационного средства; ввести метилпреднизолон в дозе 1-50 мг/кг в зависимости от степени тяжести шока для восстановления капиллярного кровотока, стабилизации мембраны, предупреждения затяжного течения шока, устранения отека легких; обеспечить проведение ингаляции увлажненным кислородом для устранения гипоксии; наладить в/в инфузию плазмозаменителей (рео- и полиглюкина, альбумина из расчета 1-4 мл/кг в первые 10 мин.) для увеличения объема циркулирующей крови; ввести десенсибилизирующие средства (дипразин, тавегил, супрастин в дозе 1-2 мг/кг в/в или в/м, циметадин 2 мл 10% раствора в/м) для уменьшения связывания гистамина с незанятыми гистаминовыми рецепторами; ввести 20 мл 2,4% раствора эуфиллина в течение 15-20 мин. при сохранении стойкого бронхоспазма при стабильной гемодинамике; осуществлять контроль за пульсом, АД для оценки состояния пациента; госпитализировать пациента в виду опасности повторного снижения АД. 3 Выполнение процедуры
Окончание процедуры
Билет №30 В ФАП обратился мужчина 30 лет, военный, курильщик с 20 -летним стажем, с жалобами на переме жающуюся хромоту: через 100 метров он вынужден останавливаться из-за болей в икроножных мышцах. Считает себя больным полгода, когда появилась перемежающаяся хромота через 400м. Месяц назад появи лись боли в I пальце правой стопы, затем на пальце появилась глубокая некротическая язва. Голени больно го имеют мраморную окраску, дистальные части стоп багрово-синюшного цвета. Ногти сухие и ломкие. Пульс на артериях стопы отсутствует, на подколенных артериях ослаблен. Задания
Эталон ответов. 1. Диагноз. Хроническая артериальная недостаточность. Облитерирушщий эндартериит. Стадия 111- де- компенсации кровообращения и трофических расстройств. Диагноз установлен на основании следующих анамнестических данных: во- первых,возраст больного-30 лет, пол больного (мужчина), во-вторых, факт курения в течение 20 лет, что является провоцирующим фактором заболевания, в - третьих, профессия больного, которая подразумевает возможное переохлаждение (стоп) нижних конечностей и психическое перенапряжение. Жалобы больного на перемежающуюся хромоту, наличие язвы на I пальце стопы, мраморная окраска голеней и синюшно -багровая окраска стоп, сухие ломкие ногти, а главное, отсутствие пульса на артериях стопы и ослабление его на подколенных артериях, указывают на то, что больной страдает облитерирующим эндартериитом III стадии- стадии декомпенсации кровообращения и трофических расстройств. 2 Больному в условиях ФАП производится перевязка гнойной раны (язвы) I пальца правой стопы с уче том фазы течения раневого процесса. Принимая во внимание условие задачи, — " некротическая язва", це лесообразно применение препаратов химической некрэктомии: протеолитических ферментов (химопсина, трипсина). Фельдшер выписывает направление в стационар, куда больной направляется сам. 3. ЧЕРЕПАШЬЯ ПОВЯЗКА При повреждениях суставных элементов колена или областей, расположенных рядом с суставов, целесообразно наложение черепашьей повязки. Накладываться черепашья повязка на коленный сустав может двумя способами:
КАК НАКЛАДЫВАЕТСЯ СХОДЯЩАЯСЯ ПОВЯЗКА? Для этой повязки могут применяться как марлевые, так и эластичные бинты. Сходящаяся перевязка необходима для иммобилизации сустава при внутрисуставных повреждениях или при нарушении целостности кожных или мягких покровов непосредственно на поверхности сустава. Если имеются открытые раны, для перевязки применяют стерильные бинты. При этом руки необходимо тщательно вымыть и проводить все манипуляции в одноразовых перчатках. Эти способы помогут предотвратить попадание микробов в открытую рану. Сама сходящаяся перевязка проводится по следующей схеме:
После перевязки необходимо проверить плотность и правильность бинтования. Задача №2 На ФАП обратился больной, 37 лет, с жалобами на тошноту, рвоту, жидкий стул 1 раз, слабость, сухость во рту, головокружение, нарушение зрения. Болен 2-й день. Общее состояние больного средней тяжести, температура тела 37,1°С, в легких дыхание везикулярное, пульс 76 уд/мин, ритмичный, АД 110/70, язык слегка обложен, суховат, живот мягкий, умеренно вздут, болезненный в эпигастрии. Голос имеет гнусавый оттенок. Поперхивается при глотании, выявлено ухудшение зрения, опущение век. Эпиданамнез: за 7-8 часов до заболевания ел маринованные консервированные грибы домашнего приготовления. Головокружение и сухость во рту отмечала и жена, которая съела 1 грибок. Задания 1. Сформулируйте и обоснуйте предположительный диагноз. 2 Лечения Эталон ответов
2 Главная задача на догоспитальном этапе в максимально ранние сроки вывести из организма пострадавшего экзотоксин. При подозрении на ботулизм необходимо: а) промыть больному желудок 2 % раствором соды до чистых промывных вод (через зонд), поставить сифонную клизму 2,5 % раствором соды; б) провести забор проб на бактериологическое исследование (при промывании желудка первые 200 мл воды вводятся без соды, т.к. токсин ботулизма разрушается в щелочной среде.. в) срочная госпитализация в инфекционный специализированный стационар, где будет введена противоботулиническая сыворотка; г) подать экстренное извещение. Билет №31 Повар заводской столовой поскользнулся, опрокинул кастрюлю с кипятком на ноги. Тут же вызвали фельдшера здравпункта. Общее состояние пострадавшего удовлетворительное, АД 120/80 мм рт. ст., пульс 90 уд. в 1 мин. Больной жалуется на жгучие боли в обеих ногах. Пострадавший был в шортах, без носков, на ногах шлепанцы с узкой перекладиной сверху. При осмотре: в области передних поверхностей обеих голе-ней обширные пузыри с прозрачным содержимым, такие же пузыри на тыльной стороне стоп. между пузы-рями небольшие участки гиперемированной кожи. Задание: 1Сформулируйте и обоснуйте предварительный диагноз. 2Расскажите о методах определения площади ожоговой поверхности и причинах развития ожоговой болезни. Составьте и аргументируйте алгоритм оказания неотложной помощи.:3наложить повязку на голеностопный сустав крестообразную. Эталон ответов. 1.Диагноз. Термический ожог 2 ой степени обеих голеней и стоп. Диагноз поставлен на основании анамнеза (опрокинута кастрюля с кипятком) и осмотра: в области пе-редней поверхности обеих голеней и тыльных поверхностей обеих стоп обширные пузыри (практически вся указанная поверхность покрыта тотальным пузырем), содержимое пузырей празрачное. Показатели пульса и давления у больного неплохие, то есть в момент осмотра нет пока данных, говорящих о развитии шока, однако, нельзя забывать, что эректильная фаза при термической травме длительная. 2. Площадь ожога может быть определена методом " девяток". Голень и стопа составляют 9% поверхности тела, передняя поверхность одной голени и тыла одной сто-пы = 4,5%, а у нашего больного поражены передние поверхности обеих голеней и тыл обеих стоп, значит, площадь поражения составляет 9%. Можно использовать и метод ладони, площадь ладони составляет 1-1,2 % (следует иметь в виду ладонь больного). Есть таблица Постникова, в который указаны отделы тела, пло-щадь их в процентах и квадратных сантиметрах. 2 Алгоритм оказания неотложной помощи: Охлаждение обожженной поверхности. Введение анальгетиков, нейролептиков, антигистаминнных препаратов, сердечных по показаниям. Наложение асептической повязки. Транспортировка на носилках в отделение неотложной хирургии машиной скорой помощи. Внутривенное введение жидкости во время транспортировки в больницу. Можно применить аутоаналь-гезию. Больного с ожогами нельзя охлаждать. Местно в участках, пораженных термическим фактором, иногда рекомендуют охлаждение (например, полить холодной водой). Введение анальгетиков, нейролептиков, антигистаминных препаратов, сердечных гликозидов- это и профилактика и борьба с шоком. Асептическая повязка защищает от инфицирования. Транспортировка на носилках, так как движения причинят боль, а болевой фактор- одна из причин возмож-ного развития шока. По пути следования в больницу целесообразно прибегнуть при больших поражениях к аутоанальгезии (например, применить закись азота с кислородом) и внутривенному введению кровезамени-телей. Лечебная программа В условиях больницы будет произведена первичная хирургическая обработка (ПХО) ожоговой поверх-ности, если больной поступает в состоянии шока, то сначала проводятся противошоковые мероприятия, а к ПХО раневой поверхности приступают после нормализации показателей гемодинамики и дыхания. В тех случаях, когда у пострадавшего нет признаков шока, к ПХО приступают сразу. ПХО при обширных ожогах производится под анестезией, предпочтительно внутривенной (калипсол, сомбревин). Окружность ожога обрабатывают этиловым спиртом, поверхность ожога орошают раствором фурацилина, антибиотиков. Отслоенный эпидермис удаляют и выбирают один из методов местного лечения- открытый или закрытый (под повязкой). При глубоких обширных ожогах в процессе лечения прибегают к кожной пластике. Общее лечение проводится по показаниям (антибиотики, сердечные средства, витамины, инфузионная терапия, предпочтительно препаратами, содержащими белок и т.д). Обязателен контроль диуреза. Повторные лабораторные анализы крови и мочи. Профилактика столбняка обязательна. Если нет документов о ранее проведенной иммунизации, то вводят 3000 АЕ противостолбнячной сыво-ротки дробно и 1 мл столбнячного анатоксина, затем через 3 недели вводят 1,5 мл анатоксина и через 3 не-дели вновь 1,5 мл столбнячного анатоксина. Если пациент был иммунизирован (есть подтверждающие документы), то поступают согласно инструк-ции. 3 Техника 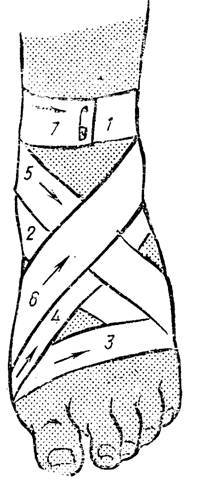 Повязка Нужно взять эластичный бинт и обмотать его 3 раза вокруг голени, очень важно, чтобы бинт ложился ровно и не морщился, не стоит слишком сильно перетягивать голень; После этого необходимо отвести бинт к внешней стороне стопы и заложить конец бинта, сильно натягивать нельзя; Затем нужно накладывать бинт через внутреннюю сторону стопы, оборачивая его не сколько раз и отводя обратно к внешней стороне; Далее нужно повторить несколько раз обороты, не сильно перетягивая бинт, в конце зафиксировать повязку специальными зажимами. Снимать повязку необходимо аккуратно, сначала отстегивают зажимы, после чего нужно медленно размотать бинт в обратном порядке, торопиться и срывать бинт резко не стоит. Хранить бинт нужно в свернутом виде в сухом и прохладном месте. Стирают его обычно каждый 5 дней или по мере загрязнения. Очень важно правильно проводить чистку, чтобы материал не испортился. Стирают его исключительно руками с использованием обычного мыла, сильно выкручивать ткань нельзя, иначе она деформируется, нужно бинт слегка отжать и разложить на чистую ткань, в подвешенном состоянии сушить нельзя. |
