Большая часть информации была взята с мудла, часть инфы со студенческих сайтов типо студфайл, студопения и сайтов с презентациями.
 Скачать 2.06 Mb. Скачать 2.06 Mb.
|
|
Дрожание (тремор)– самый частый вид гиперкинеза, различный по амплитуде, темпу, локализации. Тремор может быть: интенционным - резко усиливается или возникает при выполнении целенаправленных действий, статическим - в покое, при движениях не усиливается Патогенез: повышение активности адренергической системы и снижение активности холинэргической системы. Дифференциальный диагноз проводят с неврогенным тремором, тремором возникающим при экзо-, эндогенных интоксикациях, паркинсоническим тремором (возникает в покое), мозжечковым тремором (возникает при выполнении активных движений называется интенционное дрожание). Эссенциальный тремор наследуется по аутосомно-доминантному типу, имеет семейный характер, но может быть спорадический. Синильный тремор наблюдается у пожилых людей. Лечение: применяют β-адреноблокаторы (анаприлин, атенолол, обзидан, пропранолол). При наличии противопоказаний к назначению β-адреноблокаторов назначают противосудорожные препараты (клоназепам) и транквилизаторы бензодиазепинового ряда. Хореический гиперкинез (хорея)- быстрые сокращения различных групп мышц лица, туловища и конечностей,характеризуется беспорядочными непроизвольными движениями, часто напоминает гримасы, может возникать в различных частях тела, как в покое, так и при выполнении произвольных движений. Характерно снижение мышечного тонуса. Патогенез: происходит поражение полосатого тела, что приводит к усилению дофаминэргической и подавлению холинэргической системы базальных ганглиев. Хореический гиперкинез может быть самостоятельной болезнью(хорея Гентингтона, наследующаяся по аутосомно-доминантному типу, возникающая после 40 лет, сопровождающаяся деменцией) и симптоматическим проявлением при других заболеваниях нервной системы: малая хорея у детей при ревматизме, хорея при тонзилогенной интоксикации, синильная хорея у пожилых людей при сосудистых заболеваниях, хорея при отравлении угарным газом, хорея после перенесенного энцефалита. Лечение: производные бутирофенонов (галоперидол в малых дозах) тормозят дофаминэргическую передачу, и являются блокаторами дофаминовых рецепторов; центральные симпатолитики (резерпин, аминазин) применяют малыми курсами, во избежание осложнений; лечение основного заболевания в случае, если хорея является симптомом; седативные, транквилизаторы. Атетозхарактеризуется медленными червеобразными движениями, преимущественно в дистальных отделах рук, связан с периодически наступающими мышечными спазмами, которые могут захватывать лицо, язык, возникает в покое и при произвольных движениях. Атетоз возникает чаще вследствие перинатального повреждения полосатого тела. Встречается при детском церебральном параличе. Лечение: нейролептики (галоперидол); миорелаксанты (баклофен); лечение основного заболевания. Торсионная дистония –пассивные вращательные движения туловища и проксимальных отделов конечностей, усиливающиеся при активных движениях. Происходит неправильное распределение тонуса мышц туловища и конечностей, при ходьбе и движениях в туловище и конечностях появляются штопорообразные насильственные движения, напоминающие поворот вокруг оси. Торзионно-дистонические явления могут ограничиваться частью мышечной системы, проявляются локально: спастическая кривошея – спастическое сокращение мышц шейной области, приводящее к непроизвольному повороту и наклону головы (чаще вовлекается грудино-ключично-сосцевидная и трапециевидная мышца); может быть самостоятельным заболеванием или синдромом при воспалительных заболеваниях, инфекционной, сосудистой патологии (это вторичные, симптоматические), так же могут быть после перенесенного энцефалита, являться последствием родовой травмы, интоксикаций; писчий спазм; лицевой параспазм (блефароспазм) и гемиспазм; оромандибулярная дистония (тризм, гримасы, открывание рта); сенильная орофациальная дискинезия (чмоканье, высовывание языка, облизывание губ). Первичные (наследственные) торсионные дистонии: гепатоцеребральная дистрофия (наследуется по аутосомно-доминантному или аутосомно-рецессивному типу). Лечение: при ригидной форме применяют дофаминсодержащие препараты (L-ДОПА), холинолитики; при гиперкинетической форме применяют нейролептики (галоперидол), холинолитики. Лечение локальных форм:клоназепам (бензодиазепины), введение ботокса (ботулотоксин) в спазмированные мышцы. Миоклонии –беспорядочные сокращения различных мышечных групп в области конечностей, туловища, лица. Могут быть физиологическими (вздрагивание при засыпании) и эпилептического происхождения (при детской и подростковой эпилепсии – миоклонические абсансы, миоклонус-эпилепсия). Миоклонии могут быть семейные и спорадические. Ночные миоклонии наблюдаются у лиц с бессонницей; симптоматические миоклонии – при дисметаболических энцефалопатиях. Патогенез: возникновение миоклоний связывают с дефицитом серотонинергических систем ядер шва мозгового ствола или поражением оливо-рубро-дентальной системы (красное ядро, нижняя олива, зубчатое ядро мозжечка). Лечение: при любой форме применяют клоназепам, вальпроаты (депакин, конвулекс, антелепсин). 6) Гемибаллизм–редкий тип гиперкинеза, чаще возникающий с одной стороны. Характеризуется быстрыми сокращениями проксимальных групп мышц конечностей с элементами вращения туловища, возникновением мощного, броскового движения. Возникает вследствие поражения субталамического тела Льюиса на противоположной стороне. 7) Тики–быстрые непроизвольные сокращения мышц лица (чаще круговой мышцы глаза, рта). В отличие от тиков при неврозах, тики экстрапирамидного генеза постоянные, стереотипные (подмигивание, нахмуривание бровей, наморщивание лба, вокальные феномены). Возможно возникновение идиопатических (психогенных) тиков у детей. Генерализованный идиопатический тик у детей, наследующийся по аутосомно-доминантному типу называется болезнь Жиля–де ля Туретта (к тикам присоединяются вокализация, неприличные жесты, звуки). Лечение: нейролептики (галоперидол) при синдроме Жиля–де ля Туретта; седативные средства; транквилизаторы; нейролептики. 9) Лицеой гемиспаз Геморрагический инсульт. Этиология в детском возрасте. Клиника. Диагностика. Лечение.(из лекции сериковой) Инсульт (цереброваскулярный удар) – острое нарушение мозгового кровообращения, длящееся 24 ч и более и сопровождающееся развитием стойких симптомов поражения центральной нервной системы (ЦНС) Геморрагический инсульт (внутримозговые кровоизлияния), возникающий в результате разрыва стенки мозгового сосуда (реже в результате диапедезного просачивания крови из сосуда в мозговую ткань), то бишь ГИ - результат кровоизлияния. Этиология инсульта у новорожденных -Геморрагические инсульты ассоциированы со стремительными родами, низкой массой тела при рождении, разрывами артериальных аневризм и АВМ Этиология инсульта у дошкольников -Геморрагические инсульты ассоциированы с разрывами артериальных аневризм и АВМ, васкулитами (инфекционными, аутоиммунными, медикаментозными), заболеваниями крови (гемофилия, болезнь Верльгофа и др.) 9Этиология инсульта у детей старшего возраста и подростков -Геморрагические инсульты ассоциированы с разрывами артериальных аневризм и АВМ, васкулитами (инфекционными, аутоиммунными, медикаментозными), заболеваниями крови (гемофилия, болезнь Верльгофа и др.) + наркомании (кокаин, амфитемин и пр.) Патогенетическая систематизация геморрагического инсульта Паренхиматозное кровоизлияние -внутримозговое. Субарахноидальное кровоизлияние. Субарахноидально-паренхиматозное и паренхиматозно-субарахноидальное кровоизлияние. Вентрикулярное и паренхиматозновентрикулярное кровоизлияние КЛИНИКА общая: Цианоз Багровый оттенок кожи Повышение АД Систолический шум над верхушкой сердца Лейкоцитоз Снижение вязкости крови, гематокрита, коагулирующих свойств крови Кровянистая цереброспинальная жидкость НАрушение дыхания При осложнениях отеком мозга - сдавление среднего мозга приводит к глазодвигательным нарушениям, ствола мозга - нарушение дыхания, сс деятельности и наступает смертельный исход Субарахноидальное кровоизлияние - Разрыв аневризм виллизиева круга Клинические проявления субарахноидаьлного кровоизлияния у детей до 2лет Острое (реже подострое) начало заболевания среди «полного здоровья» Нарушения поведения: беспокойство, возбуждение или вялость «Мозговой крик» Выбухающий большой родничок, расхождение швов черепа. Снижение аппетита Рвота Судороги Угнетение уровня сознания Очаговая симптоматика Преретинальные и ретинальные кровоизлияния Геморрагический шок Клинические проявления субарахноидаьлного кровоизлияния у детей старше 2лет Острое начало заболевания среди «полного здоровья» Интенсивная головная боль Тошнота, рвота Менингеальный синдром Угнетение сознания Судороги Очаговая симптоматика Неадекватное поведение Внутримозговое кровоизлияние Подобно пациентам с ишемическим инсультом больные с внутримозговым кровоизлиянием имеют острое начало и очаговую неврологическую симптоматику. При этом более часты общемозговые симптомы (нарушения сознания, головная боль, головокружения). Паренхиматозное кровоизлияние Кровоизлияние в скорлупу: клинически часто невозможно отличить от окклюзии СМА: для обоих состояний характерны: контралатеральная гемиплегия и гемианестезия, контралатеральная гомонимная гемианопсия, афазия (при поражении доминантного полушария) или пространственная гемиагнозия и анозогнозия (при поражении недоминантного полушария). При кровоизлиянии обычно более грубо нарушено сознание. При обширных геморрагиях возможны кома и вклинение. Кровоизлияние в таламус вызывает контрлатеральные гемипарез и гемианестезию (чувствительные расстройства более выражены, чем двигательные), глазодвигательные расстройства (ограничение взора вверх, косоглазие, при котором один глаз смотрит вверх и наружу, а другой – вниз и внутрь; возможно содружественное отклонение глаз в сторону от очага поражения). Кровоизлияние в мост характеризуется ранним развитием комы, резким сужением зрачков, двусторонней децеребрационной ригидностью. Для кровоизлияния в мозжечок характерны внезапное головокружение и рвота в сочетании с атаксией, признаки сдавления ипсилатеральной части моста (контрлатеральный парез взора, ипсилатеральная слабость мимических мышц, ипсилатеральное ослабление роговичного рефлекса 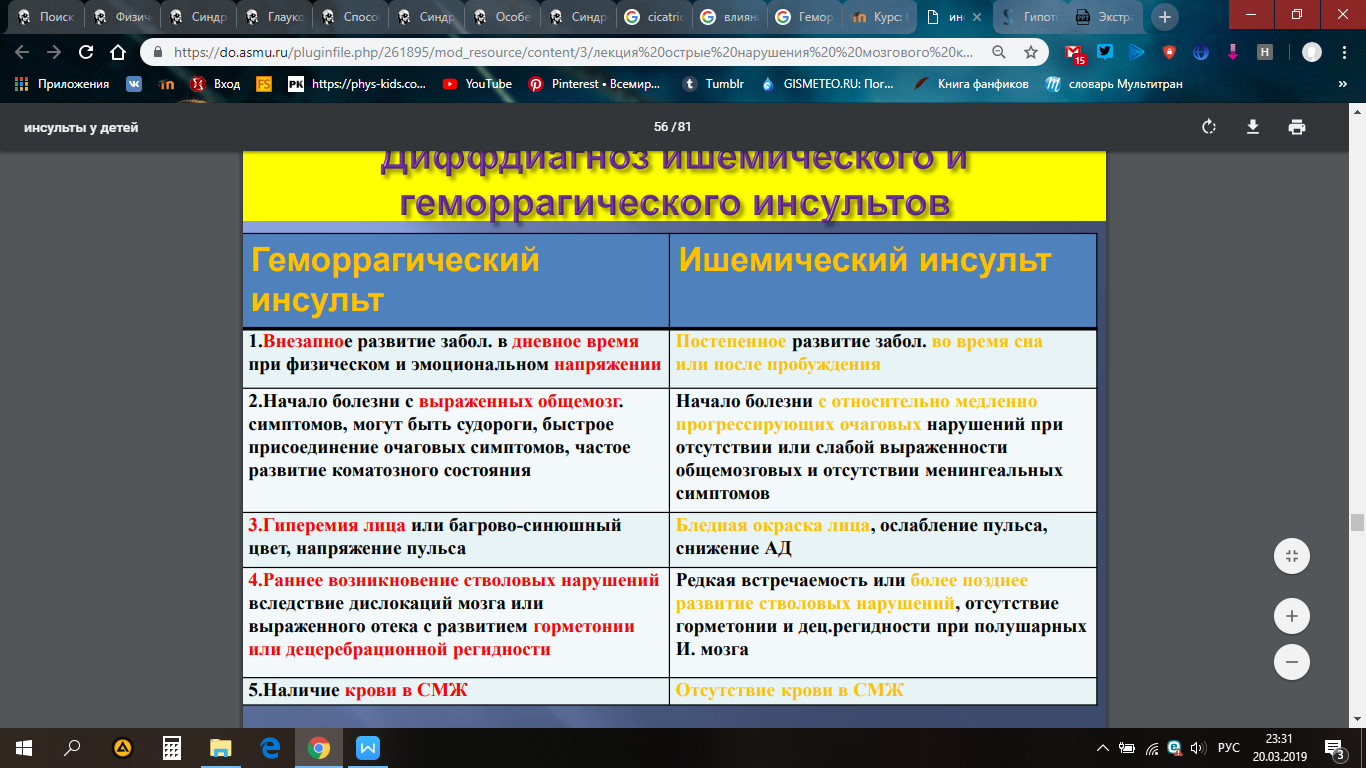 Клинические особенности инфарктов мозга у детей - преимущественно полушарные очаги в зоне смежной васкуляризации и бассейнах «конечного луга» - небольшая величина зон ишемии - множественные очаги - преобладание очагового дефицита над общемозговыми нарушениями - обратимый неврологический дефицит («малый инсульт») в большинстве случаев - высокая компенсация функций - у 35/40% процентов детей до сосудистых мозговых катастроф наблюдается субфебрилитет «неясной» этиологии - экстрацеребральный (нередко системные соматические) причины инсультов у детей преобладают на подобными причиными у взрослых План диагностики церебрального инсульта у детей Первый этап - выполняется в пределах первых 48 часов от начала заболевания Нейровизуализация - КТ - подтверждение факта налиция инсульта - МРТ головного мозга - Нейросонография Ликвородиагностика - люмбальная пункция Исследование крови - ОАК - Коагулограмма - БАК ( глюкоза, мочевина и креатинин) - Антинуклеарные антитела Исследование мочи - Анализ мочи - обязательный скрининг на заболевания мочевыделительной системы, выявление лейкоцитурии, гематурии, протеинурии, глюкозурии, выполняется немедленно. - Скрининг лекарств (наркотиков) в моче Инструментальные методы - Рентгенография грудной клетки - Мониторинг электрокардиограммы - при подозрении на нарушение сердечного ритма. - Визуализация структур глазного дна – застойные диски зрительных нервов. Второй этап - выполняется в течении первой недели заболевания Нейровизуализация и электрофизиологическое исследование - Транскраниальная и/или каротидная доплерография (дуплексное сканирование - Магнитно-резонансная ангиография - Электроэнцефалография Электрофизиологическое исследование сердца - Эхокардиография (трансторакальная) - Холтеровское мониторирование - выявление нарушений сердечного ритма. Оценка гиперкоагуляции (консультация гематолога). Выполняется при наличии подтвержденных на коагулограмме нарушений гемостаза в виде гиперкоагуляции. Антитромбин III. - Протеин C (активность и антиген). - Протеин S. Иммуногенетическое исследование - Мутация фактора V (Лейдена) - Мутация гена протромбина - Мутация гена метилентетрагидрофолатредуктазы - Антифосфолипидные антитела и антикардиолипиновые антитела (АФС) - Волчаночный антикоагулянт - Ревматоидный фактор. - Профиль системы комплемента. Скрининг на инфекционное поражение - Реакция Вассермана - Посев крови на стерильность Исследование крови - Аминокислоты сыворотки крови – диагностика аминоацидопатий - Лактат/пируват при синдроме MELAS. - Аммиак – нарушений функции почек, печени. - Липидный профиль (ХС, ТГ, ЛПОНП, ЛПВП) - диагностика наследственных гиперхолестеринемий. Ликвородиагностика - Цереброспинальная жидкость Скрининг на органические аминоацидурии - Органические кислоты в моче (гомоцистеин) Третий этап - выполняется на восстановительном этапе заболевания Скрининг на инфекционное поражение - Вирус иммунодефицита человека - Титр антител к бореллиям (Лайм – антитела) - Титр к микоплазме - Титр к мононуклеозу (болезни кошачей царапины) Исследование сердца 1) Кардиальная магнитно-резонансная томография 2) Трансэзофагеальная Диагностика синдрома MELAS - Мышечная биопсия (синдром рваных красных волокон) - ДНК-диагностика синдрома MELAS НейровизуализациЯ - Трансфеморальная церебральная ангиография Диагностика протромботической направленности гемостаза - Гомоцистеин сыворотки крови после нагрузки метионином - диагностика гипергомоцистеинемии Общие принципы лечения геморрагического инсульта Основы базисной терапии при геморрагических ОНМК имеют некоторые особенности. 1. Регуляция функции сердечно-сосудистой системы: - при гипертонических кровоизлияниях оптимизация АД имеет патогенетическое значение, - в ряде случаев больные нуждаются в проведении длительной управляемой артериальной гипотензии. Средством выбора для данного метода лечения является нитропруссид натрия, который вводится через инфузомат при непрерывном мониторинге АД. 2. Мероприятия, направленные на уменьшение отека головного мозга: лазикс в/в в 1-3 мг/кг/с, при недостат.; гипотермию головы (локальную); оксибутират натрия, нейролептики; применение мембраностабилизаторов (дексазон по 4-8 мг в/м 4 раза в сутки), 3-5 дня с быстрой отменой - гипервентиляция, - применение нейропротекторов, - восстановление и поддержание гомеостаза, - хирургические методы - удаление гематомы, вентрикулярное дренирование, декомпрессия. Нейропротекция Мероприятия по профилактике и лечению соматических осложнений: ДВС-синдром, флеботромбозы и тромбоэмболии легочной артерии (использование гемангиокорректоров - антиагреганты, антикоагулянты, низкомолекулярные декстраны). Решение об антикоагулянтной терапии должно быть принято консилиумом с участием терапевта - гематолога. |
