Цитологическое исследование слюны
 Скачать 45.73 Mb. Скачать 45.73 Mb.
|
|
Схема патогенетического лечения тромбофлебитов челюстно- лицевой области состоит из следующих этапов 1. При появлении первых признаков этого заболевания необходима обязательная госпитализация больных и помещение их в палату интенсивной терапии Из очага воспаления берут экссудат (для выявления чувствительности патогенной микрофлоры к антибиотикам) и кровь из вены (для определения показателей коагулограммы и наличия бактериемии) 2. По наличию отягощающего воспалительный процесс фона, определяют степень веро-яшости развития осложнения, изучают функциональную активность нейтрофильных грануло-цитов периферической крови (фагоцитарную активность, НСТ- тест, активность ЩФ и КФ, гликогена. пероксидазы) и выявляют характер и степень микробной сенсибилизации организма 330 121 Тромбофлебит (кожные пробы с аллергенами, показатель повреждения нейтрофильных лейкоцитов, реакция бластной трансформации лимфоцитов и торможения миграции макрофагоцитов, а также другие тесты). 3. Проводят катетеризацию наружной сонной артерии через поверхностную височную артерию. Операция является доступной, безопасной и легковыполнимой. П.Я. Шимченко и С.В Можаева (1981) указывают, что эффективность лечения больных с помощью метода непрерывной интракаротидной инфузии во многом зависит от соблюдения следующих требований. а) когда в воспалительный процесс одновременно вовлечено более двух глубоких анатомических областей или имеются тромбозы вен лица, катетер обязательно должен быть установлен в наружной сонной артерии на уровне позвонков С; -С з: б) при распространении инфекционного процесса на вещество и оболочки головного мозга катетер устанавливают в общей сонной артерии то есть на уровне позвонков Сд -Се , в) катетер должен проходить без излишних усилий; г) введение инфузата необходимо проводить с постоянной скоростью, которая не должна превышать 16-22 капель в 1 мин; д) инфузат должен состоять из изотонического раствора натрия хлорида, новокаина, антикоагулянтов (гепарина, фибринолизина) реополиглюкина и антибиотика, допустимого для внутриартериальных введений 4. Выполняют раннее рассечение гнойно- воспалительного инфильтрата, которое создает декомпрессию мягких тканей и предупреждает генерализацию инфекции. Из-за того, что гнойный очаг расположен поверхностно, провести активное промывание раны невозможно Рекомендуемая Багаутдиновой В. И. (1992. 1994) перевязка угловой вены лица при ее тромбозе (у внутреннего угла глаза) считаю неправильной, так как этим действием ухудшается состояние местных тканей, а вероятность развития тромбоза синусов головного мозга увеличивается в виду того, что доказано (А.С. Сресели.1945) о связи вен твердой мозговой оболочки с воспалительным процессом на лице не только по угловой вене, но также, и притом чаще, по анастомо-тическим венам (v. anastomotica facialis, расположенная на уровне альвеолярного края нижней челюсти, соединяет поверхностные и глубокие вены лица) 5. Для снижения интоксикации организма больному внутривенно (капельно) вводят 200-400 мл гемодеза, (неокомпенсан, неогемодез),500 мл 5% раствора глюкозы, антибиотики широкого спектра действия, диоксидин по 5,0 мл, контрикал по 10 000 - 20 000 ЕД, 1-4% раствор амидопирина, пипольфен или димедрол, витамины (аскорбиновая кислота и витамины |руппы В) По показаниям нужно назначать сердечно-сосудистые препараты. Для предотвращения перегрузки сердца необходимо осуществлять контроль за количеством вводимой жидкости и суточным диурезом (эти показатели должны соответствовать между собой). Суточная доза вводимых жидкостей определяется из расчета 50-70 мл на 1 кг массы тела больного и не должна превышать 3-4 л. 6. Тромбофлебит приводит к нарушению кислотно- основного равновесия в организме в сторону ацидоза, возникает дефицит натрия Поэтому больным назначают изотонический раствор натрия хлорида или 4% раствор бикарбоната натрия по 200-400 мл. Для усиления дезин-токсикационного эффекта нужно применять форсированный диурез (вводят 10-20% раствор маннита из расчета 1,5 г препарата на 1 кг массы тела). 7. Для борьбы с инфекцией вводят вначале антибиотики широкого спектра действия, а после идентификации микрофлоры и определения ее чувствительности назначают соответствующий противовоспалительный препарат. 8. Для предотвращения внутрисосудистого свертывания крови вводят внутривенно гепа-рин (под контролем свертывания крови) в дозе 2500-5000 ЕД через каждые 4-6 ч, а по достижении легкой гипокоагулемии переходят на внутримышечное введение препарата в тех же дозах и интервалах. 9. В целях стимуляции факторов иммунитета больному назначают введение гипериммун-ной антистафилококковой плазмы (4-6 мл на 1 кг массы тела через 1-2 суток в течение 8-10 дней), альбумина, плазмы с повышенным содержанием антител и др 10. При выраженной сенсибилизации организма к микробным аллергенам назначают неспецифическую гипосенсибилизирующую терапию. Применяют димедрол, пипольфен, супрас-тин, перновин, тавегил и др. Контролем эффективности проводимого лечения являются как клинические (термография, термометрия, ультразвуковая диагностика, компьютерная томография), так и лабораторные (функциональная диагностика нейтрофильных гранулоцитов крови, показатели выраженности сенсибилизации) методы обследования больных. При несвоевременной и неадекватной помощи больным с тромбофлебитом вен челюст-но- лицевой области воспалительный процесс очень быстро распространяется на внутричерепные венозные синусы. Это заболевание является тяжелейшим осложнением острых одон- 331 12 ОСЛОЖНЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИИ тогенных воспалительных процессов Прогноз при тромбофлебитах пещеристого синуса является неблагоприятным, а летальность при этом заболевании очень высокая и до недавнего времени достигала 50-75% (М.П. Осколкова, Т.К Супиев,1974). Высокая частота смертных случаев объясняется возникновением при тромбофлебитах таких грозных осложнений, как сепсис, гнойный менингит, менингоэнцефалит В последние годы появились сведения о снижении летальности при тромбофлебитах пещеристого синуса до 28% (Н.А. Груздев, 1978; С.И. Ярлыков, А. И Кладовщиков, 1980) и даже до 19% (А. И. Рукавишников, 1982). Учитывая тот факт, что летальность при тромбофлебитах синусов головного мозга все же остается на достаточно высоком уровне, необходимо большее внимание уделять профилактике, а также раннему выявлению и адекватному лечению гнойно- воспалительных заболеваний челюстно-лицевой области. 12.2. МЕДИАСТИНИТ В настоящее время, несмотря на большие достижения стоматологии в профилактике осложненных форм кариеса, число одонтогенных воспалительных процессов увеличивается, усугубляется тяжесть течения процесса, что нередко приводит к такому грозному осложнению как медиастинит Несмотря на достигнутые успехи в диагностике и лечении этого заболевания, летальность при нем остается высокой Результатами экспериментальных исследований. которые проведены Н.Г Поповым и В.Г. Коротаевым (1977), доказано, что распространение гноя при воспалительных процессах дна полости рта и шеи, происходящее по глубоким фасци-ально- клетчаточным пространствам шеи через превисцеральное пространство и сосудистые щели, связано с передним средостением, а через ретровисцеральное пространство - с задним средостением. Наблюдения Н.А. Груздева и соавторов (1984) свидетельствуют о существовании двух основных путей распространения гноя в переднее средостение В одном случае гной распространяется из заднего отдела окологлоточного пространства, идя по ходу сосудисто-нервного пучка шеи Во втором случае, при флегмоне дна полости рта или корня языка, в результате некроза мышц и клетчатки, гной преодолевает естественный барьер в области подъязычной кости и попадает в клетчаточное пространство между париетальным и висцеральным листками эндоцервикальной фасции шеи и вдоль трахеи. Через позадипищеводное и предпоз-воночное клетчаточное пространства гнойное содержимое может распространяться в заднее средостение (О.П Чудаков, А.И. Яковенко,1979). В условиях эксперимента прослежена реакция клетчатки средостения на развитие гнойных очагов в тканях дна полости рта и шеи по мере их нисходящего распространения (В.Г Ко-ротаев, Н Г Попов, 1981). Доказано, что клетчатка средостения при воспалительных процессах в околочелюстных тканях остается неизмененной или возникает ее коллатеральный отек. Без видимых клинических признаков медиастинита в клетчатке средостения возникают микроскопические изменения, характеризующиеся кровоизлияниями, микронекрозом, которые в зависимости от фазы развития воспалительного процесса могут прогрессировать или заканчиваться рассасыванием (рубцеванием). По мере распространения инфекционного процесса на органы шеи в клетчатке средостения определяются более грубые патологические изменения. Кратко хочу напомнить анатомические данные о средостении. Следует знать, что средостением называют пространство, расположенное между листками медиастинальной плевры, грудиной и грудным отделом позвоночника Средостение (условно) делится на переднее и заднее. а также на верхнее, среднее и нижнее Переднее средостение содержит вилочковую железу, сердце, трахею, восходящую часть и дугу аорты, верхнюю полую вену, легочные артерии и нервы, диафрагмальные вены и нервы Заднее - пищевод, грудной лимфатический проток, нижний отдел блуждающего нерва, непарная и полунепарная вены, нисходящая аорта Частота возникновения одонтогенного медиастинита колеблется от 0,3 до 1,79% (К.А Молчанова, Т В Степанова, 1971: Н.Г Попов.1971; Г.И. Осипов и соавт., А.М Сазонов и соавт., 1977:Н А Грачев,1980: А.А Кулаков и соавт.,1981, А.Г Шаргородский, 1985, А.М. Солнцев, А А.. Тимофеев, 1989). Летальность при этом заболевании составляет от 24 до 76% (Н.Г Попов,1963, 1971: Н.И. Яблонская и соавт., 1979; В.А. Киселев и соавт., 1983, А.М. Солнцев, А.А. Тимофеев, 1989) В большинстве случаев диагноз одонтогенного медиастинита устанавливают после смерти больного (И.Д. Шперлинг, 1963; Н.А. Грачев,1980; О.П. Чудаков и соавт., 1983). При неблагоприятных условиях каждый одонтогенный очаг воспаления, протекающий с вовлечением в процесс тканей дна полости рта и имеющий тенденцию к распространению вниз по клетчаточно-фасциальным пространствам шеи, может явиться причиной развития медиастинита. Для раз- 332 12 2 Медиастинит вития последнего имеются соответствующие патологоанатомические предпосылки, заключающиеся в морфологической структуре клетчатки средостения (В. Г. Коротаев, Н.Г. Попов, 1981). В практическом отношении для диагностики такого грозного осложнения, как медиасти-нит, весьма существенной представляется групповая систематизация признаков воспаления медиастинальной клетчатки. Различают общие нарушения и симптомы, причиной возникновения которых является сдавление органов, сосудов и нервов средостения, а также симптомы, выявляемые при физикальном исследовании больного, и рентгенологические признаки. Подозрение на одонтогенный медчастчнчт возникает в том случае, когда, несмотря на достаточное вскрытие и адекватное дренирование гнойного очага в челюстно- лицевой области или шеи, а также проводимую интенсивную противовоспалительную терапию, общее состояние больного ухудшается, повышается температура тела до 39-40° С. Пульс достигает 130-150 в 1 мин, он аритмичен, слабого наполнения и напряжения. Артериальное давление нормальное с учетом возраста и сопутствующих заболеваний больного. Могут появляться расстройства со стороны психической сферы (угнетение, апатия, спутанность сознания, а иногда и возбуждение). Для переднего медчастинчта характерно появление загрудинной боли, которая усиливается при поколачивании по грудине. Боль усиливается при запрокидывании головы (симптом Герке) или при смещении нервно-сосудистого пучка шеи кверху (симптом Иванова) Появляется пастозность в области грудины, припухлость и крепитация в яремной впадине. Наблюдается втягивание области яремной впадины при вдохе (югулярный симптом Равич-Щербо). У больного отмечается постоянное покашливание, которое возникает в связи с отеком глотки, гортани и мягких тканей дна полости рта (симптом описан Н.Г. Поповым в 1971 г.) Боль в области средостения усиливается при поколачивании по пяткам вытянутых ног в горизонтальном положении больного (компрессионный симптом). Появляется симптом Рутен-бурга- Ревуцкого - усиление загрудинной боли, одышки и дисфагии при пассивных смещениях трахеи. Положение больного при медиастините вынужденное. Он сидит с опущенной головой или лежит на боку с приведенными к животу ногами, подбородок прижат к груди. Может наблюдаться головная боль, шум в ушах, цианоз лица и шеи, расширение вен шеи и верхней трети грудной клетки (симптом сдавления верхней полой вены). При заднем медиастините чаще появляется пульсирующая боль в области груди. которая иррадиирует в межлопаточную область и усиливается при надавливании на остистые отростки грудных позвонков. Боль также усиливается при попытке проглотить пищу или во время глубокого вдоха (симптом Ридингера). Больной не может проглотить жидкость или глотает ее с большим трудом. Появляется ригидность длинных мышц спины, которая имеет рефлекторный характер (паравертебральный симптом Равич- Щербо- Штейнберга), пастозность кожи в области грудных позвонков. Наблюдается расширение межреберных вен, появление выпота в плевре и перикарде (симптом сдавления непарной и полунепарной вены). Физикальное обследование больного имеет малую информативность и является только вспомогательным методом. У больного наблюдается одышка, число дыхательных движений может достигать 45-50 в 1 мин. Дыхание поверхностное, вдох значительно укорочен, а выдох в 2-3 раза удлинен. Перкуторно определяется расширение границ в области грудины или в обе стороны от нижних грудных позвонков. Важным диагностическим методом исследования медиастинита является рентгенография, которая проводится в передне- задней, боковой и косой проекциях. Рентгенологическое исследование позволяет выявить изменения контуров средостения, а также наличие выпуклых теней округлой формы в верхних отделах, чаще с одной стороны. Отмечается расширение тени средостения и появление горизонтального уровня жидкости с пузырьками воздуха или наличие свободного газа в средостении (рис. 12.2.1). Для выявления динамики процесса рентгенологические исследования следует повторять через 2-3 суток. При одонтогенном медиастините отмечается значительное повышение и расширение зоны патологической гипертермии над средостением, которая выявляется методом дистанционной инфракрасной термодиагностики или путем термометрии. При серозной форме воспаления клетчатки средостения температура повышается на 1,5-2,5°С, а при гнойной форме - от 3,0 до 4,0°С. Согласно нашим наблюдениям, температурная разница в области средостения не должна превышать 0,3-0,5°С. Данный метод безвреден и безопасен для больного, поэтому он может быть неоднократно повторен для выявления динамики развития воспалительного процесса в области клетчатки средостения (рис. 12.2.2). У больного с наличием одонтогенной инфекции такое осложнение, как медиастинит, может часто протекать в стертой, клинически мало выраженной форме. Появление слабо выра-333 12. ОСЛОЖНЕНИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ женной загрудинной боли или затрудненного дыхания может быть объяснено наличием пневмонии или сопутствующих заболеваний. Выявляемые клинические симптомы не всегда могут быть достоверны из-за наличия боли или ригидности мышц, которые появляются за счет локальных воспалительных изменений. 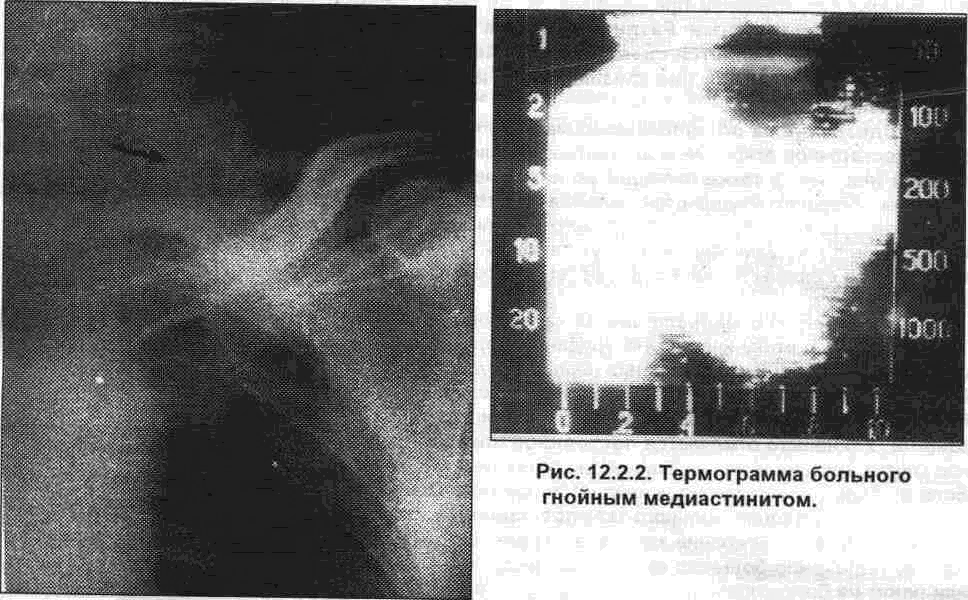 Рис. 12.2.1. Рентгенограмма грудной клетки больного одонтогенным гнойным • медиастинитом, вызванного анаэробной микрофлорой (стрелкой указаны пузырьки воздуха, которые находятся в верхнем отделе средостения). После установления диагноза одонтогенного медиастинита и соответствующей подготовки больного необходимо провести оперативное вмешательство. В настоящее время при вскрытии средостения используют различные доступы, выбор которых зависит от локализации основного процесса. При одонтогенных медиастинитах фокус воспаления локализуется в основном в области верхнего отдела средостения (особенно на ранних стадиях развития заболевания). Наиболее часто применяется срединная или боковая чрезшейная медиастино-томия по В. И. Разумовскому (1899) в различных ее модификациях. Разрез проводят в яремной впадине или по переднему краю грудино- ключично- сосцевидной мышцы от уровня верхнего края щитовидного хряща до грудино- ключичного сочленения. После рассечения задневнут-ренней стенки влагалища этой мышцы ее вместе с сосудисто- нервным пучком отодвигают кнаружи. По боковой и передней поверхности трахеи проникают в клетчатку переднего средостения, обнажая пищевод, широко вскрывают околопищеводное пространство и проникают в заднее средостение. В дальнейшем операционную рану дренируют сдвоенным перфорированным трубчатым дренажем с последующим активным промыванием средостения и аспирацией содержимого. Через дренаж в средостение с помощью системы для переливания крови вводят антибиотики и антисептики. Н.А. Груздев и соавторы (1984) при вскрытии верхнего медиастинита рекомендуют делать Z- образное рассечение: горизонтальный разрез в поднижнечелюстной области, вертикальный по переднему-краю кивательной мышцы и нижний горизонтальный разрез по проекции ключицы. Авторы рекомендуют отсекать грудино- ключично- сосцевидную мышцу от грудины. Мышца при этом ретрагирует в краниальном направлении, освобождая надгрудинную ямку, дном которой являются длинные и лестничные мышцы шеи. Эти мероприятия улучшают дренирование верхнего отдела средостения. Данную методику авторы предлагают применять у больных с разлитыми гнойно- воспалительными заболеваниями челюстно- лицевой области. Н.Г. Попов (1971) рекомендует проводить профилактическую шейную медиастинотомию при разлитых одонтогенных воспалительных процессах дна полости рта. Н.А. Груздев (1978) предлагает проводить профилактическое вскрытие соответствующего клетчаточного пространства, расположенного вокруг гнойно- воспалительного очага, так как этим мероприятием удается |
