Экзамен по неонатологии
 Скачать 1.79 Mb. Скачать 1.79 Mb.
|
|
ЭКЗАМЕН ПО НЕОНАТОЛОГИИ 1. Особенности гемограммы у новорожденных детей.............................................................3 2. Принципы оказания неотложной помощи новорожденным при геморрагическом синдроме.......................................................................................................................................5 3. Понятие о перинатальной и неонатальной смертности. Структура заболеваемости и смертности новорожденных детей............................................................................................6 4. Организация обслуживания новорожденных в роддоме. Вакцинация новорожденных в родильном доме...........................................................................................................................7 5. Первичный и последующий туалеты новорожденного.......................................................8 6. Группы риска среди новорожденных. Уровни службы родовспоможения.....................12 7. Принципы оказания неотложной помощи новорожденным при асфиксии.....................27 8. Принципы вскармливания новорожденного в родильном доме. Понятие о раннем прикладывании к груди. Профилактика и лечение гипогалактии........................................30 9. Оценка состояния новорожденного при рождении. Шкалы Апгар, Аунса, Баллард......33 10. Понятие о перинатальном и неонатальном периодах. Критерии живорожденности и мертворожденности...................................................................................................................38 11. Острая асфиксия новорожденного. Причины. Патогенез. Методы пренатальной диагностики................................................................................................................................40 12. Острая асфиксия новорожденного. Клиника и диагностика. Течение. Принципы лечения.....................................................................................................................43 13. Гипогликемия новорожденного. Клиника, диагностика, коррекция..............................48 15. Парез Эрба – Дюшенна. Причины. Клиника. Диагностика. Лечение.............................51 16. Кефалогематома. Причины. Клиника. Диагностика. Лечение........................................54 17. Задержка внутриутробного развития плода. Определение. Причины. Патогенез. Классификация. Клиника. Диагностика. Лечение..................................................................56 18. Физиологические (пограничные) состояния. Определение. Адаптация сердечно-сосудистой системы новорожденных......................................................................................63 19. Критерии доношенности, недоношенности, переношенности. Критерии морфофункциональной незрелости..........................................................................................69 20. Респираторный дистресс-синдром. Этиология. Клиника. Диагностика. Лечение........73 21. Адаптация дыхательной системы к внеутробному существованию у новорожденных.........................................................................................................................77 22. Транзиторный дисбактериоз у новорожденных. Этиология. Клиника. Диагностика..79 23. Причины рождения недоношенных детей. Анатомо-физиологические особенности недоношенного ребенка............................................................................................................81 24. Геморрагическая болезнь новорожденных, ранняя форма. Причины. Клиника. Диагностика. Лечение...............................................................................................................90 25. Гемолитическая болезнь новорожденных по резус-фактору. Этиология. Патогенез. Клинические формы. Лечение.................................................................................................94 26. Гемолитическая болезнь новорожденного, обусловленная несовместимостью крови матери и плода по антигенам системы АВО. Особенности патогенеза. Клиника.............99 27. Физиологические (пограничные) состояния со стороны кожных покровов у новорожденных.......................................................................................................................100 28. Физиологические (пограничные) состояния со стороны мочевыделительной системы у новорожденных.......................................................................................................................103 29. Показания для проведения операции заменного переливания крови у новорожденных.......................................................................................................................106 30. Маловесный к сроку гестации: причины, клинические проявления, диагностика, принципы лечения..................................................................................................................111 31. Геморрагическая болезнь новорожденных, классическая форма. Причины. Клиника. Диагностика. Лечение............................................................................................................116 32. Геморрагическая болезнь новорожденных, поздняя форма. Причины. Клиника. Диагностика. Лечение............................................................................................................120 33. Респираторный дистресс-синдром. Сурфактант: виды, показания, методы ведения....................................................................................................................................125 34. Перелом ключицы. Причины. Клиника. Диагностика. Лечение.................................130 35. Вакцинопрофилактика новорожденных в родильном доме. Противопоказания.......132 ________________________________________________________________________________ 1. ОСОБЕННОСТИ ГЕМОГРАММЫ У НОВОРОЖДЕННЫХ ДЕТЕЙ ________________________________________________________________________________ Кровь новорожденного. Общее количество крови у детей не является постояннойвеличиной и зависит от массы тела, времени перевязки пуповины, доношенностиребенка. В среднем у новорожденного объем крови составляет около 14,7% его массытела, т. е. 140—150 мл на 1 кг массы тела, а у взрослого — соответственно 5,0—5,6%,или 50—70 мл/кг. В периферической крови здорового новорожденного повышено содержание гемоглобина (170—240 г/л) и эритроцитов (5—7-1012/л), а цветовой показатель колеблется от 0,9 до 1,3. С первых же часов после рождения начинается распадэритроцитов, что клинически обусловливает появление физиологической желтухи. Эритроциты полихроматофильны, имеют различную величину (анизоцитоз),преобладают макроциты. Диаметр эритроцитов в первые дни жизни составляет 7,9—8,2мкм (при норме 7,2—7,5 мкм). Ретикулоцитоз в первые дни достигает 22—42 % (увзрослых и детей старше 1 мес 6—8 %), встречаются ядерные формы эритроцитов —нормобласты. Минимальная резистентность (осмотическая стойкость) эритроцитовнесколько ниже, т. е. гемолиз наступает при больших концентрациях NaCl — 0,48—0,52%, а максимальная — выше 0,24—0,3%. У взрослых и детей школьного идошкольного возраста минимальная резистентность равна 0,44—0,48%, а максимальная— 0,28—0,36%. Лейкоцитарная формула у новорожденных имеет особенности. Диапазон колебанияобщего числа лейкоцитов довольно широкий и составляет 10—30-109/л. В течение первых часов жизни число их несколько увеличивается, а затем падает и со второйнедели жизни держится в пределах 10—12-109/л. Нейтрофилез со сдвигом влево до миелоцитов, отмечаемый при рождении (60—50%),начинает быстро снижаться, а число лимфоцитов нарастает, и на 5— 6-й день жизни кривые числа нейтрофилов и лимфоцитов перекрещиваются (первый перекрест). С этогов ремени лимфоцитоз до 50—60% становится нормальным явлением для детей первых 5лет жизни. Большое количество эритроцитов, повышенное содержание в них гемоглобина, наличие большого количества молодых форм эритроцитов указывают на усиленный гемопоэз уноворожденных и связанное с этим поступление в периферическую кровь молодых, еще не созревших форменных элементов. Эти изменения вызваны тем, что гормоны,циркулирующие в крови беременной женщины и стимулирующие ее кроветворныйаппарат, переходя в тело плода, повышают работу его кроветворных органов. После рождения поступление в кровь ребенка этих гормонов прекращается, вследствие чегобыстро падает количество гемоглобина, эритроцитов, лейкоцитов. Кроме этого,усиленное кроветворение у новорожденных можно объяснить особенностями газообмена — недостаточным снабжением плода кислородом. Для состояния аноксемии характерно увеличение количества эритроцитов, гемоглобина, лейкоцитов. После рождения ребенка устраняется кислородное голодание и продукция эритроцитов уменьшается. Труднее объяснить увеличение количества лейкоцитов и особенно нейтрофилов впервые часы внеутробной жизни. Возможно, имеет значение разрушение эмбриональных очагов кроветворения в печени, селезенке и поступление из них молодых элементов крови в периферическое кровяное русло. Нельзя исключить влиянияна гемопоэз и рассасывания внутритканевых кровоизлияний. Колебания со стороны остальных элементов белой крови сравнительно невелики. Число кровяных пластинок в период новорожденноети в среднем составляет 150—400х109/л.Отмечается их анизоцитоз с наличием гигантских форм пластинок. Продолжительность кровотечения не изменена и по методу Дюке равна 2—4 мин. Время свертывания крови у новорожденных может быть ускоренным или нормальным, а удетей с выраженной желтухой удлинено. Показатели времени свертывания зависят отиспользуемой методики. Гематокритное число, дающее представление о процентномсоотношении между форменными элементами крови и плазмой в первые дни жизни,более высокое, чем у детей старшего возраста, и составляет около 54%. Ретракция кровяного сгустка, характеризующая способность тромбоцитов стягивать волокнафибрина в сгустке, в результате чего объем сгустка уменьшается и из него отжимаетсясыворотка, составляет 0,3—0,5. ________________________________________________________________________________ _________________________________________________________________________________'>2. ПРИНЦИПЫ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ НОВОРОЖДЕННЫМ ПРИ ГЕМОРРАГИЧЕСКОМ СИНДРОМЕ. ________________________________________________________________________________ 1. Кормление сцеженным молоком матери, охлаждённым докомнатной температуры.  2. Витамин «К» лучше вводить внутривенно, т.к. ПВ и ПТВ нормализуются ко 2-4 часу после вливания (максимум эффекта через 18-24часа). Если отсутствуют патологические состояния с расстройствомпериферической гемодинамики (микроциркуляции), то препаратывитамина «К» можно вводить внутримышечно. В России используютвикасол (витамин «К3»), который в печени метаболизируется в филлохинони менадион, являющимися стимуляторами синтеза печенью прокоагулянтов. Однако викасол (в дозах более 10 мг) способен блокировать глютатион-редуктазу в эритроцитах новорождённых, врезультате чего в них образуются преципитаты HbF (тельца Гейнца) иповышается гемолиз с развитием или усилением желтухи. Зарубежный препарат витамина «К1» филлохинон (мефитон, конакион) наиболее эффективен и не вызывает гипербилирубинемии, его вводят в дозе 1-5 мг. 2. Витамин «К» лучше вводить внутривенно, т.к. ПВ и ПТВ нормализуются ко 2-4 часу после вливания (максимум эффекта через 18-24часа). Если отсутствуют патологические состояния с расстройствомпериферической гемодинамики (микроциркуляции), то препаратывитамина «К» можно вводить внутримышечно. В России используютвикасол (витамин «К3»), который в печени метаболизируется в филлохинони менадион, являющимися стимуляторами синтеза печенью прокоагулянтов. Однако викасол (в дозах более 10 мг) способен блокировать глютатион-редуктазу в эритроцитах новорождённых, врезультате чего в них образуются преципитаты HbF (тельца Гейнца) иповышается гемолиз с развитием или усилением желтухи. Зарубежный препарат витамина «К1» филлохинон (мефитон, конакион) наиболее эффективен и не вызывает гипербилирубинемии, его вводят в дозе 1-5 мг. Викасол вводят внутривенно струйно 1 % раствор в дозе 3-5 мг (0,3-0,5 мл)доношенным и 2-3 мг недоношенным новорождённым детям. При гемолитических желтухах викасол противопоказан! Витамин «К» целесообразно вводить детям, находящимся на полном парентеральном питании (0,5 мг 1-2 раза в неделю). 3.Свежезамороженная плазма (СЗП) в дозе 10-15 мл/кг применяетсядля быстрого гемостатического эффекта (экстренная помощь) и увеличения уровня факторов протромбинового комплекса при тяжёлыхформах ГСН и при геморрагических рецидивах .  4. Гемотрансфузия одногруппной крови (15 мл/кг) проводится привыраженной постгеморрагической анемии (кровопотеря > 10 % ОЦК, в норме у новорождённых ОЦК = 85-95 мл/кг). При гематокрите < 40 % вводят эритромассу 5-10 мл/кг в течение 40 минут, расчёт проводится по формуле: 4. Гемотрансфузия одногруппной крови (15 мл/кг) проводится привыраженной постгеморрагической анемии (кровопотеря > 10 % ОЦК, в норме у новорождённых ОЦК = 85-95 мл/кг). При гематокрите < 40 % вводят эритромассу 5-10 мл/кг в течение 40 минут, расчёт проводится по формуле: Объём эритромассы = 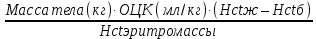 Hctж – желаемый гематокрит; Hctб – гематокрит больного; Hctэритромассы составляет 70 %; ОЦК – объём циркулируемой крови (принимается за 80 мл/кг). 5. Местная гемостатическая терапия при мелене: внутрь 0,5 % раствор натрия гидрокарбоната по 1 чайной ложке 3 разав день; внутрь по 1 чайной ложке 3 раза в день раствор тромбина с ε-аминокапроновой кислотой и адроксоном (ампулу сухого тромбинаразводят в 50 мл 5 % раствора ε-аминокапроновой кислотой (ε-АКК)+ 1 мл 0,025% раствора адроксона). 6. При кровотечениях из пупочной ранки местно накладываюттампоны с гемостатической губкой или тромбином. 7. Препарат протромбинового комплекса (PPSB) для экстренной помощи вводят внутривенно в дозе 15-30 ED/кг (содержит протромбин,проконвертин, IX и X факторы в 6-10 раз больше, чем в плазмездоровых доноров). 1 ED/кг комплекса повышает уровень факторов вплазме реципиента на 1 %. ________________________________________________________________________________ 3. ПОНЯТИЕ О ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ СМЕРТНОСТИ. СТРУКТУРАЗА БОЛЕВАЕМОСТИ И СМЕРТНОСТИ НОВОРОЖДЕННЫХ ДЕТЕЙ. ________________________________________________________________________________ Перинатальная смертность — статистический показатель, отражающий все случаи смерти плода или новорождённого в период от 28-й недели беременности до 7 суток после рождения (перинатальный период). Рассчитывается на 1000 родившихся. Перинатальная смертность включает случаи мертворождения, а также ранней младенческой смертности, то есть до 7 полных суток от рождения. Неонатальная смертность-это смерть новорожденных, наступающая в течение 28 дней после родов. Неонатальная смерть часто объясняется недостаточным доступом к базовой медицинской помощи во время беременности и после родов. При оценке структуры заболеваемости было выявлено, что: первое место - 288 (48,4%) занимают болезни органов дыхания, где преобладают острые респираторные инфекции различной этиологии, на которые приходятся 94,1%(271 случаев) всей заболеваемости дыхания. В 2018 году - 224 (42,0%) - болезни органов дыхания, где преобладают острые респираторные инфекции различной этиологии, на которые приходятся 96,4% (216 случаев) всей заболеваемости дыхания. второе место - 119 (20,0%) - отдельные состояния в перинатальном периоде. В2018 году - 133 (25,2%) - так же отдельные состояния в перинатальном периоде. третье место - 65 (10,9%) - врождённые аномалии. В 2018 году - 62 (11,7%) - также врождённые аномалии. ________________________________________________________________________________ 4. ОРГАНИЗАЦИЯ ОБСЛУЖИВАНИЯ НОВОРОЖДЕННЫХ В РОДДОМЕ. ВАКЦИНАЦИЯ НОВОРОЖДЕННЫХ В РОДИЛЬНОМ ДОМЕ. ________________________________________________________________________________ В зависимости от уровня материально-технического оснащения, штатного расписания и подготовленности медицинских кадров все родовспомогательные учреждения и педиатрические стационары по уровню оказываемой неонатальной помощи могут быть разделены на три группы. Учреждения первого функционального уровня, в задачу которых входит профилактика, прогнозирование и распознавание угрожающих новорожденному ребенку состояний; оказание комплекса первичной и реанимационной помощи в момент рождения или при остром возникновении неотложных состояний в периоде новорожденности; проведение в течение нескольких часов (или нескольких суток) интенсивной (посиндромной) терапии; поддерживающая терапия и выхаживание недоношенных детей состабильными функциями дыхания и кровообращения до их планового перевода на второй этап выхаживания. К учреждениям первого уровняотносятся большинство физиологических и часть специализированных родильных домов и акушерских отделений, а также палаты новорожденных при небольших педиатрических стационарах. Учреждения второго функционального уровня, в задачу которых помимо перечисленных выше входит проведение этиотропной, патогенетической иинтенсивной терапии новорожденных (нетребующей длительной ИВЛ) при любой патологии, за исключением заболеваний, требующих экстренного хирургического вмешательства. К учреждениям второго уровня относятсяспециализированные родильные дома, располагающие отделением реанимации новорожденных, а также стационары для новорожденных при детских больницах, имеющие в своем составе палаты (блоки) реанимации и интенсивной терапии. Учреждения третьего функционального уровня, в задачу которых входит оказание всех видов медицинской помощи новорожденным независимо отхарактера патологии и массы тела детей при рождении. Хирургическая помощь оказывается новорожденным на базе перинатального центра или детской больницы в зависимости от условий в регионе. К учреждениям третьего уровнямогут относиться перинатальные центры, располагающие помимо службы пренатальной диагностики отделениями реанимации новорожденных и выхаживания недоношенных детей, а также неонатальные центры при крупных (многопрофильных) детских больницах. В роддоме, если нет противопоказаний и мама дает согласие, ребенку ставят прививки – от гепатита В в первые сутки жизни, вакцину БЦЖ с 3 до 5 день жизни. Наблюдение в первый месяц. После выписки из роддома домесячного возраста ребенка наблюдают на дому. Первый визит врача или медсестры ожидайте на следующий день после выписки, затем медикипосещают малыша каждую неделю до периода, пока ребенку не исполнится месяц. В последнем вопросе про прививки всё подробно написано |
