Терапевтическая стоматология. Elmar Hellwig Joachim Klimek
 Скачать 10.83 Mb. Скачать 10.83 Mb.
|
|
Раны на участке забора заживают благодаря вторичной эпителизации эпителиальных периферических участков раны. Эпителиальные отростки проникают между сгустком крови и соединительной тканью. Слияние эпителиальных отростков завершается иногда лишь через несколько недель. Митотическая активность эпителиальных клеток возобновляется только после завершения слияния, при этом тонкий слой эпителия сначала становится толще и дифференцируется в поверхностный эпителий. 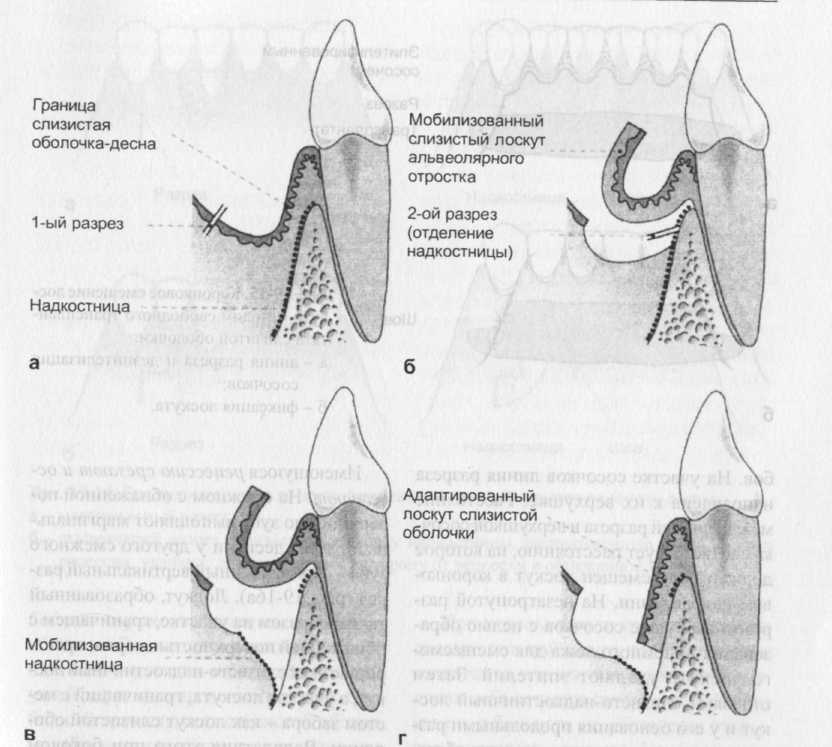 Приживление трансплантата на приемном ложе можна разделить на три этапа: - На начальном этапе (1 -3 дня) поверхность трансплантата покрыта некротическими остатками эпителия. Это регулярно образующийся беловатый налет, который не следует рассматривать как аномалию процесса заживления. Поверхностные клетки трансплантата отторгаются, базальные клетки приживаются. Питательные вещества проникают в трансплантат путем «плазматической циркуляции». Реваскуляризация не проявляется. У трансплантатов, отдельные участки которых расположены непосредственно на обнаженных поверхностях корней, отсутствуют подлежащие слои надкостницы и соединительной ткани, что затрудняет процесс приживления трансплантата к поверхности корня. Поэтому участок трансплантата, расположенный непосредственно на поверхности корней, должен быть минимальных размеров. На втором этапе (реваскуляризсщия, 2-11 дней) образуются анастомозы между сосудами трансплантата и приемного ложа, а также повторно образуется покрывающий эпителиальный слой при участии сохранивших жизнеспособность базальных клеток трансплантата и эпителиальных клеток смежных участков. На третьем этапе (созревание, 14-42 дня) окончательно восстанавливается система кровообеспечения трансплантата. Тонкий эпителиальный слой становится толще. Примерно через месяц эпителиальный слой вновь кератини-зируется и приобретает бледно-розовый цвет. Гистологически процесс заживления окончательно завершается только через четыре месяца. -1а протяжении всего процесса заживле-тя размер трансплантата сокращается и ложет составлять до 25% первоначальной лирины. Для обеспечения реваскуляри-тции трансплантат должен содержать достаточное количество субэпителиаль-ной соединительной ткани. Кровоснабжение тонких трансплантатов интенсивнее, чем более толстых, однако послеоперационное сокращение очень тонкого трансплантата возникает чаще. Трансплантат, состоящий только из эпителиального слоя, отторгается и замещается естественной тканью приемного ложа. Приживление трансплантата на приемном ложе можна разделить на три этапа: - На начальном этапе (1 -3 дня) поверхность трансплантата покрыта некротическими остатками эпителия. Это регулярно образующийся беловатый налет, который не следует рассматривать как аномалию процесса заживления. Поверхностные клетки трансплантата отторгаются, базальные клетки приживаются. Питательные вещества проникают в трансплантат путем «плазматической циркуляции». Реваскуляризация не проявляется. У трансплантатов, отдельные участки которых расположены непосредственно на обнаженных поверхностях корней, отсутствуют подлежащие слои надкостницы и соединительной ткани, что затрудняет процесс приживления трансплантата к поверхности корня. Поэтому участок трансплантата, расположенный непосредственно на поверхности корней, должен быть минимальных размеров. На втором этапе (реваскуляризсщия, 2-11 дней) образуются анастомозы между сосудами трансплантата и приемного ложа, а также повторно образуется покрывающий эпителиальный слой при участии сохранивших жизнеспособность базальных клеток трансплантата и эпителиальных клеток смежных участков. На третьем этапе (созревание, 14-42 дня) окончательно восстанавливается система кровообеспечения трансплантата. Тонкий эпителиальный слой становится толще. Примерно через месяц эпителиальный слой вновь кератини-зируется и приобретает бледно-розовый цвет. Гистологически процесс заживления окончательно завершается только через четыре месяца. -1а протяжении всего процесса заживле-тя размер трансплантата сокращается и ложет составлять до 25% первоначальной лирины. Для обеспечения реваскуляри-тции трансплантат должен содержать достаточное количество субэпителиаль-ной соединительной ткани. Кровоснабжение тонких трансплантатов интенсивнее, чем более толстых, однако послеоперационное сокращение очень тонкого трансплантата возникает чаще. Трансплантат, состоящий только из эпителиального слоя, отторгается и замещается естественной тканью приемного ложа.Рис. 19-14. Операция по расширению десны по Edlan-Mfjchar: а - первый разрез; б - отделение надкостницы после мобилизации слизистой оболочки на уровне границы десна-слизистая оболочка альвеолярного отростка; в - мобилизация надкостницы; г - адаптация лоскута слизистой оболочки. 19.5.3 Модифицированное расширение десны по Edlan и Mejchar Модифицированное расширение десны по Edlan и Mejchar осуществляют для рас- ширения прикрепленной части десны в преддверии нижней челюсти (рис. 19-14). Методика модифицированного расширения десны. Делают горизонтальный разрез, проходящий примерно на 1 мм апикально от границы между слизистой оболочкой альвеолярного отростка и десной. Линия разреза дугообразна и направлена в сторону коронки. Далее препарируют лоскут слизистой оболочки альвеолярного отростка, основание которого расположено на участке коронки на уровне Linea girlandi-formis (фестончатого края десны). Лоскут отворачивают кверху в направлении коронки и у основания лоскута отслаивают надкостницу. Затем при помощи мышечных волокон надкостницу смещают апикально. Вследствие этого обнажается альвеолярная кость, к которой тампоном сильно прижимают препарированный расщепленный лоскут слизистой оболочки. По этой методике не накладывают швы и не применяют повязки. Примерно через 7 дней лоскут слизистой оболочки альвеолярного отростка прочно срастается с костью и может функционировать как кератинизированная десна. Внутри лоскута происходят процессы паракератини-зации, благодаря чему он приобретает способность сопротивляться механическим воздействиям. 19.5.4 Методы покрытия обнаженных поверхностей корней зубов 19.5.4.1 Коронковое смещение лоскута методом свободного трансплантата слизистой оболочки. Расширенную в результате трансплантации кератинизирован-ную десну для покрытия обнаженных поверхностей корней после трансплантации свободной слизистой оболочки смещают в коронковом направлении (рис. 19-15). 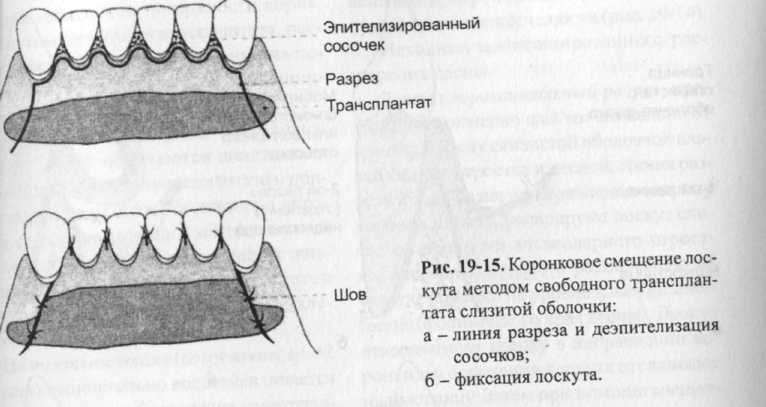 Методика коронкового смещения лоскута методом свободного трансплантата слизистой оболочки. Операцию проводят не ранее, чем через 8-10 недель после трансплантации свободной слизистой оболочки (первая операция). Во время второй операции формируют слизисто-надкоетничный лоскут, кото- рый содержит трансплантированную ткань. Вертикальные разрезы, несколько отклоняясь от вертикальной линии, направлены апикально. Артериальное кровоснабжение образованного трапециевидного лоскута, благодаря широкому основанию, достаточное. Горизонтальный разрез повторяет фестончатый край десны и проходит вдоль нескольких зу$. На участке сосочков линия разреза травлена к их верхушке. Расстояние жду линией разреза и верхушкой сосоч-соответствует расстоянию, на которое пжен быть смещен лоскут в коронко-м направлении. На незатронутой раз-зом верхушке сосочков с целью обра-вания приемного ложа для смещаемо-лоскута удаляют эпителий. Затем деляют слизисто-надкостничный лос-т и у его основания продольными разками отделяют надкостницу, что облег-*ет смещение лоскута. В заключение эскут фиксируют швами. 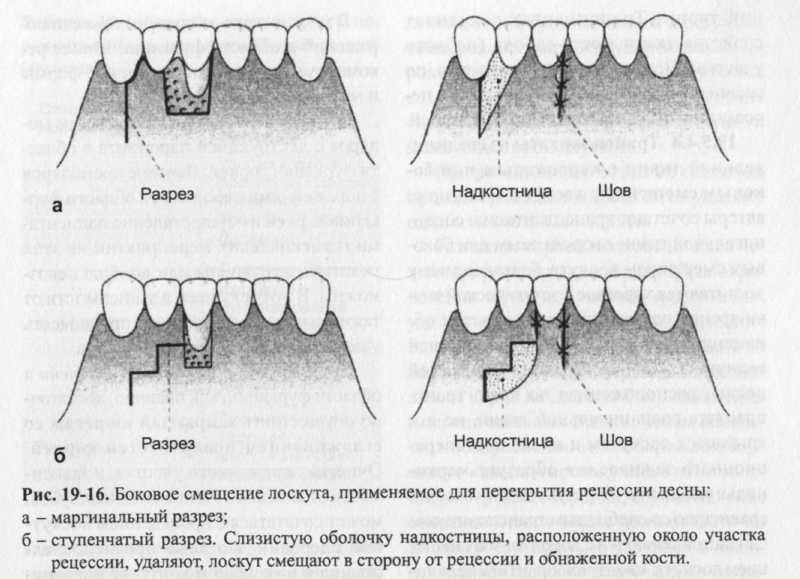 19.5.4.2 Боковое смещение лоскута. [ри использовании методики бокового мещения лоскута обнаженные в резуль-ате рецессии десны поверхности корня юкрывают кератинизированной десневой канью смежных участков. Предпосыл-:ой к применению данной методики яв-1яется наличие локальных, небольших по "шощади обнаженных поверхностей кор-1ей достаточной ширины, а также здоровая кератинизированная десна на смежны* с обнаженной поверхностью участках. Методика бокового смещения лос Имеющуюся рецессию срезают и освежают. На смежном с обнаженной по-$ерхностью зубе выполняют маргинальный разрез десны и у другого смежного jy6a- парамедианный вертикальный разрез (рис. 19-16а). Лоскут, образованный таким образом на участке, граничащем с обнаженной поверхностью корня, препарируют как слизисто-надкостничный лоскут, а участок лоскута, граничащий с местом забора - как лоскут слизистой оболочки. Вследствие этого при боковом смещении лоскута обнаженную поверхность корня покрывают слизисто-над-костничным лоскутом и на месте забора остается покрытая слоем надкостницы рана, которая затем эпителизируется. На рис. 19-166 показан вариант методики, при котором линия проводимого разреза имеет ступенчатую форму, благодаря чему на участке забора не повреждается маргинальная десна и не образуется послеоперационная рецессия. 19.5.4.3 Покрытие обнаженных поверхностей корней свободным трансплантатом слизистой оболочки или соединительной ткани. Обнаженную поверхность корня можно покрывать свободным трансплантатом слизистой оболочки. Эту методику используют при полном отсутствии или наличии очень узкой кератинизированной десны. Свободный трансплантат слизистой оболочки забирают, как правило, из участка слизистой оболочки неба. Десну, окружающую обнаженную поверхность корня, лишают эпителия и освежают, затем тщательно очищают поверхности корня. Некоторые авторы рекомендуют предварительно обрабатывать поверхность корня 1% раствором лимонной кислоты (рН -1,0) на протяжении 3 минут. Другой способ непосредственного покрытия обнаженных поверхностей корней заключается в применении трансплантатов из-соединительной ткани, которые забирают из участка неба. По краю трансплантата расположена полоса кератинизированной десны шириной 1-2 мм. При использовании трансплантата из соединительной ткани положительным является то, что эпителий слизистой оболочки неба остается почти неповрежденным и у больного не образуется открытая раневая поверхность. На участке покрытия проводят освежение обнаженной поверхности корня и, проведя разрез, формируют искусственный десневой желобок. В этот желобок помещают трансплантат соединительной ткани, который затем прижимают к предварительно подготовленной, очищенной поверхности корня и тканевым клеем фиксируют к краям раны. Благодаря узкой полосе кератинизированной десны, расположенной на краю трансплантата, можно сформировать маргинальный край десны. Субэпителиальный трансплантат соединительной ткани покрывается эпителием на протяжении трех недель. Морфологическая дифференциация исходит от соединительи ткани. Трансплантат сохраняет )йства ткани места забора (небного астка). Поэтому после заживления, по лвнению со смежными участками, пе-:ажеиный трансплантат более бледный. 19.5.4.4 Трансплантаты из соедини-и.иоп ткани с коронковым или бо-вым смешением лоскута. Некоторые горы сочетают трансплантацию соеди-тельиой ткани с коронковым или боко-1м смещением лоскута, благодаря чему стигаются хорошие с эстетической точ-зрения результаты при покрытии об-женных поверхностей корней средней личины. Полоса кератинизированной сны, расположенная по краю транс-^нтата соединительной ткани, не порывается лоскутом и после постопера-юнного заживления образует марги-1льную десну. В результате этого, по 1авнению со свободным трансплантатом [изистой оболочки с коронковым смеще-1ем лоскута, цвет трансплантата не отлился от цвета смежных участков десны. 9.6 Методы лечения зубов с обнаженными участками разделения корней(фуркаций) ели процессы деструкции пародонта 1спространились на область фуркаций )рней, на этом месте образуется углуб-гние, в котором может накапливаться ('бной налет. Чистить такие участки па-иенту трудно или вообще невозможно, тому же у входа в область фуркаций на вене часто обнаруживают дополнитель-ые участки воспаления. Целью различных методов лечения бнаженных участков фуркаций являет-я корректирование края десны и созда-ие оптимальных условий для осуществ-ения гигиенических мероприятий полос-и рта. В зависимости от степени тяжести поражений в области фуркаций Lindhe рекомендует применять различные формы и методы лечения (табл. 19-1). Эти методы пригодны для лечения моляров с деструкцией пародонта в области фуркаций корней. Лечение премоляров с поражениями пародонта в области фуркаций корней и осуществление пациентами гигиенических мероприятий на этих участках затруднены или вообще невозможны. В этих случаях, в зависимости от тяжести поражений, следует предпочесть удаление пораженных премоляров. При наличии поражений 1 степени в области фуркаций, как правило, достаточно осуществить закрытый кюретаж со сглаживанием поверхностей корней. Очистка пораженного участка, в зависимости от способа лечения смежных зубов, может сочетаться с проведением лоскутной операции. Но даже при непосредственном визуальном контроле операционного поля, очистку всех углублений поверхностей корней часто выполнить трудно. Поэтому при более обширных поражениях в области фуркаций корней рекомендуют осуществлять одонтопласти-ку или фуркационную пластику. В процессе лоскутной операции тонкими алмазными шлифовальными камнями сглаживают входное отверстие участка фуркаций, выравнивая поверхность эмали зубов, а также предотвращая возникновение воспаления дополнительного ложного сосочка. Туннелирование применяют только в области моляров нижней челюсти. Вначале образуют лоскут, затем мелкозернистыми алмазными шлифовальными камнями расширяют участок фуркаций корней и при необходимости осуществляют корригирующие мероприятия на альвеолярной кости (остеопластика). Во избежание повреждений пульпы туннелиро- вание проводят осторожно. После адаптации лоскута образуется расширенный, проходимый в дистально-щечном направлении туннель, очищать который больной может тонкой щеткой. Врач должен периодически контролировать расширенный участок фуркаций. Для предотвращения возникновения кариозных поражений его следует регулярно обрабатывать фтор-содержащими препаратами. Преимущество туннелирования состоит в том, что по сравнению с премоляризацей или ге-мисекцией при его осуществлении отпадает необходимость в изготовлении протезов или проведении эндодонтического лечения.  Премоляризация предусматривает преобразование моляра с пораженным участком фуркаций корней в однокорневой премоляр. Премоляризацию осуществляют, когда корни пораженного зуба достаточно отдалены друг от друга и участок разделения корней расположен ближе к коронке. Сначала обрабатывают корни зуба, затем на участке фуркаций раз- деляют его. Образовавшиеся в результате операции культи следует покрывать коронками. Премоляризацией достигается возможность полноценного проведения гигиенических мероприятий в области межзубных промежутков. При резекции корня тем же способом проводят разделение зуба. Затем удаляют один или несколько корней. Резекцию корней моляров нижней челюсти называют гемисекцией. Для определения корня или корней, подлежащих удалению, наряду с оценкой состояния отдельных корней, следует принимать во внимание и другие критерии. В сохранившемся корне не должно быть изменений в периапикальных тканях. Чтобы обеспечить беспроблемное пломбирование корневого канала и последующее изготовление штифтовых коронок, корневой канал сохранившегося корня должен быть по возможности прямым. Поэтому в молярах нижней челюсти рекомендуют сохранять дистальные корни, а в молярах верхней челюсти - небные корни. Отрицательным фактором при сохранении небных корней верхней челюсти является их незначительное смещение по отношению к верхней зубной дуге, что может приводить к снижению устойчивости протезов. Под корневой ампутацией понимают удаление зубного корня без разделения коронки зуба. Цель корневой ампутации заключается в преобразовании трехкорневого зуба с деструкцией пародонта, охватившей участок фуркаций корней, в двухкорневой зуб с неповрежденным участком фуркаций. Поэтому корневую ампутацию можно применять также в молярах верхней челюсти с пораженными участками фуркаций. Как правило, отделяют один из двух щечных корней на уровне границы эмаль-цемент. Как при резекции и премоляризации, не следует допускать образования неровностей и углублений. Место ампутации покрывают пломбировочным материалом (стеклоиономерным цементом). Удаление зубов как метод лечения при пародонтальных поражениях, распространившихся на область фуркации корней, целесообразно проводить, если эндодонтическое лечение затруднено. 19.7 Лечение пародонтально-эндодонтических поражений Во время лечения пародонтально-эндодонтических поражений сначала накладывают лечебные прокладки на девитализированную пульпу. При наличии поражений I класса в результате такого лечения могут полностью исчезнуть признаки воспаления пародонта. Лечение тканей пародонта проводят после регенерации периодонтальной связки. Преждевременная обработка поверхностей корней способствовала бы полному разрушению способных к регенерации волокон. Если в результате обработки корневого канала состояние пародонта не улучшается, то можно предположить наличие пародонтально-эндодонтических поражений II и III степени. В этих случаях необходимо осуществлять лечение пародонта (при необходимости и лоскутную операцию). Пародонтально-эндодонтическое лечение предпринимают для сохранения зубов, но часто пораженный зуб удаляют. 19.8 Трансплантаты и имплантаты, применяемые для лечения костных карманов Трансплантация - это пересадка жизнеспособной костной ткани, слизистой обо- палочки. Имплантацией называют вживление в организм нежизнеспособной ткани или материала. Различают следующие виды трансплантации: аутогенную (пересадка тканей из разных участков одного организма), изогенную (пересадка тканей от одного лица к другому, обладающему идентичным генетическим кодом, т. е. близнецов), аллогенную (пересадка тканей между представителями одного вида, например, от человека к человеку) и ксеногенную (пересадка тканей между представителями различных видов, например, от животного к человеку). Лиофилизация - высушивание при температуре ниже 5° С подлежащих трансплантации тканей для продления срока их жизнедеятельности. Пересадку чужеродного (синтетического) материала называют аллопластикой. В пародонтологии трансплантаты и имплантаты применяют преимущественно для заполнения двух- или трехсменных костных карманов. Аутогенные костные трансплантаты в форме цилиндра забирают трепанационными борами небольших размеров из участков челюсти с отсутствующими зубами. Как место забора особенно пригодна область бугорков или участки челюсти удаленных ранее (четыре месяца) зубов. Забор костного трансплантата возможен из гребня подвздошной кости, хотя из-за сложности методики, применять его не рекомендуют. Из забранных костных тканей для трансплантации используют только спонгиозный слой, поскольку в этом случае заживление трансплантата происходит быстрее. Кости мелко измельчают и смешивают с кровью, смесь вносят в костный карман и герметически зашивают. Другой разновидностью является перемещение (swaging) костного трансплантата с ножкой из надкостницы в костные карманы. Эти авторотационные транс- имплантаты обычно забирают из лицевого участка альвеолярного гребня. При внесении трансплантата в костный карман существует опасность разрыва надкостничной ножки, в результате этого могут возникнуть осложнения при заживлении костной ткани. Часто после имплантации костных тканей происходит резорбция корней или анкилоз пораженных зубов, особенно, если периодонтальные клетки, покрывающие поверхность корней, нежизнеспособны или отсутствует защитный слой цемента на поверхности корней. Заживление ран можно стимулировать путем имплантации аллопластических материалов, но имплантация гранул гид-роксилапатита или -трикальция фосфата не способствует регенерации костных карманов. Гранулы имплантата обволакиваются соединительной тканью, т. е. происходит остеокондукция. Стимуляция ос-теогенеза окружающей костной ткани имплантируемым материалом {остеоин-дукция) не происходит. Клинически часто наблюдается отторжение гранул имплантата. Применение трансплантатов или имп-лантатов может приводить к уменьшению глубины зондирования карманов. Окончательно не выяснено, всегда ли при этом происходит регенерация пародонтальной ткани. |
