МОНОГРАФИЯ Гепатит и последствия гепатита. Майер К.-П (в word). Гепатит и последствия гепатита Практич рук. Пер с нем. Под ред. А. А. Шепулина. М. Гэотар медицина, 1999. 432 с
 Скачать 6.25 Mb. Скачать 6.25 Mb.
|
|
11. ЗАБОЛЕВАНИЯ С КЛИНИЧЕСКОЙ КАРТИНОЙ, ПОХОЖЕЙ НА ГЕПАТИТ Многочисленные заболевания, этиологически не связанные с вирусом, могут имитировать клиническую картину острого гепатита. Большинство заболеваний с клинической картиной, похожей на гепатит, которые описаны ниже, поддаются этиотропному лечению, поэтому промедление с диагностикой может иметь для больного серьезные последствия. Точный механизм повреждения печени при инфекционных заболеваниях остается неизвестным. Обсуждаются следующие патогенетические звенья:
11.1. СЕПСИС Желтуха как ведущий симптом возможного острого воспаления печени не представляет собой большой редкости при септическом процессе с любой локализацией первоначального очага бактериальной инфекции. Как и при остром вирусном гепатите А и Е, заболевание начинается с высокой лихорадки. Бактериальные «очаги отсева», которые при сепсисе нередко обнаруживаются в суставах, могут привести к неправильной интерпретации «артралгий» как проявления гепатита. Отсутствие продромального периода, лейкоцитоз со значительным сдвигом влево и лишь умеренное повышение трансаминаз должны, однако, навести на мысль о септическом процессе как возможной причине желтухи. Если возникает подозрение, что высоколихорадящий больной с желтухой страдает сепсисом, то не следует сразу начинать антибактериальную терапию. Прежде необходимо провести клиническое обследование с бактериологическим выявлением возбудителя, иначе лечение антибиотиками сделает это невозможным. Если лихорадка и желтуха рассматриваются как проявления сепсиса, то нужно подумать и о возможности бактериального отсева, т.е. о формировании абсцесса печени. В таких случаях дальнейшую информацию быстро дает ультразвуковое исследование. Обнаружение возбудителя при посеве крови подтверждает диагноз сепсиса. Выбор антибиотиков определяется чувствительностью к ним высеянных штаммов бактерий. 11.2. ЛЕПТОСПИРОЗЫ Из многочисленных серотипов лептоспир заболевания с клинической картиной гепатита может вызвать лишь лептоспира, вызывающая болезнь Вейля (желтушно-геморрагический лептоспироз). После инкубационного периода продолжительностью около 10 дней возникают клинические симптомы заболевания, протекающего в две фазы. Начальная фаза с головными болями, гиперчувствительностью кожи, светобоязнью и у некоторых больных спутанностью сознания приблизительно через 7 дней сменяется второй фазой с отчетливой желтухой (повышение конъюгированной фракции билирубина) и повышением уровня трансаминаз в 5—7 раз по сравнению с нормой. Одновременно наблюдаются признаки поражения почек (протеи-нурия и гематурия), а также повышение уровня мочевины и креатинина в сыворотке. На 6—12-й день заболевания можно ожидать появления антител. Серологическим критерием, подтверждающим диагноз, служит по меньшей мере четырехкратное повышение их титра в острую фазу заболевания. Лечение должно начинаться как можно раньше (не позднее 4-го дня) и состоит в назначении пенициллина или тетрациклина. Прогноз зависит от возраста и общего состояния больного. Если у пациента в течение всего заболевания отсутствует желтуха, то прогноз можно считать вполне благоприятным. 11.3. МАЛЯРИЯ При заболевании неясной этиологии, протекающем с лихорадкой и желтухой, следует думать о малярии, если больной в последнее время находился в Африке, Азии или Центральной Америке. Ведущими симптомами всех форм малярии являются периодические повышения температуры. При опасной тропической малярии температура повышается нерегулярно. Однако бывает и лихорадка постоянного типа, что значительно затрудняет диагностику. Клиническую картину малярии определяют гепатомегалия, желтуха и, особенно при тропической малярии, нарушение функции почек, сопровождающееся повышением уровня креатинина и мочевины в сыворотке. Диагноз можно поставить быстро (если, конечно, думать о возможности малярии). У большинства больных клинически выраженной малярией плазмодии можно обнаружить в мазке периферической крови. Врач, проводящий исследование и имеющий небольшой опыт, может окрашивать красителем Гимзы только тонкий мазок крови, взятой из кончика пальца (на чистое предметное стекло!). Эритроциты, пораженные плазмодиями, чаще обнаруживаются на границе мазка. Паразитов, расположенных экстрацеллюлярно, можно не заметить. Так называемая толстая капля должна быть тщательно высушена и окрашена разведенным красителем Гимзы. При использовании данного метода происходит концентрация паразитов. Однако оценке полученной картины мешают различные артефакты, в связи с чем правильная интерпретация результатов изучения «толстой капли» требует значительного опыта. Если опыт есть, то возбудители быстро распознаются по морфологическим признакам, после чего можно назначать лечение. Многие случаи смерти от малярии в наших широтах прежде объяснялись тем, что при лихорадке и желтухе антибиотикотерапию проводили «нецеленаправленно», без предварительного подтверждения диагноза. Подобное лечение ex juvantibus в тяжелых случаях тропической малярии нередко приводит к смертельном исходу, поскольку специфическое противомалярийное лечение, которое могло бы спасти жизнь больному, начинается слишком поздно. 11.4. КУ-ЛИХОРАДКА Ку-лихорадка представляет собой риккетсиоз, возбудитель которого (Rickettsia burneti) может передаваться при ингаляции или при втирании. После попадания возбудителя и инкубационного периода продолжительностью примерно 3 нед развертывается клиническая картина заболевания, включающая в себя лихорадку, головные боли, общую слабость, а также часто интерстициальную пневмонию. В отличие от других риккетсиозов, при Ку-лихорадке, как правило, отсутствует кожная сыпь. Примерно у трети больных отмечается желтуха вследствие поражения печени. В большинстве случаев обнаруживается умеренная гепатомегалия. Активность трансаминаз и уровень билирубина повышаются не очень значительно. При биопсии печени выявляются диффузные гранулематозные изменения. Обнаружить возбудителя в биоптатах печени можно методом оптической флюоресценции. Диагноз подтверждается серологически с помощью реакции связывания комплемента. Для лечения рекомендуется применять антибиотики тетрациклинового ряда. Прогноз этого заболевания, не очень часто встречающегося у нас, благоприятен. 11.5. ТОКСОПЛАЗМОЗ Гепатит, вызванный токсоплазмами, встречается редко. Можно выделить 3 различные клинические формы заболевания. У части больных наблюдаются длительный (несколько месяцев) продромальный период, про-гредиентная лимфаденопатия с последующим развитием гепатита. Возможно также первичное поражение печени без изменения периферических лимфатических узлов и, вероятнее всего, без лимфоцитоза. Наконец, встречается гранулематозный гепатите одновременной генерализованной лимфа-денопатией. Симптомы заболевания могут быть самыми различными. Употребление сырого мяса (тартар), лихорадка с воспалительным увеличением лимфатических узлов и последующей гепатомегалией в анамнезе дают основание думать о токсоплазмозной инфекции. При лабораторном исследовании выявляются различные колебания содержания лейкоцитов. Описаны как нормальный уровень лейкоцитов в крови, так и лейкоцитоз в пределах от 15 ООО до 20 ООО со сдвигом влево. Редко отмечаются повышение билирубина до 342 ммоль/л (20 мг%) и увеличение активности трансаминаз (в отдельных случаях до 2000 Е/л). Для диагностики острого токсоплазмоза применяются сывороточный цветовой тест по Сабин-Фельдману (Sabin-Feldman), метод непрямой им-мунофлюоресценции (ИФ) и реакция непрямой гемагглютинации (РИГА). В последнее время для диагностики стали применять тест ELISA. Цветовой тест, первично определяющий антитела класса IgG, является чувствительным и специфичным. То же можно сказать и о непрямой ИФ. Тест ИФ с антителами класса IgM имеет заметные преимущества в диагностике острой инфекции, поскольку антитела класса IgM обнаруживаются достаточно рано (через 5 дней после начала заболевания). Применяемый сейчас чаще других тест ELISA позволяет избежать ложно положительных результатов, связанных с антинуклеарными антителами и ревматоидным фактором. В качестве препарата выбора для лечения токсоплазмоза взрослых хорошо зарекомендовал себя пириметамин (дараприм) [pyrimethamin (daraprim)] в дозе 50 мг в день. Суммарная доза препарата составляет 600— 700 мг. Затем препарат применяется в половинной дозе (сроком до 4 нед). На фоне лечения уменьшаются воспалительные изменения лимфатических узлов, улучшаются лабораторные показатели и снижается титр специфических антител. Тяжелое течение острого гепатита, вызванного токсоплазмозом, встречается крайне редко. Случаи хронического токсоплазмозного гепатита не известны. 11.6. НАРУШЕНИЯ ОБМЕНА БИЛИРУБИНА 11.6.1. НЕКОНЪЮГИРОВАННЫЕ ГИПЕРБИЛИРУБИНЕМИИ: СИНДРОМ ЖИЛЬБЕРА Этот синдром, обозначаемый также как доброкачественная неконъю-гированная гипербилирубинемия, является наиболее частой и легкой формой неконъюгированных гипербилирубинемии. Данное нарушение обмена билирубина определяется как легкая наследственно обусловленная (вероятно, с аутосомно-доминантным типом наследования) гипербилирубинемия без признаков повышенного гемолиза, с неизмененными показателями функции печени и с нормальной гистологической картиной печени. Указанный синдром встречается у 5—7% населения, причем преимущественно у мужчин. Уровень билирубина у таких пациентов редко превышает 3 мг/100 мл; конъюгированная фракция составляет менее 20% общего билирубина. Диагностическое значение имеет значительное колебание содержания билирубина с отчетливым повышением его уровня после голодания. 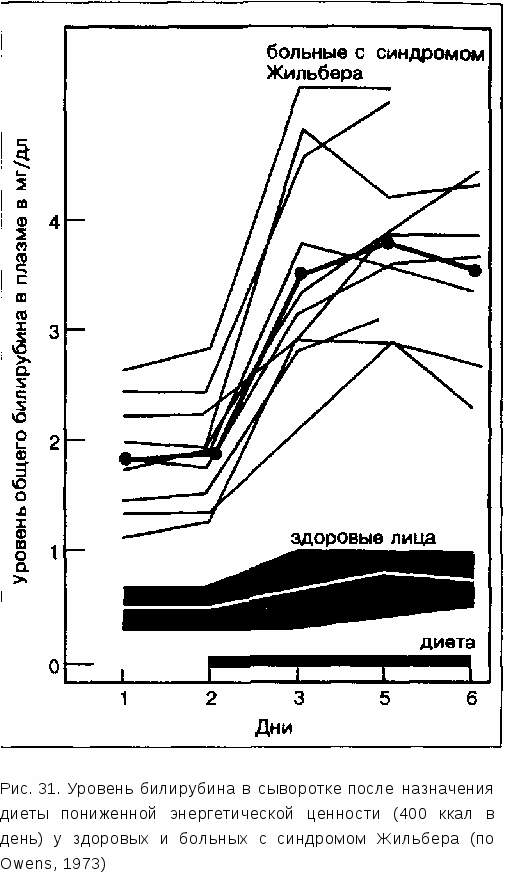 В основе нарушения обмена билирубина лежит комплексный дефект. При данном синдроме уменьшается активность конъюги-рующего фермента глюкуронил-трансферазы. В качестве возможного дополнительного фактора патогенеза обсуждаются изменения проницаемости мембраны, в результате чего нарушается поступление билирубина в клетки печени. Если при обследовании пациента молодого возраста возникает подозрение на эту форму нарушения обмена билирубина, то рекомендуется определить уровень билирубина до и после 48-часового голодания или соблюдения диеты, содержащей 400 ккал (рис. 31). При синдроме Жильбе-ра в таких случаях содержание билирубина повышается более чем в 2 раза по сравнению с исходными показателями, причем указанное увеличение происходит за счет неконьюгированной фракции (рис. 31). Другими специальными способами диагностики синдрома Жильбера служат внутривенный тест с никотиновой кислотой, а также проба с фенобарбиталом, при которой прием фенобарбитала, вызывающего индукцию конъю-гирующего фермента, приводит к снижению уровня билирубина. Патогенетической терапии синдрома Жильбера не существует, да и лечения обычно не требуется, так как отдаленный прогноз в отношении жизни больных не отличается от такового у здоровых. Необходимо объяснить больным, что такое нарушение обмена билирубина сохраняется всю жизнь и не представляет никакой опасности. 11.6.2. КОНЪЮГИРОВАННЫЕ ГИПЕРБИЛИРУБИНЕМИИ: СИНДРОМ ДАБИНА-ДЖОНСОНА И СИНДРОМ РОТОРА Эти редкие наследственно обусловленные нарушения экскреторной функции печени обозначаются так же как хроническая идиопатическая желтуха с умеренной хронической гипербилирубинемией. Первичный дефект связан с нарушением экскреции билирубина в желчные канальцы. Гипербилирубинемия наблюдается у людей любого возраста и сопровождается повышением уровня конъюгированного билирубина (в пределах от 3 до 10 ммоль/дл). Какие-либо клинические симптомы у большинства больных полностью отсутствуют. Примерно у четверти всех пациентов отмечается умеренно выраженное ощущение тяжести в правом подреберье. Зуда не наблюдается. Активность щелочной фосфатазы и другие функциональные показатели печени в сыворотке остаются нормальными. При лабораторных исследованиях обращают на себя внимание гипербилирубине-мия и (с учетом нормальной конъюгации) билирубинурия. Лапароскопические данные при обоих синдромах имеют существенные различия. При синдроме Дабина—Джонсона бросается в глаза черно-коричневая пигментация печени, тогда как при синдроме Ротора цвет печени не изменяется, поскольку отложения пигмента (меланина?) в печени при этом заболевании не происходит. Результаты бромсульфалеинового теста: концентрация бромсульфалеи-на в сыворотке уменьшается в период с 20-й по 45-ю минуту, а затем вновь возрастает после 90-й и 120-й минуты. В настоящее время этот тест применяется редко. При пероральной, а также при внутривенной холангиографии типичны отрицательные холангиограммы, что связано с нарушением выделения контрастного вещества. Однако лабораторные биохимические признаки, свойственные холестазу, не выявляются. Особенно необходимо отметить отсутствие повышения активности щелочной фосфатазы. В заключение нужно подчеркнуть, что у этих больных с нарушениями обмена билирубина нет повреждения печеночных клеток. Активность ферментов сыворотки, свидетельствующих о некрозе гепатоцитов (ГОТ, ГПТ, ЛДГ), всегда остается нормальной. Гистологические изменения печени, за исключением упоминавшихся отложений полимера меланина при синдроме Дабина—Джонсона, не характерны. Приведенные нарушения обмена билирубина у взрослых больных встречаются не часто, но имеют очень большое значение в дифференциальной диагностике в случаях желтухи без признаков фонового воспалительного заболевания печени. Как при синдроме Дабина—Джонсона, так и при синдроме Ротора прогноз вполне хороший. 11.7. ЭКЗОГЕННО-ТОКСИЧЕСКИЕ ПОРАЖЕНИЯ ПЕЧЕНИ Выделяют 3 формы экзогенно-токсического поражения печеночных клеток: непосредственную, иммунную и холестатическую. Непосредственная форма поражения характеризуется острым разрушением митохондрий, а также, как правило, гистологическими признаками жировой инфильтрации гепатоцитов. Эту форму непосредственного повреждения печени можно наблюдать у больных хроническим алкоголизмом, при медикаментозном поражении (например, при интоксикации тетрациклином), а также при жировой инфильтрации печени у беременных. Непосредственная форма поражения клеток печени может быть также связана с действием метаболитов лекарственных препаратов, отравлением соединениями металлов и гипоксией. Иммунная форма поражения печени гистологически характеризуется повреждением мембраны клетки с некрозом перипортальной зоны (зоны 1) печеночной дольки. Такой механизм гепатотоксичного влияния бывает, например, при действии галотана. При холестаттеской форме поражения печени (например, при лечении половыми гормонами) нарушается отток желчи из гепатоцитов. Большое значение для клинической практики имеют поражения печени, связанные с непосредственным влиянием некоторых лекарственных препаратов. Изониазид применяется для лечения туберкулеза с 1952 г. Однако только в конце 60-х годов стало известно, что этот лекарственный препарат способен вызывать гепатит, иногда с тяжелым течением и даже летальным исходом. Исследования, проведенные в 1969 г., показали, что примерно у 10% больных, принимающих изониазид, в первые месяцы приема повышается активность трансаминаз в сыворотке. Все клинические признаки гепатита, обусловленного изониазидом, сходны с таковыми при остром вирусном гепатите. К ним относятся тошнота, рвота, потеря аппетита. Важно, что эти симптомы могут появляться как после короткого курса лечения (2 нед), так и спустя несколько месяцев или даже через год после его начала. При клиническом исследовании печень обычно не бывает увеличена. Совершенно нехарактерны лихорадка и лимфаденопатия. Желтуха возникает через несколько дней (самое позднее через несколько недель) после начала продромального периода. Подобное течение свидетельствует о значительной тяжести заболевания. Смертность у пациентов с клинически манифестными формами гепатита, вызванного изониазидом, оказывается в 10 раз выше, чем у больных вирусным гепатитом. Комбинация изониази-да и рифампицина чаще, чем монотерапия, приводит к некрозу печеночных клеток. Для предупреждения подобного течения заболевания пациентам, особенно старше 50 лет, у которых чаще наблюдается тяжелое течение лекарственного гепатита, рекомендуется немедленно вызывать врача при первых признаках вирусного заболевания («грипп») или заболевания печени и регулярно определять уровень трансаминаз в сыворотке. Галотан. Несмотря на противоречивость многих публикаций, большинство гепатологов и анестезиологов считают, что в редких случаях развитие гепатита может быть связано с галотаном. Частота такого гепатита составляет приблизительно 1 на 10 000 анестезий с использованием галотана. Если анестезия с галотаном проводится несколько раз, то частота гепатита повышается до 7 на 10 000 анестезий. Не выяснено, почему риск развития галотанового гепатита у женщин и тучных пациентов выше, чем у мужчин с нормальной массой тела и детей. Кроме того, у пациентов с заболеваниями печени нет повышенного риска по галотановому гепатиту по сравнению с лицами, которые до операции не имели никаких заболеваний печени. Гепатит, связанный с действием галотана, примерно в 75% случаев проявляется лихорадкой, предшествующей возникновению желтухи. Обычно через несколько дней после операции у больного внезапно и необъяснимо повышается температура, иногда с мышечными болями и ознобом. У многих больных тяжелым галотановым гепатитом заболевание начинается как послеоперационная «этиологически невыясненная «лихорадка», устойчивая к антибиотикам. Лимфаденопатии и гепатоспленомегалия совершенно не характерны для больных галотановым гепатитом. Однако у 20—50% больных в крови обнаруживается эозинофилия. Активность трансаминаз не отличается от таковой у больных острым вирусным гепатитом. Желтуха свидетельствует о тяжелом некрозе печеночных клеток. Частота исхода в фульминантную печеночную недостаточность достигает 40%. Диагностика галотанового гепатита достаточно трудна. Неспецифичность клинических и биохимических признаков, а также многочисленные возможные причины поражения печени и возникновения лихорадки в послеоперационном периоде объясняют редкое распознование галотанового гепатита. Если у больного подозревается гепатит, связанный с воздействием галотана, то из-за чрезвычайно высокой летальности ни в коем случае не рекомендуется повторное применение данного препарата. Если исключаются все другие причины послеоперационной желтухи (вирусная инфекция, лекарственные препараты, внепеченочный холестаз, сепсис и гемолиз), то при одновременно имеющейся эозинофилии подозрение на галотановый гепатит становится вполне оправданным. Этот диагноз делает невозможным последующее использование галотана при анестезии! Были попытки применения кортикостероидов в острой фазе заболевания, но документальных данных об эффективности такого лечения не получено. Как правило, заболевание заканчивается самоизлечением. Если больные выживают после тяжелой острой фазы, хроническое заболевание печени не развивается. Отдельные наблюдения свидетельствуют о том, что больные с затянувшимся галотановым гепатитом хорошо отвечают на терапию небольшими дозами преднизолона (30 мг в день). Метилдопа. Это гипотензивное средство способно вызвать у человека широкий спектр острых и хронических заболеваний печени. В рамках острых проявлений, «сходных с таковыми при гепатитах», описано бессимптомное повышение активности трансаминаз, а также отдельные случаи некроза печеночных клеток с летальным исходом. При острой гепатопатии, вызванной альфа-метилдопой, дифференциальная диагностика с гепатитом вирусной природы возможна только с помощью иммунологических исследований. Примерно в 90% случаев поражение печени возникает у больных в течение первых 3 мес после начала лечения. У большей части пациентов на фоне такой терапии отмечается продромальный период продолжительностью около 3 нед. Тяжесть гепатита коррелирует с длительностью терапии после возникновения первых продромальных явлений. Лечение поражений печени, обусловленных приемом метилдопы, заключается в немедленной отмене препарата. Как правило, поражение печени быстро регрессирует, хотя в литературе описаны отдельные случаи развития хронического активного (агрессивного) гепатита. |
