МОНОГРАФИЯ Гепатит и последствия гепатита. Майер К.-П (в word). Гепатит и последствия гепатита Практич рук. Пер с нем. Под ред. А. А. Шепулина. М. Гэотар медицина, 1999. 432 с
 Скачать 6.25 Mb. Скачать 6.25 Mb.
|
|
12.5.5. ПРАКТИЧЕСКИЕ ВЫВОДЫ Улиц, относящихся к группам повышенного риска (например, наркоманы), при хроническом, клинически и биохимически тяжело протекающем вирусном гепатите следует думать о суперинфекции ВГО. Диагноз подтверждается с помощью определения анти-ВГО-IgM в сыворотке. Исследование ВГО-РНК проводится в настоящее время лишь в специальных лабораториях. Заболевание, как правило, протекает тяжелее, чем хронический вирусный гепатит, вызванный изолированной инфекцией ВГВ. Результаты европейских исследований и исследований, проведенных в Южной Америке, свидетельствуют о быстром прогрессировании хронического гепатита D с исходом в цирроз печени. Эти данные не вполне подтверждаются последними результатами работ на Дальнем Востоке. В каждом конкретном случае трудно однозначно определить прогноз заболевания. Этиотропной терапии данного заболевания не существует. При лечении ИФН-а (торговые названия препарата «роферон-А», «интрон-А») необходимо применять его в высоких дозах (9—10 млн ЕД) и в течение длительного времени (1 год). На далеко зашедших стадиях заболевания следует ставить вопрос о трансплантации печени. 12.6. АУТОИММУННЫЙ ХРОНИЧЕСКИЙ ГЕПАТИТ В отличие от HBsAg-положительного хронического активного (агрессивного) гепатита, HBsAg-отрицательная «аутоиммунная» форма хронического воспаления печени встречается преимущественно (85% случаев) у молодых женщин. Синдром аутоиммунного хронического гепатита характеризуется клиническими симптомами воспаления печени, продолжающимися более 6 мес, и гистологическими изменениями, включающими в себя молевидные некрозы и инфильтраты портальных полей. Полиорганность поражений удается объективно подтвердить примерно у половины больных. 12.6.1. КЛИНИКА Приблизительно в 10% случаев заболевание начинается как острый гепатит, у остальных пациентов заболевание начинается малозаметно и развивается постепенно. Большинство больных жалуются на утомляемость, неопределенные боли в верхней половине живота и потерю аппетита. Диагностика классического аутоиммунного гепатита облегчается в тех случаях, когда пациенткой оказывается молодая женщина с жалобами на повышенную утомляемость, аменорею, акне, иногда на боли в суставах и рецидивирующее воспаление глаз. Больная не злоупотребляет алкоголем или вообще не употребляет его, не принимает регулярно никаких лекарственных препаратов, в анамнезе нет переливаний крови и наркомании. Диагностика затрудняется, если в клинической картине заболевания ведущими становятся внепеченочные проявления. Часто (до 70% всех случаев заболевания) у больных при тщательном обследовании обнаруживаются признаки системного заболевания с поражением почек (ренотубулярный ацидоз), легких (альвеолит), эндокринной системы (тиреоидит) и кожи (акне). При клиническом обследовании у большинства пациентов (82%) выявляется гепатомегалия, примерно у половины одновременно отмечается спле-номегалия. Часто встречаются кожные «печеночные знаки». Желтуха наблюдается в первую очередь у больных, имеющих клинические симптомы заболевания. У 10—20% пациентов к моменту первичной диагностики уже имеются признаки декомпенсированного цирроза печени. 12.6.2. ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ Только на основании обычных лабораторных исследований дифференциальная диагностика хронического агрессивного (активного) HBsAg-no-ложительного и хронического агрессивного (активного) HBsAg-отрицатель-ного («аутоиммунного») гепатита оказывается невозможной. Как в одном, так и в другом случае отмечается различная степень повышения уровня трансаминаз в сыворотке, причем у больных, имеющих клинические симптомы, активность трансаминаз может более чем в 10 раз превышать нормальные показатели. Содержание билирубина в сыворотке колеблется в широких пределах; во многих случаях выявляется очень умеренное повышение его концентрации (2—10 мг/дл). У больных, имеющих клинические проявления заболевания, как правило, обнаруживаются гипоальбуминемия, сниженные показатели пробы Квика, гипергаммаглобулинемия. СОЭ значительно повышена. Заболевание сопровождают характерные иммунологические феномены. Различный профиль антител позволяет выделить подгруппы больных аутоиммунным гепатитом (табл. 81). Правда, выделение этих подгрупп не имеет большого значения с точки зрения лечебной тактики, поскольку основная часть больных хроническим аутоиммунным гепатитом независимо от типа, к которому они принадлежат, хорошо отвечает на иммуносупрессивную терапию. У больных хроническим аутоиммунным гепатитом есть зависимость между ложноположительными результатами определения анти-ВГС и концентрацией гамма-глобулинов: чем выше активность иммунной реакции, чем выше концентрация гамма-глобулинов в сыворотке, тем у бульшей части больных хроническим аутоиммунным гепатитом обнаруживаются ложноположительные результаты исследования анти-ВГС. В такой ситуации помогает определение ВГС-РНК в сыворотке. 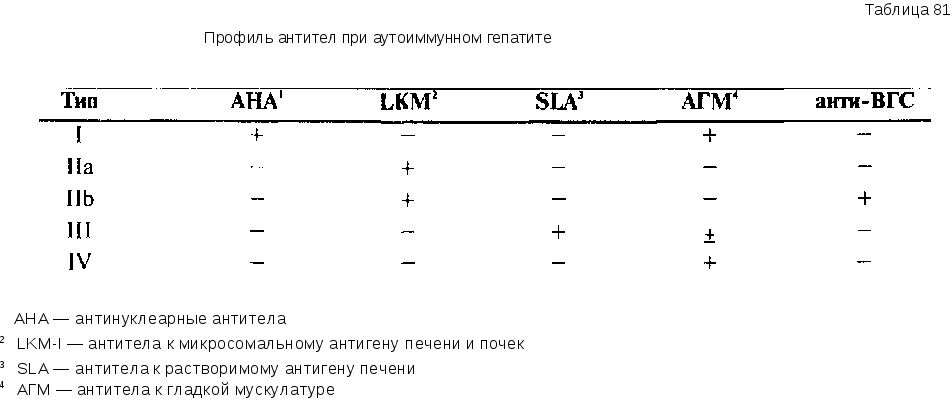 Серологические маркеры ВГС у больных хроническим аутоиммунным гепатитом оказываются отрицательными. Более чем у половины больных выявляется HLA-B8 в сыворотке. 12.6.3. ДИАГНОСТИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА В каких случаях врач должен думать о диагнозе аутоиммунного гепатита? Следует принимать во внимание возможность данного заболевания, когда имеются следующие факторы:
Диагноз может считаться точно установленным, если:
Какие вопросы дифференциальной диагностики имеют практическое значение? У небольшой части больных клиника аутоиммунного хронического гепатита не отличается от таковой у пациентов с острым вирусным гепатитом. Гепатит А не переходит в хроническую форму. Острая форма гепатита А подтверждается с помощью определения ВГА-IgM в сыворотке. Гепатит В, лечение и прогноз которого значительно отличаются от лечения и прогноза аутоиммунного гепатита, можно распознать на основании обнаружения определенных маркеров гепатита В (HBsAg, анти-HBc-IgM). Для инфекции ВГВ так же, как и для инфекции ВГО (обнаружение анти-ВГО-IgM в сыворотке), не характерна гипергаммаглобулинемия, которая всегда встречается при аутоиммунном гепатите. Значительные проблемы могут возникнуть при дифференциальной диагностике хронического гепатита С и истинного аутоиммунного гепатита. Большое значение в таких случаях приобретает определение ВГС-РНК (с помощью ПЦР), поскольку положительные результаты данного теста свидетельствуют об инфекции ВГС. Точное разграничение этих заболеваний очень важно, поскольку как лечение, так и прогноз обоих заболеваний имеют существенные различия. Определенные трудности могут возникнуть и при дифференциальной диагностике аутоиммунного гепатита и первичного билиарного цирроза печени. Если клинические проявления обоих заболеваний оказываются «классическими», то дифференциальная диагностика обычно бывает несложной. Трудности могут встретиться у небольшой части больных (примерно 15%), у которых на фоне системных проявлений обоих заболеваний возникает «синдром перекрывания». Антимитохондриальные антитела, выявляемые более чем у 90% больных первичным билиарным циррозом, могут обнаруживаться и у части больных (до 20%) с аутоиммунным хроническим гепатитом, хотя, как правило, и в невысоком титре. Иногда только с помощью повторных биопсий печени и наблюдения за течением болезни можно провести дифференциальную диагностику обоих заболеваний. В 2—3% случаях точно разграничить данные заболевания так и не удается. 12.6.4. ЛЕЧЕНИЕ И ТЕЧЕНИЕ Аутоиммунный хронический активный (агрессивный) гепатите циркулирующими аутоантителами имеет обычно более тяжелое течение, чем хронический агрессивный HBsAg-положительный гепатит. По данным некоторых авторов, 5-летняя выживаемость этих больных составляет 50-65%. Однако это касается больных с выраженными клиническими симптомами и тяжелым течением заболевания. Напротив, у больных с бессимптомным течением заболевания, особенно у пациентов без желтухи и признаков цирроза, прогноз заболевания считается более благоприятным (рис. 63). В отличие от многих других хронических заболеваний печени, при аутоиммунном хроническом гепатите возможна симптоматическая терапия глю-кокортикоидами, эффективность которой доказана многими контролируемыми исследованиями. Это лечение ведет к достоверному улучшению показателей выживаемости больных (рис. 64). Почему лечение кортикостероидами аутоиммунного хронического гепатита, в отличие от хронического активного (агрессивного) гепатита В, эффективно? 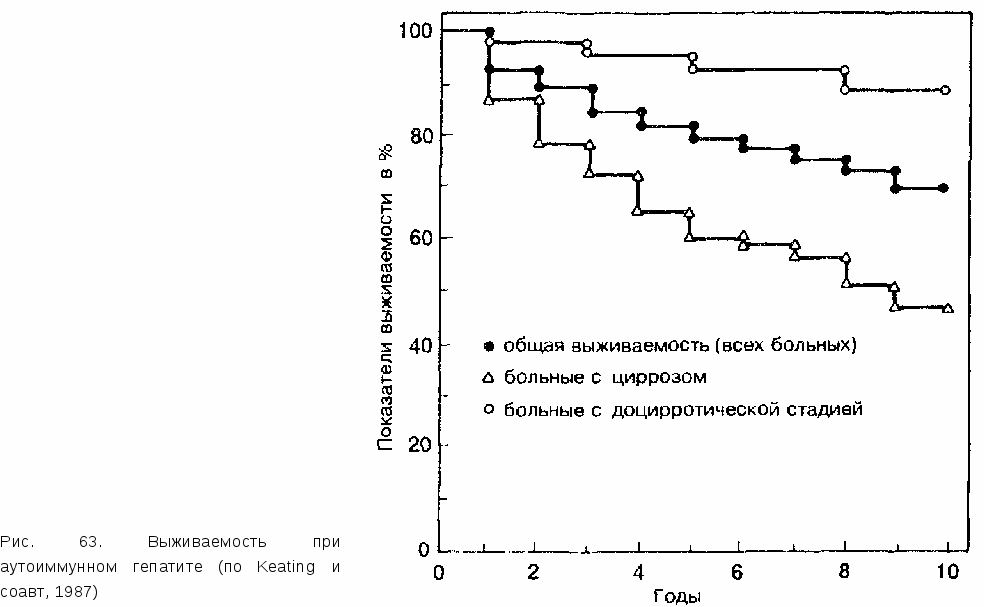 При обоих хронических заболеваниях печени (аутоиммунном гепатите и хроническом поражении печени, вызванном ВГВ) описаны изменения иммунной системы (включая нарушения активности клеток-супрессоров), 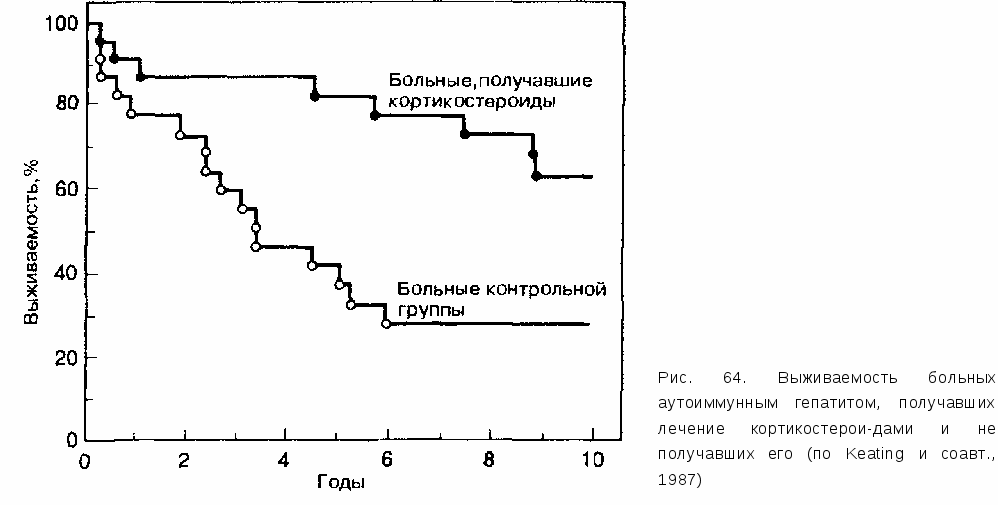 которые отмечены и в случаях аутоиммунных заболеваний без поражения печени (при системной красной волчанке, ревматоидном артрите). Функция как Т-клеток, так и В-клеток регулируется равновесием между клетками-хелперами («помощниками») и супрессорными Т-клетками. Любое нарушение этого равновесия может привести к некрозу клеток, вызванному лимфоцитами. При системной красной волчанке улучшение функции супрессорных Т-клеток сопровождается клинической и гистологической ремиссией заболевания. Этого можно достичь при помощи глюкокортикои-дов. Приведенный факт подтверждает гипотезу, согласно которой активация заболевания связана с дефектом супрессорных Т-клеток. Какая же ситуация складывается в случае хронического аутоиммунного гепатита и хронического гепатита, обусловленного ВГВ? У больных хроническим агрессивным гепатитом независимо от того, является ли он аутоиммунным или вызван ВГВ, достоверно снижена активность клеток-супрессоров по сравнению со здоровыми лицами. Однако природа этого дефекта как in vivo, так и in vitro при том и другом заболевании принципиально различна. У больных хроническим аутоиммунным гепатитом кортикостероиды ведут к повышению активности клеток-супрессоров. Напротив, у больных хроническим агрессивным гепатитом В улучшения функции этих клеток на фоне терапии глюкокортикоидами не наблюдается. Можно предположить, что у больных хроническим аутоиммунным гепатитом имеется лишь функциональный дефект лимфоцитов и применение глюкокортикоидов способно в таких стимулировать профессы диффе-ренцировки. Природа дефекта активности клеток-супрессоров при хроническом агрессивном гепатите В остается невыясненной. Если длительная терапия иммуносупрессантами у больных хроническим агрессивным гепатитом В (как в форме монотерапии преднизолоном, так и в комбинации с азатиоприном) считается противопоказанной, то у пациентов с аутоиммунным гепатитом такое лечение является методом выбора. Цель лечения Цель лечения заключается в снижении показателей летальности, уменьшении активности воспалительного процесса в печени и, таким образом, в предупреждении перехода хронического гепатита в цирроз печени. Эти задачи решаются поэтапно. Различают клиническую, биохимическую и гистологическую (полную) ремиссию заболевания. Гистологическая ремиссия наступает после клинического и биохимического улучшения, которое характеризуется хорошим субъективным самочувствием, уменьшением утомляемости и увеличением работоспособности, а также снижением повышенной активности трансаминаз до уровня, вдвое превышающего нормальные показатели. Можно исходить из того, что глюкокортикоиды способствуют ослаблению клинических симптомов заболевания и улучшению биохимических показателей более чем у половины больных хроническим аутоиммунным гепатитом. Полное исчезновение симптомов и так называемая полная ремиссия, по-тверждаемая гистологическими данными, отмечаются, однако, лишь у каждого 5-го больного. Вероятность такого результата медикаментозной терапии повышается, если правильный диагноз ставится спустя короткое время после начала заболевания и так же быстро начинается адекватное лечение. У каких больных должно проводиться лечение? Глюкокортикоиды (см. ниже) являются препаратами выбора для лечения хронического аутоиммунного гепатита. Однако применение этих препаратов сопровождается, как известно, выраженными побочными эффектами, в первую очередь со стороны костной системы. Кроме того, надолго предотвратить переход гепатита в цирроз печени удается лишь у части больных. Обычно на фоне лечения наблюдается преимущественно симптоматическое улучшение, часто только уменьшение выраженности клинических симптомов. Исходя из этих соображений, сначала целесообразно проводить лечение глюкокортикоидами лишь у больных, имеющих клинические симптомы заболевания. Кроме того, если у больного выявляется значительное повышение уровня трансаминаз (например, увеличение активности ГПТ более чем в 10 раз по сравнению с нормой или повышение активности ГПТ в 5 раз по сравнению с нормой в сочетании с двукратным повышением уровня гамма-глобулинов), а также обнаруживаются явные гистологические признаки обострения хронического аутоиммунного гепатита по данным биопсии печени, то показания к началу кортикостероидной терапии можно считать установленными. Гораздо труднее принять решение при умеренно выраженных клинических симптомах и незначительных биохимических изменениях, а также когда признаки хронического активного гепатита выявляются лишь при гистологическом исследовании. В подобных ситуациях мы сначала придерживаемся выжидательной тактики и наблюдаем больных в течение полугода с проведением клинического, биохимического и гистологического контроля и последующим повторным решением вопроса о необходимости терапии. Какой должна быть схема лечения? Оптимальная схема лечения представлена в табл. 82. Из нее следует, что азатиоприн по 50 мг в день помогает снизить дозу кортикостероидов. С учетом опасности побочных эффектов кортикостероидной терапии это особенно важно у больных пожилого возраста. Напротив, монотерапия азатиоприном не приводит к развитию ремиссии Однако этот препарат может помочь сохранить ремиссию, которая достигается при проведении монотерапии кортикостероидами и комбинированной терапии. Если цель лечения достигнута, то кортикостероиды постепенно отменяют (дозы снижают на 2,5 мг каждые 14 дней) и дальше назначают необходимую в таких случаях монотерапию азатиоприном в дозе 2,5 мг/кг (т.е. в дозе, существенно более высокой, чем при проведении комбинированной терапии). Наряду с применением различных лекарственных препаратов для лечения основного заболевания целесообразна длительная терапия, направленная на предупреждение осложнений со стороны костной системы. Как правило, мы назначаем пожилым пациентам кальций (1—1,5 г ежедневно) и витамин D (1000 ЕД в день) под контролем уровня кальция в сыворотке, надеясь при этом на то, что такое лечение по крайней мере затормозит развитие остеопороза, который наблюдается почти у 50% больных хроническим аутоиммунным гепатитом. Многочисленные другие препараты (циклоспорин, хлорамбуцил, 6-мер-каптопурин) применялись в отдельных исследованиях для лечения хронического аутоиммунного гепатита. Принимая во внимание высокую эффективность схемы, приведенной выше и выраженные побочные эффекты при использовании перечисленных лекарственных средств, мы редко прибегаем к их назначению.  Противопоказаниями для проведения лекарственной терапии служат сахарный диабет, тяжелый остеопороз, обострение язв желудка и двенадцатиперстной кишки. Абсолютными противопоказаниями для лечения азатиоприном являются лейкопения и тромбоцитопения. Частота тяжелых побочных эффектов возрастает по мере увеличения длительности лечения, а также при ги-поальбуминемии, приводящей, возможно, к повышению концентрации несвязанных глюкокортикоидов. Значительное снижение активности холи нэстеразы также заметно повышает частоту побочных эффектов при длительной терапии. Как лучше всего контролировать ход лечения 9 Контроль за ходом лечения, который проводится вначале еженедельно, затем 1 раз в 2 нед и, наконец, 1 раз в месяц, включает в себя исследование активности ГПТ, уровня билирубина, содержания глюкозы в крови, концентрации электролитов в сыворотке, а также определение числа лейкоцитов и тромбоцитов. Если ситуация остается стабильной, то уже контроля только уровня ГПТ, содержания билирубина и концентрации электролитов оказывается достаточно, чтобы прогнозировать эффективность лечения. При успешной терапии снижаются уровень билирубина, повышенное содержание фракции гамма-глобулинов и уменьшаются показатели активности трансаминаз. Большинство больных чувствуют себя через полгода лечения значительно лучше. Однако примерно у 3/4 всех пациентов для достижения ремиссии требуется лечение в течение 2 лет. Продолжение лечения до 4 лет приводит к развитию клинической и биохимической ремиссии почти у всех больных. Какой должна быть продолжительность лечения? После 6 мес лечения улучшение гистологической картины наблюдается менее чем у 10% больных, поэтому с самого начала приходится рассчитывать на то, что лечение будет продолжаться как минимум 1 год, а часто и дольше. Само собой разумеется, что лечение прекращается, если возникают серьезные побочные эффекты или (что бывает редко) больной оказывается резистентным к проводимой терапии. Как долго продолжать лечение после достижения ремиссии? Ремиссия характеризуется уменьшением выраженности клинических симптомов заболевания и нормализацией печеночных проб при лечении в течение года. Стихание клинических симптомов в сочетании по меньшей мере с 50% улучшением всех печеночных проб в течение 1-го месяца лечения до уровня, превышающего нормальные показатели менее чем в 2 раза, рассматривается как признак полной ремиссии. Напротив, частичная ремиссия определяется как уменьшение выраженности клинических симптомов в сочетании по меньшей мере с 50% улучшением показателей печеночных проб в течение первых 2 мес лечения с последующим снижением активности ферментов, которая, однако, в течение года не достигает нормального уровня. Основываясь на патогенетических особенностях заболевания, можно предположить, что ряду пациентов показана поддерживающая терапия низкими дозами глюкокортикоидов в течение всей жизни. |
