Патфиз ч.1. Патфиз ч. Гл. 1 Введение в предмет Гл. 2 Общая нозология
 Скачать 9.21 Mb. Скачать 9.21 Mb.
|
|
§ Гипосенситизация клеток является результатом увеличения на поверхности клеток числа низкоаффинных рецепторов к инсулину и/или уменьшения общего числа инсулиновых рецепторов. § Гипосенситизация наблюдается у лиц, страдающих перееданием, что вызывает гиперпродукцию инсулина. ‡ Деструкция и/или изменение конформации рецепторов инсулина. Она обусловливается: § противорецепторными АТ, синтезирующимися при изменении структуры рецептора (например, в результате присоединения к нему в виде гаптена ЛС или токсина); § избытком свободных радикалов и продуктов липопероксидного процесса при гипоксии, дефиците антиоксидантов — токоферолов, аскорбиновой кислоты и др. § дефектами генов, кодирующих синтез полипептидов инсулиновых рецепторов. † Пострецепторные механизмы ‡ Нарушения фосфорилирования протеинкиназ клеток-мишеней. Это нарушает внутриклеточные процессы «утилизации» глюкозы. ‡ Дефекты в клетках-мишенях трансмембранных переносчиков глюкозы. Они мобилизуются в момент взаимодействия инсулина с его рецептором на мембране клетки. Недостаточность трансмембранных переносчиков глюкозы выявляется у пациентов с СД в сочетании с ожирением. ПРОЯВЛЕНИЯ САХАРНОГО ДИАБЕТА СД проявляется двумя группами взаимосвязанных расстройств: нарушениями обмена веществ и патологией тканей, органов, их систем. Это приводит к расстройству жизнедеятельности организма в целом. У пациентов с СД выявляются признаки нарушений всех видов метаболизма, а не только углеводного, как следует из его названия. НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ Нарушения обмена веществ при СД приведены на рис. 8–12. 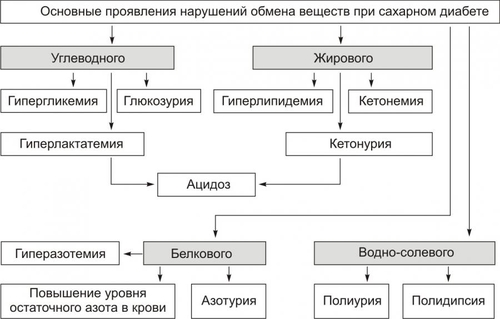 Рис. 8–12. Основные проявления нарушений обмена веществ при сахарном диабете. Углеводный обмен Нарушения углеводного обмена клинически проявляются гипергликемией, глюкозурией и гиперлактатацидемией. • Гипергликемия ГПК у пациентов с СД превышает норму. Если содержание глюкозы натощак постоянно выше 140 мг% (7,7 ммоль/л), то это считают признаком снижения толерантности к глюкозе; выше 200 мг% (11 ммоль/л) — возможным симптомом СД. У нелеченых пациентов ГПК может повышаться в среднем до 500 мг% (22 ммоль/л), а в прекоматозных состояниях — до 1000 мг% и более. Причины гипергликемии: § Недостаточность или отсутствие эффектов инсулина в клетках-мишенях: как стимулирующих (транспорт глюкозы в клетки, синтез гликогена из глюкозы, окисление глюкозы в циклах трикарбоновых кислот и пентозомонофосфатном, липонеогенез из углеводов), так и тормозящих (глюконеогенез и гликогенолиз). § нарушение экскреторной функции почек, в том числе — выведения глюкозы (как результат диабетической нефропатии). • Глюкозурия В норме глюкоза в моче не определяется. Она появляется только после превышения её физиологического почечного порога, составляющего около 180 мг% (9,9 ммоль/л). Этот порог подвержен индивидульным вариациям, с возрастом он повышается. В связи с этим тест на глюкозурию является лишь ориентиром для допущения гипергликемии. Причины глюкозурии: § гипергликемия, превышающая порог для глюкозы; § нарушение реабсорбции глюкозы в почечных канальцах. • Гиперлактатацидемия Гиперлактатацидемия — увеличение концентрации МК в крови выше нормы (более 16 мг%, или 1,3 ммоль/л). Причины: § торможение окислительного катаболизма лактата в цикле Кребса, § нарушение ресинтеза гликогена из лактата. Обмен белков Нарушения белкового обмена при СД характеризуются гиперазотемией, повышением уровня остаточного азота в крови, азотурией. • Гиперазотемия Гиперазотемия — увеличение содержания в крови азотистых соединений (продуктов метаболизма белка) выше нормы. Причины: § усиление катаболизма белка, § активация процесса дезаминирования аминокислот в печени в связи с интенсификацией глюконеогенеза. • Остаточный азот При СД в крови повышен уровень небелкового азота (остаточного азота) выше нормы (более 30 ммоль/л). Небелковый азот представлен азотом мочевины, аминокислот, мочевой кислоты, креатинина, аммиака. Причина: усиление деструкции белков, главным образом в мышцах и печени. • Азотурия При СД в моче увеличено содержание азотистых соединений (азотурия). Причина: повышение концентрации азотсодержащих продуктов в крови и экскреции их с мочой. • Жировой обмен Нарушения жирового обмена при СД проявляются гиперлипидемией, кетонемией, кетонурией. • Гиперлипидемия Для СД характерна гиперлипидемия — увеличение содержания в крови уровня общих липидов выше нормы (более 8 г/л). Причины гиперлипидемии: § активация липолиза в тканях, § торможение утилизации липидов клетками, § интенсификация синтеза холестерина из КТ, § торможение транспорта ВЖК в клетки, § снижение активности ЛПЛазы. • Кетонемия Кетонемия — повышение концентрации в крови КТ выше нормы (более 2,5 мг%). К КТ относят ацетон, ацетоуксусную и § активация липолиза, § интенсификация окисления ВЖК в клетках, § торможение синтеза липидов, § подавление окисления ацетил–КоА в гепатоцитах с образованием КТ. • Кетонурия Кетонурия — выделение КТ из организма с мочой — считается симптомом неблагоприятного течения СД. Причина кетонурии — высокая концентрация в крови КТ, которые хорошо фильтруются в почках. • Водный обмен Нарушения обмена воды при СД проявляются полиурией и полидипсией. • Полиурия Полиурия — образование и выделение мочи в количестве, превышающем норму (в обычных условиях 1000–1200 мл в сутки). При СД суточный диурез достигает 4000–10 000 мл. Причины: § гиперосмия мочи, обусловленная выведением избытка глюкозы, азотистых соединений, КТ, ионов и других осмотически активных веществ. Это стимулирует фильтрацию жидкости в клубочках и тормозит её реабсорбцию в канальцах почек. § нарушение экскреции и реабсорбции жидкости в почках, вызванное диабетической невропатией. • Полидипсия Полидипсия — повышенное потребление жидкости как результат патологической жажды. Причины: § гипогидратация организма в результате полиурии, § гиперосмия крови в связи с гипергликемией, азотемией, кетонемией, гиперлактатацидурией, повышением содержания отдельных ионов. Осмоляльность сыворотки крови превышает норму. Обычно она более 300 мосмоль/кг. § сухость слизистой оболочки рта и глотки, вызванная подавлением функции слюнных желёз. ПАТОЛОГИЯ ТКАНЕЙ, ОРГАНОВ И ИХ СИСТЕМ При СД поражаются все ткани и органы, хотя и в разной степени. В наибольшей мере повреждаются сердце, сосуды, нервная система, почки, ткани глаза, система ИБН. Это проявляется кардиопатиями, ангиопатиями, нейро и энцефалопатиями, нефропатиями, снижением остроты зрения и слепотой, комами и другими расстройствами. Их обозначают как осложнения СД. ОСЛОЖНЕНИЯ САХАРНОГО ДИАБЕТА Осложнения СД — патологические процессы и состояния, не обязательные для него, но обусловленные либо причинами диабета, либо расстройствами, развившимися при СД. Осложнения СД подразделяют на острые и хронические (рис. 8–13). 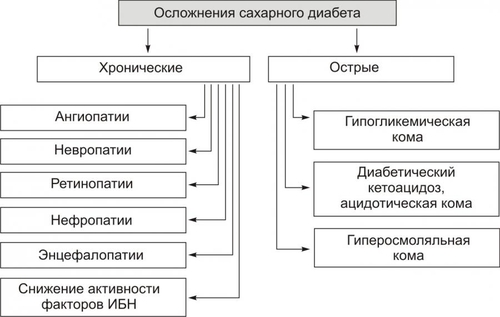 Рис. 8–13. Осложнения сахарного диабета. • Остро протекающие («острые осложнения диабета»): диабетический кетоацидоз, чреватый развитием ацидотической комы; гиперосмолярная (некетоацидотическая) и гипогликемическая кома. • Длительно (хронически) протекающие («поздние осложнения диабета»): ангиопатии, невропатии, энцефалопатии, нефропатии, снижение активности факторов ИБН, другие осложнения (остео и артропатии, катаракта). ОСТРО ПРОТЕКАЮЩИЕ ОСЛОЖНЕНИЯ Эти осложнения обычно возникают под влиянием каких-либо провоцирующих факторов. Наиболее частые причины — неправильная инсулинотерапия (нарушения расчёта необходимого количества вводимого инсулина), стресс–реакции, развитие других заболеваний. Диабетический кетоацидоз Диабетический кетоацидоз характерен для ИЗСД. Кетоацидоз и кетоацидотическая кома относятся к числу основных причин смерти пациентов с диабетом. Не менее 16% больных с этими осложнениями погибает в коме. • Причины † Недостаточное содержание в крови инсулина и/или его эффектов. † Повышение концентрации и/или выраженности эффектов контринсулярных гормонов (глюкагона, катехоламинов, СТГ, кортизола, тиреоидных). • Факторы риска Наиболее часто диабетический кетоацидоз наблюдается у пациентов при невозможности введения лечебной (caianoeoaeuiie) aicu инсулина или его недостаточной дозе, стресс-реакциях, хирургических вмешательствах, травмах, злоупотреблении алкоголем, беременности, возникновении других заболеваний. • Механизм развития включает несколько звеньев: существенная активация глюконеогенеза, протекающая на фоне стимуляции гликогенолиза, протеолиза и липолиза; нарушение транспорта глюкозы в клетки, ведущее к нарастанию гипергликемии; стимуляция кетогенеза с развитием ацидоза. † Активация глюконеогенеза является результатом: ‡ недостатка эффектов инсулина. ‡ избытка эффектов глюкагона. Последнее обусловливает: § снижение содержания фруктозо–2,6дифосфата и как следствие — торможение реакций гликолиза и активацию глюконеогенеза; § увеличение ГПК. † Нарушение транспорта глюкозы в клетки в результате гипоинсулинизма. Результатом активации глюконеогенеза и торможения усвоения глюкозы клетками является нарастающая гипергликемия. † Стимуляция кетогенеза. Этапы образования кетоновых тел при СД представлены на рис. 8–14. 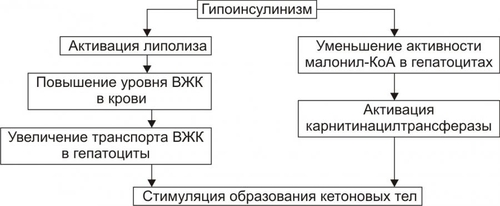 Рис. 8–14. Механизмы стимуляции кетогенеза при сахарном диабете. ВЖК — высшие жирные кислоты. Стимуляция кетогенеза обусловлена: ‡ Активацией липолиза (особенно в жировой ткани). В результате этого нарастает уровень ВЖК в крови и печени. ‡ Активацией карнитинацилтрансферазы I гепатоцитов (нарастает при избытке глюкагона) значительно ускоряет кетогенез. Этому процессу способствует увеличение содержания в печени карнитина (особенно в условиях активации эффектов глюкагона). Карнитин стимулирует транспорт в митохондрии клеток печени жирных кислот, где они подвергаются ‡ Последствия: § Нарастающий ацидоз за счёт избытка КТ. Это приводит к появлению характерного для выраженного кетоацидоза и ацидотической комы запаха ацетона в выдыхаемом пациентом воздухе. § Полиурия, вызванная кетонемией, гипергликемией и азотемией. § Выведение из организма с мочой Na+, K+, Cl–, бикарбоната с развитием ионного дисбаланса крови. § Гипогидратация клеток. § Гиповолемия (в результате полиурии), сочетающаяся с гиперосмоляльностью плазмы крови. § Снижение почечного кровотока, что приводит к нарастанию азотемии, нарушению экскреции Ca2+, Mg2+, фосфатов, подавлению образования бикарбоната в почках, ингибированию ацидо и аммониогенеза в клетках эпителия почек. § Нарушение кровообращения с развитием гипоксии. § Развитие быстро прогрессирующей кетоацидотической комы. Гиперосмолярная кома Гиперосмолярная некетоацидотическая (гипергликемическая) кома наиболее характерна для пожилых пациентов с ИНСД. Гиперосмолярная кома развивается существенно медленнее, чем кетоацидотическая. Однако летальность при ней выше. Патогенез и клиническая картина гиперосмолярной некетоацидотической комы изложены в приложении «Справочник терминов» на компакт-диске (статья «Кома гиперосмолярная некетоацидотическая») Гипогликемическая кома • Причины гипогликемической комы † Передозировка инсулина. † Задержка очередного приёма пищи или голодание (вынужденное либо осознанное, в последнем случае наблюдается при попытке самоубийства). † Избыточная и/или длительная физическая нагрузка. † Дефицит контринсулярных гормонов и/или их эффектов. Это одна из частых причин гипогликемической комы, поскольку синтез глюкагона и катехоламинов у этих пациентов обычно снижен. † Все указанные причины (особенно если они действуют в сочетании) приводят к значительной гипогликемии. • Механизмы развития † Причинный фактор патогенеза — гипогликемия. Она обусловливает: ‡ Снижение потребления кислорода нейронами мозга. В связи с этим субстратное «голодание» нервных клеток усугубляется кислородным. ‡ Острое нарушение ресинтеза АТФ в нейронах ЦНС. ‡ Активация симпатикоадреналовой системы. Катехоламины в данной ситуации тормозят развитие тяжёлой гипогликемии, стимулируя гликогенолиз и вызывая тахикардию, аритмии, дрожь, мышечную слабость, неприятные ощущения в области сердца, потливость, заставляющие пациента немедленно принять глюкозу. † Недостаточность энергоснабжения нейронов головного мозга вызывает расстройства ВНД и психические изменения: нарастающую сонливость, спутанность сознания и его утрату, головную боль, нарушение речи, судороги. † Нарушение функции сердца (развитие аритмий, сердечной недостаточности). † Расстройства дыхания, гиповентиляция лёгких, нередко — прекращение дыхания. † Недостаточность кровообращения проявляется нарушением центральной, органно–тканевой и микрогемоциркуляции. У пациентов развивается острая гипотензия (коллапс). ПОЗДНИЕ ОСЛОЖНЕНИЯ Признаки поздних осложнений СД наиболее часто появляются через 15–20 лет после выявления гипергликемии. Вместе с тем у некоторых пациентов они могут возникнуть или раньше, или вообще не проявиться. В основе поздних осложнений СД лежат, главным образом, метаболические расстройства в тканях. 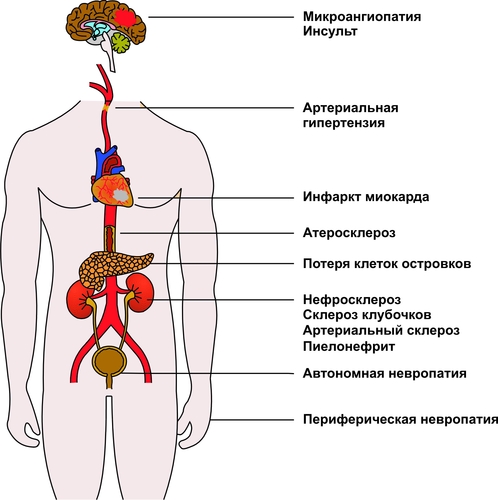 Поздние осложнения сахарного диабета. [по 4]. Ангиопатии Различают микроангиопатии и макроангиопатии • Микроангиопатии — патологические изменения в сосудах микроциркуляторного русла. † Механизмы развития: неферментативное гликозилирование белков базальных мембран капилляров в условиях гипергликемии и активация превращения глюкозы в сорбитол под влиянием альдозоредуктазы (в норме в сорбитол трансформируется не более 1–2% внутриклеточной глюкозы, а при диабетической гипергликемии уровень конвертации увеличивается в 8–10 раз). Избыток сорбитола в сосудистой стенке приводит к её утолщению и уплотнению. Это нарушает: ‡ ток крови в сосудах микроциркуляторного русла с развитием ишемии ткани, ‡ транскапиллярный обмен субстратов метаболизма, продуктов обмена веществ и кислорода. † Последствия гликозилирования белков базальных мембран и накопления сорбитола в стенках микрососудов: ‡ Нарушение структуры клеток стенок сосудов (набухание, утолщение, развитие дистрофий). ‡ Изменение строения белков межклеточного вещества сосудистых стенок и приобретение ими антигенных свойств. Образование АТ к ним ведёт к формированию иммунных комплексов, потенцирующих вместе с АТ повреждение стенок микрососудов. ‡ Ишемия тканей. В значительной мере ишемия является результатом снижения образования NO, вызывающего расширение артериол (рис. 8–15). 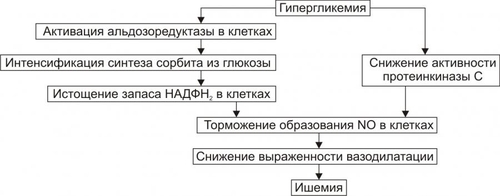 Рис. 8–15. NOопосредованный механизм ишемии тканей при сахарном диабете. † Указанные изменения ведут к нарушению проницаемости сосудистых стенок, образованию микроаневризм, формированию микротромбов, расширению венул и посткапилляров, новообразованию микрососудов, микрокровоизлияниям, образованию уплотнений и рубцов в околососудистой ткани. • Макроангиопатии характеризуются ранним и интенсивным развитием склеротических изменений в стенках артерий среднего и крупного калибра у пациентов с СД. СД является одним из основных факторов риска развития (ускоренного!) атеросклероза. † Причины ‡ Гликозилирование белков базальных мембран и интерстиция стенок сосудов. Модификация белковых молекул стимулирует атерогенез. ‡ Накопление сорбитола в стенке артериальных сосудов. ‡ Повышение уровня атерогенных ЛПНП и снижение антиатерогенных ЛПВП. ‡ Активация синтеза тромбоксана А2 тромбоцитами и другими форменными элементами крови. Это потенцирует вазоконстрикцию и адгезию тромбоцитов на стенках сосудов. ‡ Стимуляция пролиферации ГМК артериальных сосудов. † Последствия Указанные (а также и некоторые другие) изменения приводят к развитию более раннего и ускоренного развития атеросклероза, включая: ‡ кальцификацию и изъязвление атеросклеротических бляшек, ‡ тромбообразование, ‡ окклюзию артерий, ‡ нарушения кровоснабжения тканей с развитием инфарктов (в том числе миокарда), инсультов, гангрены (наиболее часто мягких тканей стопы). Невропатии Симптомы диабетических невропатий могут наблюдаться уже на ранних стадиях заболевания в любом отделе нервной системы. Они являются одной из наиболее частых причин инвалидизации пациентов. Наиболее выражены невропатии у пожилых пациентов с хроническим течением диабета и значительной гипергликемией. • Виды (рис. 8–16) и механизмы развития (рис. 8–17) невропатий. В основе развития невропатий лежат расстройства обмена веществ и интраневрального кровоснабжения. 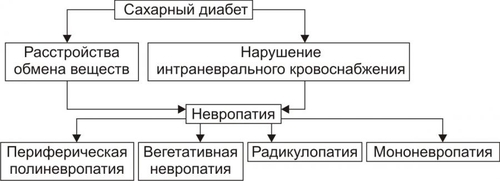 Рис. 8–16. Виды диабетической невропатии. 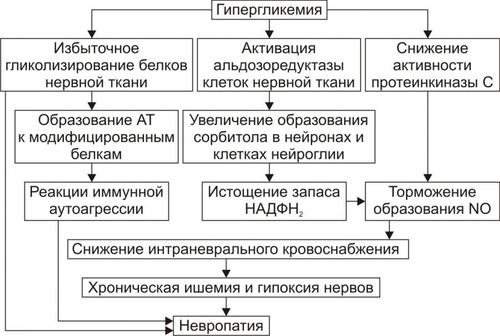 Рис. 8–17. Патогенез диабетической невропатии. • Основные звенья патогенеза диабетической невропатии † Избыточное гликозилирование белков периферических нервов. † Образование АТ к модифицированным белкам с развитием реакций иммунной аутоагрессии по отношению к Аг нервной ткани. † Активация в нейронах и шванновских клетках трансформации глюкозы в сорбитол, катализируемая альдозоредуктазой. † Снижение интраневрального кровоснабжения с развитием хронической ишемии и гипоксии нервных структур. Основным фактором ишемизирования нервной ткани считают дефицит NO. Последний в норме вызывает расслабление ГМК артериол и вазодилатацию. В свою очередь причинами дефицита NO в нейронах являются: ‡ Снижение активности протеинкиназы С, обусловленное гипергликемией. ‡ Дефицит НАДФН2. † Конкурентное торможение транспорта миоинозитола в нервные клетки избытком ГПК. Это обусловливает развитие трёх эффектов: ‡ Нарушение синтеза миелина и демиелинизацию нервных волокон. ‡ Снижение активности Na+,K+АТФазы нейронов, что потенцирует снижение Na–зависимого транспорта миоинозитола в нервную ткань. ‡ Замедление скорости проведения нервных импульсов. • Проявления диабетических невропатий † Периферические полиневропатии. Характеризуются преимущественным поражением нескольких периферических нервных стволов и проявляются парестезией стоп, реже — рук; болезненностью стоп и голеней; потерей болевой и вибрационной чувствительности, чаще в дистальных отделах нижних конечностей; снижением выраженности рефлексов, особенно — растяжения; невропатическими язвами, эрозиями, некрозом тканей стоп (синдром диабетической стопы). † Вегетативная невропатия. Поражает преимущественно структуры вегетативной нервной системы, нередко сочетается с периферической невропатией и проявляется: ‡ расстройствами функции ЖКТ (затруднениями глотания пищи, опорожнения желудка и кишечника, запорами, диареей), обусловленными нарушением его регуляции, в основном, холинергической. ‡ дистрофией мочевого пузыря (задержка мочи) в связи с поражением нейронов тазового сплетения. ‡ нарушением нейрогенной регуляции тонуса стенок сосудов. Это проявляется позиционными (постуральными) гипотензиями или обмороком (острым снижением АД при вставании из положения лёжа или сидя). ‡ расстройством нервной регуляции сердечной деятельности, нередко приводящем к внезапной смерти. ‡ нарушением регуляции половой функции (особенно у мужчин, что проявляется импотенцией), снижением либидо и другими расстройствами). † Радикулопатии. Обусловлены изменениями в корешках спинного мозга и характеризуются болями по ходу одного или нескольких спинальных нервов (обычно в области грудной клетки и живота) и повышенной чувствительностью в этих же областях. † Мононевропатии. Поражают отдельные черепные и/или проксимальные двигательные нейроны, проявляются преходящими вялыми параличами кисти или стопы и обратимыми парезами III, IV или VI пар черепных нервов. Энцефалопатии • Причины энцефалопатии † Дистрофические и дегенеративные изменения в нейронах головного мозга. Вызваны повторными гипогликемическими состояниями, нарушением энергетического обеспечения нейронов и ишемией участков мозга, развивающейся в результате микро и ангиопатий. † Инсульты (ишемические и/или геморрагические). Обусловлены ангиопатиями. • Проявления † Нарушение психической деятельности в виде расстройств памяти, раздражительности, плаксивости, апатии, расстройств сна, повышенной утомляемости. † Признаки органического поражения мозга в результате кровоизлияний или ишемии отдельных его участков: расстройства чувствительности, нейрогенные нарушения движений, нейродистрофии. Ретинопатии Поражение сетчатки глаза при диабете является основной причиной снижения остроты зрения и слепоты. Ретинопатии выявляются примерно у 3% больных в дебюте заболевания, у 40–45% спустя 10 лет, у 97% после 15 лет болезни. • Причины † Микроангиопатии в тканях глаза. † Гипоксия тканей глаза, особенно сетчатки. • Виды и проявления † Непролиферативная (фоновая, простая) составляет более 90% всех диабетических ретинопатий. Она проявляется: ‡ повышением проницаемости стенок микрососудов с развитием экссудатов, ‡ формированием микроаневризм артериол и венул, ‡ микрокровоизлияниями в сетчатую оболочку глаза и/или стекловидное тело (это может вызвать слепоту), ‡ развитием микротромбов с окклюзией сосудов. † Пролиферативная ретинопатия наблюдается у 10% пациентов. Она характеризуется: ‡ новообразованием микрососудов (стимулируемое гипоксией), прорастающих в стекловидное тело; ‡ формированием рубцов в месте кровоизлияний, ‡ отслойкой сетчатки в регионах крупных кровоизлияний. Нефропатии Нарушение функции почек — одна из частых причин инвалидизации и смерти при СД. Последняя является исходом почечной недостаточности. Диабетическая нефропатия занимает второе место среди причин смерти больных диабетом. Нефропатии выявляются примерно у 40% пациентов с ИЗСД и у 20% с ИНСД. Диабетическая нефропатия характеризуется: • Признаками микро и макроангиопатий. • Утолщением и уплотнением стенок афферентных и эфферентных артериол клубочков. • Утолщением базальных мембран клубочков и канальцев с нарушениями фильтрации, реабсорбции, секреции и экскреции. • Развитием интерстициального нефрита и гломерулосклероза. • Повышением АД в результате активации «почечно-ишемического» и «ренопривного» механизмов развития артериальной гипертензии (подробнее см. раздел «Нарушения системного артериального давления» в главе 22). • Развитием синдрома КиммельштиляУилсона, который проявляется склерозом почечной ткани (диабетическим гломерулосклерозом), выраженной протеинурией, нефрогенными отёками, артериальной гипертензией и уремией. Иммунопатологические состояния Для СД характерно снижение эффективности системы ИБН. Об этом свидетельствуют данные о более частом развитии и тяжёлом течении у пациентов с СД: † Инфекционных поражений кожи (с развитием фурункулёза, карбункулёза), мочевых путей, лёгких. † Инфекций, характерных именно для диабета: ‡ Наружного отита, вызываемого Pseudomonas aeruginosa. ‡ Риноцеребрального мукороза. Заболевание вызывают грибы типа Mucor, оно может завершиться некрозом слизистой оболочки носовых ходов и подлежащих тканей, тромбозом внутренней яремной вены и мозговых синусов. ‡ Холецистита. Причиной его являются клостридии и другие микроорганизмы. • Причинами снижения активности иммунной системы и факторов неспецифической защиты организма являются: † Гипоксия, обусловленная нарушением кровообращения, дыхания, изменением состояния Hb (в связи с его гликозилированием) и ферментов митохондрий. † Метаболические расстройства, характерные для диабета. Прочие осложнения У пациентов с СД наблюдаются и многие другие осложнения (кардиопатии, катаракта, триглицеридемия, нарушения ионного обмена, остео- и артропатии). Это обусловлено тем, что патологические изменения при СД развиваются во всех тканях и органах. ПРИНЦИПЫ ТЕРАПИИ САХАРНОГО ДИАБЕТА • Этиотропный принцип направлен на устранение причины СД и условий, способствующих развитию заболевания. Данный подход наиболее рационален на начальном этапе болезни. • Патогенетический принцип имеет целью разрыв патогенетических звеньев СД. В рамках этого принципа решаются следующие задачи: † Контроль и коррекция уровня ГПК. Нормализация содержания глюкозы в течение длительного времени, как правило, снижает выраженность или устраняет основные метаболические, функциональные и ряд структурных отклонений в организме. † Коррекция водного и ионного обмена, сдвигов кислотно–основного состояния. † Предотвращение острых осложнений диабета (кетоацидоза, коматозных состояний). † Предотвращение или уменьшение степени хронических осложнений (ангио-, нейро-, энцефало-, нефропатий и др.). • Симптоматический принцип направлен на устранение и предотвращение состояний и симптомов, усугубляющих течение СД и самочувствие пациента: фурункулёза, гипер- или гипотензивных реакций, снижения остроты зрения, тяжёлой головной боли, изменений кожи и слизистых оболочек, невропатических болей, расстройств пищеварения.
|
