ИТОГ 2. Итог 2 (тут миастении)
 Скачать 1.01 Mb. Скачать 1.01 Mb.
|
|
Вопросы по задаче: 1. Укажите патологические синдромы. 2. Определите место локализации патологического процесса. 3. Клинический диагноз. 4. Лечение. Ответ: 1. Синдром периферического пареза кистей и стоп с полиневритическим типом расстройства поверхностной и глубокой чувствительности в них. 2. Поражение периферических нервов дистальных конечностей. 3. Невральная амиотрофия Шарко-Мари-Тута. 4. Лечение симптоматическое: массаж, ЛФК, общеукрепляющая терапия, антихолинэстеразные препараты (прозерин), витамины группы В (мильгамма), антиоксиданты (тиоктацид, берлитион). Девочка 11 лет, жалуется на слабость в ногах и руках, чувство «ползания мурашек» в стопах. Заболела два года назад. Вначале заметила утомляемость ног, стала запинаться при ходьбе, с трудом бегать. Постепенно слабость в ногах нарастала. Год назад заметили похудание голеней. В последнее время отмечает слабость и в руках, появилось чувство «ползания мурашек» и зябкости в стопах. В семье подобным заболеванием болеет с детства отец. При обследовании обнаружены атрофии мышц голеней и кистей. Снижена сила мышц в дистальных отделах верхних и нижних конечностей, но наиболее значительно – мышц разгибателей стопы с обеих сторон; стопы свисают. Походка – степпаж. Не вызываются ахилловы рефлексы. Снижена поверхностная чувствительность по полиневритическому типу (в виде «перчаток» и «носков») и вибрационная чувствительность на внутренних и наружных лодыжках. На ЭМГ с мышц голеней регистрируется снижение скорости проведения возбуждения по малоберцовым нервам. Вопросы по задаче: 1. Выделить клинические синдромы. 2. Поставить топический диагноз. 3. Поставить клинический диагноз. 4. Назначить необходимые методы обследования. 5. Назначить лечение и определить прогноз. Ответ: 1. Синдром периферического пареза кистей и стоп с полиневритическим типом расстройства поверхностной и глубокой чувствительности в них. 2. Поражение периферических нервов дистальных конечностей. 3. Подозрение на семейный вариант невральной амиотрофии Шарко-Мари. 4. Изменения на ЭМГ свидетельствуют о поражении малоберцовых нервов. 5. Лечение симптоматическое: массаж, ЛФК, общеукрепляющая терапия, антихолинэстеразные препараты (прозерин), витамины группы В (мильгамма), антиоксиданты (тиоктацид, берлитион). Больной Н., 37 лет, жалуется на слабость в кистях и стопах, невозможность стоять на пятках. Болен около 15 лет, заболевание развивалось очень медленно. При осмотре определяется периферический парез кистей и стоп с атрофией и гипотонией мышц, дистальной арефлексией; полиневритический тип нарушения чувствительности. Со слов больного, у его 14-летней дочери очень слабые кисти. Вопросы по задаче: 1. Выделить клинические синдромы. 2. Поставить топический диагноз. 3. Признаки какого заболевания имеются у больного? 4. Какие обследования необходимо провести для уточнения диагноза? 5. Назначить лечение. Ответ: 1. Синдромы периферического пареза кистей и стоп с полиневритическим типом расстройства чувствительности. 2. Поражение периферических нервов дистальных конечностей. 3. Подозрение на семейный вариант невральной амиотрофии Шарко-Мари. 4. Необходимо ЭНМГ и гистологическое исследование пораженных мышц, составление родословной. 5. Лечение: антихолинэстеразные препараты – Sol. Proserini 0,05% – 1,0 в/м; витамины В1, В12, мильгамма; сосудистая терапия: пентоксифиллин; ЛФК, массаж, физиотерапия. Больной С., 18 лет поступил в неврологическое отделение в плановом порядке с жалобами на боль в области спины и левой лопатки. Диагноз направления: деформирующая дорсопатия, остеохондроз грудного отдела позвоночника, торакалгия слева. В неврологическом статусе выявились: 1) нарушения поверхностной чувствительности слева с уровня боковой поверхности шеи до уровня рёберной дуги; 2) нарушения глубокой чувствительности в левой руке; 3) сужение левого зрачка при сохранных зрачковых реакциях, опущение верхнего века до уровня верхней трети зрачка, лёгкое западение левого глазного яблока в глазницу. Рост пациента 164 см, вес 62 кг. Отмечаются короткая шея, низкая граница роста волос на голове, сутулость, килевидная асимметричная грудная клетка. На кистях рук - следы множественных мелких травм, на коже над левым плечом - стянутый рубец после ожога. Рентгенологически на уровне черепа обнаруживаются асимметрия лобных пазух и уплощение основания черепа; на шейном уровне выявляются добавочное шейное ребро, частичное сращение тел С5-6 позвонков, на грудном – кифосколиоз, на поясничном – spina bifida L4. Вопросы по задаче: 1. Какой отдел нервной системы вовлечен в патологическии процесс? 2. Поражением каких структур обусловлено нарушение поверхностной чувствительности слева? 3. Каковы течение и прогноз заболевания? 4. Какой метод дополнительной диагностики позволит верифицировать диагноз? 5. Что вы можете сказать о подходах к лечению в данном случае? Ответ: 1. Центральный отдел (спинной мозг). Сирингомиелия 2. Поражение задних рогов на уровне С8-Т2 слева. 3. 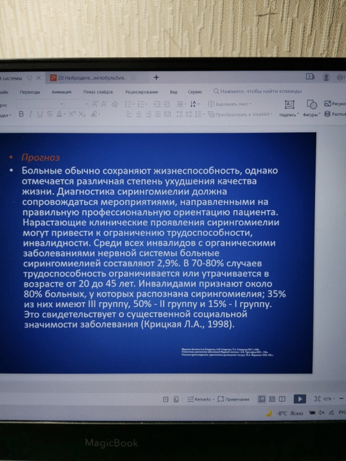 4. МРТ 5. Рентгенотерапия для предотвращения роста полости и дренирование Девочка, 18 лет, отмечает пошатывание при ходьбе, неловкость в руках при выполнении тонких движений, изменение почерка. Стала замечать ухудшение памяти. Эти нарушения развились постепенно, без видимых причин. При обследовании обнаруживается горизонтальный нистагм, который усиливается при отведении глазных яблок в стороны. Речь неравномерная с неправильным распределением ударений в предложениях. Некоторое снижение силы в мышцах ног. Сухожильные рефлексы высокие на руках и ногах. Клонус стоп, симптом Бабинского с обеих сторон. Брюшные рефлексы вызываются. Чувствительных расстройств нет. При выполнении координаторных проб наблюдается грубое промахивание, интенционное дрожание с обеих сторон, неустойчивость в позе Ромберга. Интеллект снижен. Вопросы по задаче: 1. Какие структуры поражены? 2. Сформулируйте предположительный клинический диагноз. 3. Дифференциальный диагноз с какими заболеваниями надо провести? 4. Определите методы дополнительных исследований? 5. Назначьте обследование. Ответ: 1. Поражение мозжечка и его проводящих путей. 2. Мозжечковая атаксия Пьера-Мари. 3. Атаксия Фридрейха, рассеянный склероз. 4. МРТ, ЭЭГ, ДНК-тест 5. Мужчина 30 лет, предъявляет жалобы на шаткость походки, которая нарастает в течение 10 лет. Прогрессирующее нарушение походки отмечалось у его родственников, приводя их к инвалидности. Объективно: вертикальный нистагм, скандированная речь, интенционный тремор при выполнении пальце-носовой и пяточно-коленных проб, дисметрия, адиадохокинез, асинергия Бабинского; пошатывание в пробе Ромберга и при ходьбе; других неврологических нарушений нет. Вопросы по задаче: 1. Топический диагноз 2. План обследования. 3. Клинический диагноз. 4. План лечения. Ответ: 1. Поражение мозжечка и его проводящих путей. 2. Атаксия Фридрейха, рассеянный склероз. 3. Мозжечковая атаксия Пьера-Мари. 4. Симптоматическое. ЕСЛИ ПОПАДЕТСЯ СИНДРОМ ШЕРЕШЕВСКОГО-ТЕРНЕРА, ТО 1. Клиника: проявляются с первых дней жизни. Низкий рост, кожные крыловидные складки на короткой шее,иширокая грудная клетка, Х-образное искривление голеней, половой инфантилизм, первичная аменорея и бесплодие случаев. Поражаются сердечно-сосудистая, мочеполовая, скелетная и кожные системы. При дерматоглифическом обследовании отмечаются дистально расположенный осевой трирадиус, поперечная ладонная складка, увеличение частоты узоров в области гипотенара и высокий греневый счет. Интеллектуальное развитие нормальное или близкое к норме 2. Диагностика: клиническая картина и исследовании полового хроматина, результаты цитогенетического (кариологического) анализа 3. Диф.диагноз: синдром Боневи-Ультриха. 4. Лечение симптоматическое: симптоматическое и обычно направлено на корреляцию вторичных половых признаков В клинику поступил мальчик в возрасте Зх лет, блондин с голубыми глазами. Отмечены неправильная форма черепа, выступающие лобные бугры, деформация ушных раковин, микроцефалия. В неврологическом статусе: лёгкое сходящееся косоглазие, сглаженность левой носогубной складки, явления дистрофии в мышцах рук и ног. Походка спастико-атактическая. Ребёнок не говорит, не понимает обращённую к нему речь. С первого месяца жизни постоянные срыгивания, периодическая рвота после кормления, экзематозные изменения кожи. К десяти месяцам появились малые эпилептические приступы в виде кивков. Проба Феллинга с 10% FеСI3 положительна. Вопросы по задаче: 1. Какое заболевание можно заподозрить? 2. С помощью каких методов можно уточнить диагноз? 3. Назначьте лечение. Ответ: 1. Фенилкетонурия. 2. Микробиологический тест Гатри. 3. Диета: удаление фенилаланина из пищевого рациона, т.е. (исключение грудного молока) и во вскармливании ребенка специальными белковыми гидролизатами. ЕСЛИ ПОПАДЕТСЯ СИНДРОМ МАРФАНА(Это наследственная болезнь соединительной ткани.), ТО Тип наследования аутосомно-доминантный с высокой пенетрантностью и различной экспрессивностью гена. Происходит нарушение синтеза фибриллина. 1. Клиника: высокий рост и длинные тонкие конечности, особенно дистальные их отделы. Часто отмечаются сколиоз, кифоз, воронкообразная или килевая грудная клетка, долихоцефалия, узкое лицо, высокое дугообразное небо, плоскостопие. Порожение глаз включает двусторонний подвывих хрусталика, часто сочетающийся с иридодонезом, сферо- и микрофакию. Отмечаются высокая степень миопии, отслойка сетчатки, гетерохромия радужки, мигалокорнеа и голубые склеры. Характерны поражения крупных сосудов и сердца, из которых чаще всего обнаруживаются расширение восходящей части аорты (реже грудного или брюшного отдела аорты) с развитием расслаивающей аневризмы и недостаточность сердечных клапанов, аномалии развития нервной системы. Нередко встречаются бедренные, паховые и диафрагмальные грыжи, гипоплазия мышц и подкожной клетчатки, мышечная гипотония, нефроптоз, эмфизма легких, пнемоторакс. 2. Диагностика: 3. Диф.диагноз: гомоцистинурия, синдром Элерса-Данло. 4. Лечение симптоматическое: Лечение и диспансерное наблюдение у окулиста, кардиолога, ортопеда. ЕСЛИ ПОПАДЕТСЯ нейрофиброматоз(болезнь Реклингхаузена), ТО Тип наследования аутосомно-доминантный с высокой пенетрантностью и различной прессивностью гена. 1. Клиника: на коже пятен цвета кофе с молоком, локализуются на закрытых участках кожи. Иногда в виде веснушек они находятся в подмышечных областях. Опухоли на коже, имеющие тенденцию к распространению по ходу периферических нервов, опухоль в спинном и головном мозге (симптомы поражения черепных нервов). Наиболее часто поражаются зрительные нервы и хиазма. Отмечаются нейрофибромы на веках, конъюктиве, роговице, радужная по ходу цилиарных нервов. Птоз и паралич глазных мышц. Судороги и умственная отсталость. Описаны изменения скелета: кифосколиоз, приподнятая лопатка, асимметрия трубчатых костей псевдоартрозы. 2. Диф.диагноз: туберозный склероз, другие факоматозы. 3. Лечение симптоматическое: Специфического лечения нет. В ряде случаев опухоли удаляют хирургическим путем но велика вероятность рецидивов. У больного 28 лет наблюдаются непроизвольные гримасы, а так же быстрые беспорядочные и вычурные движения преимущественно в плечевом поясе и руках. Они усиливаются при общении и выполнении каких-либо целенаправленных действий. Из-за массы избыточных движений затруднены речь и самообслуживание. Заболевание началось с подёргиваний мышц лица, которые появились около Зх лет назад после ЧМТ. В последнее время родственники пациента стали замечать изменения поведения, забывчивость, неадекватность эмоциональных реакций. Вопросы по задаче: Определите ведущий клини 2. Поставьте топический диагноз. 3. Поставьте клинический диагноз. 4.Какие дополнительные исследования необходимо провести для верификации диагноза? Ответ: 1. Гиперкинетический. 2. Хвостатое ядро 3. Хорея Гентингтона 4. ЭЭГ, МРТ |
