Издательский дом Питер
 Скачать 5.79 Mb. Скачать 5.79 Mb.
|
|
Глава 4. Донорство 134 Таблица 13 Возможное содержание эритроцитов и гемоглобина в дозе донорской крови
4.2.3. Обследование доноров и скрининг донорской крови 4.2.3.1. Медицинское освидетельствование доноров крови К донорству крови допускаются лица в возрасте от 18 до 60 лет. Стандартный объем заготовки крови — 450 мл ± 10 %, без учета крови, взятой без анализов (до 40 мл). Таким образом, содержание гемоглобина в дозе донорской крови составляет от 49 до 87 г (табл. 13), Лица с массой тела менее 50 кг и ростом менее 150 см допускаются к донорству в индивидуальном порядке по усмотрению врача-трансфузиолога. Объем кроводачи у них не должен превышать 12 % объема циркулирующей крови (ОЦК), который в норме составляет 6,5-7 % массы тела, или 4-6 мл на кг массы тела. Донору измеряется температура тела, которая должна быть не менее 36 °С и не более 37 °С. Общий осмотр включает в себя сбор анамнеза, осмотр кожных покровов, слизистых оболочек, склер, пальпацию лимфатических узлов, аускультацию органов грудной клетки, пальпацию органов брюшной полости. Определяется частота и ритмичность пульса: в норме пульс ритмичный, от 60 до 80 уд/мин. Нормальные показатели артериального давления: систолическое — в пределах 90-170, диастолическое — 60-90 мм рт. столба. Исследование донорской крови До кроводачи у донора определяется содержание гемоглобина (или гематокрит) и группа крови (лаборант). Дальнейший скрининг донорской крови проводится в лабораторных условиях по следующим показателям: — группа крови и резус-принадлежность; — серологические исследования на сифилис; — активность сывороточной аланинаминотрансферазы (АЛТ); — поверхностный антиген вируса гепатита В; Медицинское освидетельствование доноров___________________135 — антитела к вирусу гепатита С; — антитела к вирусам ВИЧ-1/2. Нормы состава периферической крови и биохимических показателей у доноров приведены в Приложении 2. При повышении активности АЛТ менее чем в 2 раза донор отстраняется от кроводачи на 3 мес с последующим контрольным исследованием. При повторном повышении или при увеличении активности АЛТ в 2 и более раза он отстраняется от донорства и направляется на обследование. При наличии неблагоприятной эпидемиологической ситуации в регионе по гепатитам вопрос о допуске к донорству лиц с двукратным повышением активности АЛТ должен решаться органами Госэпиднадзора. Дополнительные исследования донорской крови проводятся с учетом эпидемиологической ситуации в регионе, по согласованию с местными органами здравоохранения и Госэпиднадзора. В связи с этим особенно следует подчеркнуть нецелесообразность определения в крови доноров содержания билирубина, ранее считавшегося суррогатным маркером вирусного гепатита. Лицам, регулярно сдающим кровь, плазму, клетки крови (активные доноры), один раз в год должен проводиться клинический анализ крови, рентгеноскопия или флюорография органов грудной клетки. Активные доноры представляют справку лечебно-профилактического учреждения (поликлиники по месту жительства или медсанчасти по месту работы) с указанием перенесенных заболеваний (раз в полгода или чаще по усмотрению врача-трансфузиолога) и справку из центра по вирусным гепатитам (в течение 3 мес для гепатита Айв течение 6 мес для гепатитов В и С), а также другими инфекционными заболеваниями на 1 мес. Данные справки могут представляться чаще по усмотрению регионального отдела Госэпиднадзора в зависимости от конкретной эпидемиологической обстановки. Доноры-родственники и доноры резерва данные справки представляют по усмотрению врача-трансфузиолога донорского отдела. Срок действия справок — 7 дней. Доноры-женщины, регулярно сдающие кровь (активные доноры), представляют ежегодно заключение гинеколога с данными о перенесенных заболеваниях, родах и оперативных вмешательствах. В целях оказания неотложной медицинской помощи донорам при возникновении у них реакций и осложнений в отделениях заготовки крови, плазмафереза, выездных бригадах необходимо иметь набор медикаментов и оснащения, согласно Приложению 3. При любых осложнениях одновременно с оказанием неотложной медицинской помощи следует вызвать бригаду станции скорой помощи. Прививки после кроводачи, плазма- и цитафереза разрешаются не ранее чем через 10 дней. 136 ________________Глава 4. Донорство 4.2.3.2. Медицинское освидетельствование доноров плазмафереза Освидетельствования доноров плазмафереза аналогичны указанным для доноров крови: — требования к возрасту, массе тела и росту доноров при плазмаферезе крови; — общий осмотр доноров плазмафереза; — лабораторные исследования крови доноров плазмафереза. Кроме того, при первичном освидетельствовании доноров плазмы, которое проводится до самой процедуры, дополнительно осуществляются следующие исследования: — клинический анализ крови; — количество тромбоцитов и ретикулоцитов; — содержание общего белка в сыворотке крови; — белковые фракции сыворотки крови. При повторных плазмаферезах определяется: — содержание гемоглобина или гематокрит; — СОЭ; — содержание общего белка в сыворотке крови; — количество лейкоцитов; — клинический анализ крови с подсчетом тромбоцитов и ретикулоцитов (один раз в год); — белковые фракции сыворотки крови (после каждых 5 плазмаферезов). Если интервал между процедурами плазмафереза более 2 мес, донор обследуется как при первичном освидетельствовании. При диспротеинемии донор отводится от донорства на 1 мес. Если возраст донора свыше 40 лет, то 1 раз в год производят электрокардиографию. Максимальный объем плазмы, полученный от донора, не должен превышать 12 л в год вместе с консервантом. Максимальная разовая доза, получаемая от донора, не более 600 мл. Интервалы между процедурами указаны в Приложении 4. Вопрос о влиянии на здоровье доноров плазмафереза вообще и аппаратного плазмафереза в частности нельзя считать окончательно решенным. Также спорным остается вопрос о дозе изымаемой плазмы (одномоментно и в течение года) и частоте проводимых процедур. В США, согласно «Руководству для донорских центров» (1993), при проведении автоматического донорского плазмафереза количество плазмы, изымаемой за одну процедуру, зависит от массы тела донора. Масса тела донора (кг) Масса изымаемой плазмы (г) 50-67,5 705 68-78,9 846 79 и более 903 Медицинское освидетельствование доноров___________________137 Частота проведения плазмодач не должна превышать 2 раз в течение 7 дней. Доноры могут сдавать плазму б раз в мес и до 60 л плазмы в год. В рекомендациях Совета Европы 1998 г. при проведении донорского автоматического плазмафереза от донора однократно разрешено получать 650 мл плазмы (без учета антикоагулянта). Частота проводимых процедур не должна превышать 2 раз в неделю. В течение года от одного донора разрешено получать не больше 15 л плазмы, так как нет научных данных о влиянии изъятия больших доз плазмы на здоровье доноров. Объем плазмы, получаемой от одного донора в течение года, несмотря на рекомендации ВОЗ и Совета Европы, может быть адаптирован региональными и национальными компетентными организациями. В частности, при рекомендованном объеме плазмы при плазмаферезе 15 л в год от одного донора, в Германии эта цифра составляет 25 л, а в Италии — 6 л [Красилыцикова И. В., 2000]. Прерывистый и автоматический плазмаферез проводятся в соответствии с действующими инструкциями Минздрава России. Для осуществления прерывистого плазмафереза при наличии одной операционной рекомендуется комплектование на каждый день доноров одной групповой принадлежности по системе АВО. Одновременное проведение плазмафереза у доноров с различной групповой принадлежностью допускается при наличии отдельных операционных (по числу групп доноров с одноименной групповой принадлежностью) при условии выделения для каждой операционной отдельной центрифуги. При несоблюдении указанных условий необходимо выполнить пробу на совместимость или использовать другие методы идентификации перед реинфузией эритроцитов донору. 4.2.3.3. Медицинское освидетельствование доноров цитафереза К цитаферезу (донации клеток крови) допускаются доноры на общих основаниях. Обследование доноров клеток проводят аналогично таковому доноров плазмы. У данной группы доноров при первичном обследовании перед цитаферезом должно быть определено время свертывания крови или время кровотечения по Дюке. Перед первичным цитаферезом (и далее 1 раз в год) обязательно проведение электрокардиограммы (за 1-7 дней перед процедурой). Доноров, в течение 3 предыдущих дней принимавших аспирин или другие лекарства, нарушающие функцию тромбоцитов, нецелесообразно допускать к донации тромбоцитов. Допустимые интервалы между различными видами процедур представлены в Приложении 4. 138 Глава 4. Донорство 4.2.3.4. Медицинское освидетельствование иммунных доноров Иммунизация антигенами системы резус Возраст доноров — 18-50 лет (мужчины), женщины — в период менопаузы. Целесообразно привлечение к иммунному донорству женщин, сенсибилизированных в результате беременности. Процедура иммунизации осуществляется в соответствии с действующей «Инструкцией по иммунизации доноров для получения сыворотки и иммуноглобулина системы антирезус» Минздрава России, утвержденной 09.01.98 г. Иммунизация стафилококковым анатоксином Возраст доноров — 20-40 лет (мужчины). Женщины к иммунизации стафилококковым анатоксином не допускаются. Процедура иммунизации осуществляется в соответствии с действующей «Инструкцией по иммунизации доноров стафилококковым анатоксином и проведению плазмафереза для получения антистафилококковой плазмы», утвержденной Минздравом в 1977г. При активной иммунизации доноров другими антигенами с целью получения иммунных препаратов направленного действия следует использовать только разрешенные к применению в медицинской практике вакцины и антигены эритроцитов и руководствоваться положениями соответствующих инструкций Минздрава России. 4.2.4. Противопоказания к донорству крови и ее компонентов 4.2.4.1. Абсолютные противопоказания Абсолютные противопоказания — отвод от донорства, независимо от давности заболевания и результатов лечения. 1. Гемотрансмиссивные заболевания: — СПИД, носительство ВИЧ-инфекции и лица, относящиеся к группе риска (гомосексуалисты, наркоманы, проститутки); — сифилис, врожденный или приобретенный; — вирусные гепатиты; — туберкулез, все формы; — бруцеллез; — сыпной тиф; — туляремия; — лепра; — эхинококкоз; — токсоплазмоз; — трипаносомоз; — филяриатоз; Медицинское освидетельствование доноров___________________139 — ришта; — лейшманиоз. 2. Соматические заболевания: Злокачественные новообразования Болезни крови Органические заболевания ЦНС, глухонемота, психические заболевания, наркомания, алкоголизм Сердечно-сосудистые заболевания: — гипертоническая болезнь II6- III ст.; — ишемическая болезнь сердца; — атеросклероз, атеросклеротический кардиосклероз; — облитерирующий эндартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит; — эндокардиты, миокардиты; — пороки сердца. Болезни органов дыхания: — бронхиальная астма; — бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсации. Болезни органов пищеварения: — ахилический гастрит; — язвенная болезнь желудка и двенадцатиперстной кишки. Заболевания печени и желчных путей: — хронические заболевания печени, в том числе токсической природы и неясной этиологии; — калькулезный холецистит с повторяющимися приступами и явлениями холангита; — цирроз печени. Заболевания почек и мочевыводящих путей в стадии декомпенсации — диффузные и очаговые поражения почек; — мочекаменная болезнь. Диффузные заболевания соединительной ткани Лучевая болезнь Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ. Глазные болезни: — остаточные явления увеита (ирит, иридоциклит, хориоретинит); — высокая миопия (6 Д и более); — трахома. Кожные болезни: — распространенные заболевания кожи воспалительного и инфекционного характера; Глава 4. Донорство 140 — генерализованный псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы; — грибковые поражения (микроспория, трихофития, эпидермофития) кожи и внутренних органов (глубокие микозы); — гнойничковые заболевания кожи (пиодермия, фурункулез, сикоз). Остеомиелит острый и хронический. Перенесенные операции в виде удаления какого-либо органа (желудок, почка, селезенка, оба яичника, матка, рука, нога, оба глаза). Ниже в табл. 14 представлены факторы риска, способствующие заражению гемотрансмиссивными заболеваниями. 4.2.4.2. Временные противопоказания Временные противопоказания, обусловливающие отвод от донорства, сведены в табл. 15. 4.3. Состояние донорства в России Одним из основных показателей эффективной деятельности службы крови является самообеспечение донорской кровью и ее компонентами региона. Таблица 14 Факторы риска заражения гемотрансмиссивными заболеваниями
141 Состояние донорства в России Таблица 15 Временные противопоказания к донорству крови
142_________________________________Глава 4. Донорство Продолжение табл. 15
Примечание. При наличии у доноров заболеваний, не вошедших в данный список, вопрос о донорстве решается врачом-терапевтом (при необходимости после консультаций со специалистами). По данным Е. А.Селиванова и др. (2000), в 1999 г. количество доноров в России составило 2,2 млн человек, что на 8,5 % ниже, чем в 1998 г. (рис. 4). В лучшую сторону изменилось соотношение платных и безвозмездных доноров: платных доноров стало меньше на 5 %. Снизилось число кроводач по сравнению с 1998 г. и количество заготавливаемой крови на 129 680 л (13,1 %). Такого значительного снижения показателей за год в предыдущие годы не наблюдалось. Массовое донорство в нашей стране получило развитие с 1926 г. Основной курс был взят на безвозмездное донорство, являющееся высшей формой гражданского гуманизма и патриотизма. Это направление остается основным в мировом донорском движении и активно поддерживается Всемирной организацией здравоохранения. Безвозмездное донорство получило наиболее интенсивное развитие с 1957 г., когда оно было поддержано соответствующими директивными документами Правительства бывшего Советского Союза и РСФСР, а также деятельностью центральных и местных Обществ Красного Креста и Красного Полумесяца по привлечению населения к этой акции. Однако в последнее десятилетие донорство переживает значительный спад, что в основном связано с практически полным прекращением пропаганды донорства в средствах массовой информации, невыполнением обязательств по льготам, предоставляемым донорам, крайне неудовлетворительным финансированием учреждений службы крови. Снижена активность Российского общества Красного Креста, Минздрава России и их органов на местах по привлечению населения к донорству. Администрация учреждений, на которые ранее производились выезды с целью заготовки крови, занимает в проведении этой акции пассивную позицию, да и сами работающие из боязни каких-либо нареканий со стороны начальства неохотно покидают рабочие места. 143 Состояние донорства в России 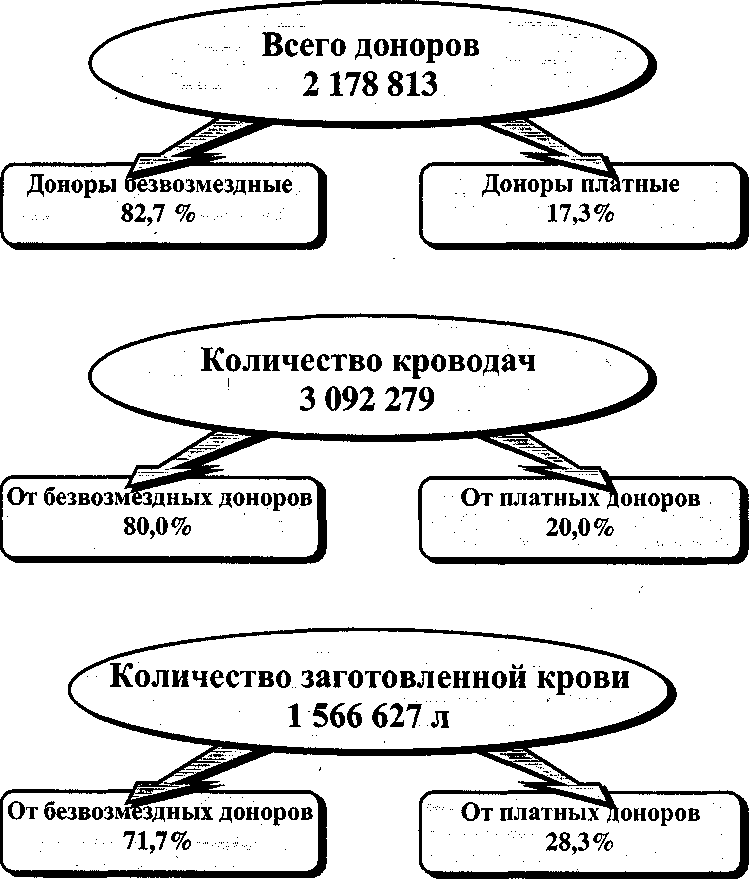 Рис. 4. Донорство и заготовка крови в России в 1999 г. [по Селиванову Е. А. и др., 2000]. 144 Глава 4. Донорство Общее количество доноров в России за 15 лет уменьшилось более чем вдвое. Так, в 1985 г. общее количество доноров составляло 5,6 млн человек, через 10 лет в 1995 г. — 2,9 млн, а к 1999 г. упало до 2,1 млн (рис. 5). В 1999 г. по сравнению с 1998 г. количество доноров уменьшилось на 199 459 человек (8,5 %), а заготовка крови снизилась на 129680 л. Такого значительного снижения показателей за 1 год в предыдущие годы не наблюдалось, что вызывает известное беспокойство. Изменилась и структура донорских кадров: более чем в 2 раза увеличилось количество платных доноров и уменьшилось число безвозмездных. Если в 1985 г. процент безвозмездных доноров составлял всего 3,8 %, то к настоящему времени он достиг значительно больших величин. В 1998 г. количество платных доноров составило почти 20 %, а в 1999 г. оно снизилось до 17,3 %, . Это положительный момент, который свидетельствует об определенной работе, которую проводят учреждения службы крови с донорами. Возможно также, что это и вынужденная мера, связанная с отсутствием средств на оплату за сданную кровь. Доля крови, заготовленной от безвозмездных доноров, снизилась с84%в 1991 г. до 71,7 % в 1998г. (рис. 6)*. Количество доноров на 1 тыс. населения в 1999 г. составляло всего 15,1, в то время как, по данным Совета Европы, для самообеспечения страны кровью и ее компонентами необходимо иметь 40-60 доноров на 1 тыс. населения. В Европе это количество в среднем составляет 40,2. Теоретически донорами могут быть 10-15 % населения, а в России ими являются только 1,6 %. За последние годы на 23 % сократилось количество первичных доноров, на 40,3 % — иммунных доноров, на 44 % — доноров клеток крови (табл. 16). Тенденция к сокращению количества доноров характерна для многих стран. Повышение требований к безопасности донорской крови (в последнее время — в связи с болезнью Крейтцфельдта-Якоба, см. раздел 15.3.5.2.) ведет к сокращению возможностей ее заготовки, обусловливает необходимость поиска новых подходов к обеспечению адекватного снабжения гемокомпонентами. Британские коллеги предлагают сократить временные противопоказания к донорству: пирсинг — с 12 до 6 мес, пребывание за рубежом (малярия), интервал между донациями. Наряду с традиционными предложениями использовать компоненты крови по показаниям, улучшить управление запасами (избегать списания), необходимо постепенно повышать цены на кровь для лечебных учреждений [Remolds E., 2001]. * В 2001 г. наряду с констатацией сокращения донорского контингента во многих странах пересматривают позиции об исключительно безвозмездном донорстве и внедряются материальное стимулирование, в первую очередь кадровых доноров [Eissa S. et al., 2001; Mikkelsen N., 2001]. 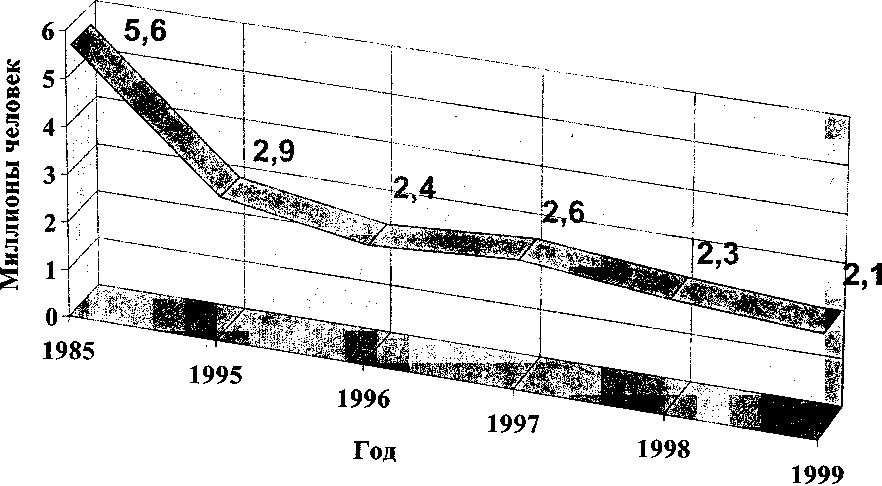 Рис. 5. Изменение количества доноров в России с 1985 г. по 1999 г. [по Селиванову Е. А. и др., 2000]. 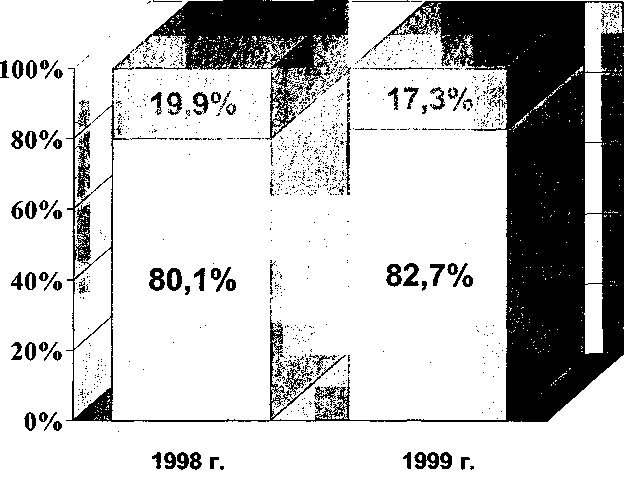 • Платные П Безвозмездные Соотношение платных и безвозмездных доноров в России [по Селиванову Е. А. и др., 2000]. 147 Состояние донорства в России Таблица 16 Расчетные показатели деятельности учреждений службы крови России (1999 г.)
В Нидерландах с июля 2000 г. запретили донацию крови во время первого визита донора в Центр крови. При первом посещении проводится только обследование, а для кроводачи донор приглашается спустя месяц. В Амстердаме такая политика привела к двукратному сокращению кроводач первичными донорами — с 89 до 43 %. Интересны данные о долевом участии территориальных зон России в донорстве и заготовке крови. Наибольший вклад в донорство и заготовку крови вносит 3-я зона, располагая при этом значительным донорским потенциалом (табл. 17). Т. Н. Даниловой и соавт. (2000) проведен анализ изменения количества доноров в различных зонах Российской Федерации в 1999 г. по сравнению с 1998 г. (рис. 7). В среднем по России количество доноров за год уменьшилось на 8,4 %. В 1-й, 7-й, 8-й, 9-й зонах процент уменьшения числа доноров выше, чем в среднем по стране. Наиболее значительное уменьшение (на 23,3 %) наблюдалось в 8-й зоне. Во 2-й, 3-й, 4-й, 5-й и б-й зонах процент сокращения числа доноров был ниже республиканского, а в 5-й зоне даже превысил показатели 1998 г. на 1 %. |
