Диабетическая стопа - комплекс анатомо-функциональных изменений, развивающихся на фоне диабетической нейропатии, микро- и макроангиопатии, остеоартропатии, способствующих повышенной травматизации и инфицированию мягких тканей стопы, развитию гнойно-некротического процесса.Выделяют Нейропатическая форма. Проявляется деструктивным процессом на стопе на фоне диабетической полиневропатии
Нейроишемическая форма. Имеет место на фоне диабетической ангиопатии. Остеоартропатическая форма. Общие клинические исследования при диабетической стопе: общий анализ крови и мочи, биохимический анализ крови (уровень сахара в крови и его колебания, общий белок крови и его фракции), состояние функции почек, рентгенография грудной клетки, ЭКГ, ЭхоКГ, состояние свертывающей системы крови.
Для оценки состояния гнойно-некротического очага необходимы рентгенография стопы в двух проекциях, бактериологическое исследование, Измеряют систолическое давление на артериях бедра, Рентгенологическое исследование стоп и голеностопного сустава позволяет выявить признаки диабетической остеоартропатии, спонтанные переломы мелких костей, заподозрить или установить признаки остеомиелита, исключить или подтвердить наличие газовой гангрены. К базовым принципам лечения относятся:профилактика полинейропатии: контроль глюкозы, давления, гиперлипидемии;
подиатрический уход за стопой;разгрузка стопы.
К дополнительным:антимикробная терапия (антибиотики широкого спектра действия, по результатам взятого материала из язв; дозировка индивидуальна);
лечение болевого синдрома (обезболивающие препараты: Диклофенак, Ибупрофен, Анальгин);лечебная разгрузка и иммобилизация стопы;лечение ангиопатии (путем улучшения кровотока препаратами: Пентоксифиллин, Нормовен, Агапурин, Кардиомагнил);местное лечение язв и ран (местные антисептические и антибактериальные препараты; препараты улучшающие регенерацию, напр. мазь Стелланин-ПЭГ).
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 28
1.Понятие о первичной и вторичной хирургической обработке ран. Принципы и этапы выполнения.
Оперативное лечение является основным методом лечения ран. Оно предусматривает хирургическую обработку — первичную и вторичную (повторную) и оперативные способы закрытия раневого дефекта — наложение первичных, первичных отсроченных, вторичных ранних и поздних швов и пластические операции
Основными элементами лечения случайных инфицированных ран являются:
тщательная хирургическая обработка раны с удалением некротических и нежизнеспособных тканей,
вскрытием карманов и созданием контрапертур (по показаниям);
адекватное дренирование раны дренажами или рыхло введенными тампонами;
введение дренажей для последующего промывания полости раны раствором антисептика или антибиотика;
возможно раннее закрытие очистившейся раны швами или с помощью аутодермопластики.
Первичная хирургическая обработка ран производится до появления клин признаков раневой инфекции Ее цель — профилактика раневой инфекции и создание наиболее благоприятных условий для заживления раны. Она достигается радикальным иссечением всех мертвых и нежизнеспособных тканей. Производится гемостаз, осуществляется дренирование раны Стенками раневого канала должны стать живые, хорошо васкуляризированные ткани Первичная хирургическая обработка, произведенная в наиболее оптимальные сроки (до 24 час после ранения), называется ранней.
Современные средства противобактериальной терапии позволяют задерживать развитие раневой инфекции и при необходимости отсрочить хирургическую обработку до 48 час. (отсроченная первичная хирургическая обработка ран)
Первичная хирургическая обработка, произведенная после 48 час, называется поздней В практике современной хирургии наметилась тенденция проводить первичную хирургическую обработку раны как одномоментную первично-восстановительную операцию, широко применяя первичную и раннюю отсроченную кожную пластику, металлический остеосинтез, восстановительные операции на сухожилиях, периферических нервах и кровеносных сосудах
Вторичная (повторная) хирургическая обработка ран производится при наличии клин проявлений раневой инфекции с целью ее ликвидации.(т.е. по вторичным показаниям). Эта цель достигается иссечением стенок гнойной раны в пределах здоровых тканей (полная хирургическая обработка гнойной раны), при невозможности к-рого ограничиваются рассечением раны, вскрытием карманов и затеков и иссечением лишь крупных некротических нежизнеспособных и пропитанных гноем тканей (частичная хирургическая обработка гнойной раны) Вторичная хирургическая обработка ран при наличии показаний может производиться в любой фазе раневого процесса; особенно целесообразна она в фазе воспаления, поскольку обеспечивает наиболее быстрое удаление омертвевших тканей и перевод процесса в фазу регенерации.
В практике оперативного лечения ран вторичная хирургическая обработка может быть для раненого как первой операцией, если по каким-либо причинам первичная хирургическая обработка не производилась, так и второй, если цель произведенной первичной обработки — профилактика раневой инфекции — не достигнута
В зависимости от времени, прошедшего с момента ранения и хирургической обработки раны до наложения швов, различают:
первичный шов, который накладывают на свежую рану сразу после обработки или через 24—48 ч, т. е. до появления грануляций;
в этом случае его называют отсроченным первичным швом;
вторичный шов, т. е. шов гранулирующий раны, очистившейся от некротических тканей и не имеющей явных признаков воспаления в краях ее.
Это так называемый ранний вторичный шов, накладываемый на 2-й неделе после обработки.
Поздний вторичный шов по нашему опыту необходимо накладывать после тщательного иссечения грануляций и рубцов на 3—4-й неделе.
Вопрос о том, должна ли хирургическая обработка раны заканчиваться наложением шва (с дренажом), в каждом отдельном случае решается индивидуально.
Рана может быть зашита наглухо только в том случае, если удается выполнить радикально первичную хирургическую обработку. Наложение первичных швов допустимо лишь при соблюдении таких условий, как отсутствие обильного загрязнения раны, иссечение всех нежизнеспособных тканей и удаление инородных тел, сохранность кровоснабжения области раны, возможность сближения краев раны без грубого натяжения и, если состояние раненого не отягощено кровопотерей, голоданием, инф. заболеванием Раненый должен находиться после первичной обработки под наблюдением хирурга до снятия швов Несоблюдение любого из этих требований приводит к тяжелым осложнениям. Поэтому первичные швы чаще всего накладывают на неглубокие кожно-мышечные раны К ним, в частности, относятся резаные, рубленые, пиленые, нек-рые пулевые раны и др. Глубокие слепые раны, особенно сопровождающиеся переломом кости, после хирургической обработки временно оставляют открытыми. Ранние вторичные швы накладывают на гранулирующую, очистившуюся от гноя и некротических тканей рану (2-я неделя после хирургической обработки). Если в ране образовались рубцовые ткани, препятствующие сближению краев раны, их иссекают и накладывают поздние вторичные швы (3—4-я недели после хирургической обработки).
Обязательным условием успешности операции является создание беспрепятственного оттока раневого отделяемого с помощью различных методов дренирования. Наиболее эффективны методы активной аспирации раневого отделяемого с, помощью различных вакуумных систем).
Для профилактики раневой инфекции первичную хирургическую обработку раны сочетают с использованием антибиотиков (см.), к-рые вводят в виде р- ров непосредственно в рану или окружающие ткани путем внутримышечных инъекций; наиболее эффективно комбинированное введение антибиотиков пролонгированного действия Применяют также сульфаниламиды и другие противобактериальные средства.
2.Оценка анестезиологического риска. Подготовка больных к анестезии, премедикация и её выполнение Компоненты общей анестезии.
Под анестезиологическим риском понимают вероятность развития каких-либо осложнений, вплоть до гибели пациента, возникающих в результате проведения анестезии.
Поэтому объективная оценка операционно-анестезиологического риска очень важна при определении показаний к операции и выборе метода анестезии. Это позволяет уменьшить опасность операции за счет адекватной предоперационной подготовки, выбора рационального объема оперативного вмешательства и вида обезболивания. Обычно применяют балльную оценку операционно-анестезиологического риска, которая проводится с учетом 3 факторов: общего состояния больного; объема и характера операции; вида анестезии.
I. Оценка общего состояния больного:
1) общее удовлетворительное состояние больного с локализованными хирургическими заболеваниями при отсутствии сопутствующих заболеваний и системных расстройств — 0,5 балла;
2) состояние средней тяжести: больные с легкими или умеренными системным! расстройствами - I балл;
3) тяжелое состояние: больные с выраженными системными расстройствами, связанными с хирургическим или сопутствующими заболеваниями, — 2 балла;
4) крайне тяжелое состояние: больные с крайне тяжелыми системными расстройствами, обусловленными основным или сопутствующим заболеванием, представляющим угрозу для жизни больного без оперативного вмешательства ига во время его выполнения, — 4 балла;
5) терминальное состояние: больные с декомпенсацией функций жизненно важных органов и систем, определяющих вероятность смерти во время операции; в ближайшие часы после ее выполнения, - 6 баллов.
II. Оценка объема и характера операции:
1) операции на поверхности тела и малые гнойные операции - 0,5 балла;
2) более сложные операции на поверхности тела, на внутренних органах, позвоночнике, периферических нервах и сосудах - 1 балл;
3) продолжительные и обширные операции на внутренних органах, в травматологии, урологии, онкологии, нейрохирургии - 1,5 балла;
4) сложные операции на сердце, крупных сосудах, расширенные операции в онкологии, повторные и реконструктивные операции - 2 балла;
5) сложные операции на сердце в условиях искусственного кровообращения (с использованием аппарата искусственного кровообращения — АИ К), трансплантация внутренних органов — 2,5 балла.
III. Оценка характера анестезии:
1) местная потенцированная анестезия - 0,5 балла;
2) регионарная, спинномозговая, эпидуральная, внутривенная анестезия, ингаляционный масочный наркоз с самостоятельным дыханием — 1 балл;
3) стандартный комбинированный эндотрахеальный наркоз - 1,5 балла;
4) комбинированный эндотрахеальный наркоз в сочетании с искусственной гипотермией, управляемой гипотензией, массивной инфузионной терапией, электрокардиостимуляцией - 2 балла;
5) комбинированный эндотрахеальный наркоз в сочетании с искусственным кровообращением, гипербарической оксигенацией, с использованием интенсивной терапии реанимации — 2,5 балла.
Степень риска оценивают по сумме баллов: I степень (незначительный риск) — 1,5 балла; II степень (умеренный риск) — 2
3 балла; III степень (значительный риск) -3,5-5 баллов; IV степень (высокий риск) - 8,5-11 баллов.
Полученный показатель позволяет сократить опасность оперативного вмешательства за счет уменьшения его объема, правильного выбора характера операции и анестезии с наименьшей степенью риска.
Анестезия – 1. Полная утрата чувствительности (в узком смысле слова). 2. Комплекс мероприятий, направленных на защиту организма пациента от болевых воздействий и неблагоприятных реакций, возникающих во время хирургического вмешательства.
Виды анестезии: общая (наркоз), регионарная, местная.
При местной анестезии осуществляется выключение чувствительности небольшой анатомической области, при регионарной анестезии выполняется обезболивание какой-либо части (региона) тела, а при общей анестезии проводиться выключение сознания пациента. Спинальная и регионарная анестезия являются разновидностями регионарной анестезии.
Основные компоненты общей анестезии:
1. Выключение сознания. Используются ингаляционные анестетики (галотан, изофлюран, севофлюран, закись азота), а также неингаляционные анестетики (пропофол, мидазолам, диазепам, тиопентал натрия, кетамин).
2. Обезболивание. Применяются наркотические анальгетики (фентанил, суфентанил, ремифентанил), а также регионарные методы анестезии.
3. Миорелаксация. Используются миорелаксанты (дитилин, ардуан, тракриум).
Клиника общей анестезии. Общая анестезия проявляется отсутствием сознания (медикаментозной комой) и чувствительности (прежде всего болевой), а также некоторой депрессией дыхательной и сердечно-сосудистой систем.
Подготовка пациента к анестезии.
1. Психологическая подготовка способствует уменьшению страха и волнения, она включает в себя установление доверительных отношений с пациентом, ознакомление его с тем, как будет происходить транспортировка в операционную, какая ориентировочная длительность операции и временя возвращения в палату.
2. Взрослым пациентам накануне операции употребление пищи разрешается до полуночного времени, утром в день операции пить и есть запрещается. Приём пищи (в том числе и молока) запрещен за 4-6 часов до анестезии детям младше 6 месяцев, за 6 часов для детей в возрасте 6 месяцев – 3 года, за 6-8 часов для детей старше 3-х лет.
3. Вечером накануне операции пациент должен принять гигиенический душ, а утром почисть зубы.
4. По показаниям вечером накануне операции и утром пациенту ставят очистительную клизму.
5. Перед операцией ротовая полость должна быть освобождена от всех съемных предметов (зубные протезы, пирсинг), ногти на руках должны быть свободны от ногтевого лака, также необходимо, чтобы пациент снял контактные линзы и слуховой аппарат.
6. За 1-2 часа до анестезии выполняется премедикация. Основные цели премедикации и применяемые препараты:
а) устранение страха и волнения, усиление эффекта анестетиков (диазепам, мидазолам);
б) снижение секреции слизистой оболочки дыхательных путей, торможение нежелательных рефлекторных реакций при интубации трахеи (атропин);
в) обезболивание, если пациент испытывает до операции боль (морфин, промедол);
г) профилактика аллергических реакций (димедрол), хотя эффективность этого подхода не доказана;
д) профилактика регургитации желудочного содержимого (метоклопрамид, антациды);
Препараты для премедикации вводятся внутримышечно или перорально. Считается, что прием при оральной премедикации 150 мл воды не повышает объем желудочного содержимого, за исключением пациентов, имеющих риск полного желудка (принявших недавно пищу, а также при экстренной операции, ожирении, травме, беременности, диабете).
3.Общая характеристика опухолей. Доброкачественные и злокачественные новообразования. Пути метастазирования. Клиническая классификация опухолей. Клиническая диагностика.
Опухоль - патологическое образование, самостоятельно развивающееся в органах и тканях, отличающееся автономным ростом, полиморфизмом и атипией клеток. (дисциплину – онкологию) Характерной для опухоли чертой является обособленное развитие и рост внутри тканей организма.
Существуют два основных отличия опухоли от других клеточных структур организма: автономный рост, полиморфизм и атипия клеток.
Автономный рост: Приобретая опухолевые свойства клетки превращают полученные изменения в свои внутрен-ние свойства, которые затем передаются следующему прямому потомству клеток. Такое явление получило название «опухолевая трансформация». Клетки, подвергнувшиеся опухолевой трансформации, начинают расти и делиться без остановки даже после устранения фактора, инициировавшего процесс. При этом рост опухолевых клеток не контролируется организмом. Опухоль, появившись, растёт как бы сама по себе, используя лишь питательные вещества и энергетические ресурсы организма.
Полиморфизм и атипия клеток. Подвергнувшиеся опухолевой трансформации клетки начинают размножаться быстрее клеток ткани, из которой они произошли, что и определяет более быстрый рост опухоли. Быстрота пролиферации может быть различной. При этом в разной степени происходит нарушение дифференцировки клеток, что ведёт к их атипии - морфологическому отличию от клеток ткани, из которой развилась опухоль, и полиморфизму - возможному нахождению в структуре опухоли разнородных по морфологическим признакам клеток. Степень нарушения дифференцировки могут быть разными. При сохранении достаточно высокой дифференцировки структура и функция опухолевых клеток близки к нормальным. При этом опухоль обычно растёт медленно. Низкодифференцированные и вообще недифференцированные (невозможно определить ткань - источник опухолевого роста) опухоли состоят из неспециализированных клеток, их отличает быстрый, агрессивный рост.
Все опухоли делятся на доброкачественные и злокачественные.
Название доброкачественных опухолей состоит из названия ткани и суффикса –ома. Например:
- Фиброма – доброкачественная опухоль соединительной ткани.
- Липома – доброкачественная опухоль из жировой ткани.
- - Аденома – доброкачественная опухоль из железистой ткани.
Миома – доброкачественная опухоль из мышечной ткани.
Если в доброкачественной опухоли имеется сочетание клеток разных тканей, то названия звучат соответствующим образом: фибромиома, фиброаденома, фибролипома и т.д. Все злокачественные новообразования разделяют на две группы: опухоли эпителиального происхождения - рак и соединительнотканного происхождения - саркома.
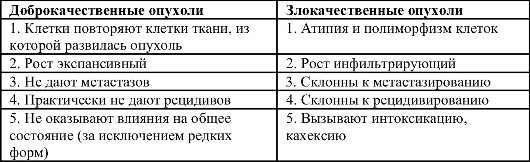
Метастазы – это очаги отсева опухоли, метастазирование - сам процесс образования метастазов. В результате роста опухоли ее отдельные клетки могут отрываться, попадать в кровь, лимфу и переноситься в другие ткани. Там они вызывают рост вторичной (дочерней) опухоли. По структуре метастазы обычно не отличаются от родительской опухоли. Метастазируют только злокачественные опухоли. Доброкачественные опухоли метастазов не дают.
Основные пути метастазирования:
- Лимфогенный (с лимфой по лимфатическим сосудам). Самый частый способ. Лимфоузлы являются барьером для всего чужеродного организму: инфекции, опухолевых (измененных) клеток, инородных частиц. Попадая в местные (регионарные) лимфоузлы, большинство опухолевых клеток там задерживается и постепенно уничтожается макрофагами (это разновидность лейкоцитов). Если же клеток очень много, лимфоузлы не справляются. Некоторые метастазы имеют свои названия по автору, который их первый описал. Например, метастаз Вирхова – в лимфоузлы над левой ключицей при раке желудка.
- Гематогенный (с кровью). Опухолевые клетки попадают в капилляры и вены. Каждая опухоль имеет «склонность» распространяться тем или иным способом, но есть опухоли, для которых «все средства хороши». Например, злокачественные опухоли костей (саркомы костей) часто метастазируют в легкие; рак кишечника – в печень.
- Имплантационный (по серозной оболочке). Злокачественные опухоли могут прорасти все стенки органа и попасть в брюшную или грудную полость, которые изнутри выстланы серозной оболочкой. По серозной облочке клетки опухоли могут мигрировать (перемещаться). Например, бывает имплантационный метастаз в Дугласово пространство (между прямой кишкой и маткой у женщин) при раке желудка.
Международная клиническая классификация по TNM
- Литера Т (tumor) обозначает в данной классификации размер и распространенность первичного очага. Для каждой локализации опухоли разработаны свои критерии, но в любом случае tis (от лат. Tumor in situ – «рак на месте») – не прорастающий базальную мембрану, Т1 – наименьший размер опухоли, Т4 – опухоль значительных размеров с прорастанием окружающих тканей и распадом.
- Литера N (nodulus) отражает состояние лимфатического аппарата. Nx – состояние регионарных лимфатических узлов неизвестно, в отдаленные метастазов нет. N0 – верифицировано отсутствие метастазов в лимфоузлы. N1 – единичные метастазы в регионарные лимфоузлы. N2 – множественное поражение регионарных лимфатических узлов. N3 – метастазы в отдаленные лимфоузлы.
- Литера М (metastasis) отражает наличие отдаленных метастазов. Индекс 0 – отдаленных метастазов нет. Индекс 1 обозначает наличие метастазов.
Существуют также специальные буквенные обозначения, которые ставятся после патогистологического исследования (клинически их выставить невозможно).
- Литера Р (penetration) отражает глубину прорастания опухолью стенки полого органа.
- Литера G (generation) в данной классификации отражает степень дифференциации опухолевых клеток. Чем выше индекс, тем менее дифференцирована опухоль и хуже прогноз.
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ
Выделяют четыре стадии заболевания:
I стадия — опухоль локализована, занимает ограниченный участок, не прорастает стенку органа, метастазы отсутствуют.
II стадия — опухоль больших размеров, не распространяется за пределы органа, возможны одиночные метастазы в регионарные лимфатические узлы.
III стадия — опухоль больших размеров, с распадом, прорастает всю стенку органа или опухоль меньших размеров со множественными метастазами в регионарные лимфатические узлы.
IV стадия — прорастание опухоли в окружающие органы, в том числе неудалимые (аорта, полая вена и т. д.), или любая опухоль с отдаленными метастазами.
Клиническая диагностика опухолей
В настоящее время хорошо известно, что успехи клинической диагностики опухолей основываются на комплексном использовании различных методов исследования. В этом комплексе лабораторных, эндоскопических, цитологических, радионуклидных и других методов рентгенологический метод занимает одно из ведущих мест в обследовании онкологических больных и выявлении новообразований различных органов и систем.
Ультразвуковое исследование. Его достоинством является высокая разрешающая способность, быстрота постановки диагноза и безвредность метода. Эхография позволяет получать разнообразные сечения тела, наблюдать механические движения органов, пульсацию сосудов, перестальтику кишечника и к тому же нет необходимости применения искусственных контрастных веществ.
Клиническая цитология. Цитологическое исследование хорошо дополняет данные гипологического исследования материала, полученного при биопсии, и нередко выявляет злокачественные опухоли в тех случаях, когда неудачно выполненная биопсия дает отрицательный результат.
Термография -- сущность этого метода заключается в регистрации спонтанного теплового излучения поверхности тела человека и получении термографических изображений, так называемых "температурных портретов" исследуемых областей
Иммунодиагностика -- метод основан на реакции ангиген-антитело. Наиболее диагностическую ценность представляет обнаружение в крови и моче больных опухолевых маркеров.
Эндоскопическое исследование. Оно дает возможность заглянуть в глубь организма, визуально оценить характер патологических изменений, в том или ином органе или в тканях , а в случае обнаружения опухоли -- определить ее локализацию, размеры, форму и границы опухоли. Применяются такие методы, как медиастиноскопия, парастернальная медиастинотомия, торакоскопия, ректороманоскопия, фиброколоноскопия, бронхоскопия, лапароскопия позволяющие выявлять значительные опухоли.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 29
Методы воздействия на иммунные силы организма. Пассивная и активная иммунизация в хирургии. Иммунокоррекция и иммуностимуляция. Назвать иммунные препараты, которые применяют для экстренной профилактики столбняка.
Аппаратура и методы ингаляционного наркоза.
Травмы от охлаждения. Виды общей и местной холодовой травмы. Классификация. Клиническая картина, первая помощь и дальнейшее лечение при обморожениях в дореактивный период.
Под воздействием низких температур возможно местное охлаждение — отморожение и общее охлаждение — замерзание.
Отморожение — местное поражение холодом кожи и глубжележащих тканей.
|
 Скачать 1.17 Mb.
Скачать 1.17 Mb.
