Члх. Клинические и дополнительные методы обследования детей с хирургическими стоматологическими заболеваниями
 Скачать 370.3 Kb. Скачать 370.3 Kb.
|
|
39. Хронический неспецифический паренхиматозный паротит у детей. Особенности клинической картины, диагностика и лечение. Диспансеризация детей с хроническим паренхиматозным паротитом. В зависимости от преимущественной (первичной) локализации воспаления выделяют: 1. Хронический интерстициональный сиалоаденит 2. Хронический паренхиматозный сиалоаденит 3. Хронический сиалодохит (первичное воспаление - в выводных протоках) Этиология хронического паренхиматозного сиалоаденита: Не известна НО! Часто он возникает как следствие: - острого эпидемического паротита - травмы СЖ -нейроэндокринных расстройств (гипотиреоз, сахарный диабет, нарушения менструального цикла, гипертоническая болезнь II - III стадии) - врожденного порока строения протоковой системы железы – может передаваться по наследству (в протоках обнаруживаются кистоподобные расширения (сиалоэктазы), которые способствуют ретенции слюны, в результате нарушается естественное самоочищение протоков с последующим восходящим инфицированием паренхимы железы) Клиника Заболевание, как правило, выявляется у детей 3–10 лет. Чаще болеют девочки. Поражение как правило одностороннее. Клиническая картина различна в зависимости от стадии ремиссии или стадии обострения ( наиболее часто в холодное время года, нередко, после ОРВИ и других инфекционных заболеваний) Стадия обострения (отвечает клинике острого бактериального паротита, но признаки воспаления при этом незначительны) Жалобы: - на недомогание, головную боль, нарушение сна, снижение аппетита, повышение температуры, сухость ПР - на припухлость и боли на стороне пораженной железы Осмотр: - нарушение конфигурации лица за счет отека околоушно-жевательной области - отек может распространятся на др. области (скуловую, щечную, зачелюстную) - при пальпации железа увеличенная, плотная, иногда с бугристой поверхностью, болезненная - кожа над ней умеренно гиперемирована, мочка уха оттопырена - при массаже железы из выводного протока выделяется мутная, вязкая, с хлопьями и прожилками гноя, а иногда и явно гнойная слюна, солоноватая на вкус - устье выводного протока расширено, слизистая оболочка вокруг него отечна и гиперемирована - признаки абсцедирования возникают редко Дополнительные методы: - ОАК: умеренный лейкоцитоз и ускорение СОЭ - снижен уровень факторов неспецифической защиты организма (фагоцитоз, лизоцимная активность сыворотки крови, комплемент) - цитологическое исследование секрета: много слизи, нейтрофилы, измененные эпителиальные клетки, скопление лимфоидных элементов и бокаловидных клеток Стадия ремиссии - клиника выражена слабо, общие реакции организма отсутствуют - при пальпации железа или не пальпируется, или несколько увеличена в размерах, «зерниста» за счет увеличения ацинусов - пальпация безболезненна - кожа над ней в цвете не изменена, в складку собирается - устье стенонова протока зияет в виде черной точки (маковое зернышко) - при массаже железы утром (натощак) можно получить мутную, вязкую с хлопьями слюну, горько-соленого вкуса; днем - прозрачная слюна в уменьшенном количестве Дополнительные методы: - контрастная сиалография (выполняется только в стадию ремиссии) - в концевых отделах железы - полости, их количество и размеры увеличиваются в зависимости от стадии процесса («грозди винограда» или «цветущее дерево»). В начальной стадии изображение паренхимы нечеткое, в стадии выраженных признаков и в поздней стадиях паренхима не определяется. Протоки железы прерывисты или не определяются. В поздней стадии протоки иногда расширены, имеют неровные контуры, главный выводной проток в большинстве случаев неизменен. Лечение В стадии обострения – см. лечение острого неэпидемического сиалоаденита Особенность: больше внимания уделяют общеукрепляющему лечению и иммунотерапии ( витамины ,аутовакцины и т.д.) В стадии ремиссии – санация очагов инфекции (санация ПР,ЛОР- органов, лечение общих хронических заболеваний) и противорецидивное лечение (до 6-7 курсов в год): Массаж Слюногонная диета Инстилляции протоков железы антисептиками, ферментами и др., Обкалывание железы фурациллин-новокаиновой смесью. Физиолечение (курс электрофореза йодистого калия или электрофореза витамина С и одновременное введение в проток смеси масляных растворов витаминов А и Е) Все дети с хроническим неспецифическим сиалоаденитом нуждаются в диспансерном наблюдении сразу же, с момента постановки диагноза. С диспансерного учета детей снимают в случае стойкой (2–3 года) ремиссии заболевания. Диспансеризация часто продолжается до 15 лет. 40.Особенности строение ВНЧС у детей в различные возрастные периоды. Классификация заболеваний ВНЧС у детей. Вывихи ВНЧС у детей. Клиника, диагностика и лечение. Особенности строения ВНЧС Период новорожденности: - головка мыщелкового отростка округлая, покрыта толстым слоем грубоволокнистой соединительной ткани - суставная ямка выражена слабо, плоская (выстлана лишь надкостницей без хрящевого покрова) - суставной бугорок только намечается - суставной диск (мениск) представлен соединительной тканью, заполняющей ямку в качестве мягкой прослойки между головкой и будущим суставным бугорком. Нижняя челюсть расположена дистально (младенческая ретрогения), что является физиологической нормой. При этом головка мыщелкового отростка находится в заднем отделе суставной впадины и, таким образом, при движении нижней челюсти функционирует вся суставная ямка, ( у взрослых- только ее передняя часть). Период формирования временного прикуса: - происходит первое физиологическое повышение прикуса. При этом «высота прикуса» удерживается на зубах, а головка мыщелкового отростка несколько сдвигается кпереди - еще больше округляется головка мыщелкового отростка (покрыта тонким и непрочным соединительно-тканным хрящом) - суставная ямка углубляется (покрыта тонким и непрочным соединительно-тканным хрящом) - суставной бугорок увеличивается (16-18 месяцев) - суставной диск истончается в центре и приобретает двояковогнутую форму Период формирования постоянного прикуса: - происходит второе физиологическое повышение прикуса и мезиальное смещение нижней челюсти - головка мыщелкового отростка увеличивается в поперечном направлении, приобретает форму эллипсоида, смещается кпереди и книзу и располагается к центру суставной ямки - к 6-7 годам суставная ямка четко выражена, суставной бугорок хорошо развит, а суставной диск окончательно приобретает двояковогнутую форму. К 12-14 годам завершается формирование всех структур ВНЧС Классификация заболеваний ВНЧС у детей и подростков (по Н.Н. Каспаровой, 1979): Первично-костные повреждения и заболевания сустава: - Врожденная патология ВНЧС - Воспалительные заболевания суставных концов костей: Остеоартрит Неоартороз Вторичный деформирующий остеоартроз Костный анкилоз Функциональные заболевания ВНЧС и их исходы в подростковом возрасте: - Юношеская дисфункция ВНЧС: Привычный вывих Болевой синдром дисфункции - Воспалительные и воспалительно-дегенеративные первично-хрящевые заболевания, развивающиеся вследствие дисфункции сустава: Артрит (острый, хронический) Деформирующий юношеский артроз Вывих — это полное стойкое смещение суставных концов костей. Этиология: - удар в область нижней челюсти - при крике, откусывании пищи зевоте, смехе, при удалении или лечении зуба Травматические вывихи ВНЧС бывают: острые: - односторонние и двусторонние - передние, задние, боковые хронические (привычный вывих) Клиника двустороннего вывиха: рот открыт, больной не может самостоятельно его закрыть речь невнятная обильное слюнотечение выраженный болевой синдром нарушение конфигурации лица (за счет смещения подбородка кпереди) напряжение жевательных мышц впереди козелков ушных раковин определяется западение головки мыщелковьх отростков нижней челюсти пальпируются под скуловой дугой Рентгенологически (в боковой проекции) задние и боковые вывихи, как правило, сопровождаются переломами костей, разрывом капсулы сустава и кровоизлиянием в его полость и окружающие мягкие ткани. При переднем вывихе головка мыщелкового отростка нижней челюсти расположена кпереди от суставного бугорка, а переломов костной ткани нет. Лечение Вправлении вывиха ВНЧС: 1)положение больного — сидя с хорошим упором для головы, нижняя челюсть находится на уровне локтевых суставов хирурга 2)после обезболивания (анестезия по Берше-Дубову или наркоз) хирург накладывает большие пальцы рук на жевательные зубы нижней челюсти и совершает давление книзу, а затем кзади. О вправлении вывиха свидетельствует «щелчок» и смыкание зубов 3)после вправления показана иммобилизация нижней челюсти на 7-10 дней (лигатурное связывание зубов) 4) в первые сутки после травмы показано применение холода; в последующем — физиотерапия (тепловые процедуры и др.) для купирования воспалительного процесса. 41. Первично-костные заболевания у детей.Вторичный деформирующий остеоартроз(фиброзный анкилоз) у детей.Этиология,патогенез,клиника,диагностика и схема лечения Вторичный деформирующий остеоартроз (ВДОА) -является конечным анатомическим результатом различных острых или хронических процессов,при которых разрушаются хрящевые элементы,но не наступает развитие анкилоза Этиология Родовая травма В грудном возрасте при падении и ударе в область подбородка После гематогенного остеомиелита мыщелкого отростка нижней челюсти В результате инфицирования ВНЧС со стороны височной кости(гнойный средний отит,мастоидит) Переломы мыщелкого отростка нижней челюсти,которые были не диагностированы и не лечены илипри неправильном лечении таких переломов)
Клиника ВДОА: Ограничение подвижности нижней челюсти Множественный кариес зубов Выраженная ассиметрия лица Костный выступ- «шпора» Смещение подбородка в пораженную сторону Перекрестный(косой) прикус с глубоким резцовым перекрытием Отсутствие контакта между жевательными зубами верхней и нижней челюстей Нарушение функции дыхания Диагностика: ОПТГ Томография ВНЧС КТ,МРТ На ОПТГ(из лекции,может спросить): Неравномерная суставная щель Суставная ямка плоская Суставной бугорок не выражен Суставная головка плоская,деформированная Укорочение ветви и тела НЧ на стороне поражения Костная «шпора» в области угла НЧ на стороне поражения Сужение и уменьшение полулунной вырезки на стороне поражения Лечение Противовоспалительная,антибактериальная терапия Физиотерапия(УВЧ,элекрофорез лидазы или йодида калия,фонофорез гидрокортизона,лазеротерапия,тепловые процедуры) Механотерапия Ортодонтическое лечение Хирургическое лечение(остеотомия ветви НЧ с основанием мыщелкового отростка с последующим вытяжением НЧ и костной пластикой ветви НЧ реберным костно-хрящевым аутотранстплантантом) 42. Вторично-костные заболевания у детей.Юношеская дисфункция ВНЧС.Этиология,патогенез,клиника,диагностика и лечение.Острые артриты ВНЧС у детей.Этиология,клиника,диагностика и лечение. Чаще у девочек 11-12 лет Этиология Ускорение роста последние 1-1,5 года, когда рост костей значительно опережает рост мышц и связочного аппарата суставов Нарушение прикуса и частичная вторичная адентия Острая травма ВНЧС, возникающая при ударе, падении, чрезмерном открывании рта при зевоте или приеме пищи; Травма сустава в результате ортодонтического лечения; Перенесенные острые инфекционные заболевания, соматические болезни (вегето-сосудистая дистония и др.) В анамнезе: Плоскостопия,Быстрая утомляемость, Боли в др.суставах Патогенез: В юношеском возрасте рост костей черепа опережает рост и функциональную адаптацию мышц, а также связочного аппарата. В результате интенсивного роста нижней челюсти связочный аппарат ВНЧС приходит в состояние перерастяжения. Вначале это компенсируется эластичностью связок, а затем они теряют тонус и капсула чрезмерно растягивается. В суставе появляется возможность делать большой размах движений (при открывании рта) и головка нижней челюсти может выходить за пределы границ сустава, т.е. в состояние подвывиха и вывиха (дистензионный вывих - при перерастяжении суставной капсулы). Возникает повышенная нагрузка на сустав, что приводит к развитию острого и хронического артрита, а в некоторых случаях и деформирующего артроза. Длится заболевание в течение многих лет. Клиника: Чрезмерное открывание рта(40-50мм)- привычный вывих Открывание рта сопровождается болью S-образные движения нижней челюсти(девиация) Хруст,щелканье при открывании или закрывании НЧ(при патологическом смещении внутрисуставного диска,структурные нарушения) Диагностика: Диагноз основывается на данных анамнеза, клинической симптоматики, и рентгенологического исследования. Лечение: Покой в суставе Диета Физиотерапия(УВЧ,электрофорез,парафинотерапия,фонофорез) НПВС Возможно применение пращевидной повязки Массаж,миогимнастика Острый артрит(см 33 вопрос) 43.Острый остеоартрит ВНЧС у детей.Причины,клиника,диагностика.Лечение Артрит-это воспаление суставного хряща, капсулы и связочного аппарата По характеру течения: Острый Хронический По этиологии Травматические Инфекционные острый бактериальный(септический) реактивный (асептический) Неинфекционные Этиология: родовая травма сустава, ангина,скарлатина,фарингит внутри- и внесуставные переломы суставного отростка, гематогенный или одонтогенный остеомиелит суставного отростка остеомиелит височной кости и мастоидит гнойное воспаление среднего уха флегмона околоушно-жевательной области гнойный паротит фурункул наружного слухового прохода Клиника Жалобы детей при острых артритах ВНЧС разной этиологии : на припухлость тканей и боль в околоушно-жевательной области с иррадиацией ее в ухо и затылок, скованность движений нижней челюсти (наиболее ранний и стойкий симптом), невозможность нормального приема пищи, повышение температуры тела. При ревматическом артрите возникает боль в обоих ВНЧС, ревматоидном — в одном ВНЧС Объективно: Может наблюдаться асимметрия лица вследствие отека мягких тканей околоушной области, болезненных при пальпации. Открывание рта болезненное и ограниченное. Объем движений сохраняется, но нижняя челюсть смещается в сторону больного сустава, поскольку возникает защитная реакция жевательных мышц на стороне поражения. Рентген: В первые дни заболевания острым артритом рентгенологическое исследование малоинформативно, но иногда выявляется незначительное расширение суставной щели вследствие выпота экссудата. При дальнейшем развитии воспалительного процесса появляются вторичные деструктивные изменения: частичное сужение суставной щели, участки деструкции и уплотнение кости головки мыщелкового отростка. Одним из главных рентгенологических признаков всех видов артрита является околосуставной остеопороз, сопровождающийся равномерным уменьшением количества костных балок в единице объема кости и разрежением ее структуры. Особенность острых артритов, возникающих у детей после родовой травмы, — это затрудненная их диагностика. краевые "узуры" на боковых участках суставных поверхностей Диагностика: Диагноз острого травматического или инфекционного артрита основывается на: Жалобах данных объективного обследования данных рентгенологического обследования Лечение. В зависимости от причины развития артрита лечение включает: ограничение движений нижней челюсти разными видами ортодонтических аппаратов и иммобилизирующими повязками, механическищадящую диету (жидкая нища), компрессы с 5 % раствором ДМСО на область ВНЧС, физиотерапевтические процедуры — фонофорез гидрокортизона, трилон Б, электрофорез ДМСО, калия йодида, лидазы; УВЧ, соллюкс, парафин, озокерит. противовоспалительные нестероидные препараты: ацетилсалициловую кислоту, салицилат натрия, салициламид, бутадион, индометацин, димексид 20 %р-рфлюренамовую и мефенаминовую кислоты, бруфен, ибупрофен и их аналоги, диклофенак, вольтарен. При невозможности использования вышеперечисленных препаратов назначают производные салициловой кислоты. При необходимости в схему лечения включают антибиотики, сульфаниламиды, антигистаминные препараты, витамины (группы В и С). Хирургические методы лечения у больных острым артритом не применяют(можно сказать артропункция,вскрытие и дренирование гнойного очага(но Талтаев говорил,что сейчас не используют)) |

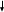 Гибель костных структур нижней челюсти
Гибель костных структур нижней челюсти