Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Этиология и патогенез. Вызывается спирохетой, или трепонемой Borrelia re- currens, которую Обермайер обнаружил в крови больных в 1873 г. Воз- вратный тиф передается от человека человеку через укусы насекомых, чаще вшей, у которых трепонемы размножаются в полостях тела и гемолимфе и не выделяются в окружающую среду. Внедрение трепонем происходит при рас- чесах, сопровождающихся раздавливанием вши. Во время приступов лихорад- ки трепонемы свободно циркулируют в крови, а затем исчезают, причем те из них, которые обнаруживаются в крови при очередном приступе, отличаются по своим антигенным свойствам. Вопрос о роли клеточных и гуморальных 493 факторов в процессах исчезновения из крови трепонем в межприступном периоде окончательно не решен. Иммунитет после перенесенного возвратного тифа очень стойкий и длительный. Патологическая анатомия. Изменения при возвратном тифе изуче- ны главным образом отечественными исследователями (М. Н. Никифоров, М. В. Войно-Ясенецкий). Наиболее характерные изменения возникают в се- лезенке. Она увеличивается, масса ее достигает 400 — 600 г, консистенция плотная, капсула напряжена, иногда покрыта фибринозным налетом; в ре- дких случаях наблюдаются разрывы селезенки с массивным кровотечением. В пульпе появляются мелкие серо-белые или желтые очажки, которые хорошо видны на разрезе. Под капсулой обнаруживаются инфарктоподобные очаги некроза, обусловленные поражением сосудов (некроз стенки, тромбоз). При микроскопическом исследовании отмечается гиперплазия фолликулов селезенки с распадом лимфоцитов и замещением их нейтрофилами. Особенно отчетливо эти изменения выражены в конце приступа, когда происходит фаго- цитоз трепонем. Очаги некроза фолликулов селезенки называют м и - лиарными некрозами (см. рис. 30). В дальнейшем в участках некроза фолликулов происходит полная регенерация лимфоидной ткани или разви- ваются рубчики. Впечени и почках наблюдаются дистрофические изменения, иногда кровоизлияния. В миокарде находят дистрофию мышечных волокон и пролиферацию клеток стромы. В стенках мелких сосудов разных орга- нов встречаются деструктивные изменения. Смертельным осложнением возвратного тифа является разрыв селе- зенки. У истощенных больных наблюдаются пневмония, перихондриты ре- бер. При присоединении сальмонеллеза болезнь приобретает характер сепсиса с появлением множества гнойничков в почках, развитием желтухи и т. д. СЕПСИС Сепсис (от греч. sepsis — гниение) — общее инфекционное заболевание, возникающее обычно в связи с существованием в организме очага инфекции и имеющее ряд отличий от других инфекционных болезней. Сепсис отличают этиологические, эпидемиологические, клинические, иммунологические и пато- логоанатомические особенности. Этиологические особенности сепсиса заключаются в том, что его могут вызывать самые разнообразные возбудители — стафилококк, стреп- тококк, пневмококк, менингококк, синегнойная палочка, микобактерия тубер- кулеза, брюшнотифозная палочка, грибы и другие инфекты (кроме вирусов). Таким образом, сепсис по л иэт иологичен. В эпидемиологическом от но ш е н и и сепсис не является зараз- ной болезнью, он не воспроизводится в эксперименте. Клиническое своеобразие сепсиса как инфекции состоит в том, что независимо от характера возбудителя проявления болезни остаются тра- фаретными, они обусловлены генерализацией инфекции и неадекватной реакцией организма на инфект. В течении заболевания отсутствует ци- кличность, столь характерная для многих инфекционных заболеваний. Сепсис не имеет определенных сроков инкубации. Ему свойственны разные сроки течения — от нескольких дней до нескольких месяцев и даже лет, в свя- зи с чем выделяют острейший, острый, подострый и хрониче- ский сепсис. Иммунологическая особенность сепсиса состоит в том, что иммунитет при нем не вырабатывается, организм в условиях 494 повышенной реактивной готовности отвечает на инфект неадекватно, пре- обладают гиперергические реакции. Патологоанатомические особенности сепсиса сводятся к тому, что местные и общие изменения при нем не имеют каких-либо специфических черт, тогда как при других инфекциях (сыпной и брюшной тифы, скарлатина, дизентерия и др.) эти изменения достаточно характерны. Сепсис является одной из наиболее тяжелых и довольно частых инфекций. Он дает высокую летальность. В последнее десятилетие заболевания сепсисом участились, что связывают с появлением устойчивых к антибиотикам штам- мов бактерий и аутоинфекций в результате применения цитостатических препаратов. Патогенез. Для возникновения заболевания необходима бактериемия, од- нако это только одна из предпосылок для развития сепсиса. Бактериемия на- блюдается при ряде болезней (например, при брюшном тифе, туберкулезе и др.), но не ведет к развитию сепсиса. До недавнего времени считалось, что сепсис является выражением особого вида реакции организма на микробу а не каких-то особых свойств инфекта, поэтому-то он и представляет собой не ин- фекцию в этиологическом смысле, а определенную форму развития в организ- ме разных инфекций. В настоящее время эта реактологическая теория патоге- неза сепсиса (А. И. Абрикосов, И. В. Давыдовский), согласно которой ведущая роль в его развитии принадлежит состоянию организма, а не микро- бу, встречает возражения. Доказано, что при сепсисе велика риль не только меняющейся реактивности макроорганизма, но и самого инфекта. Сепсис рас- сматривается как о с о б а я форма взаимодействия макро- и ми- кроорганизма, при этом воздействию инфекта и реакции на него орга- низма придается равнозначное значение. Гиперергическая реакция организма на инфект и отсутствие иммунитета объясняют генерализацию инфекции, ациклическое течение сепсиса, преобладание реакций общего плана и утрату способности л окал изовать инфекцию. Патологическая анатомия. При сепсисе различают местные и общие изме- нения. Местные изменения развиваются в очаге внедрения инфекции (входные ворота) или в отдалении от него. Образуется септический очаг, который представляет собой фокус гнойного воспаления (в некоторых случаях септический очаг отсутствует). Из септического очага инфекция бы- стро распространяется по лимфатическим и кровеносным сосудам. Распро- странение инфекции по лимфатической системе ведет к развитию лимфангита, ли мфотромбоза и лимфаденита, а распростране- ние ее по кровеносной системе (по венам) — к развитию флебита и тромбофлебита. Нередко возникает гнойный тромбофле- бит, что ведет к расплавлению тромбов и тромбобактериальной эмболии. Обшие изменения при сепсисе имеют характер дистрофических, вос- палительных и гиперпластических. Дистрофические изменения разви- ваются в паренхиматозных органах (печень, почки, миокард, мышцы, ЦНС) и проявляются различными видами дистрофии и некробиозом, которые не- редко завершаются некрозом. Воспалительные изменения представлены межуточными (интерстициальными) процессами (межуточный септический не- фрит, гепатит, миокардит — рис. 360). На клапанах сердца может возникать острый полипозно-язвенный эндокардит (рис. 361) с расплавлением ткани и отрывом клапанов. Воспалительные изменения возникают также в сосудах (васкулиты), что обусловливает появление множественных геморрагии. Однако геморрагический синдром связан при сепсисе не только с васкулита- ми, но и с интоксикацией, повышенной сосудисто-тканевой проницаемостью, 495 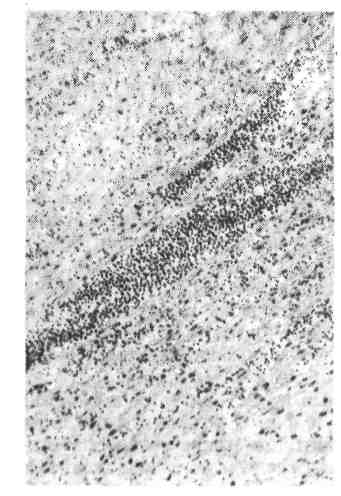  Рис. 360. Сепсис. Межуточный экссудативный миокардит. Рис. 361. Острый септический полипоэно-яз- венный эндокардит. анемией и т. д. Гипер пластические процессы при сепсисе наблю- даются главным образом в кроветворной и лимфатической (иммунокомпе- тентной) тканях. Происходит гиперплазия костного мозга, плоских костей. Желтый костный мозг трубчатых костей становится красным, в крови увели- чивается количество лейкоцитов, иногда появляются молодые (формы лейко- цитов, развивается так называемая лейкемоидная реакция. Гиперплазия лим- фатической ткани приводит к увеличению размеров лимфатических узлов, селезенки, которая становится дряблой, на разрезе имеет красный цвет и дает обильный соскоб пульпы (септическая селезенка). Гиперпластиче- ские процессы ретикулоэндотелия объясняют увеличение печени. В связи с ге- молитическим действием некоторых бактериальных токсинов при сепсисе мо- жет возникнуть гемолитическая желтуха. Классификация. При сепсисе необходимо учитывать ряд признаков: 1) этиологический; 2) характер входных ворот инфекции (локализация септиче- ского очага); 3) клинико-морфологические.
Следует иметь в виду, что септический очаг не всегда локализуется в воро- тах инфекции и может находиться в отдалении от них (например, случаи сеп- 496 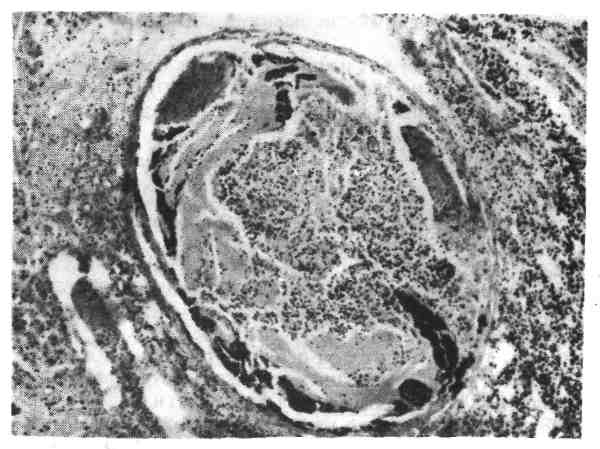 Рис. 362. Тромбобактериальный эмбол в ветви легочной артерии при септикопиемии (препарат А. В. Цинзерлинга). (гнойный артрит), клапанах сердца (острый септический полипозно-язвенный эндокардит, см. рис. 361). Гнойники могут распространяться на соседние тка- ни. Например, при абсцессе легкого развиваются гнойный плеврит и перикар- дит, при метастатическом абсцессе печени - гнойный перитонит; гной- ники почки осложняются пери- и паранефритом; гнойники кожи — флег- моной и т. д. Гиперпластические процессы в лимфатической (иммунокомпе- тентой) и кроветворной тканях выражены слабее, чем при септицемии. Поэтому лимфатические узлы резко не увеличиваются, однако селезенка мо- жет быть типично септической, причем в пульпе ее обнаруживается большое число лейкоцитов («септический лейкоцитоз селезенки»). В костном мозге омоложение его клеточного состава встречается редко. Межуточные во- спалительные реакции в паренхиматозных органах весьма умеренны или отсутствуют. Септический (бактериальный) эндокардит Септический (бактериальный) эндокардит — особая форма сепсиса, для которой характерно септическое поражение клапанов сердца. При септическом эндокардите выражена гиперергия, в связи с чем его можно рассматривать как стрептококковую септицемию. По- скольку септический очаг находится на клапанах сердца, гиперергическому по- вреждению подвергается прежде всего сердечно-сосудистая система, что опре- деляет своеобразие клинических и патологоанатомических проявлений этого заболевания. Этиология и патогенез. В настоящее время наиболее частными возбудите- лями септического (бактериального) эндокардита стали белый и золотистый стафилококк, зеленящий стрептококк (преимущественно L-формы и мутанты), энтерококк. Возросло значение грамотрицательных бактерий - кишечной 498 и синегнойной палочек, клебсиеллы, протея, а также патогенных грибов. Взгляды на патогенез септического (бактериального) эндокардита за послед- ние 40 лет подверглись значительной эволюции. Еще в 1942 г. А. И. Абрико- сов считал эндокардит (sepsis lenta) гипергической формой сепсиса. Вско- ре на смену этому взгляду пришел диаметрально противоположный: боль- шинство исследователей стали рассматривать септический эндокардит как проявление гиперергии, как септицемиюссептическим оча- гом на клапанах сердца. В настоящее время характер гиперергии рас- шифрован, показано, что в ее основе лежат реакции гиперчувстви- т е л ь нос т и, обусловленные воздействием ц и р к у л и рую щих в крови токсических иммунных комплексов, которые содержат антиген возбудителя. С циркулирующими иммунными комплексами связывают мно- гие проявления септического эндокардита: генерализованные васкулиты, рез- кое повышение сосудистой проницаемости, тромбоэмболический сидром, кле- точные реакции стромы и др. Классификация. Септический (бактериальный) эндокардит разделяют по двум критериям: характеру течения и наличию или отсутствию фоново- го заболевания. Исходя из характера течения заболевания выделяют острый, подострый и затяжной (хронический) септический эндокардит. Продолжительность острого септического эндокардита составляет около 2 нед, подострого до 3 мес, затяжного — многие месяцы и годы. В настоящее время преобладают подосгрые и затяжные формы, острые почти исчезли. В зависимости от н ал и ч и я или отсутствия фонового забо- левания септический эндокардит (особенно подострый и затяжной) делят на два вида: 1) развивающийся на измененных (порочных) клапанах — вторичный септический эндокардит; 2) возникающий на интактных клапа- нах — первичный септический эндокардит, описанный в 1949 г. Б. А. Чер- ногубовым (болезнь Черногубова). Вторичный септический эндокар- дит, по данным секций, наблюдается в 70 —80 % случаев и преимущественно на фоне ревматического порока сердца; редко он развивается на фоне атерос- клеротического, сифилитического или врожденного (тетрада Фалло, сохранив- шийся артериальный проток и др.) порока. Первичный септический эндокар- дит находят в 20 —30 % случаев, причем в последнем десятилетии отмечается резкое его учащение. Патологическая анатомия. Она достаточно характерна и проявляется пре- имущественными изменениями в сердце, сосудах, селезенке и почках, а также рядом так называемых периферических признаков. Эти изменения сочетаются с тромбоэмболиями, инфарктами и множественными гемаррагиями. Основные изменения касаются клапанов сердца. Преобладает изо- лированный эндокардит, который, по данным секций, встречается в 60 —75 % случаев. В 50 % случаев поражаются только аортальные клапаны, в 10— 15 %— митральный клапан, в 25 — 30 %— аортальные и митральный клапаны, в 5 %—другие клапаны. Следовательно, септический эндокардит очень часто (в 75 — 80 %) развивается на аортальных клапанах. Как на склеро- зированных, так и на несклерозированных клапанах возникает полипозно- язвенный эндокардит (рис. 363). При этом обычно на склерозиро- ванных клапанах появляются обширные тромботические наложения в виде полипов, которые легко крошатся и рано пропитываются известью, что весь- ма характерно для этого заболевания. После удаления этих наложений обна- руживаются язвенные дефекты в склерозированных и деформированных створках клапанов, иногда поверхностные, иногда с нарушением целости кла- пана, образованием острых аневризм створок или массивным их разрушением. Тромботические наложения располагаются не только на створках, но и на 499 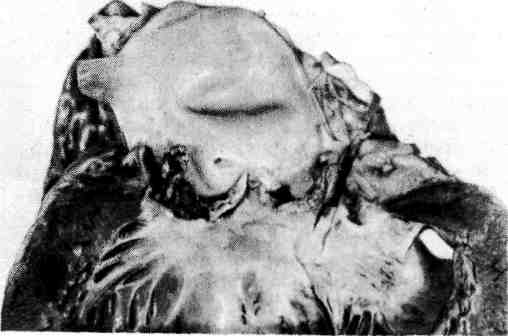 Рис. 363. Полипозно-язвенный эндокардит при sepsis lenta. пристеночном эндокарде, а при поражении аорталь- ных клапанов распростра- няются на интиму аорты. При микроскопичес- ком исследовании удается установить, что процесс начинается с образования очагов некроза ткани кла- пана, вокруг которых на- блюдается инфильтрация из лимфоидных клеток, гистиоцитов, многоядер- ных макрофагов, нейтро- филы отсутствуют или их очень мало. Среди клеток инфильтрата встречаются колонии бактерий. В участках некроза появляются массивные тромботические наложения, которые организуются. Разрастаю- щаяся грануляционная ткань при созревании деформирует створки, что ведет к формированию порока, сердца. Если эндокардит развился на порочных кла- панах, то склероз их усиливается. Вмиокарде отмечается гипертрофия мы- шечных волокон, выраженность которой в стенках той или иной полости сердца зависит от характера порока. В межуточной ткани миокарда встре- чаются гистиолимфоцитарные инфильтраты и узелки, напоминающие ашофф-талалаевские гранулемы. В сосудах миокарда обнаружи- вают плазматическое пропитывание и фибриноидный некроз стенок, эндо- и периваскулиты. В с о с уди стой системе, особенно в микроциркуляторном русле, на- ходят распространенные альтеративно-продуктивные из- менения. Они представлены плазморрагией и фибриноидным некрозом сте- нок капилляров, артериол и вен, эндо- и периваскулитами. Воспали- тельные изменения в стенках артерий мелкого и среднего калибра приводят к развитию аневризм, разрыв которых может оказаться смертельным (например, кровоизлияние в ткань головного мозга). Преобладают явления повышенной сосудистой проницаемости, с которы- ми в значительной мере связано развитие геморрагического син- дрома. Появляются множественные петехиальные кровоизлияния на коже, в серозных и слизистых оболочках, а также в конъюнктиве глаз. Селезенка в результате длительной гиперплазии пульпы, как правило, увеличена, с инфарктами различной давности (рис. 364). В почках развивается иммунокомплесный диффузн ый гломерулонефрит. Неред- ки инфаркты и рубцы после них. Во многих органах находят межуточ- ные воспалительные процессы, васкулиты, кровоизлияния, инфаркты. В голов- ном мозге, в частности на почве сосудистых изменений (васкулиты, аневризмы) и тромбоэмболии, возникают очаги размягчения и кровоизлияния. Среди.так называемых периферических признаков септического эндокардита характерными считаются: 1) петехиальные кровоизлияния в конъюнктиве глаз у внутреннего угла нижнего века (пятна Лукина — Либман а); 2) узел- ковые утолщения на ладонных поверхностях кистей (узелки Ос л ер а); 3) утолшения ногтевых фаланг («барабанные палочки»); 4) о ч аг и не- кроза в подкожной жировой к л е т ч а т к е; 5) кровоизлияния в ко- 500 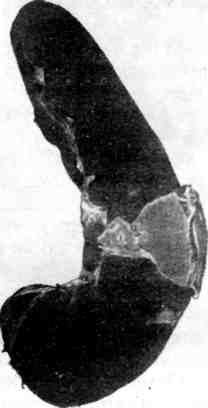 Рис. 364. Инфаркт селезенки при хроническом септическом эндокардите. жу и подкожную клетчатку (пятна Джейнуэя); 6) желтуха. В настоящее время из периферичес- ких признаков септического эндокардита постоянно встречаются лишь узелки Ослера, Тромбоэмболические осложнения находят исключительно часто, так как источник тромбоэмболий — тромбоэндокардит — в подавляю- щем большинстве случаев локализуется в левом сердце. Тромбоэмболии нередко принимают распро- страненный характер и доминируют в клинической картине болезни. В этих случаях говорят о тромбоэмболическом синдроме. На поч- ве эмболии могут развиваться инфаркты в легких, селезенке, почках, сетчатке глаза, некрозы кожи, гангрена конечностей, кишок, очаги размягчения в мозге. Несмотря на наличие в тромбоэмболах стрептококков, нагноение в тканях отсутствует, что свидетельствует о гиперергической реакции организма при затяжном сеп- тическом эндокардите. За последние десятилетия произошли значительные изменения в клинической и морфологи- ческой картине (патоморфоз) септического эндокардита. До применения антибиотиков септиче- ский эндокардит относился к числу крайне тяжелых болезней, неизбежно ведущих к смерти. Ле- чение массивными дозами антибиотиков приводит к ликвидации септического процесса на клапанах, ускоряет созревание грануляций в ткани створок клапанов и тем самым избавляет ор- ганизм от септического очага, но способствует деформации клапанов, развитию или усилению предсуществовавшего порока сердца. Через несколько лет после начала лечения обычно по- являются признаки сердечной декомпенсации, которые приводят к смерти. При вскрытии умерших от декомпенсации сердца после излечения от септического процесса находят чаще аортальный или аортально-митральиый порок сердца с резко выраженной дефор- мацией клапанов, перфорацией створок и заслонок и тяжелые дистрофические изменения мио- карда. Патоморфоз септического эндокардита касается также его этиологии (преобладание ста- филококка и грамотрицательных бактерий), структуры (учащение первичного септического эндокардита), клиники, морфологии, осложнений. Хрониосепсис Хрониосепсис характеризуется наличием длительно не заживающего септического очага и обширных нагноений. Такие септические очаги находят в кариозных зубах, миндалинах, однако чаще ими являются обширные на- гноения, возникающие после ранений. Гной и продукты распада тканей всасы- ваются, ведут к интоксикации, нарастающему истощению и развитию амилоидоза. В годы войны случаи хрониосепсиса наблюдались довольно часто. Существует мнение (И. В. Давыдовский), что подобные состояния не являются сепсисом, а представляют собой гнойно-резорбтивную лихорадку, ведущую к травматическому истощению (см. с. 643). Изменения в органах и тканях при хрониосепсисе носят в основном атро- фический характер. Выражены истощение, обезвоживание. Селезенка умень- шается; в печени, миокарде, поперечнополосатой мускулатуре обнаруживает- ся бурая атрофия. 501 ГРИБКОВЫЕ ЗАБОЛЕВАНИЯ (МИКОЗЫ) Микозы — это большая группа заболеваний с разнообразными клинико- морфологическими проявлениями. Поражаются все системы и органы. При одних микозах происходит экзогенное заражение, при других — эндогенное, т. е. развивается аутоинфекция под влиянием тех или иных неблагоприятных факторов. В связи с этим целесообразно разделить все микозы на экзогенные и эндогенные. К экзогенным микозам относят трихофитию, паршу, актиномикоз, нокардиоз, кокцидиоидомикоз, риноспоридиоз и гистоплазмоз. При этих заболеваниях обнаружение в тканях гриба (мицелий, органы плодо- ношения, споры) позволяет ставить диагноз заболевания. В группу эндо- генных микозов включают кандидозы, европейский бластомикоз, аспер- гиллез, пенициллез, мукормикоз. Возбудители этих микозов часто находятся в качестве сапрофитов на слизистых оболочках здоровых людей, не вызывая изменений. В таких случаях говорят о миконосительстве. Однако под влиянием неблагоприятных факторов возникает дисбактериоз и грибы про- являют патогенное действие. Отмечаемое за последние десятилетия увеличение заболеваемости микоза- ми происходит главным образом за счет форм, развивающихся на почве дис- бактериоза при лечении иммунодепрессантами и цитостатическими препара- тами. Различают грибковые заболевания кожи — дерматомикозы и внутренних органов — висцеральные микозы. ДЕРМАТОМИКОЗЫ Дерматомикозы разделяют на три группы: эпидермомикозы, по- верхностные и глубокие дерматомикозы. Эпидермомикозы характеризуются поражением эпидермиса и вызы- ваются эпидермофитами различных видов. Наиболее частыми формами этой группы микозов являются отрубевидный (разноцветный) лишай и эпидермофития. При поверхностных дерматомикозах основные изменения раз- виваются в эпидермисе, хотя дерма не остается интактной. Наибольшее прак- тическое значение имеют трихофития и парша. Глубокие дерматомикозы характеризуются поражением главным образом собственно дермы, но страдает также и эпидермис. ВИСЦЕРАЛЬНЫЕ МИКОЗЫ Висцеральные микозы, т. е. грибковые поражения внутренних ор- ганов, весьма разнообразны. Чаще они вызываются дрожжевыми и дрожже- подобными плесневыми грибами, актиномицетами и др. Однако в редких слу- чаях, например при трихофитии, парше, поражение внутренних органов могут вызывать некоторые поверхностные дерматофиты. Эти тяжелые формы забо- левания, встречающиеся у ослабленных людей, сопровождаются кахексией и обычно заканчиваются смертью. Классификация. Висцеральные микозы по этиологическому принципу делят на четыре группы: 1) заболевания, вызываемые лучистыми грибами: актино- микоз, нокардиоз (стрептотрихоз); 2) заболевания, вызываемые дрожжепо- добными и дрожжевыми грибами: кандидоз, бластомикозы; 3) заболевания, вызываемые плесневыми грибами: аспергиллез, пенициллез, мукормикоз; 4) заболевания, вызываемые другими грибами: кокцидиоидомикоз, риноспори- диоз, споротрихоз, гистоплазмоз. 502  Рис. 365. Актиномикоз. Дру- зы актиномицета в гное. |
