Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Патологическая анатомия. 1. Острый очаговый туберкулез встречается у людей в возрасте 20 — 25 лет и старше. Морфологически он характеризуется наличием в I и II сегментах правого (реже левого) легкого всего одного или двух абрикосовских очагов реинфекта. Процесс обычно одно- 483 сторонний. При своевременном лечении, а в большом числе случаев спонтанно процесс затихает, экссудативная тканевая реакция сменяется продуктивной, очаги казеозного некроза инкапсулируются и петрифицируются, появляются ашофф-пулевские очаги реинфекта и процесс на этом может закончиться.
484 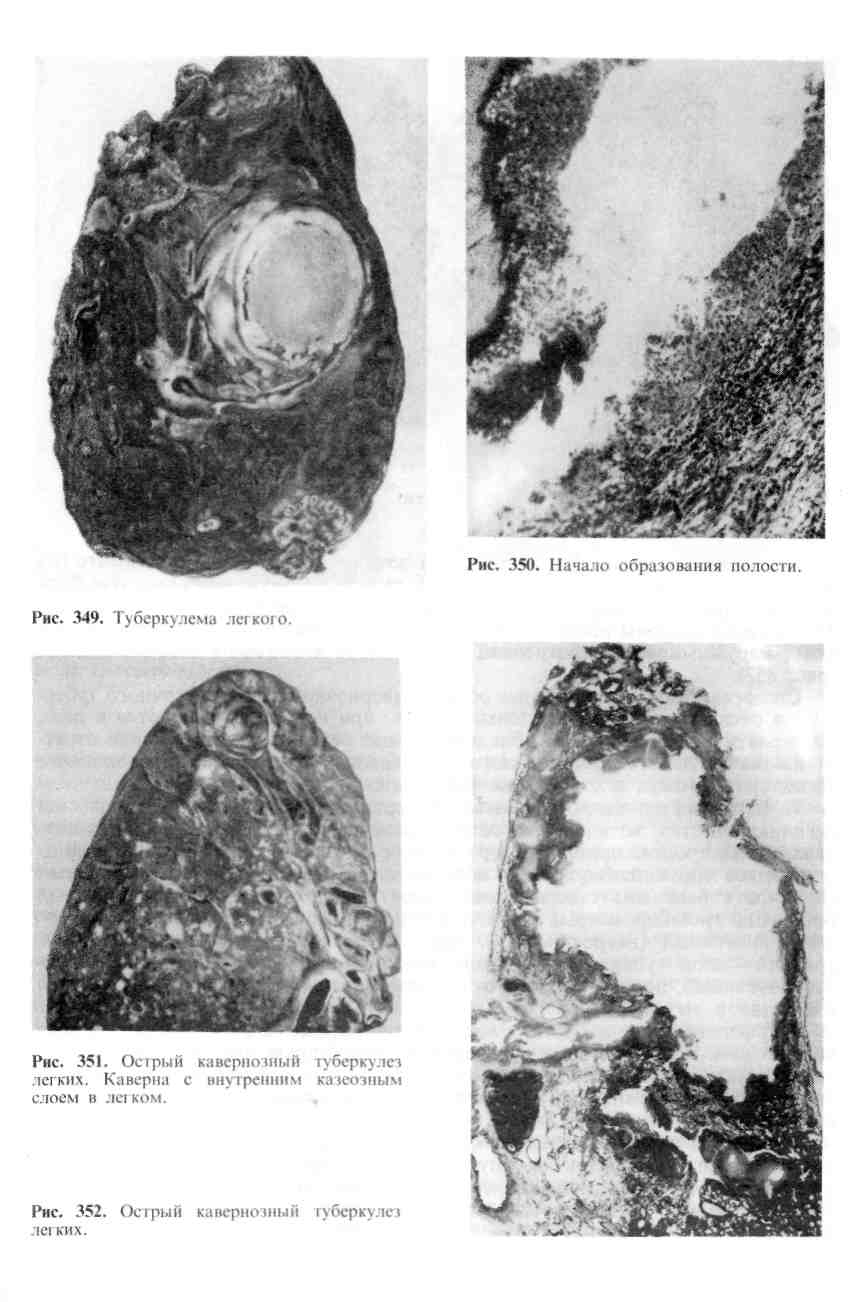 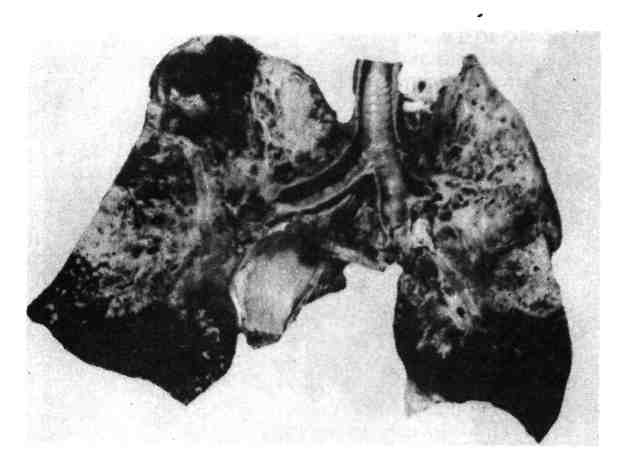 Рис. 353. Фиброзно-кавернозный туберкулез легких. Каверна при этой форме туберкулеза локализуется в J или II сегменте (на месте очагов, из которых она развилась), имеет овальную или округлую фор- му, диаметром 2 — 5 см, сообщается с просветом сегментарного бронха (рис. 351). Стенка каверны неоднородна: внутренний слой ее состоит из казеозных масс, наружный — из уплотненной в результате воспаления легочной ткани (рис. 352). Своевременное распознавание острой кавернозной формы легочного тубер- кулеза очень важно, так как стенки каверны при ней легко спадаются и даже консервативное лечение дает обнадеживающие результаты при условии отсут- ствия значительного бронхогенного обсеменения, сохранения одностороннего характера процесса и отсутствия фиброза. 7. Фиброзно-кавернозный туберкулез (рис. 353), или хроническая легочная чахотка, возникает из острого кавернозного туберкулеза в тех слу- чаях, когда процесс принимает хроническое течение. Стенка каверны становится плотной. Внутренняя поверхность ее неровная, с пересекающими ее полость балками; каждая балка представляет собой облитерированный бронх или тромбированный сосуд. Стенка построена из трех слоев: внутрен- ний — пиогенный (некротический), богатый распадающимися лейкоцитами; средний — слой туберкулезной грануляционной ткани; наружный — соедини- тельнотканный, причем среди прослоек соединительной ткани видны участки ателектазов легкого. Морфологические изменения всегда более выражены в одном, чаще в пра- вом, легком. В I и II сегментах изменения более старые, плевра утолщена. Ка- верна занимает один или оба сегмента, с гнойным содержимым и большим числом микобактерий. Вокруг нее определяются разнообразные очаги (в зави- симости от типа тканевой реакции), бронхоэктазы. Процесс постепенно рас- пространяется в апико-каудальном направлении, спускается с верхних сегмен- тов на нижние как контактным путем, так и по бронхам, занимая все новые участки легкого. Поэтому наиболее старые изменения при фиброзно-каверноз- ном туберкулезе наблюдаются в верхних отделах легких, а наиболее све- жие — в нижних. С течением времени процесс переходит по бронхам на проти- 486 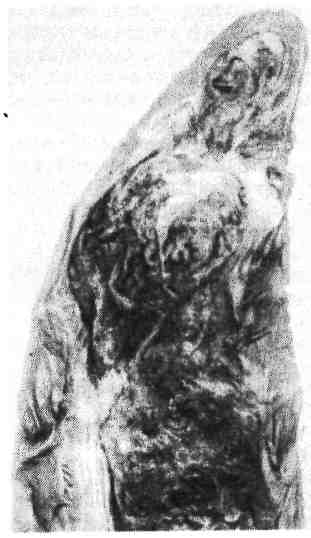 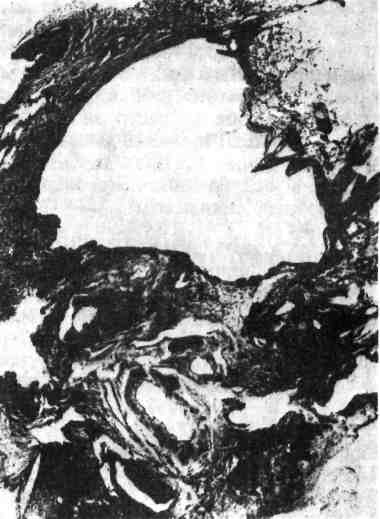 Рис. 354. Цирроз верхушки легкого. Линейный рубец на месте зажившей каверны. Рис. 356. Очищенная каверна, превратившаяся в кисту (сравнить с рис. 352) (препарат И. П. Соловьевой). воположное легкое. Раньше всего бронхогенные метастатические очаги в нем возникают в III сегменте, где появляются ацинозные, нодозные и лобулярные туберкулезные очаги. При их распаде возможно образование каверн и даль- нейшее бронхогенное распространение процесса. 8. Цирротический туберкулез рассматривается как вариант раз- вития фиброзно-кавернозного туберкулеза, когда в пораженных легких вокруг каверн происходит мощное развитие соединительной ткани, на месте зажив- шей каверны образуется линейный рубец (рис. 354), появляются плевральные сращения, легкие деформируются, становятся плотными и малоподвижными, появляются многочисленные бронхоэктазы (рис. 355, см. на цветн. вкл.). При вторичном легочном туберкулезе инфекция распространяется, как правило, бронхогенным, интраканаликулярным или кон- тактным путем, поэтому при вторичном туберкулезе могут встречаться специфические поражения бронхов, трахеи, гортани, полости рта, кишечника. Гематогенное распространение отмечается редко. Оно возможно в терминаль- ном периоде развития болезни, при снижении защитных сил организма после каких-либо воздействий, у больных диабетом, при авитаминозах, истощении и т. д. В этих случаях могут развиться туберкулезный менингит, органные внелегочные и другие поражения. Осложнения туберкулеза многообразны и упоминались при описании от- дельных его форм. При первичном туберкулезе могут развиться туберку- лезный менингит, плеврит, перикардит, перитонит. При костном туберкулезе наблюдаются секвестры, деформации, поражение мягких тканей, абсцессы 487 и свищи. При вторичном туберкулезе наибольшее число осложнений связано с каверной. Из каверны возникают к р о в о т е ч е н и я, прорыв содержимо- го каверны в плевральную полость приводит к пневмотораксу и гнойному плевриту (эмпиема плевры). В связи с длительным те- чением заболевания любая форма туберкулеза может осложниться а м и л о - и д о з о м; особенно часто он наблюдается при фиброзно-кавернозном тубер- кулезе. Ведущей причиной смерти больных легочным туберкулезом в настоя- щее время являются легочно-сердечная недостаточность, кровотечения, ами- лоидоз и осложнения послеоперационного периода у больных с тяжелым кавернозным процессом. Патоморфоз туберкулеза За последние годы клиническая и морфологическая картина туберкулеза значительно изменилась. Так, за последние 35 лет в общей структуре ле- тальных исходов в Москве смертность от туберкулеза в больницах снизилась в 10 раз, а в специализированных учреждениях — в 24 раза. Эти изменения обусловлены главным образом социальным прогрессом, достижениями лекар- ственной и антибактериальной терапии и рассматриваются как есте- ственный и индуцированный патоморфоз. Наблюдается резкое снижение и практически исчезновение прогрессирующих форм заболевания — первичного туберкулеза, гематогенного туберкулеза, казеозной пневмонии. К числу общих для всех клинико-анатомических форм признаков современно- го туберкулеза относят: уменьшение специфических экссудативных изменений (рис. 356) и генерализации процесса, усиление неспецифического компонента туберкулезного воспаления и фибропластической реакции. СИФИЛИС Сифилис (syphilis, lues) — хроническое инфекционное заболевание, тече- ние которого характеризуется последовательной сменой трех стадий (перио- дов). Этиология и патогенез. В 1905 г. Шаудинн и Гоффманн открыли возбуди- тель сифилиса — бледную спирохету (spirocheta pallida, от лат. pallida — блед- ная). Она имеет вид тонкой, блестящей спирали с завитками и пуговчатым утолщением в конце или середине тела. Отсюда второе название — трепонема (от греч. trepein вертеть и пета — нить). Трепонемы занимают среднее поло- жение между бактериями и простейшими. Проникновение возбудителя в орга- низм происходит через поврежденный эпидермис или эпителий слизистой обо- лочки. Заражение осуществляется половым, реже вне половым пу- тем (бытовой или профессиональный сифилис). Это так называемый при- обретенный сифилис, в течении которого различают три периода: 1) первичный; 2) вторичный; 3) третичный, или гуммозный. Кроме того, различают врожденный сифилис, возникающий при внутриутробном зараже- нии плода и имеющий некоторые особенности. Развитию морфологических и клинических проявлений приобретенного си- филиса предшествует инкубационный период, продолжающийся в среднем 3 нед от момента проникновения трепонемы через поврежденный эпите- лиальный покров. Трепонема быстро внедряется в лимфатические сосуды, ре- гионарные (паховые при половом заражении) лимфатические узлы, а затем попадает в ток крови и распространяется по организму. Все тканевые измене- ния, развивающиеся в ходе трех периодов сифилиса, по существу определяют- ся измененной реактивностью организма. Так, первичный период сифилиса возникает на фоне нарастающей сенсибилизации, вторичный — соответствует 488 проявлениям гиперергии (реакции гиперчувствительности немедленного типа) и протекает с явлениями генерализации, наконец, третичный период разви- вается на фоне становления иммунитета и проявлений гиперчувствительности замедленного типа; поражения при нем носят локальный характер. Патологическая анатомия. Изменения при сифилисе отличаются большим разнообразием и зависят от периода болезни. Первичный период сифилиса характеризуется образованием на ме- сте внедрения трепонемы затвердения, на месте которого вскоре появляется безболезненная округлая язва с гладким лакированным дном и ровными хря- щевидной консистенции краями. Так образуется первичный сифилити- ческий аффект — твердый шанкр, или твердая язва (сино- ним: ulcus durum). Очень быстро в процесс вовлекаются отводящие лимфатические сосуды и регионарные лимфатические узлы, которые увеличи- ваются, становятся плотными и в сочетании с первичным аффектом образуют первичный сифилитический комплекс. Микроскопически в твер- дом шанкре обнаруживается подострый или хронический продуктивный во- спалительный процесс. В фокусе воспаления эпидермис подвергается некрозу, образуется язва. Воспалительный инфильтрат по краям язвы и в области дна состоит из лимфоидных и плазматических клеток с примесью небольшого числа нейтрофилов и эпителиоидных клеток. Между клетками обнаруживает- ся большое число трепонем. Инфильтрат располагается главным образом во- круг мелких сосудов, в которых наблюдается пролиферация эндотелия, вплоть до полного закрытия просвета. Среди клеток появляются прослойки зрелой соединительной ткани, происходит рубцевание и через 2 — 3 мес на ме- сте первичного аффекта образуется небольшой, лишенный пигмента рубчик. В регионарных лимфатических узлах обнаруживаются гиперплазия фоллику- лов, десквамация и пролиферация эндотелия синусов и сосудов; происходит склероз лимфатического узла. Локализация первичного сифилитического аффекта при половом зараже- нии — половые органы (головка полового члена, малые и большие срамные губы), при внеполовом — слизистая оболочка полости рта, пальцы рук (у аку- шеров, патологоанатомов). В т о р и ч н ы,й период сифилиса, период гиперергии и генерализации, наступает приблизительно через 6 —10 нед после заражения и характеризуется появлением с и ф и л и д о в — множественных воспалительных очагов на коже и слизистых оболочках. В зависимости от интенсивности воспаления и пре- обладания экссудативных или некробиотических процессов различают не- сколько разновидностей сифилидов: розеолы, папулы и пустулы. Общими для всех сифилидов являются очаговый отек кожи и слизистых обо- лочек, разрыхление эпителиального покрова, гиперемия сосудов, воспалитель- ная инфильтрация вокруг них, некроз стенок. Сифилиды богаты трепонемами, которые при изъязвлении папул или пустул могут попадать во внешнюю сре- ду, поэтому вторичный период очень заразен. В увеличенных лимфатических узлах отмечаются отек, гиперплазия, очаги некроза, скопления трепонем. Тканевые изменения при вторичном сифилисе отражают реакции повышенной чувствительности немедленного типа. После заживления сифилидов (через 3 — 6 нед от начала высыпаний) остаются не- большие беспигментные рубчики, иногда исчезающие. Третичный период наступает через 3 — 6 лет после заражения, про- является в виде хронического интерстициального воспаления и образования гумм. Тканевые изменения отражают реакции гиперчувствительности замед- ленного типа. Хроническое диффузное ингерстициальное воспале- ние отмечается в печени, легких, стенке аорты, ткани яичек. По ходу сосудов 489 наблюдаются клеточные инфильтраты, состоящие главным образом из лим- фоидных и плазматических клеток, в сосудах наблюдается продуктивный эн- дартериит и лимфангит. В дальнейшем в пораженных органах развивается сифилитический цирроз, который особенно ярко выражен в печени, которая становится дольчатой, бугристой. Гумма — очаг сифилитического продуктивно-некротического воспаления, сифилитическая гранулема (см. с. 140). Гуммы могут быть оди- ночными (солитарные) и множественными. Чаще всего они встречаются в печени, коже, мягких тканях. С течением времени некротические массы гуммы подвергаются рубцеванию, иногда обызвествляются. Висцеральный сифилис При висцеральном сифилисе поражаются внутренние органы: ча- ще всего это наблюдается в третичном периоде заболевания. Могут пора- жаться многие органы — сердце и сосуды, органы пищеварения, дыхания, мо- лочные железы, нервная система, кости и др., но наибольшее значение в клинике висцерального сифилиса имеют поражения сердечно-сосудистой и центральной нервной (нейросифилис) систем. Поражение сердца при висцеральном сифилисе может проявляться в ви- де гуммозного и хронического межуточного миокардита и заканчивается раз- витием массивного кардиосклероза. Поражение артерий касается сосудов разного калибра, но чаще других вовлекается аорта. Развивается сифилитический мезаортит нередко через 15 — 20 лет после заражения, обычно у мужчин в возрасте 40 — 60 лет. Процесс локализуется в восходящей части и дуге аорты, чаще непосредствен- но над клапанами. На интиме аорты появляются белесоватые бугристости с Рубцовыми втяжениями, придающими аорте вид шагреневой кожи (рис. 357). Если присоединяется атеросклероз, то картина специфических изменений зату- шевывается. В типичных случаях изменения резко обрываются в дуге или в нисходящей части аорты. Брюшная аорта поражается очень редко. При сифилитическом мезаортите в стенке аорты обнаруживается воспали- тельный процесс, распространяющийся со стороны vjasa-vasorum..H адвентиции на среднюю оболочку. Здесь имеются скопления лимфоидных, плазматиче- ских клеток, гигантских клеток типа Пирогова —Лангханса, фибробластов, иногда мелкие очажки некроза (рис. 358). Воспалительный инфильтрат разру- шает эластические волокна средней оболочки, по мере созревания клеток в ней появляются поля соединительной ткани с обрывками эластических воло- кон. Прочность стенки аорты уменьшается, просвет ее расширяется — обра- зуется сифилитическая аневризма аорты. Аневризма восходящей части и дуги аорты, увеличиваясь в вентральном направлении, может вызывать узуру грудины и прилежащих частей ребер, а далее выпячиваться через кожу и перфорировать ее. Со стенки аорты воспаление может перейти на аортальный клапан и его заслонки. Они становятся белесоватыми, деформируются вследствие грубого рубцевания, характерного для сифилиса, срастаются между собой, что приво- дит к сифилитическому аортальному пороку (недостаточность клапана и сужение отверстия). Сифилитический порок аортального клапана нередко комбинируется с аневризмой восходящей части аорты. Возможны и другие осложнения сифилитического мезаортита. Нередко. гуммозный инфильтрат переходит на венечные артерии сердца. Во- круг их устьев возникает специфическое воспаление, происходит рубцевание, что приводит к сужению устьев венечных артерий и к коронарной недостаточ- ности. 490 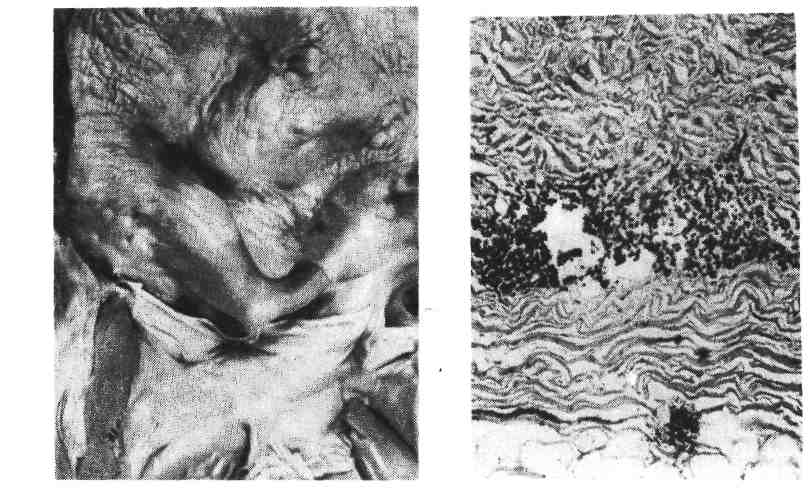 Рис. 357. Сифилитический мезаортит. Внешний вид аорты. Рис. 358. Сифилитический мезаортит. Микроскопическая картина. Нейросифилис представляет собой сифилитический процесс в нервной системе. Он может наблюдаться в любом периоде заболевания, но чаще в третичном. Различают гуммозную и простую формы сифилиса нервной си- стемы, сосудистые поражения, прогрессивный паралич и спинную сухотку. Гуммы в головном мозге имеют характерное для них строение и величи- ну — от просовидного узелка до голубиного яйца. Иногда наблюдаются диф- фузные гуммозные разрастания с поражением ткани мозга и егчз оболочек. Простая форма сифилитического поражения выражается воспали- тельными лимфоцитарными инфильтратами как в ткани мозга, так и в его оболочках. Сосудистые поражения при нейросифилисе могут проявляться си- филитическим облитерирующимэндартериитом и эндофле- битом. Вследствие циркуляторных нарушений в ткани головного и спинного мозга образуются очаги размягчения. Прогрессивный паралич представляет собой позднее проявление сифилиса и характеризуется уменьшением массы головного мозга, истонче- нием извилин, атрофией подкорковых узлов и мозжечка. Эпендима желудоч- ков приобретает зернистый вид. При микроскопическом исследовании в ткани мозга обнаруживаются воспалительные и дистрофические изменения, гибель нервных клеток, участки демиелинизации, нарушение архитектоники. Отме- чается пролиферация глии, причем клетки микроглии представлены палочко- видными формами. В мягкой оболочке головного и спинного мозга также на- ходят воспалительные изменения. В спинном мозге поражаются задние, реже боковые столбы. Спинная сухотка (tabes dorsalis) — позднее проявление сифилиса, при котором поражается спинной мозг. На поперечных срезах его задние столбы 491 выглядят истонченными и имеют серую окраску. Обычно дистрофический процесс начинается в верхнепоясничном отделе спинного мозга и касается вначале клиновидных пучков (так называемых пучков Бурдаха), а в дальней- шем распространяется на задние столбы; задние корешки спинного мозга ис- тончаются. В задних столбах миелиновые оболочки распадаются, высвобо- ждаются нейтральные жиры, которые поглощаются глиозными элементами, макрофагами и транспортируются в адвентициальные сосудистые простран- ства. В мягкой мозговой оболочке спинного мозга находят воспалительные изменения. В участках воспаления и в веществе спинного мозга встречаются бледные трепонемы. Врожденный сифилис Врожденный сифилис развивается при внутриутробном заражении плода через плаценту от больной сифилисом матери. Этот вид сифилиса под- разделяется на т р и формы: 1) сифилис мертворожденных недоношенных плодов; 2) ранний врожденный сифилис новорожденных и грудных детей; 3) поздний врожденный сифилис детей дошкольного и школьного возраста, а также взрослых. Тканевые изменения при врожденном сифилисе разнообразны. Одни из них вызываются самой трепонемой, другие являются результатом задержки или нарушения развития (дисплазии) органов под влиянием возбудителя сифилиса. При сифилисе мертворожденных недоношенных пло- дов смерть плода обычно наступает между VI и VII лунным месяцем в утро- бе матери. Это приводит к преждевременным родам мацерированным пло- дом. Причиной смерти является токсическое действие трепонемы. Ранний врожденный сифилис проявляется чаще всего на протя- жении первых двух месяцев жизни. При нем поражаются почки, легкие, пе- чень, кости, ЦНС. В коже появляются сифилиды папулезного и пустулезного характера. В легких развивается интерстициальная сифилитическая пневмо- , ния, ведущая к уплотнению ткани легкого с развитием в нем склеротических изменений. На разрезе легкие принимают белесоватый вид, что дало повод назвать этот процесс «белой пневмонией» (Р. Вирхов). Поражение пе- чени имеет характер интерстициального гепатита (рис. 359) с гибелью гепато- цитов, межуточной круглоклеточной инфильтрацией, образованием «ми- лиарных гумм» и склерозом. На разрезе она приобретает коричневатый цвет («кремневая печень»). В костях нарушается процесс предварительного обызвествления эпифизарного хряща и новообразования костной ткани; он сочетается с воспалительными изменениями в прилежащих к эпифизу отделах кости и сифилитическим эндопериваскулитом. Этот процесс развивается на границе диафиза и нижнего эпифиза бедра, в ребрах и грудине и носит назва- ние сифилитического остеохондрита. Границы кости и хряща имеют вид не ровной, а зазубренной линии. В ЦНС возникают сосудистые воспалительные изменения с поражением как вещества мозга, так и мозговых оболочек — сифилитический энцефалит и менингит. При раннем врожденном сифилисе к описанным выше изменениям орга- нов может присоединяться высыпание мелких очажков, состоящих .из подверг- шейся некрозу ткани органа и распадающихся лейкоцитов; эти очажки, со- держащие много трепонем, называют «милиарными гуммам и». Поздний врожденный сифилис характеризуется деформацией зубов, в основе которой лежит гипоплазия эмали и образование полулунной выемки на обоих верхних центральных резцах или же на одном из них с по- следующим искривлением. Зубы становятся бочкообразными — на уровне 492 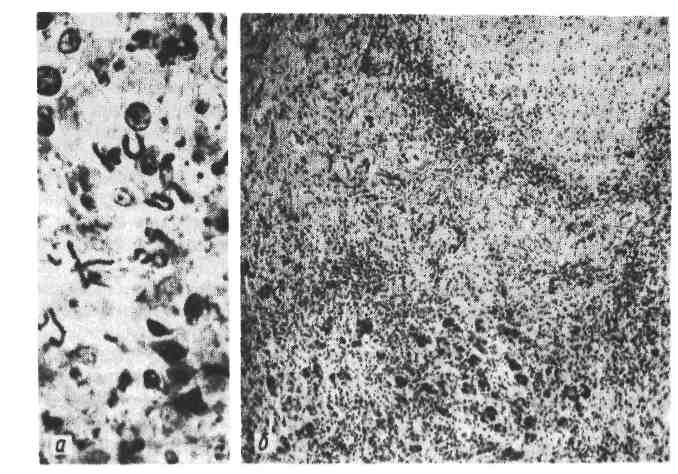 Рис. 359. Печень при врожденном сифилисе (препарат А. В. Цинзерлинга). а — скопления трепонем (импрегнация серебром по Левадити); б — интерстициальный гепатит, склероз печени. шейки зуб шире, чем на свободном крае; размеры зубов уменьшены («зубы Гетчинсона»). Развиваются паренхиматозный кератит, глухота, которые в сочетании с измененными зубами составляют гак называемую триаду Гетчинсон а, характерную для позднего врожденного сифилиса. Измене- ния в органах сходны с проявлениями приобретенного сифилиса третичного периода. Отличия касаются вилочковой железы, в которой могут встречаться полости, наполненные серозной жидкостью с примесью нейтро- филов и лимфоцитов. Полости окружены валом из эпителиоидных клеток и носят название абсцессов Дюбуа. Плацента при сифилисе роженицы изменена: ее масса увеличена (до 2250 г вместо 600 г), цвет желтовато-серый, консистенция кожистая. Микро- скопически наблюдается отек, клеточная инфильтрация, резкая гиперплазия ворсин, иногда образование в них абсцессов; в стенках сосудов отмечаются воспалительные изменения. ВОЗВРАТНЫЙ ТИФ Возвратный тиф (typhus recurrens) — острое инфекционное заболева- ние, течение которого характеризуется приступами («возвратами»). |
