Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Патологическая анатомия. Гипоксия сопровождается атонией стенок сосу- дов, прежде всего микроциркуляторного русла, что приводит к полнокровию внутренних органов. При антенатальной смерти плода от остро развившейся кислородной недостаточности обнаруживается только полнокровие внутрен- них органов. Установить диагноз остро развившейся внутриутробной асфик- сии без подробного анализа клинических данных очень трудно. Мешает не только скудность морфологических изменений, но и мацерация кожных по- кровов, аутолиз внутренних органов. Нарастающая или перемежающаяся кис- лородная недостаточность сопровождается нарушениями проницаемости сте- нок сосудов — повреждением эндотелия и базальной мембраны, что ведет к стазу, отеку, кровоизлияниям и последующим дистрофическим и некротиче- ским изменениям в органах. Кровоизлияния обусловлены также нарушениями свертывающей и противосвертывающей систем плода (новорожденного) с развитием внутрисосудистого диссеминированного свертывания. Развиваю- щиеся при этом множественные фибриновые тромбы в микроциркуляторном русле приводят к коагулопатии потребления. Последняя вместе с нарушения- ми проницаемости сосудов вызывает кровоизлияния. 547 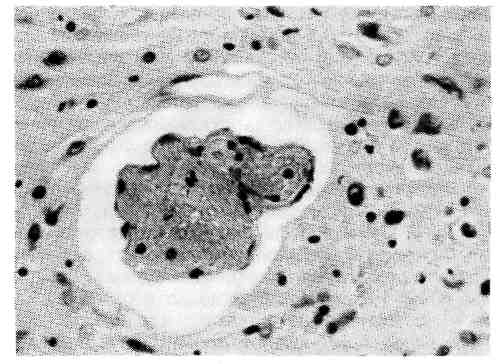 Рис. 387. Периваскулярный отек в головном мозге при асфиксии (препарат Е. Б. Войт). Макроскопически обна- руживается темная жидкая кровь в полостях сердца, цианоз кожных покровов и видимых слизистых оболо- чек, водянка полостей, пол- нокровие внутренних орга- нов и головного мозга, множественные петехиаль- ные кровоизлияния на вис- церальной и париетальной плевре, под эпикардом во- круг венечных сосудов, в корковом веществе тимуса. Легкие мясистой консистенции, синевато-крас- ного цвета, не заполняют грудной клетки, безвоздушные кусочки ткани их тонут в воде. При оживлении плода и искусственном дыхании в легких могут появиться воздушные участки. При этом иногда наблю- даются разрывы альвеол и развивается интерстициальная эмфизема — пузырьки воздуха в интерстиции легкого и под плевральными листками. Микроскопически в головном мозге отмечаются полнокровие, стазы, пете- хиальные кровоизлияния преимущественно в субэпендимальных зонах, пери- васкулярный и перицеллюлярный отек, дистрофические изменения нейронов вплоть до их гибели с образованием мелких очагов некроза (рис. 387). При длительной гипоксии плода отмечается пролиферация глии. В мягких моз- говых оболочках часто встречаются более обширные, чем в головном мозге, субарахноидальные кровоизлияния, особенно при затянувшихся родах. В мио- карде имеются дистрофические изменения в виде убыли гликогена и даже воз- никновения микронекрозов. В легких наблюдаются первичные ателектазы (ателектазы нерасправившихся легких) или расправление легочной ткани аспи- рированными околоплодными водами, содержащими опущенный плоский эпителий кожи плода, пушковые волосы, частицы сыровидной смазки, меко- ний. Меконий попадает в околоплодные воды, так как асфиксия приводит к расслаблению анального сфинктера плода. При этом кишечник плода бы- вает спавшимся. Аспирация околоплодного содержимого является харак- терным признаком интранатальной асфиксии. Описанные изменения соответ- ствуют синей асфиксии. При белой асфиксии отмечаются неравномерное полнокровие органов, бо- лее обширные кровоизлияния, вакуольная дистрофия клеток миокарда и печени. Отдаленным последствием перенесенной внутриутробной асфиксии часто является значительная отсталость ребенка в психомоторном развитии. При наступлении смерти в более поздние периоды детства у такого ребенка в го- ловном мозге обнаруживаются поля опустошения нервных клеток или гибель их с кальцинозом, образование мелких кист, очаговый глиоз, в миокарде — очаговый кардиосклероз. ПНЕВМОПА ТИИ Изменения в легких, которые являются причиной асфиксии новоро- жденных, называют пневмопатиями. К пневмопатиям новорожденных 548 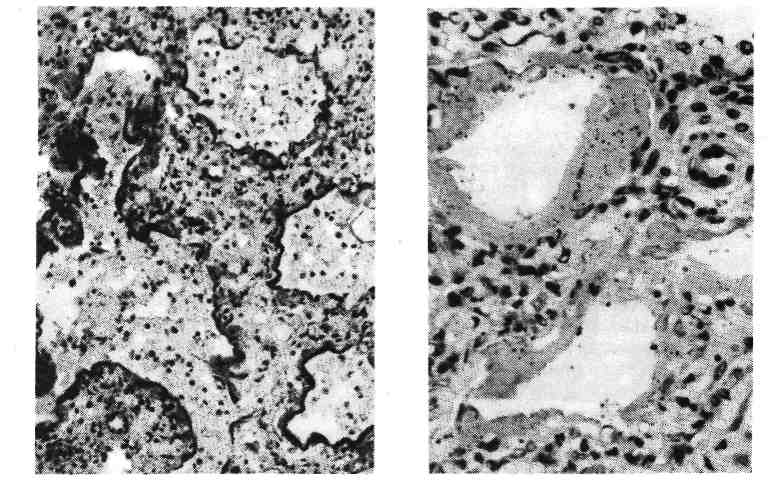 Рис. 388. Отек и кровоизлияния в легких. Рис. 389. Гиалиновые мембраны в легком. относятся: ателектазы (первичные и вторичные), отечно-геморрагический син- дром, гиалиновые мембраны легких. Ателектазы не расправившегося после рождения легкого называют первичными, а ранее дышавшего легкого — вторичными. Первичные тотальные ателектазы обоих легких наблюдаются у мертворожденных. Оча- говые первичные ателектазы встречаются у новорожденных при неполном расправлении легкого. При аспирации околоплодного содержимого разви- ваются обтурационные вторичные ателектазы. Они чаще всего наблюдаются у недоношенных, так как незрелые легкие легко спадаются вследствие недора- звития эластической ткани. Ателектазы могут возникать также при наруше- ниях акта дыхания, связанных с внутричерепными кровоизлияниями при ас- фиксии и родовой травме. Отечно-геморрагическийсиндром — нарушение проницаемости легочных капилляров вследствие переполнения их кровью с развитием диф- фузного отека и множественных кровоизлияний в легких (рис. 388). Часто этот синдром комбинируется с синдромом, или болезнью гиалиновых мем- бран. Гиалиновые мембраны легких — уплотненные белковые массы, интенсивно окрашивающиеся эозином, прилежащие в виде колец к стенкам респираторных отделов легких (рис. 389). По данным иммунофлюоресцентной микроскопии, гиалиновые мембраны состоят преимущественно из фибрина; они блокируют газообмен в легком. Синдром имеет злокачественное тече- ние — 40 % новорожденных погибают через 24 — 36 ч от асфиксии. Отечно-геморрагический синдром и гиалиновые мембраны легких наблю- даются преимущественно у недоношенных и имеют одни и те же механизмы развития: 1) незрелость легочной ткани с несформированными аль- веолами, вызывающая снижение объема дышащей поверхности легкого; 2) отсутствие или недостаточное содержание в незрелом легком антиателекта- 549 тического фактора (сурфактанта), необходимого для расправления легко- го во время вдоха и препятствующего его полному спадению во время выдо- ха; 3) снижение активности фибринолитических свойств легочной ткани вследствие незрелости его фибринолитических ферментов. Антиателектатический фактор — сурфактант — представляет собой липопро- теид, который вырабатывается альвеолярным эпителием. Осмиофильные зерна его при элек- тронной микроскопии можно наблюдать в легком только у доношенных плодов. Ателектаз легкого влечет за собой сброс крови из правого сердца через овальное отверстие и артериальный (боталлов) проток в левое сердце, минуя легкие. Нарастающая гипоксия приводит к нарушению обменных процессов, в частности, в миокарде левого желудочка сердца. Недостаточность левого желудочка сердца в свою очередь приводит к переполнению легочных капил- ляров кровью, что сопровождается повышением их проницаемости и транссу- дацией. Сначала транссудат скапливается в интерстиции легкого, что вызы- вает отек, отслоение и гибель клеток, выстилающих респираторные отделы легких. Обнажение базальной мембраны и нарастающее повышение проницае- мости капиллярного русла легкого сопровождается транссудацией белков плазмы и фибриногена не только в интерстиции легкого, но и в просвет аль- веол и альвеолярных ходов; В просветах респираторных отделов фибриноген превращается в фибрин, создающий структурную основу для формирования гиалиновых мембран. В условиях сниженной фибринолитической способности легочной ткани происходит не лизис фибрина, а уплотнение его и белков плазмы с образованием гиалиновых колец, тесно прилежащих к стенкам аль- веол и альвеолярных ходов. Гиалиновые мембраны легких и отечно-геморра- гический синдром реже, чем у недоношенных, встречается у доношенных де- тей с врожденными пороками сердца, внутричерепной родовой травмой, при диабетической фетопатии. ПНЕВМОНИИ Наиболее часто у новорожденных развивается аспирационная пнев- мония. Возбудители, обычно кокки, попадают в дыхательные пути плода в интранатальном периоде вместе с аспирированным околоплодным содер- жимым, если оно было инфицированным. Характерный морфологический признак аспирационной пневмонии ново- рожденных — наличие в бронхах, альвеолярных ходах и альвеолах плотных частиц аспирированных околоплодных вод. У новорожденных, особенно недоношенных, легко возникают пневмонии на фоне ателектаза, отечно-геморрагического синдрома и гиалиновых мем- бран легких. Пневмонии у них часто протекают с преобладанием альтератив- ного компонента воспаления. РОДОВАЯ ТРАВМА Родовая травма представляет собой повреждение тканей и органов плода механическими силами, действующими во время родов. Родовую трав- му отличают от акушерской, возникающей при применении родоразрешаю- щих манипуляций. В настоящее время доля родовой травмы значительно уменьшилась вследствие улучшения акушерской помощи. Этиология и патогенез. Причины родовой травмы заложены в состоянии самого плода, родовых путей матери, в динамике родового акта. К причинам, заложенным в состояниисамого плода, относятся: 1) эмбриопатии — 550 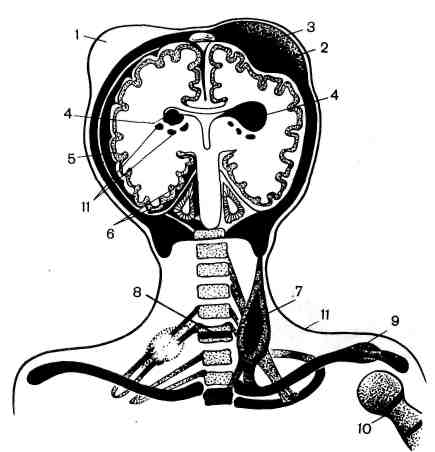 Рис. 390. Локализация повреждений при родовой травму. / — родовая опухоль мягких тканей; 2 — кефа- логематома; 3 — эпидуральная гематома; 4 — кровоизлияние в желудочки мозга; 5 — лепто- менингеальное кровоизлияние; 6 — кровоиз- лияние в намет мозжечка с разрывом; 7 — кровоизлияние в грудиноключично-сосцевид- иую мышцу с разрывом; 8 — перелом VI шейного позвонка; 9 — перелом ключицы; 10 — эпифизеолиз; 11 — внутримозговые кровоизлия- ния. пороки развития, сопровождаю- щиеся венозным застоем в тка- нях плода; 2) фетопатии, сопро- вождающиеся геморрагическим синдромом; 3) недоношенность и переношенность плода. Незрелые ткани недоношенных легко рвут- ся, так как почти лишены элас- тических волокон. В силу этих же причин сосудистая проницае- мость значительно повышена. У новорожденных и особенно у недо- ношенных имеется недостаток протромбина, VII, IX и X факторов свертываемости крови вследствие незрелости печени, продуцирующей про- тромбин и эти факторы. Не исключено значение дефицита витаминов К и Р. Отмечается значительная мягкость костей черепа недоношенного, что способ- ствует сдавлению мозга и вдавливанию прогибающихся костей в ткань мозга во время родов. Переношенность всегда сопровождается гипоксией тканей плода в результате инволютивных изменений в плаценте, что также способ- ствует травмированию тканей. К причинам, заложенным в родовых путях матери, относятся: 1) ригидность тканей родового канала, препятствующая их растяжению при прохождении плода по родовым путям; 2) искривления таза, приводящие к изменению его объема (узкий таз, рахитический таз); 3) опухоли родовых путей; 4) маловодие и преждевременный разрыв плодного пузыря, который в норме при вставлении головки раздвигает ткани родовых путей, вследствие чего облегчается прохождение головки плода. К причинам, заложенным в динамике родов, относятся: 1) стреми- тельные роды; 2) длительные роды. При нормальных родах происходит по- степенное приспособление головки плода к родовым путям матери, которое осуществляется вследствие изменения конфигурации головки —смещения одной теменной кости по отношению к другой, что возможно в результате незаращения швов теменных костей у плода. Во время изменения конфигура- ции головки всегда развивается венозный застой вследствие замедления кро- вотока в венозных синусах твердой мозговой оболочки; между схватками этот застой временно разрешается. При стремительных родах таких пауз не бывает. Венозный застой быстро нарастает и может привести к разрывам и кровоиз- лияниям. Длительное стояние головки плода в шеечном канале матки сопрово- ждается спастическим сокращением мускулатуры матки в области пояса соприкосновения ее с головкой плода, что также обусловливает длительный венозный застой в головном мозге плода. Кроме того, при длительных родах, как правило, нарушается маточно-плацентарное кровообращение и наблю- дается гипоксия плода. Внутриутробная гипоксия и аноксия плода имеют существенное значение 551 в патогенезе родовой травмы, так как они вызывают венозный застой, стазы и отек тканей, что может привести к разрывам и кровоизлияниям. Однако не следует смешивать понятие внутриутробной асфиксии с понятием родовой травмы. Патологическая анатомия. Родовая опухоль мягких тканей (рис. 390) наблюдается в предлежащей части тела плода: в теменной и затылочной до- лях, в области лица, ягодиц и наружных половых органов. Образование родо- вой опухоли связано с разницей между внутриматочным и атмосферным да- влением. В мягких тканях возникают местный отек, мелкие петехиальные кровоизлияния. Через 1—2 сут опухоль исчезает. При наличии мелких дефек- тов кожи может наблюдаться инфицирование тканей с развитием флег- моны. Кефалогематома (от греч. kephale — голова) — кровоизлияние под надкостницу костей черепа; она всегда ограничена пределами одной кости. Чаще встречается наружная кефалогематома затылочной или теменной кости. Рассасывается медленно, часто подвергается организации с оссифика- цией. При инфицировании и нагноении может быть источником гнойного менингита. Кровоизлияния в мозговые оболочки и вещество мозга. Различают: 1) эпидуральные; 2) субдуральные; 3) субарахноидальные; 4) ин- трацеребральные кровоизлияния. Эпидуральные кровоизлияния массивные, появляются при поврежде- ниях костей черепа между внутренней поверхностью черепных костей и твер- дой мозговой оболочкой — внутренняя кефалогематома. Наблюдаются отно- сительно редко в области костей свода черепа. Субдуральные кровоизлияния чаще возникают при разрывах мозжеч- ковой палатки (намета), серповидного отростка, разрывах поперечного и пря- мого синусов, большой мозговой (так называемой галеновой) вены. Эти кро- воизлияния обширны, располагаются на поверхности головного мозга. Субарахноидальные кровоизлияния располагаются между паутин- ной и сосудистой оболочкой; они наблюдаются при разрыве мелких вен, впа- дающих в сагиттальный и поперечный синусы. При разрыве намета мозжечка могут окутывать весь ствол мозга. Субарахноидальные кровоизлияния в от- личие от асфиктических обширные. Интрацеребральные кровоизлияния зависят преимущественно от разрывов терминальных вен, впадающих в основные венозные коллекторы мозга. Патогенез их двоякий — зависит от асфиксии и действия на головку плода изгоняющих родовых сил. При этом наблюдаются кровоизлияния в со- судистые сплетения, под эпендиму чаще боковых желудочков мозга с образо- ванием гематом. Гематома может прорваться в полость желудочков с разви- тием тампонады. Внутрижелудочковые кровоизлияния встречаются, как правило, у недоношенных и рассматриваются по данным IX пересмотра ме- ждународной классификации болезней, как самостоятельная нозологическая форма перинатального периода. Мелкоточечные диапедезные, двусторонние, множественные кровоизлияния в веществе мозга имеют не травматическое, а асфиктическое происхождение. Интрацеребральные кровоизлияния рассасы- ваются с образованием кист. Разрыв мозжечковой палатки (намета) — самый частый вид вну- тричерепной родовой травмы плода, приводящей к смерти. Происходит при чрезмерном натяжении одного из листков при изменении конфигурации го- ловки. В настоящее время наблюдается реже. Разрыв палатки мозжечка ох- ватывает один или два ее листка и сопровождается чаще крупным субду- ральным кровоизлиянием в области затылочных и височных долей (рис. 391). В механизме смерти при разрыве палатки играет роль сдавление продолгова- 552 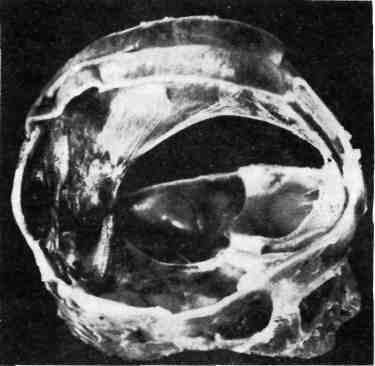 Рис. 391. Разрыв мозжечковой палатки (на- мета) (препарат М. А. Скворцова). того мозга вследствие его отека, на- бухания, обусловленных затруднением оттока ликвора. Повреждение костей чере- па в виде вдавлений, трещин, редко — переломов встречается чаще всего в области теменных костей при на- ложении акушерских щипцов. Травма спинного мозга на- блюдается при повреждениях позвоноч- ника, связанных с акушерскими мани- пуляциями. Травма спинного мозга встречается чаще в области VI шей- ного позвонка, так как он меньше других защищен мышцами, но может наблюдаться и в других отделах позвоночника. При этом иногда возникают субдуральные нисходящие кро- воизлияния. По существу травма костей черепа и спинного мозга является акушер- ской травмой. Из всех костей скелета переломам чаще всего подвергается ключица плода. Перелом локализуется на границе средней и наружной трешлшючицы. 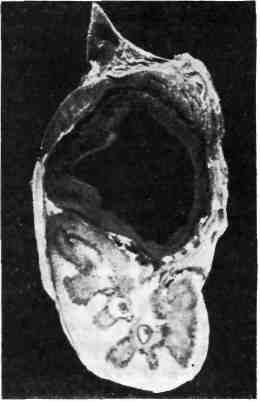 Параличи верхних конечностей и диафрагмы у новорожденного могут быть обусловлены травмой нервных котрешков шейного и плече- вого сплетений. Травма подкожной клетчатки часто наблюдается у упи- танных плодов в виде ее некрозов с последующим развитием липограну- лем. Разрывы и кровоизлияния в грудиноключично-сосцевидную мышцу приводят к развитию кривошеи. При микроскопическом изучении в большинстве случаев обнаруживают гипоплазию мышечных воло- кон и развитие рубцовой соединительной ткани, возникающие, вероятно, еще в пренатальном периоде. Измененная мышца во время родов легко рвется. При ягодичном предлежании возможны кровоизлияния в наружные половые органы. У мальчиков иногда наблюдается г е- матоцеле — кровоизлияние в оболочки яичка. Гематоцеле опасно вследствие возможного инфи- цирования и нагноения. Из внутренних ор- ганов повреждаются чаще всего печень и надпочечники. Родовая травма печени ха- рактеризуемся разрывом паренхимы с образовани- ем обширных субкапсулярных гематом. Прорыв такой гематомы в брюшную полость приводит к смертельному кровотечению. Неболь- шие субкапсулярные гематомы без разрыва паренхимы связаны с гипоксией плода или с геморрагической болезнью. Кровоизлияния в надпочечники встре- чаются реже, бывают преимущественно одно- сторонними, значение их в танатогенезе не ясно. Рис. 392. Обширная гематома надпочечника. 5553 Иногда наблюдаются обширные гематомы с разрушением надпочечника (рис. 392). В исходе образуется киста или организация гематомы с кальцинозом и ожелезнением, редко встречается нагноение. Наблю- даются субкапсулярные гематомы печени с разрывом паренхимы при родах в ягодичном предлежании в связи с извлечением плода. В патогенезе кровоизлияния в надпочечники ведущую роль играет асфиксия. ГЕМОРРАГИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ В понятие геморрагической болезни новорожденных вхо- дит клинико-анатомический синдром, характеризующийся внутренними и внешними кровоизлияниями, возникающими у новорожденных в первые дни после рождения. Объем кровоизлияний колеблется в широких пределах — от незначительных на коже и слизистых оболочках до смертельных — во вну- тренние органы. Этиология и патогенез. Происхождение болезни связано с наследствен- ностью или влиянием экзогенных факторов, например, приема беременной или кормящей женщиной каких-либо лекарств, инфекционных болезней ново- рожденного и др. Механизм развития этой болезни связан с повреждением: 1) плазменных факторов свертывания крови — коагулопатия; 2) тромбо- цитарного ростка кроветворения — тр о м б о ци то п ати я; 3) сосудистой стенки — ангиопатия. Следует иметь в виду, что у новорожденных, особенно недоношенных, и в норме снижена концентрация фибриногена, активность протромбина, V, VII, VIII, IX, X, XII, XIII факторов, а также снижено число тромбоцитов. Имеется повышение проницаемости сосудистой стенки из- за рыхлости основного вещества и небольшого содержания эластических волокон соединитель- ной ткани и гиповитаминоз К. Однако кровоизлияний в норме не происходит благодаря высо- кой способности новорожденного приспосабливаться к изменившимся условиям внеутробного существования и они появляются только при увеличивающейся нагрузке в условиях патологии. Геморрагическая болезнь встречается у 1 — 3 % новорожденных, чаще у не- доношенных. Типично появление кровоизлияний в первые 3 дня после рожде- ния в виде кровотечений из остатка пуповины, кровавой рвоты (haema- temesis), мелены — появления крови в испражнениях при кровотечении в полость кишечника, гематурии, наличия крови в мокроте, кровоизлия- ний на коже, слизистых оболочках, во внутренних органах. Патологическая анатомия. Легочные кровоизлияния иногда могут зани- мать всю долю, часть доли или сегмент легкого. На разрезе поверхность оча- гов суховата, черно-красного цвета, может быть зернистой. На плевре видны пятнистые или линейные кровоизлияния. Микроскопически кровоизлияния об- наруживаются в области соединительнотканных перегородок и плевральных листков, в просвете альвеол, изредка — в виде муфт в перибронхиальной тка- ни. В п е ч е н и, как правило, развиваются субкапсулярные значительные гема- томы, иногда с прорывом в брюшную полость. В надпочечниках имеются массивные гематомы, они могут быть двусторонними. В почках обнаруживаются крупнопятнистые кровоизлияния в коре и мозговом веще- стве. Источником кровоизлияний, в желудочно-кишечный тракт являются диапедезные кровотечения из капилляров слизистой оболочки, вы- зывающие эрозии. От истинной мелены (melena vera) следует отличать ложную (melena spuria), возникающую при заглатывании кро- ви из родовых путей матери во время родов. Внутричерепные кровоизлияния [см. разделы «Асфиксия (аноксия)» и «Родовая травма», с. 546 — 550]. Следствием перенесенной гемор- рагической болезни является очаговый гемосидероз органов. 554 Исход зависит от вида геморрагической болезни, лежащего в основе ге- моррагического синдрома. Вид геморрагической болезни (синдрома) опреде- ляется только на основании клинико-анатомических сопоставлений, так как патологоанагомические изменения почти однотипны. К наслед- ственным, сцепленным с половой хромосомой рецессивным коагуло- п а т и я м, относятся все типы гемофилии, которыми болеют мальчики. Отно- сительно характерным являются массивные кровоизлияния в суставы, массивные кефалогематомы. Приобретенной коагулопатией считают синдром внутрисосудистого диссеминированного свертывания крови (ДВС- синдром), наблюдающийся при внутриутробной асфиксии, гиалиновых мем- бранах легких, инфекционных заболеваниях и др. Сначала в сосудах органов (преимущественно легких, надпочечников и др.) образуются множественные фибриновые тромбы, вслед за чем развивается дефицит фибрина и множе- ственные кровоизлияния в результате коагулопатии потребления. К вро- жденным тромбоцитопениям неясной этиологии относится амега- кариоцитарная тромбоцитопения с пороками развития и др. В костном мозге при ней отсутствуют мегакариоциты. К п ри о бретен ны м — синдром Ка- забаха — Меррита, тромбоцитопения при врожденном лейкозе (см. с. 256), изоиммунная тромбоцитопения и др. Наследственные ангиопатии наблюдаются крайне редко, приобретенные — очень часто, особенно при внутриутробных и постнатальных инфекционных заболеваниях (см. «Инфек- ционные фетопатии»). ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ НОВОРОЖДЕННЫХ Гемолитическая болезнь новорожденных — тяжелая ф е - г о п а т и я, или болезнь неона тальн ого периода, возникающая в ре- зультате воздействия антител матери на организм плода или новорожден- ного. Этиология и патогенез. Заболевание развивается при несовместимости кро- ви матери и плода по резус-фактору (мать — резус-отрицательная, ребенок — резус-положительный). Резус-факт.ор (фактор D) находится в эритроцитах плода; проникновение крови плода через плаценту вызывает выработку у ма- тери антител, направленных против резус-фактора эритроцитов плода. Доста- точно очень небольшого количества крови плода (около 1 мл), чтобы вызвать иммунизацию матери. Однако при резус-несовместимости крови матери и плода только у одного из 200 новорожденных развивается гемолитическая болезнь, сущность которой заключается в основном вразрушении эри- троцитов плода антителами матери. Гемолитическая болезнь возникает в случае рождения детей от второй или последующих беременно- стей, так как иммунизация матери с каждой беременностью нарастает. При первой беременности иммунизация не настолько велика, чтобы развилась ге- молитическая болезнь у ребенка. В иммунизации матери играет роль также переливание крови или гемотерапия кровью, содержащей резус-фактор. Более легкие формы гемолитической болезни наблюдаются при несовместимости матери и ребенка по группе крови. Например, у матери группа крови 0, у ре- бенка — группа А или В. В 2/3 случаев гемолитическая болезнь появляется вследствие резус-несовместимости и только в '/з вследствие несовместимости по А- или В-факторам. |
