Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Этиология и патогенез. Болезнь наследуется по аутосомно-рецессивному типу. В основе патогенеза лежит, вероятно, ферментопатия, характер которой не раскрыт, приводящая к нарушению структуры гликопротеидов (мукоидов). Секрет многих желез становится густым, вязким, что приводит к задержке его эвакуации, развитию ретенционных кист и к нарушению проходимости по естественным каналам. Поражается прежде всего экскреторный аппарат под- желудочной железы, слизистые железы дыхательного и пищеварительного трактов, желчные пути, слюнные, потовые и слезные железы. Патологическая анатомия. При макроскопическом исследовании подже- лудочная железа может быть без изменений, в редких случаях в ней от- мечаются уплотнение, подчеркнутый рисунок долек, появление мелких кист. Микроскопически в кистозно расширенных протоках и в ацинусах наблюдает- ся сгущение .секрета. Железистая паренхима атрофична, островковый аппарат сохранен, в интерстиции — диффузный фиброз и лимфогистиоцитарные ин- фильтраты (рис. 382). Изменения могут колебаться от кистозного расширения единичных протоков и ацинусов до кистозного превращения всей экскретор- ной железистой паренхимы. В результате сгущения слизи в бронхах возни- кают обтурационные ателектазы с неизбежным вторичным инфицированием и развитием хронического бронхита, пневмония с брбнхоэкстазами и абсцеди- рованием. В кишечнике отмечается сгущение каловых масс с развитием копростаза, перфорации и калового перитонита. Изменению свойств кала спо- собствует не только сгущение слизи, но и недостаточность поджелудочной же- лезы (отсутствие липазы, липокаина и трипсина). В п ечени — жировая ин- 536 фильтрация. Сгущение желчи ведет к холестазу и билиарному циррозу. Фетальный муковисцидоз проявляется в виде мекониальной кишечной непроходимости (мекониальный илеус). В поджелудочной железе выра- женные кистозные изменения могут отсутствовать. Вся тонкая кишка до под- вздошно-слепокишечной (баугиниевой) заслонки заполнена зеленовато-олив- ковым густым, вязким меконием, толстая кишка спавшаяся, имеет вид так называемой микроколон. После перфорации между петлями кишки видны массы мекония и фибринозно-гнойные наложения на брюшине. При вну- триутробном мекониальном перитоните между петлями кишки образуются спайки с замурованными в них зеленоватыми комочками меко- ния. Такие бляшкообразные плотные наложения встречаются на париетальной брюшине, на капсуле селезенки и печени. Кроме осложнений, связанных непосредственно с основным заболеванием (хроническая пневмония, каловый и мекониальный перитонит, цирроз печени), у больных наблюдается прогрессирующее общее истощение, которое зависит от нарушений липидного, белкового, витаминного обмена (витаминов A, D, Е и К, растворимых в липидах) в результате нарастающей недостаточности поджелудочной железы. Смерть наступает от легочно-сердечной недостаточ- ности, перитонита, печеночной комы. При мекониальном илеусе дети поги- бают в первые дни жизни. Фиброэластозэндокарда — врожденное заболевание, при котором в эндокарде и в субэндокардиальном слое миокарда наблюдается склероз с обилием эластических волокон. Встречается редко. Этиология и патогенез. Отмечается семейный характер заболевания, пред- полагают влияние вируса цитомегалии, белкового голодания матери, авита- минозов, гипоксии плода. Патогенез не ясен. Возможно, что ведущая роль принадлежит поврежению миокарда, в ответ на которое компенсаторно раз- растается эластическая ткань эндокарда. Патологическая анатомия. Сердце увеличено в 21/2 - 4 раза по сравнению с нормой за счет значительной гипертрофии преимущественно левого желу- дочка, эндокард его резко утолщен, беловато-желтый. Возможно одновремен- ное поражение эндокарда остальных отделов сердца. В половине случаев от- мечается утолщение и деформация митрального и аортальных клапанов, в '/з наблюдений комбинация с врожденными пороками, чаще с сужением аорты. Значительный склероз эндокарда и кардиосклероз ведут к снижению сократи- тельной способности миокарда. Смерть наступает от острой сердечной недостаточности (молниеносная форма) в первые дни жизни или от нарастающей недостаточности сердца при интеркуррентных заболеваниях (пневмонии) в первые месяцы жизни. Диабетическая фетопатия — заболевание плода, обусловленное предиабетом и диабетом матери. Этиология и патогенез. Основное значение имеют нарушения углеводного обмена плода под влиянием постоянного изменения уровня глюкозы в крови матери, особенно значительных при плохо леченном диабете беременных. В связи с попыткой компенсации уровня глюкозы в крови у плода развивают- ся гипертрофия инсулярного аппарата с последующим истощением его и ди- строфией В-клеток, а также синдром Иценко — Кушинга. После рождения, когда снижается влияние материнского диабета, может наступить восстано- вление функции поджелудочной железы плода и нормализация обмена. Если этого не происходит, развивается тяжелое страдание — диабет новоро- жденного. Однако диабет новорожденного не всегда связан с диабетом ма- тери, так как может зависеть от повреждений инсулярного аппарата другого происхождения. В противоположность этому диабетическая фетопа- тия связана только с диабетом и предиабетом матери. 537 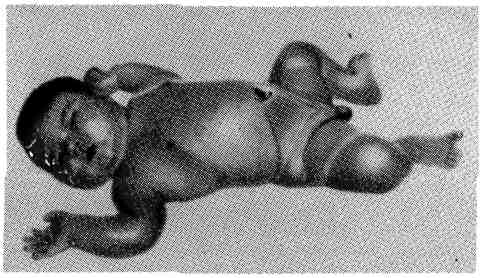 Рис. 383! Диабетическая фетопатия. Патологическая анатомия. При этой фетопатии име- ется склонность к рождению крупных плодов — с массой тела 4 — 6 кг, хотя это и не- обязательно. Тело плода по- крыто обильной сыровидной смазкой, кожа багрово-си- нюшная с петехиями, шея короткая, лицо одутловатое, отечное, мягкие ткани туловища и конечностей пастозные (рис. 383), имеются признаки незрелости — отсутствие ядра окостенения бедра или уменьшение его размеров и др. Отмечается гепато- и кардиомегалия. При микро- скопическом исследовании в поджелудочной железе наблюдается гипертро- фия островков поджелудочной железы с увеличением числа р-клеток. Наряду с этим отмечаются дегрануляция, вакуолизация и пикноз ядер этих клеток, свидетельствующие об истощении их секреции. В печени — диффузная жировая инфильтрация, обширные очаги экстрамедуллярного кроветворения, иногда некрозы. В миокарде — вакуольная дистрофия, микро- некрозы. В почках — отложение гликогена в извитых канальцах. В селе- зенке — экстрамедуллярное кроветворение. В сосудах микроциркуляторного русла почек, кожи, сетчатки глаза — утолщение стенок за счет отложе- ний ШИК-полоясительного материала, пролиферация эндотелия наряду со значительной извитостью и эктазией сосудистого русла. Из осложнений у плодов и новорожденных с диабетической фетопатией ча- сто развивается гипоксия во время родов, образование гиалиновых мем- бран в легких, приводящее к асфиксии новорожденных. Развитие гиали- новых мембран зависит от дефицита антиателектатического фактора — сур- фактанта, вещества фосфолипидной природы, в результате нарушений при диабетической фетопатии не только углеводного, но и липидного обмена. Смерть наступает от асфиксии плода или новорожденного, а также от гипо- гликемии, наступающей после родового стресса. ПАТОЛОГИЯ ПОСЛЕДА При нормальном течении родов через 15 — 20 мин после рождения плода матка вновь сокращается и из нее изгоняется послед. Послед состоит из пла- центы, разорванных остатков плодных оболочек (амниона, гладкого хориона и остатков децидуальной оболочки) и пупочного канатика. Плацента является основным органом, осуществляющим обменные процессы между плодом и материнским организмом. Зрелая плацента имеет вид диска толщиной 2 — 4 см, диаметром 12 — 20 см, масса ее равна 500—600 г. Различают плодовую и материнскую части плаценты. Плодовая часть состоит из амниона и ветвистого хориона с проходя- щими в них плодовыми сосудами. Со стороны плода хорион образует пла- стинку, из которой растут ворсины, покрытые двумя слоями клеток трофо- бласта — внутренним эпителиальным слоем Лангханса — цитотоосЬо- б л а с т — и наружным, образующим синцитий, — синцитиотросро- бласт. Некоторые ворсины вступают в непосредственный контакт 538 с материнской частью плаценты, закрепляясь в ней, при этом трофобласт вор- син обрастает эрозированную базальную децидуальную оболочку и материн- ская часть плаценты оказывается также покрытой клетками трофобласта. Другая часть ворсин свободно свисает в пространство между хориальной и базальной пластинкой или соединяется между собой. Различают основные стволовые ворсины и их разветвления. Каждая стволовая ворсина с разветвле- ниями составляет дольку (котиледон) плаценты. Материнская часть состоит из базальной пластинки, представленной децидуальной оболочкой с выстилающим ее слоем трофобласта и септ —пере- городок, идущих вертикально и разделяющих разветвления основных ворсин хориона друг от друга. Свободные пространства между ворсинами, хориаль- ной и базальной пластинами и септами получили название межворсин- чатых пространств. В них циркулирует материнская кровь. Между кровью матери и плода существует ряд биологических мембран: клетки тро- фобласта, рыхлая строма ворсин, эндотелий и Оазальная мембрана сосудов ворсин хориона. Я конце беременности в хориальной пластинке, в ткани, окружающей меж- ворсинчатые пространства на границе трофобласта и децидуальной ткани, в глубине базальной пластинки откладываются фибрин и фибриноид в виде ацидофильного гомогенного вещества. Слой фибриноида и фибрина в глубине базальной пластинки получил название слоя Нитабуха, в хо- риальной — слоя Лангханса. Кроме капсулярной децидуальной оболочки и гладкого хориона, в состав плодных оболочек входит амнион. Плодные оболочки последа беловато-серого цвета, студневидные, полупрозрачные, представляют собой разорванный мешок, в котором разли- чают плодовую и материнскую поверхности. Плодовая поверхность состоит из амниона, выстланного кубическим эпителием, лежащим на базальной мем- бране, и соединительнотканного бессосудистого слоя. К нему прилежит глад- кий хорион, состоящий из волокнистой соединительной ткани, покрытой с ма- теринской стороны несколькими слоями клеток трофобласта и децидуальной оболочкой. Пупочный канатик имеет вид извитого шнура длиной в среднем 50 см, толщиной 1 — 1,5 см, состоит из миксоидной ткани (вартонов студень), снаружи покрыт амнионом. В нем проходят две пупочные артерии и пупочная вена. На поперечном разрезе пуповины сосуды расположены в виде треуголь- ника, в центре, которого виден у р а х у с (остаток аллантоиса). ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ Возрастные изменения плаценты закономерно возникают в конце беремен- ности и бывают особенно значительно выражены при переношенной беремен- ности. Макроскопически в плаценте на материнской стороне видны рассеянные беловато-желтые фокусы некрозов и участки кальциноза. При переношенной беременности, кроме того, плацента бывает более бледной, границы котиле- донов сглажены. Плодные оболочки и пупочный канатик окра- шены меконием в зеленоватый цвет, такого же цвета могут быть воды, коли- чество которых уменьшено. Тургор пупочного канатика снижен, извитость его уменьшена. Микроскопически основными являются дистрофические измене- ния. Они появляются при усилении процессов фибриноидного превращения трофобласта и выпадении фибрина из материнской крови межворсинчатых пространств. Результатом этого является блокирование доступа материнской 539 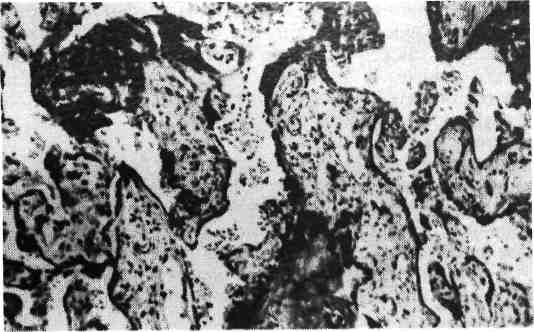 Рис. 384. Возрастные измене- ния плаценты. Часть ворсин пропитана гомогенными бел- ковыми массами; видны мно- гоядерные синцитиальные клетки. крови к ворсинам хориона. Группы ворсин хориона погибают и формируются ишемические инфаркты плаценты. В некротизированную ткань пла- центы откладываются соли кальция. Наблюдается также фиброз стромы во- рсин и склероз их сосудов. Выражением компенсаторных измене- ний, направленных на улучшение обмена между организмом плода и матери, являются синцитиальные почки. Они представляют собой очаги пролиферации синцития трофобласта в виде нагромождения тесно распо- ложенных, гиперхромных ядер, окруженных общей цитоплазмой и располо- женных на поверхности ворсин хориона (рис. 384). К компенсаторным процессам следует также отнести увеличение числа сосудов в некоторых ворсинах. В амнионе отмечаются дистрофические изменения эпителия вплоть до некроза, в пупочном канатике — уменьшение содержания основного мукоидного вещества и утолщение соединительнотканных перегородок. ПОРОКИ РАЗВИТИЯ Пороки развития плаценты возникают в результате нарушений имплантации бластоцисты и относятся к бластопатиям. К таким порокам от- носятся изменения ее массы и размеров, формы, локализации и ее отслойки (отделения) от стенки матки. Пороки развития массы и размеров. В норме между массой плаценты и плода имеются определенные соотношения — плацентарно-плодный коэффи- циент, который при доношенной беременности колеблется в пределах l/s — 1h, или 0,1 —0,19.Поэтому гипоплазия плаценты может приводить к гипопла- зии плода. Смерть одного плода из двойни может быть связана с частичной гипоплазией питающей его части плаценты. Гипоксия плода чаще встреча- ется при низких показателях плацентарно-плодного коэффициента. Диффузная гиперплазия плаценты с увеличением объема котиледонов наблюдается при ангиоматозе ворсин, когда вместо 4 — 6 сосудов в ворсине определяется 25 — 50 и более. Ангиоматоз вместе с появлением синцитиальных почек рассматривают как компенсаторный процесс. Увеличение массы может быть связано не с истинной гиперплазией элементов плаценты, а с отеком во- рсин, склерозом их стромы, увеличением массы фибрина. Эти изменения в свою очередь могут сочетаться с компенсаторными и наблюдаться при ге- молитической болезни, диабете матери, токсикозах беременности и др. Пороки развития формы плаценты, отрицательно влияющие на плод, тече- ние беременности и родов. К таким порокам относят плаценту, окружен- 540 ную валиком (pi. circumvallata) и окруженную ободком (pi. marg- inata). Этиология их не установлена. При валикообразной плаценте изменения выражены больше, являются следствием нидации половины всей поверхности бластоцисты. Макроскопически при pi. marginata на плодовой поверхности обнаружи- вается беловатое кольцо по периферии; при pi. circumvallata кольцо бывает более широким и выступает в виде валика над плодовой поверхностью. Плод- ные оболочки отходят от внутренней стороны кольца или валика. Микро- скопически валик состоит из некротизированных ворсин и децидуальной тка- ни, пропитанных фибрином и постепенно подвергающихся гиалинозу. При валикообразной плаценте во время беременности наблюдаются кровотечения, чаще встречаются преждевременные роды и мертворождаемость. Пороки развития формы, не влияющие на плод, беременность и роды. К ним относятся окончатая плацента (pi. fenestrata), двудолевая пла- цента (pi. bipartita) и др. Пороки развития локализации плаценты. К ним относятся краевое (pi. praevia marginalis) или центральное (pi. praevia centralis) предлежание плаценты по отношению к внутреннему зеву матки. Предлежание плаценты возникает вследствие бластопатии, выражающейся в имплантации бласто- цисты в нижнем сегменте матки. Причины такой имплантации не ясны, она чаще встречается при многоплодной беременности и у многорожавших жен- щин. При предлежании плаценты чаще встречаются пороки развития фор- мы — окончатая, дву- и многодолевая плаценты и др. Микроскопически в предлежащей части плаценты постоянно наблюдаются выраженные некро- тические и воспалительные изменения. v В родах во время раскрытия зева происходят отслойка плаценты и крово- течение, особенно тяжелое при центральном предлежании, угрожающее жизни матери и приводящее к смерти плода от гипоксии. Поэтому предлежание пла- центы является тяжелой патологией, заставляющей прибегать к оперативному вмешательству. При имплантации бластоцисты вне полости матки возникает внематочная беременность. Пороки отслойки плаценты. К ним относятся приращение и преждевремен- ная отслойка. Приращение плаценты (pi. accreta) зависит от очень глубокой им- платации бластоцисты (более половины поверхности бластоцисты), приводя- щей к врастанию ворсин хориона на большую или меньшую глубину в эндо- метрий и даже в миометрий. При этом наблюдается недостаточное развитие децидуальной ткани, что может быть связано с эндометритом, повторными выскабливаниями полости матки и др. Приращение препятствует отделению плаценты после рождения плода, сопровождается маточными кровотечениями и требует оперативного вмешательства, вплоть до удаления матки. Преждевременной называют отслойку плаценты, возникаю- щую дорожденияплода. Причины ее остаются не ясными, она чаще на- блюдается при токсикозах беременности. При центральной преждевременной отслойке между материнской частью плаценты и стенкой матки образуется гематома, при краевой — отмечается маточное кровотечение. Плод при пре- ждевременной отслойке погибает от внутриутробной гипоксии. |
