Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
Глава 7 ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕсймптомов при этих заболева-Одонтогенные воспалительные заболевания челю-стно-лицевой области занимают значительное место в хирургической стоматологии, составляя от 85 до 95 % всех воспалительных процессов. Среди них наиболее часто встречаются острый и хронический периодонтиты, обострение хронического периодонтита, острый гнойный периостит челюсти, острый остеомиелит челюсти, абсцесс, флегмона, лимфаденит. В челюстно-лицевой области иногда развиваются лимфадениты, флегмоны, источником которых являются тонзиллогенные, риногенные, отоген-ные и другие очаги инфекции. Отсутствие в течение длительного времени общепризнанной классификации воспалительных заболеваний челюстно-лицевой области одонто-генного происхождения и существенные разногласия в трактовке их проявлений создавали определенные трудности для диагностики и лечения. Существует 3 основных научных воззрения на классификацию этих заболеваний, которые не утратили своей значимости по сей день, так как и в настоящее время по этому вопросу нет единой точки зрения. Представители одного научного воззрения (ФА.Звержховский, А.Б.Изачик) все одонтоген-ные воспалительные заболевания считали проявлением остеомиелитического процесса. В дальнейшем их точки зрения поддержали П.П.Львов, А.АЛимберг, В.М.Уваров, В.ИЛукьяненко и др. Они полагали, что острый периодонтит является первой фазой остеомиелита. Острый периостит челюсти они трактуют как ограниченную форму остеомиелита челюсти. По мнению В.М.Уварова, критерии дифференциальной диагностики между острым периодонтитом, периоститом, остеомиелитом весьма относительны. Многие годы эти положения создавали существенные трудности для диагностики, лечения, определения сроков нетрудоспособности пациентов с одонтогенными воспалительными заболеваниями. Представители другого научного воззрения (Б.Б.Брансбург, И.Г.Лукомский, Г.Эйлер, В.Май-ер и др.) среди одонтогенных воспалительных процессов выделяли периодонтиты и остеомиелиты. И.ГЛукомским проведено патологоанатоми-ческое и клиническое разграничение острого периодонтита и остеомиелита. По его мнению, периостит челюсти и флегмона околочелюстных мягких тканей — различные проявления остеомиелитического процесса. В западных„унебниках, руководствах, монографиях различают острые периодонтиты, пери- оститы, абсцессы, целлюлиты, разлитые гнойные поражения пространств лица и шеи, остеомиелит челюстей. Целлюлит рассматривается как разлитое гнойное воспаление поверхностных областей. Вместе с тем существует мнение ряда авторов, которые периодонтит, периостит, остеомиелит объединяют в группу остита [Моо-геЛ., 1985]. Сторонники третьей точки 'зрения на классификацию острых одонтогенных воспалительных процессов выделяют следующие заболевания^пе-риодонтит^периоститоостеомиелит челюсти и •^(воспалительные процессы в околочелюстных мягких тканях (абсцесс, флегмона). Эта классификация детально разработана А.И.Евдокимовым и Г .А. Васильевым и основана на характерных дан-ныx^^атолсIг^н^трмичес^сой^сартиньI и особенностях клинических Изучение различных проявлений острых одонтогенных воспалительных заболеваний позволило Г.А.Васильеву установить некоторые особенности их развития и обосновать выделение этих процессов на периодонтит, периостит, остеомиелит, абсцессы и флегмоны. Своеобразие острых гнойных воспалительных процессов связано с перемещением инфекционного фокуса из периодонтита в другие ткани, надкостницу альвеолярного отростка или челюсти, костную ткань, околочелюстные мягкие ткани. По мнению автора, «различные проявления одонтогенных воспалительных процессов следует рассматривать как непосредственно связанные друг с другом, в которых при нарастании количественных изменений возникают изменения качественные». Все это подтверждено патологоанатомической картиной указанных процессов и клинической картиной заболеваний. Анализируя патологоанатомические данные при одонтогенном воспалении, В.В.Паникаров-ский и А.С.Григорьян выделяют транзиторную форму острого остита (острый гноВный периостит), который может иметь обратимый характер воспаления или перейти в другую форму остита (острый гнойный остеомиелит челюсти). А.Г.Шаргородский (1985), поддерживая точку зрения А. М.Евдокимова, Г. А. Васильева, их учеников и последователей, в классификации воспалительных заболеваний челюстно-лицевой области и шеи выделяет периостит и остит челюсти, а также хронический остеомиелит челюсти. Классификации В.В.Паникаровского, А.С.Гри-горьяна, А.Г.Шаргородского отражают современное течение воспалительных заболеваний, связан- 127 ных с постоянным изменением возбудителей гнойной инфекции, характером защитных реакций и особенностями формирования иммунной реактивности, т.е. с многообразными постоянно меняющимися факторами окружающей и внутренней среды. Вместе с тем они подтверждают клинико-морфологический принцип, разработанный А.И.Евдокимовым и Г.А.Васильевым в отношении одонтогенных воспалительных заболеваний. Это подтверждают современные исследования учеников и последователей А.И.Евдокимова и Г.А.Васильева. Несмотря на полярность мнений различных авторов по классификации одонтогенных воспалительных заболеваний, следует признать, что подход Евдокимова—Васильева соответствует Международной классификации стоматологических болезней на основе МК.Б-10. Согласно классификации А.И. Евдокимова, Г.А.Васильева различают: 1) периодонтит (острый, хронический, в стадии обострения); 2) периостит (острый серозный, гнойный, хронический); 3) остеомиелит (острая, подострая, хроническая стадии, первично-хронический; хроническая стадия может быть в деструктивной, деструктивно-продуктивной или рерафицирующей и гиперпластической форме; последние две могут быть проявлениями первично-хронического остеомиелита челюсти); 4) абсцессы, флегмоны, лимфадениты. Т.Г.Робустова считает, что остит — это перифокальные реактивные изменения в кости, развивающиеся при различных одонтогенных заболеваниях. Ряд авторов не выявили в развитии гнойно-воспалительного процесса ведущей роли специфических микробных агентов, а придают большее значение их количеству и повышению уровня их концентрации (В.Н.Царев, Р.В.Ушаков). Для правильного клинического толкования каждого из одонтогенных воспалительных заболеваний необходимо выделять факторы, характеризующие микробного возбудителя или возбудителей: вирулентность, токсикогенность и их инва-зивность. Значительную роль играет качественный и количественный состав микрофлоры. Среди смешанной инфекции в последние годы возросла роль патогенных стафилококков, часто резистентных к антибиотикам. Кроме того, определенную роль в этиологии острых одонтогенных воспалительных заболеваний отводят патогенным анаэробам и среди них облигатным. Микробный фактор как причинный вызывает реакцию макроорганизма — многокомпонентную и взаимосвязанную систему различных приспособительных и защитных реакций организма. Развитие и течение одонтогенных воспалительных процессов определяются сложным процессом взаимодействия этих реакций и жизнедеятельностью гноеродных микроорганизмов. 128 Среди различных приспособительных и компенсаторных реакций, определяемых как реактивность, решающее значение имеет состояние неспецифических и специфических защитных факторов. Неспецифические реакции, являясь первичными, обеспечивают защиту организма при встрече его с возбудителями независимо от видовой принадлежности. Специфические реакции, или иммунитет, определяют возможность защиты от конкретных антигенных раздражителей — микробов. Неспецифические факторы играют определенную роль при защите организма от условно-патогенных микроорганизмов. При попадании же в него облигатно-патогенных микробов включаются иммунные механизмы защиты. Неспецифические и специфические защитные факторы организма работают не изолированно, а во взаимодействии в различные периоды онтогенеза и на разных фазах иммуногенеза. Действие микроба или микробов взаимосвязано с состоянием противоинфекцион-ной защиты организма. Оно определяет при разных микробных воздействиях компенсаторный характер ответной реакции или невозможность обеспечить противодействие антигенным раздражителям, когда развиваются воспалительные процессы различного характера. Это позволило выделять три типа воспалительной реакции организма: нормергическую, гиперергическую, гипергичес-кую [Евдокимов А.И., 1964; Робустова Т.Г., 1979] и три иммунологических варианта развития гнойно-воспалительных заболеваний — нормореак-тивный, гиперреактивный и гипореактивный (В.Н.Царев). При воспалительных процессах следует помнить о возможности развития врожденных или развитии приобретенных иммунодефицитных состояний. Первичный, или врожденный, иммунодефицит обусловлен заболеваниями крови, диабетом, тиреоидитом, тиреотоксикозом, болезнью Аддисона, у-глобулинемией, рассеянным склерозом, наследственной патологией и др. Приобретенный дефицит иммунной системы может быть вторичным, возникающим вследствие таких сопутствующих патологических процессов, как хронические инфекции, сифилис, ревматизм, хронический гепатит, цирроз печени, синдром Сьегре-на, неспецифический артрит, коллагеноз, системная красная волчанка, неспецифический язвенный колит и др. Вторичная иммунологическая недостаточность развивается также непосредственно в ходе течения одонтогенного воспалительного процесса. Необходимо также иметь в виду возрастной иммунодефицит, который наблюдают у детей и людей пожилого возраста. Большое значение в развитии одонтогенного воспаления имеют общие инфекции, стресс, температурные раздражители, а также система гипоталамуса, коры надпочечников и других органов эндокринной системы, состояние паренхиматозных органов и центральной нервной системы. При одонтогенных воспалительных процессах возможны различные _ ских_ состояний; аллергия, аутоиммунные реакции, толерантность. Нормальная реактивность обеспечивает адекватную реакцию организма на антигенное раздражение. Воспаление как защитная реакция имеет компенсаторный характер (нормергическая воспалительная реакция). Иммунопатологические состояния и заболевания способствуют нарушению реактивности, когда воспаление из защитной реакции превращается в патологическую. Заболевание протекает в виде гиперергического и гиперги-ческого воспалений. Типы воспалительной реакции отражаются в клинических проявлениях различных одонтогенных воспалительных заболеваний. Наиболее тяжело протекает воспаление при гиперреактивном типе, когда развиваются диффузные остеомиелиты челюстей, распространенные флегмоны. Последние могут иметь компенсированную, субком-пенсированную и декомпенсированную фазы (М.А.Губин). Для гипергического типа воспалительной реакции характерно медленное, вялое течение заболевания. Развитие и течение острых одонтогенных воспалительных процессов зависит также от местных неспецифических и специфических защитных реакций. Местные защитные факторы создают барьер на пути проникновения в организм микробов. Для развития острого одонтогенного воспалительного процесса большое значение имеют очаги инфекции в полости рта, вызывающие адгезивность (прилипае-мостк^г бактерий. Это околоверхушечные зубные гранулематозные и гранулирующие очаги и околозубная бактериальная бляшка. Адгезивная способность микробов регулируется специфическими антителами, которые составляют первое звено антиинфекционной защиты в полости рта. Ротовая жидкость, слизистая оболочка полости рта, система костного мозга челюстей, лимфатические узлы, соединительная ткань обладают свойствами неспецифической и специфической защиты. Большое значение в развитии одонтогенных воспалительных процессов имеют анато-мо-топографические особенности челюстей, околочелюстных тканей, в том числе кровеносные и лимфатические сосуды. 7.1. Периодонтит Периодонтит (реподогиШв) — воспаление тканей, расположенных в период октальной щели (периодонтит), — может быть инфекционным, травматическим и медикаментозным. 9 Т Г Робустова Инфекционный периодонтит возникает при внедрении аутоинфекции, находящейся в полости рта. Чаще поражается корневая оболочка у верхушки зуба, реже — краевой отдел периодонта. Травматический периодонтит развивается в результате как однократной (удар, ушиб), так и хронической травмы (нарушение окклюзии при завышении высоты зуба искусственной коронкой, пломбой; при наличии вредных привычек — удерживание в зубах гвоздей, перекусывание ниток, лузганье семечек, разгрызание орехов и др.). Медикаментозный периодонтит может возникать при лечении пульпита, когда при обработке канала применяют сильнодействующие лекарственные вещества, а также вследствие аллергической реакции периодонта на лекарства. В клинической практике наиболее часто встречаются инфекционные верхушечные периодонтиты. По данным клинической картины и патологоа-натомическим изменениям воспалительные поражения периодонта можно выделить следующие группы (по И.ГЛукомскому): I. Острый периодонтит
II. Хронический периодонтит
III. Хронический периодонтит в стадии обострения. 7.7.7. Острый периодонтит Острый периодонтит — острое воспаление периодонта. Этиология. Острые гнойные периодонтиты развиваются под действием смешанной флоры, где преобладают стрептококки (преимущественно негемолитический, а также зеленящий и гемолитический), иногда стафилококки и пневмококки. Возможны палочковидные формы (грамположите-льные и грамотрицательные), анаэробная инфекция, которая представлена облигатно-анаэробной инфекцией, неферментирующими грамотрицате-льными бактериями, вейлонеллами, лактобакте-риями, дрожжеподобными грибами. При нелеченых формах верхушечных периодонтитов микробные ассоциации насчитывают 3—7 видов. Крайне редко выделяют чистые культуры. При маргинальном периодонтите, помимо перечисленных микробов, велико число спирохет, актиномице-тов, в том числе пигментообразующих. Патогенез. Острый воспалительный процесс в периодонте первично возникает в результате проникновения инфекции через отверстие в верхуш- 129 ке зуба, реже — через патологический зубодесне-вой карман. Поражение апикальной части перио-донта возможно при воспалительных изменениях пульпы, ее омертвении, когда обильная микрофлора канала зуба распространяется в периодонт через верхушечное отверстие корня. Иногда гнилостное содержимое корневого канала проталкивается в периодонт во время жевания, под давлением пищи. Маргинальный, или краевой, периодонтит развивается вследствие проникновения инфекции через десневой карман при травме, попадании на десну лекарственных веществ, в том числе мышьяковистой пасты. Проникшие в периодонтальную щель микробы размножаются, образуют эндотоксины и вызывают воспаление в тканях периодон-та. Большое значение в развитии первичного острого процесса в периодонте имеют некоторые местные особенности: отсутствие оттока из пуль-повой камеры и канала (наличие невскрытой камеры пульпы, пломбы), микротравма при активной жевательной нагрузке на зуб с пораженной пульпой. Играют роль также общие причины: переохлаждение, перенесенные инфекции и др., но чаще всего первичное воздействие микробов и их токсинов компенсируется различными неспецифическими и специфическими реакциями тканей периодонта и организма в целом. Тогда острого инфекционно-воспалительного процесса не возникает. Повторное, иногда длительное воздействие микробов и их токсинов ведет к сенсибилизации, развиваются антителозависимые и клеточные реакции. Антителозависимые реакции развиваются вследствие иммунокомплексных и 1§Е обусловленных процессов. Клеточные реакции отражают аллергическую реакцию гиперчувствительности замедленного типа. Механизм иммунных реакций, с одной стороны, обусловлен нарушением фагоцитоза, системы комплемента и увеличением полиморфно-ядерных лейкоцитов; с другой, — размножением лимфоцитов и выделением из них лимфокинов, вызывающих деструкцию тканей периодонта и резорбцию близлежащей кости. В периодонте развиваются различные клеточные реакции: хронический фиброзный, гранулирующий или гранулематозный периодонтит. Нарушение защитных реакций и повторные воздействия микробов могут вызывать развитие острого воспалительного процесса в периодонте, который по своей сути является обострением хронического периодонтита. Клинически они нередко бывают первыми симптомами воспаления. Развитие выраженных сосудистых реакций в достаточно замкнутом пространстве периодонта, адекватная ответная защитная реакция организма, как правило, способствуют воспалению с нормергической воспалительной реакцией. Компенсаторный характер ответной реакции тканей периодонта при первично-остром процес- 130 се и обострении хронического ограничивается развитием гнойника в периодонте. Он может опорожняться через корневой канал, десневой карман при вскрытии околоверхушечного очага или удалении зуба. В отдельных случаях при определенных общих и местных патогенетических условиях гнойный очаг является причиной осложнений одонтогенной инфекции, когда развиваются гнойные заболевания в надкостнице, кости, околочелюстных мягких тканях. Патологическая анатомия. При остром процессе в периодонте появляются основные феномены воспаления — альтерация, экссудация и пролиферация. Для острого периодонтита характерно развитие двух фаз — интоксикации и выраженного экссудативного процесса. В фазе интоксикации происходит миграция различных клеток — макрофагов, мононуклеаров, гранулоцитов и др. — в зону скопления микробов. В фазе экссудативного процесса нарастают воспалительные явления, образуются микроабсцессы, расплавляются ткани периодонта и формируется ограниченный гнойник. При микроскопическом исследовании в начальной стадии острого периодонтита можно видеть гиперемию, отек и небольшую лейкоцитарную инфильтрацию участка периодонта в окружности верхушки корня. В этот период обнаруживают пе-риваскулярные лимфогистиоцитарные инфильтраты с содержанием единичных полинуклеаров. По мере дальнейшего нарастания воспалительных явлений усиливается лейкоцитарная инфильтрация, захватывая более значительные участки периодонта. Образуются отдельные гнойные очажки — микроабсцессы, расплавляются ткани периодонта. Микроабсцессы соединяются между собой, образуя гнойник. При удалении зуба выявляют лишь отдельные сохранившиеся участки резко гиперемированного периодонта, а на остальном протяжении корень бывает обнажен и покрыт гноем. Острый гнойный процесс в периодонте вызывает изменения тканей, его окружающих (костная ткань стенок альвеолы, периост альвеолярного отростка, околочелюстные мягкие ткани, ткани регионарных лимфатических узлов). Прежде всего изменяется костная ткань альвеолы. В костномозговых пространствах, прилегающих к периодонту и расположенных на значительном протяжении, отмечают отек костного мозга и в различной степени выраженную, иногда диффузную, инфильтрацию его нейтрофильными лейкоцитами. В области кортикальной пластинки альвеолы появляются лакуны, заполненные остеокластами, с преобладанием рассасывания (рис. 7.1, а). В стенках лунки и преимущественно в области ее дна наблюдают перестройку костной ткани. Преимущественное рассасывание кости ведет к расши- 9* т рению отверстий в стенках лунки и вскрытию костномозговых полостей в сторону периодонта. Омертвения костных балок нет (рис. 7.1, б). Таким образом, нарушается ограничение периодонта от кости альвеолы В надкостнице, покрывающей альвеолярный отросток, а иногда и тело челюсти, в прилегающих мягких тканях — десне, околочелюстных тканях — фиксируют признаки реактивного воспаления в виде гиперемии, отека, а воспалительные изменения — также в лимфатическом узле или 2—3 узлах соответственно пораженному периодонту зуба. В них наблюдается воспалительная инфильтрация При остром периодонтите фокус воспаления в виде образования гнойника в основном локализуется в периодонтальнои щели. Воспалительные изменения в кости альвеолы и других тканях имеют реактивный, перифокальный характер И трактовать реактивные воспалительные изменения, особенно в прилежащей к пораженному периодонту кости, как истинное ее воспаление нельзя. Клиническая картина. При остром периодонтите больной указывает на боль в причинном зубе, усиливающуюся при надавливании на него, жевании, а Также при постукивании (перкуссии) по жевательной или режущей его поверхности. Характерно ощущение «вырастания», удлинения зуба. При длительном давлении на зуб боль несколько стихает В дальнейшем болевые ощущения усиливаются, становятся непрерывными или с короткими светлыми промежутками. Нередко они пульсирующие. Тепловое воздействие, принятие больным горизонтального положения, прикосновение к зубу, а также накусывание усиливают болевые ощущения. Боль распространяется по ходу ветвей тройничного нерва. Общее состояние больного удовлетворительное. При внешнем осмотре изменений, как правило, нет. Наблюдают увеличение и болезненность связанных с пораженным зубом лимфатического узла или узлов. У отдельных больных может быть нерезко выраженный коллатеральный отек соседних с этим зубом околочелюстных мягких тканей Перкуссия его болезненна и в вертикальном, и в горизонтальном направлении Слизистая оболочка десны, альвеолярного отростка, а иногда и переходной складки в проекции корня зуба гипере-мирована и отечна. Пальпация альвеолярного отростка по ходу корня, особенно соответственно отверстию верхушки зуба, болезненна. Иногда при надавливании инструментом на мягкие ткани преддверия рта по ходу корня и переходной складке остается вдавление, свидетельствующее об их отеке. Диагностика основывается на характерной клинической картине и данных обследования. Температурные раздражители, данные электроодонто-метрии указывают на отсутствие реакции пульпы 9* 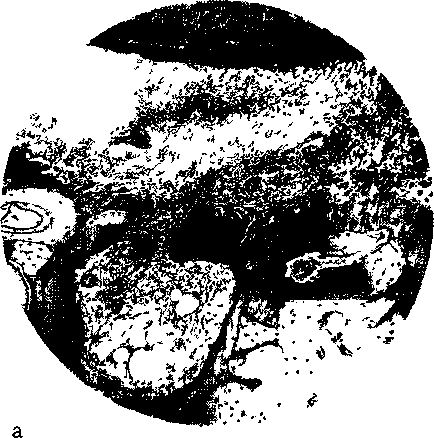 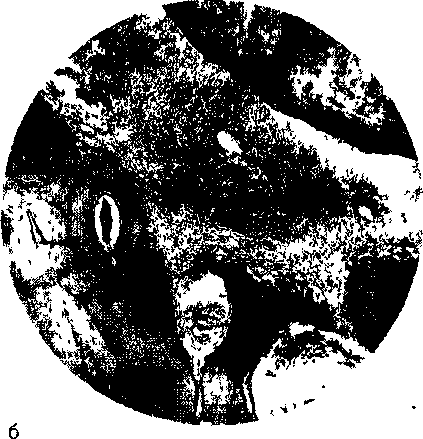 |
