Гігієна методичка. Методичні розробки з гігєни та екології для студентів 6 курсу медичного факультету
 Скачать 10.53 Mb. Скачать 10.53 Mb.
|
Таблиця 5Добовий набір продуктів в раціонах лікувально-профілактичного харчування
СИТУАЦІЙНІ ЗАДАЧІ Задача 1 Хвора В., 23 роки, діагноз: гострий гломерулонефрит із нефротичним синдромом. Призначте відповідну лікувальну дієту та охарактеризуйте її. Перерахуйте необхідні продукти і продукти, що не рекомендуються при даному захворюванні. Задача 2 Хворий С., 28 років, діагноз: гострий гепатит, гострий холецистит. Призначте необхідну лікувальну дієту та охарактеризуйте її. Перерахуйте необхідні продукти і продукти, що не рекомендуються при даному захворюванні. Задача 3 Хвора К. 45 років, діагноз: хронічний пієлонефрит у стадії загострення, сечокам’яна хвороба. Призначте необхідну лікувальну дієту та охарактеризуйте її. Перерахуйте необхідні продукти і продукти, що не рекомендуються при даному захворюванні. Задача 4 Хворий С., 35 років, діагноз: виразкова хвороба 12-палої кишки в стадії загострення. Призначте необхідну лікувальну дієту та охарактеризуйте її. Перерахуйте необхідні продукти і продукти, що не рекомендуються при даному захворюванні. Задача 5 У хворого П., 35 років, після перенесеної пневмонії і лікування антибіотиками виник дисбактеріоз кишечника. Призначте необхідну лікувальну дієту та охарактеризуйте її. Перерахуйте необхідні продукти і продукти, що не рекомендуються при даному захворюванні. Задача 6 В цеху з виробництва пластмаси використовуються як сировина та утворюються як проміжні продукти технологічного циклу такі шкідливі хімічні сполуки, як фенол, хлорфеноли, амінофеноли. Укажіть, який раціон лікувально-профілактичного харчування слід призначити в даному випадку та перерахуйте, які продукти в складі цього раціону виявляють специфічну захисну дію. Задача 7 Чоловік, 42 роки, працює оператором АЕС. Призначте раціон лікувальне-профілактичного харчування і охарактеризуйте його. Назвіть, які продукти виявляють ліпотропну дію. Задача 8 В цеху з виробництва мінеральних добрив як сировину використовують азотну кислоту. Укажіть, який раціон лікувально-профілактичного харчування слід призначити робітникам даного цеху та перерахуйте, які продукти, що мають специфічну захисну дію, обов’язково повинні входити до складу цього раціону. Задача 9 В цеху робітники по ходу технологічного процесу працівники мають контакт з такими хімічними сполуками, як аміак, фосфор та фосфорна кислота. Укажіть, який раціон лікувально-профілактичного харчування слід призначити робітникам даного цеху та охарактеризуйте продукти, що мають специфічну захисну дію і обов’язково повинні входити до складу цього раціону. Задача 10 Укажіть, який раціон лікувально-профілактичного харчування слід призначити працівникам міського водоканалу, котрі мають контакт з хлором і фтором, та охарактеризуйте його. Задача 11 Укажіть, який раціон лікувально-профілактичного харчування слід призначити працівником цеху, котрі мають контакт з марганцем, тіофосом і сірководнем, та охарактеризуйте цей раціон. Задача 12 Укажіть, який раціон лікувально-профілактичного харчування слід призначити працівникам цеху, котрі мають контакт з азотнокислим свинцем, та охарактеризуйте його. Задача 13 Чоловік, 46 років, працює в цеху, де має місце така виробнича шкідливість, як контакт з хромом. Призначте раціон лікувально-профілактичного харчування, охарактеризуйте його та перерахуйте, які продукти, що включені до його складу, виявляють десенсибілізуючу дію. ТЕМА №11: Особливості взаємодії харчових продуктів з лікарськими речовинами при різних функціональних станах організму та захворюваннях. Санітарно-гігієнічний контроль за громадським харчуванням. Харчування в умовах екологічно несприятливого середовища. МЕТА ЗАНЯТТЯ: 1. Ознайомитися з основними типами взаємодії лікарських речовин та компонентів харчового раціону. 2. Оволодіти методикою призначення лікувально-дієтичного харчування з урахуванням особливостей медикаментозної терапії. ПИТАННЯ ТЕОРЕТИЧНОЇ ПІДГОТОВКИ: 1. Основні типи взаємодії лікарських речовин з компонентами харчового раціону. 2. Особливості призначення лікувально-дієтичного лікування при різних функціональних станах організму та захворюваннях з урахуванням медикаментозної терапії, що проводиться. 3. Принципи еколого-захисного харчування. Захисні речовини харчового раціону. 4. Санітарно-гігієнічний контроль за громадським харчуванням. ЗАВДАННЯ: 1. Ознайомитися із основними типами взаємодії компонентів їжі і лікарських речовин. 2. Відповідно до даних ситуаційної задачі та ураховуючи особливості медикаментозної терапії, що проводиться. призначити лікувальну дієту хворим з різними захворюваннями. Дати конкретні рекомендації хворому щодо необхідних і заборонених продуктів харчування та методики прийому лікарських препаратів. ЛІТЕРАТУРА: 1. Загальна гігієна : пропедевтика гігієни / [Є. Г. Гончарук, Ю. І. Кундієв, В. Г. Бардов та ін.] ; за ред. Є. Г. Гончарука. ― К.: Вища школа, 1995. ― С. 434—458. 2. Общая гигиена: пропедевтика гигиены / [Е. И. Гончарук, Ю. И. Кундиев, В. Г. Бардов и др.] ; под ред. Е. И. Гончарука. ― К.: Вища школа, 2000. ― С. 512—523. 3. Габович Р.Д. Гигиена / Р.Д. Габович, С.С. Познанский, Р.Х. Шахбазян. ― К.: Вища школа, 1983. ― с. 169—180. 4. Даценко І.І. Основи загальної і тропічної гігієни / І.І. Даценко, Р.Д. Габович. — К.: Здоров’я, 1995. — С. 57—59, 129—163, 169. 5. Нікберг І.І. Гігієна з основами екології / І.І. Нікберг, І.В. Сергета, Л.І. Цимбалюк. — К.: Здоров’я, 2001. — С. 191—213. 6. Загальна гігієна: навчальний посібник до практичних занять для студентів VI курсу медичного факультету / [І.В. Сергета, Б.Р. Бойчук, С.О. Латанюк та ін.]. — Тернопіль: Украмедкнига, 1999. — 133 с. 7. Губергриц А.Я. Лечебное питание / А.Я. Губергриц, Ю.В. Линевский. — К.: Вища школа, 1985. — 295 с. 8. Гурвич М.М. Диета и здоровье : заметки врача-диетолога / М.М. Гурвич. — 1999. 9. Справочник по диетологии / Под ред. А.А. Покровского, М.А. Самсоновой. — М.: Медицина, 1981. 10. Вікторов О.П. Їжа та ліки / О.П. Вікторов, В.Г. Передерій, О.В. Щербак // Фармацевтичний журнал. — 1995. — №1. — C.110—114. 11. Parnetti L., Lowenthal D.T. Drug-Food Interactions: Which Are Medically Significant ? / L. Parnetti, D.T. Lowenthal // Сonsultant ,1996 (May): 1057-1066. // Медицина світу, серпень 1999. МЕТОДИКА ВИКОНАННЯ САМОСТІЙНОЇ РОБОТИ В ході практичного заняття студенти розглядають особливості взаємодії лікарських речовин та компонентів їжі, оволодівають методикою призначення лікувально-дієтичного харчування з урахуванням особливостей медикаментозної терапії, що проводиться. Після знайомства з матеріалами, які представлені в методичній розробці, студенти одержують у викладача ситуаційні задачі і використовуючи таблиці №1-3 призначають відповідний стіл лікувально-дієтичного харчування хворому, з урахуванням особливостей медикаментозної терапії, дають конкретні рекомендації хворому щодо необхідних та заборонені продуктів харчування та методики прийому лікарських препаратів. Їжа, яка є життєво необхідною потребою організму, джерелом поживних і смакових речовин, що забезпечують гомеостаз і підтримку на високому рівні життєво-необхідних фізіологічних процесів за різних умов трудової діяльності, у разі виникнення певних обставин може бути причиною і чинником виникнення захворювань як інфекційної, так і неінфекційної природи. Особливості взаємодії між харчовими продуктами та лікарськими засобами Терапевтичний ефект під час прийому медикаментів може бути відсутнім у 3-х випадках, а саме:
Інтенсивність взаємодії між ліками та їжею залежить від:
В свою чергу, ліки також можуть впливати на всмоктування та засвоєння їжі. До віддалених побічних ефектів приймання ліків або їх впливу на засвоєння їжі відносяться:
Ефективність дії ліків залежить від багатьох факторів і передусім, від віку, статі, функції нирок та печінки, взаємодії між препаратами, які приймаються одночасно, дотримання режиму лікування, особливостей харчування тощо. Таким чином, якщо ефект у відповідь на прийом препарату відсутній, перш ніж або збільшувати дозу ліків, або призначати цей же препарат в іншій формі, або переходити на інший препарат тієї ж чи іншої групи необхідно з'ясувати причину відсутності ефекту. Це особливо важливо для пацієнтів старшого віку – серед яких ризик ятрогенних розладів є найвищим. Для розуміння взаємодії між ліками та компонентами їжі необхідно, перш за все, визначити параметри, які характеризують дію препаратів, та особливості впливу компонентів дієти на ці параметри. Для вибору раціональної фармакотерапії надзвичайно важливо знати про існування такої взаємодії, розуміти її механізм та вміти його передбачати, і, отже, мати інформацію про особливості фармакокінетики та фармакодинаміки. Найпростіше визначення фармакокінетики можна сформулювати як “те, що організм робить з препаратом”. Натомість фармакодинаміка – це “те, що препарат чинить з організмом”. Фармакодинамічна відповідь може змінюватися під час одночасного приймання ліків та їжі. Їжа може суттєво впливати на всмоктування препарату:
Їжа також може впливати і на метаболізм медикаментів. Терапевтична ефективність препарату втрачається, якщо їжа сповільнює або іншим чином порушує процес його всмоктування, прискорює метаболічну трансформацію або елімінацію, блокує його дію тощо. Якщо виникли несприятливі симптоми, які вимагають відміни препарату або зміни дозування, слід з'ясувати, чи не можуть вони бути наслідком взаємодії ліків та їжі. Частота виникнення побічної дії ліків, яка зумовлена їх взаємодією з їжею, поки що чітко невизначена. Однак таку взаємодію та її наслідки, як правило розпізнають ретроспективно, що пояснюється обмеженістю знань про ситуації, в умовах яких вона може виникати. На жаль, на взаємодію ліків та їжі звертають належну увагу лише тоді, коли починаються проявлятися побічні ефекти препарату. Абсорбція ліків Оскільки більшість препаратів застосовують у вигляді оральних лікарських форм, абсорбція, вірогідно, є найчастішим механізмом взаємодії їжі та медикаментів. Залежно від типу та інтенсивності взаємодії, що має місце, всмоктування ліків може сповільнюватися, посилюватися або залишатися незмінним внаслідок впливу фізіологічних змін, які відбуваються у шлунково-кишковому тракті. Передбачити фармакокінетичні параметри цієї взаємодії у конкретного пацієнта неможливо, але в багатьох ситуаціях вдається визначити рівень препарату в крові та здійснити контроль за станом пацієнта після його призначення. Загалом їжа зменшує біодоступність ліків, тобто ступінь їх надходження в кров і тканини, де вони повинні проявляти свою фармакодинамічну дію. Перелік препаратів, на абсорбцію яких може суттєво вплинути їжа, наведено в таблицях 1-3. Таблиця 1 Антимікробні препарати, на всмоктування яких може впливати їжа
Таблиця 2 Гіпотензивні засоби та диуретики, на всмоктування яких може впливати їжа
Таблиця 3 Ліки різних груп, на всмоктування яких може впливати їжа
Основним місцем всмоктування ліків є тонка кишка. Площа поверхні слизової кишки, через яку відбувається всмоктування медикаментів, у похилому віці зменшується внаслідок зменшення кількості клітин слизової оболонки травного каналу та зміни типу клітин. Основними факторами, які можуть обмежити всмоктування або зменшити його швидкість, є: — швидкість розчинення медикаменту (або вплив на процес його розчинення); — час евакуації із шлунка. Ефективність всмоктування ліків залежить від ступеня їх подрібнення та розчинення перед контактом із абсорбуючою поверхнею. Крім того, слід відзначити, що хоч шлунок і не є важливим місцем всмоктування ліків, кислотність його середовища впливає на розщеплення таблетованих препаратів. Тому, якщо їжа змінює pH шлунка, то це може впливати на процеси розщеплення, і отже, і на всмоктування ліків. Більшість оральних препаратів проникають через епітелій травного каналу в кровоносне русло шляхом пасивної дифузії. На цей процес впливає кислотність середовища та іонізованість ліків. Внаслідок того, що більша частина препарату перебуває в неіонізованому або у жиророзчинному стані, слабокислі препарати швидше проникають через епітеліальний бар'єр при низьких показниках pH у травному каналі. Сповільнення всмоктування ліків, спричинене їжею, не обов'язково означає, що в кров потрапляє менша кількість препарату. Це швидше стосується того, що пікова концентрація препарату після приймання одноразової дози досягається пізніше. Цей ефект є особливо важливим для антибіотиків, високої концентрації яких у сироватці крові бажано досягти якомога скоріше. Звичайно, ліки найбільш швидко евакуюються з шлунка у випадку їх приймання натще. Тому зрозуміло, що наявність їжі у шлунку суттєво впливає на їх абсорбцію. Сповільнене спорожнення шлунка може прискорити всмоктування деяких препаратів (наприклад, гідрохлоротіазиду, спіронолактону, еритроміцину), оскільки вони краще розчиняються у шлунковому вмісті перед потраплянням у тонку кишку, де всмоктуються. Натомість тривала затримка у шлунку або прийом одночасно з антацидами може повністю завадити всмоктуванню інших ліків (наприклад, тетрацикліну, препаратів заліза, дігоксину тощо). Фактори, які впливають на всмоктування ліків Тип їжі. Встановлено, що молоко та молочні продукти можуть суттєво впливати на всмоктування ліків, що зумовлено наявністю двох механізмів. По-перше, деякі препарати (наприклад, тетрациклін, препарати заліза) утворюють з кальцієм нерозчинні сполуки. Цей механізм пригнічує всмоктування як ліків, так і кальцію. По-друге, молоко і молочні продукти підвищують pH шлунка, що може спричинити розчинення в шлунку оболонки таблеток, які повинні руйнуватися в тонкій кишці. Внаслідок розчинення оболонки подразнюється слизова оболонка шлунка. Особливості напоїв. Тип, температура та об'єм напоїв, якими запивають оральні препарати, також можуть вплинути на ступінь всмоктування ліків. Медикаменти краще всмоктуються у розведеному стані. Евакуація шлункового вмісту відбувається швидше, а препарат розподіляється на більшій площі кишкової стінки при більшому розведенні завдяки більшому об'єму та відносній гіпотонічності. Особливо важливо наголосити на необхідності споживання великої кількості рідини пацієнтам похилого віку, особливо тим, які страждають на нетримання сечі або отримують діуретики. Такі хворі переважно намагаються приймати ліки, запиваючи їх як найменшою кількістю рідини, що може сповільнювати всмоктування. Ліки найкраще засвоюються, коли їх запивають водою або іншою фармакологічно неактивною рідиною. Загалом, не рекомендують запивати їх газованими напоями або напоями, до складу яких входить кофеїн, кислі фруктові або овочеві соки. Метаболізм ліків Кліренс. Кліренс препарату в печінці залежить як від активності ферментів, відповідальних за його біотрансформацію, так і від інтенсивності кровоплину у печінці, що зумовлює швидкість надходження у неї ліків. Для препаратів, метаболізм яких у печінці відбувається відносно повільно (наприклад, діазепам, ізоніазид, варфарин) кліренс пропорційний рівню їх трансформації в печінці і, отже, є низьким. Натомість, для препаратів із дуже швидким метаболізмом (наприклад, лідокаїн, нітрогрліцерин), для яких властивим є високий кліренс, швидкість метаболізму може обмежуватися лише швидкістю кровоплину у печінці. Такі ж закономірності зберігаються і при внутрішньовенному введенні препаратів. Їжа суттєво збільшує біодоступність лужних препаратів, які швидко виділяються, наприклад, пропранололу. З іншого боку, їжа може зменшити всмоктування і біодоступність ліків, які виділяються повільно, наприклад, тетрацикліну, пеніциліну, рифампіцину тощо. Біотрансформація. З біохімічної точки зору процес метаболізму речовин у печінці можна представити як сукупність реакцій кон'югації першої (окислення, відновлення, гідроліз) і другої (глюкуронування, ацетилювання, сульфування) фаз. У всіх таких реакціях беруть участь мікросомальні та немікросомальні ферменти. Реакції 1 фази, як правило, змінюють або оголюють функціональні групи в суміші і збільшують розчинність препарату та роблять його більш доступним для реакцій кон'югації. Тому продукти реакцій 1 фази можуть мати навіть токсичний характер. Реакції 2 фази суттєво підвищують водорозчинність фармакологічних речовин і зменшують доступність їх функціональних груп. Окислювальні реакції першої фази, що найбільш поширені, зазнають найбільшого впливу у разі зміни характеру харчування. Доволі частим результатом реакції 1 та 2 фаз є значне зниження фармакологічної активності та трансформація препарату у форму, більш придатну для його виведення. Ізоферментні реакції. Про спроможність ізоферментів групи цитохрому Р-450 переводити речовини, прийняті орально, в токсичну форму відомо давно. Проте лише протягом останніх років вивчено специфічність ізоферментів, особливості їх індукції - інгібування та локалізації у слизовій оболонці кишки, що надало можливість пояснити різноманітні взаємодії ліків з їжею. Підгрупа ізоферментів CYP344 бере участь у метаболізмі ряду препаратів, у т.ч. циклоспорину, терфенадину тощо. Водночас грейпфрутовий сік інгібує ізоферменти CYP344, збільшуючи біодоступність оральних форм циклоспорину та терфенадину. Отже, рекомендації запивати ці препарати грейпфрутовим соком є цілком доцільними. Порушення харчування та особливості метаболізму лікарських засобів З метою вивчення впливу порушень харчування на метаболізм лікарських засобів проведено цілу низку досліджень на тваринах. Проте лише протягом останніх двох десятиліть були здійснені аналогічні дослідження для з'ясування подібних процесів у людини. В більшості випадків дослідження з метою вивчення впливу складу харчування на метаболізм їжі охоплювали здорових осіб, які дотримувались дієти, адекватної за харчовою цінністю до конкретних обставин. Такий підхід дозволяє одержати більш інформативні та адекватні дані щодо впливу специфічних особливостей дієти на метаболізм ліків, аніж дослідження, що охоплюють пацієнтів, у яких на одержані результати могли вплинути хвороба, супутня фармакотерапія, вік або інші чинники. Проте саме для таких “реальних” хворих вплив їжі на метаболізм ліків має найбільше клінічне значення. Компоненти харчування та метаболізм ліків Дієта з високим вмістом білків і низьким вмістом вуглеводів може прискорювати метаболізм медикаментів у печінці. Недостатнє вживання білків зменшує фільтрацію плазми нирками, кліренс креатиніну та багатьох препаратів. Розглянемо особливості впливу низькобілкової дієти на метаболізм ліків на прикладі леводопи. Дієта з низьким вмістом білків полегшує транспорт леводопи через гематоенцефалічний бар'єр при хворобі Паркінсона. Велика частка пацієнтів з пізніми стадіями хвороби Паркінсона неоднаково реагують на леводопу, оскільки коливається ступінь надходження препарату в мозок. Це частково може бути зумовлено дієтою хворого, склад якої впливає на фармакокінетику ліків. Вміст амінокислот у плазмі крові зростає після приймання їжі, багатої на білки, і зменшується натще та після споживання їжі, багатої на вуглеводи. Для проникнення амінокислот через гематоенцефалічний бар'єр існує ряд механізмів, за допомогою яких вони проходять через ендотелій капілярів. Оскільки усі великі нейтральні амінокислоти (ВНАК) конкурують за один і той же механізм, співвідношення між концентрацією ВНАК у крові та мозку суттєво залежить від їх сумарної кількості в крові. Оскільки леводопа також належить до ВНАК, транспортування цього препарату через гематоенцефалічний бар'єр здійснюється за тими ж закономірностями. При високому вмісті ВНАК у крові клінічний ефект леводопи буде мінімальний, незважаючи на високу концентрацію препарату в плазмі крові. Симптоматика хвороби згасає, коли рівень ВНАК у крові зменшується, навіть, якщо концентрація леводопи є відносно невисокою. При дієті з низьким вмістом білків концентрація ВНАК є низькою, препарат у цьому випадку діє ефективніше навіть при нижчій його концентрації у крові порівняно з випадками, коли хворі споживають велику кількість білків. Таким чином, пацієнтам доцільно рекомендувати вживати невелику кількість білкової їжі лише перед сном, що забезпечує задовільну моторну функцію протягом цілого дня та оптимальну якість життя. Це класичний приклад того, як на основі знань про взаємодію ліків та їжі можна поліпшити ефективність фармакотерапії у пацієнтів старшого віку із хворобою Паркінсона. При споживанні їжі з високим вмістом жирівсуттєво зростає рівень вільних жирних кислот у плазмі крові. Вільні жирні кислоти зв'язуються з альбумінами плазми у тих же місцях, до яких приєднуються молекули більшості ліків. Теоретично це повинно було б призводити до конкурентного зв'язування та витіснення одних речовин іншими при їх одночасній наявності у крові. Проте клінічні дані суттєво відрізняються стосовно різних ліків. Водночас голодування сприяє розщепленню тригліцеридів та зростанню рівня вільних жирних кислот у крові з таким же впливом на процеси зв'язування ліків з альбуміном. Вплив вуглеводної дієти на якість медикаментозної терапії вивчений недостатньо. Деякі ліки інактивуються в сполученні з певними продуктами харчування. Препарати тетрациклінового ряду утворюють у шлунку з кальцієм їжі нерозчинні комплекси. Отже, прийом їх разом з молочною їжею слід вважати недоцільним. Їжа з листових овочів підвищує вміст вітаміну К і, тим чином, послаблює дію непрямих антикоагулянтів крові. Хворим із підвищеним артеріальним тиском не показані сичугові сири, банани, ананаси та помідори, так як тірамін, що міститься в них, має виражену судинозвужувальну активність і зменшує ефективність гіпотензивних засобів. Клінічні вимоги до вивчення особливостей ефективного використання лікарських засобів Тестування ліків та добір клінічних доз в своїй більшості проводять натще у здорових людей. Очевидно, що це не відображає справжньої клінічної ситуації. Особливості загального і специфічного впливу їжі на всмоктування ліків та їх метаболізм слід ураховувати під час планування клінічних досліджень, передусім для того, щоб отримати адекватні фармакокінетичні та фармакодинамічні дані. Крім того, під час планування досліджень подібного змісту слід урахувати звички харчування загальної популяції та окремих підгруп. Таке становище зумовлене тим, що в клінічній практиці гетерогенна популяція, яка приймає ліки, може суттєво відрізнятися від відібраної для вивчення групи. Яким повинен бути прийом ліків: натще чи після приймання їжі, який проміжок часу повинен бути між прийманням ліків та їдою, якою рідиною та яким її об'ємом потрібно запивати препарат – ці питання до сьогодні є одним найбільш суперечливих в сучасних дієтології і гігієні харчування потребують подальших ретельних досліджень. ОСОБЛИВОСТІ ОРГАНІЗАЦІЇ ХАРЧУВАННЯ В ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНОМУ ЗАКЛАДІ Раціональне харчування хворих повинно задовольняти загальні фізіолого-гігієнічні вимоги, які ставляться до харчування, і в той же час сприяти процесу лікування. У лікарнях прийнято систему лікувального харчування, за якої лікар призначає хворому в індивідуальному порядку ту чи іншу розроблену і клінічно апробовану стандартну дієту. Кожна дієта характеризується метою призначення, режимом харчування, енергетичною цінністю і складом харчових продуктів, переліком припустимих і протипоказаних страв і способів їх кулінарної обробки. Для більшості хворих в лікувально-профілактичних закладів України прийнято 4-разовий режим харчування: сніданок – 25-30 % від добової енергетичної цінності, обід – 35%, вечеря – 20-25% і друга вечеря (за 1-1,5 год. до сну) – 5-10%. Разом з тим у лікарнях Німеччини рекомендують наступний режим харчування: сніданок (один або два) – 35%, обід – 30%, підвечірок – 10%, вечеря – 25% від добової енергетичної цінності. Особам з деякими захворюваннями необхідно приймати їжу 5-6 разів на день (загострення виразкової хвороби, інфаркт міокарда, після операцій на органах черевної порожнини тощо). Харчоблок лікарні складається з адміністративно-побутових приміщень (кабінет завідувача виробництвом, гардероб з двома шафками на кожного працівника, душова, туалет з умивальником і кімната відпочинку для персоналу), кладових (для овочів, сухих продуктів, холодильних камер для продуктів, які швидко псуються, інвентаря і білизни) та виробничих приміщень (заготівельні для м'яса, риби і овочів, кухня-варочна, холодний цех, мийна для кухонного посуду) (рис.1). 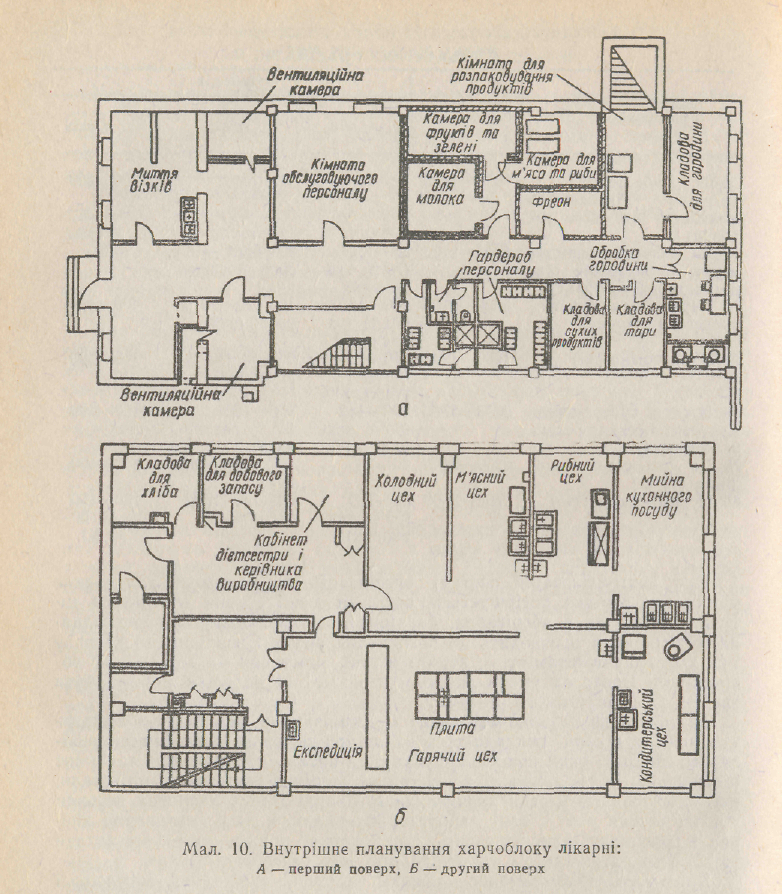 Розташовуючи приміщення, виходять з необхідності дотримуватися поточності технологічного процесу: не повинна допускати зустрічних потоків сировини, напівфабрикатів і готової їжі, необхідно окремо зберігати харчові продукти до і після термічної обробки. Побутові приміщення і комори розміщують ближче до входу. Виробничі можливості харчоблоку лікарні, як і будь-якого підприємства громадського харчування, повинні відповідати його потребам. Відомо багато випадків, коли така невідповідність призводила до того, що їжу готували значно раніше до її приймання і через неправильне зберігання готових страв виникали масові харчові токсикоінфекції. Якість харчування в лікарні в значній мірі залежить від його організації. При децентралізованій системі організації лікувального харчування (її вважають найкращою) харчовий блок сконцентрований в одному місці, наприклад, у добудові до найбільшого з лікувальних корпусів або в окремому будинку, який зв'язаний з головним корпусом за допомогою тунелю або переходів. За таких умов до палат не доносяться шум і запахи. Готову їжу роздають у груповому, який зберігає тепло, посуді (термоси та ін.), в якому її доставляють у буфети лікувальних відділень, їжу, яка охолола, в буфетах підігрівають. Далі їжу розкладають на індивідуальні порції і розносять або розвозять на рухомих стелажах або мармітних візочках по палатах. При централізованій системі організації лікувального харчування якість їжі нерідко погіршується, оскільки деякі страви доводиться готувати завчасно, а зберігання, багаторазове переливання, перекладання, підігрівання призводить до погіршання смаку і зовнішнього вигляду їжі, розпадання вітаміну С, втрати жирів, зростання бактеріального обсіменіння. Проте за умови адекватної організації цього способу зазначені недоліки можуть бути зведені до припустимого мінімуму. Безпосереднє науково-методичне та організаційне керівництво організацією лікувально-дієтичного харчування в лікарні покладається на лікаря-дієтолога (спеціально виділеного лікаря), який консультує інших лікарів з питань дієтичного харчування, сприяє підвищенню їх кваліфікації в цій галузі, щорічно узагальнює матеріали, які характеризують стан харчування в лікарні (вміст харчових речовин у різні сезони року), дані лабораторних аналізів, дані опитування хворих і персоналу, дані вивчення історій хвороб тощо), розробляє заходи щодо його оптимізації і доповідає про них головному лікарю. Крім того, лікар-дієтолог здійснює поточний санітарний контроль і організує систематичне підвищення кваліфікації дієтичних сестер, працівників кухні та буфетів з питань гігієни харчування, лікувально-дієтичного харчування і раціональної кулінарії. Керівництво харчоблоком лікарні покладається на дієтичну сестру, а у великих лікарнях – на інженера-технолога громадського харчування. Приготуванням їжі на кухні керує шеф-повар. Завідувач харчоблоком відповідає за приготування і розподіл їжі, а також за дотримання санітарно-гігієнічних вимог у харчоблоці. Під керівництвом лікаря-дієтолога він складає тижневе меню (щоб забезпечити різноманітність страв), підраховує хімічний склад та енергетичну цінність раціонів, контролює якість харчових продуктів і готової їжі, а також її С-вітамінізацію. Під час надходження продуктів на склад їх доброякісність перевіряє працівник комори, Якщо термін реалізації продуктів і, передусім, продуктів, які швидко псуються, за сертифікатом минув, продукт не приймають незалежно від органолептичних показників. Результати огляду заносять у контрольний журнал комори, в якому зазначають оцінку якості, дозвіл на прийом і термін реалізації. Зі складу продукти видають на кухню на добу та їх зберігають у добовій коморі. Якість продуктів контролюють шеф-повар і завідувач харчоблоку. У сумнівних випадках питання щодо можливості використання продукту вирішує лікар-дієтолог або черговий лікар. Контроль за якістю готової їжі здійснюють безпосередньо перед її видачею з кухні. Черговий лікар разом із завідувачем харчоблоку знімає пробу з кожної страви, що зазначено в меню-розкладці, безпосередньо з котла. Визначають органолептичні властивості їжі та її температуру. Ці дані і дозвіл на видачу їжі заносять у журнал готової їжі. Видача готової їжі з кухні, доставка в буфетні відділення і роздача хворим повинні здійснюватися якомога швидше, оскільки затримання на якомусь етапі призводить до зниження органолептичних і харчових якостей їжі та до збільшення її мікробного обсіменіння. Краще, якщо готову їжу в буфети доставляють працівники кухні. Дієтсестра перевіряє, щоб їжа відпускалась у чисті, справні термоси та в інший посуд, який має покришки і ярлики із зазначенням відділення, номера дієти і кількості порцій. Заповнюють їх не раніше ніж за 30 хвилин до видачі їжі з кухні. Якість доставленої їжі в буфетах перевіряє старша медсестра відділення і робить відповідний запис у журналі. Буфетниця, якщо потрібно, підігріває їжу і розподіляє її відповідно до листка призначень. Перед розкладанням гарячої їжі столовий посуд необхідно підігріти. Доцільно до ліжок хворих прикріплювати ярлики із зазначенням номера дієти. Для роздачі їжі використовують марміти, візочки і підноси. Спочатку обслуговують хворих, що перебувають на постільному режимі, потім, – хворих, котрі споживають їжу в їдальнях відділення. Для того, щоб прискорити роздачу їжі, використовують вільний персонал відділення, забезпечуючи його чистим, охайним санітарним одягом. Дуже впливає на апетит хворого не тільки смачно приготовлена, але й гарно оформлена їжа, сервіровка столу, якість посуду, навколишня обстановка. Тому перед прийманням їжі палати слід привести в порядок, провітрити, витерти тумбочки або приліжкові столики. Руки хворих мають бути вимиті. Перед вживанням їжі маніпуляції та втручання, що зумовлюють появу больових втручань, дослідження припиняють. У буфетах повинно бути вивішено меню із зазначенням маси порції. У лікарнях повинна бути введена цілодобова С-вітамінізація харчування. Доза аскорбінової кислоти для дорослого складає 80 мг, для вагітних – 100 мг, жінок, які годують груддю – 120 мг. Її у відповідній кількості вносять у перші, або, краще, у треті страви обіду. У відділеннях має бути належний контроль за продуктами, які приносять хворим із дому. Відсутність контролю за передачами продуктів може призвести до порушення призначеного лікувального харчування або гігієнічного режиму. В їдальнях і місцях прийому передач необхідно вивісити списки дозволених (рекомендованих) для передачі залежно від номера дієти харчових продуктів із зазначенням їх граничної кількості і способу обробки. Прийом передач контролює старша медична сестра, яка звертає увагу на відповідність продуктів дієті, їх кількість, доброякісність та гігієнічний стан упаковки. Продукти, які швидко псуються, зберігають у буфеті в спеціально виділеному холодильнику. Старша медсестра (дієтсестра) щоденно перевіряє їх і зіпсовані продукти видаляє, повідомляючи про це хворого. Лікарі відділень, особливо чергові, повинні звертати увагу на всі аспекти дієтхарчування хворих. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
