дипломная работа. Министерство здравоохранения московской области
 Скачать 1.95 Mb. Скачать 1.95 Mb.
|
1.6 Общие подходы к лечению больных ботулизмом1.6.1 ЛечениеЛечение больных ботулизмом осуществляется только в условиях стационара. Принципы лечения предусматривают последовательное решение нескольких задач: предупреждение дальнейшего развития патологического процесса, обусловленного заболеванием; прeдупреждение рaзвития и кyпирование патологических процессов осложнений; предупреждение формирования остаточных явлений. На выбор способа и тактики лечения оказывают влияние следующие факторы: тяжесть заболевания; возраст пациента; присутствие и характер осложнений; доступность и возможность выполнения лечения в соответствии с необходимым видом оказания медицинской помощи. Алгоритм интенсивной терапии больных ботулизмом включает: промывание желудка для удаления остатков токсина из желудка; кишечный диализ (5 % раствором соды); антитоксическая сыворотка; парентеральное введение инфузионных сред с целью дезинтоксикации, коррекции водно-электролитных и белковых нарушений; антибактериальная терапия; гипербарическая оксигенация -лекарстводля устранения гипоксии; лечение осложнений. Все пациенты и лица с подозрением на ботулизм подлежат обязательной госпитализации в отделениеинфекции. В тяжелых случаях пациент госпитализируется сразу в реанимационноеотделение. Независимо от её сроков лечение начинают с промывания желудка и кишечника 2 % раствором гидрокарбоната натрия (сода) и сифонные клизмы с 5 % раствором гидрокарбоната натрия объёмом до 10 литров для выведения ещё не всосавшегося токсина. Промывание желудка разумно проводить в первые 1—2 дня болезни, когда в желудке ещё может оставаться инфицированная пища. Выполняют промывание с помощью зонда небольшими порциями жидкости, чтобы избежать вероятной аспирации промывных вод (Рисунок 7). Также это делается при наличии дыхательной недостаточности, чтобы не вызвать рефлекторную остановку дыхания. В тяжелых случаях пациенту проводится ИВЛ. 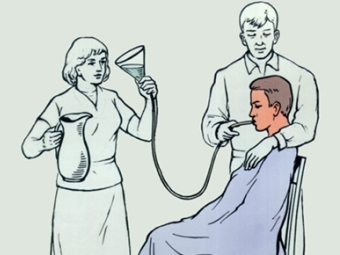 Рисунок 7 – Промывание желудка с помощью зонда Введение противоботулинической сыворотки Противоботулиническая сыворотка представляет собой белковую фракцию сыворотки крови лошадей, гипериммунизированных анатоксинами возбудителей ботулизма (Рисунок 8). 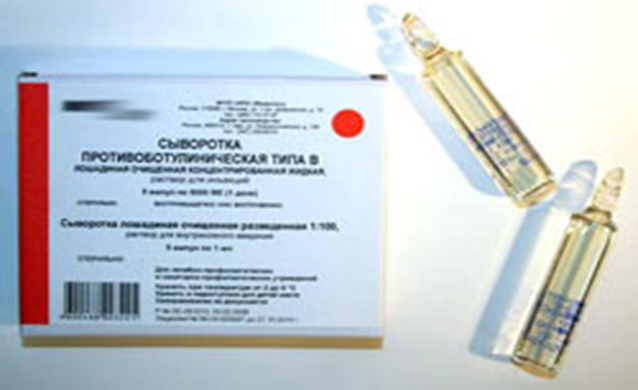 Рисунок 8 – Противоботулиническая сыворотка Внешне это комплект моновалентных сывороток, содержащего по 1 ампуле сыворотки каждого типа: тип А-10000МЕ, тип В-5000МЕ, тип С-10000МЕ. Также их выпускают в виде поливалентной сыворотки, содержащей антитоксины 3-х, 4-х типов. Сыворотки представляют собой бесцветную жидкость от бледно-золотистого до желтоватого цвета. В коробке с сыворотками прилагается разведенная сыворотка (1:100). Ампула с разведенной сывороткой маркируется красным цветом, с неразведенной - синим или черным. Сыворотку вводят по методу Безредко с установлением индивидуальной чувствительности к чужеродному белку. Для этого проводится внутрикожная и подкожная пробы. Пациент, получивший сыворотку, должен находиться под присмотром врача не менее 1 часа. При введении противоботулинической сыворотки медработники обязаны быть обеспечены средствами противошоковой терапии. Выполнение 1-й пробы метода Безредко: извлечь из коробки ампулу с сывороткой, разведенной в соотношении 1:100; набрать в шприц 0,2 мл разведенной сыворотки; ввести внутрикожно 0,1 мл разведенной сыворотки. При правильном введении должна образоваться папула белого цвета диаметром около 8 мм; наблюдать в течение 20 мин за общей и местной реакциями. Проба считается отрицательной, если диаметр отека и (или) гиперемии кожи меньше 10 мм. Проба положительна, если отек и (или) гиперемия кожи 10 мм и больше. Выполнение 2-й пробы: Извлечь из коробки ампулу с неразведенной сывороткой Набрать в шприц 0,2 мл неразведенной сыворотки Ввести подкожно 0,1 мл неразведенной сыворотки Наблюдать в течение 45 ± 15 мин за общей и местной реакцией При отсутствии аллергических реакций и осложнений ввести лечебную дозу сыворотки внутримышечно. Также назначают энтеросорбенты. Ежедневно внутривенно вводят по 400 мл лактасола, диуретики (фуросемид, лазикс по 20-40 мг). Соблюдают водно-электролитный баланс, назначают средства метаболической поддержки, такие как глюкоза-калий-магниевые смеси, рибоксин, АТФ, витамины группы В. В лечении ботулизма используют антибиотики. Их назначают для профилактики и лечения воспалительных процессов, вызванных возбудителем ботулизма, а также для предотвращения таких осложнений, как пневмония, цистит. Если не нарушено глотание, то назначают левомицетин по 0,5 грамма 4 раза в сутки в течение 5 дней или ампициллин по 0,75—1 грамму в сутки. Курс лечения около недели, но если снова появляется необходимость в антибиотикотерапии, то не следует принимать антибиотики, которые пациент получал в первые дни заболевания. Следует отметить, что назначение антибиотиков может привести к дисбактериозу кишечника со всеми его осложнениями. Особенности сестринского ухода за больными ботулизмом Нарушенные потребности при ботулизме: дышать, питаться, выделять, быть чистым, общаться. Проблемы пациента: ухудшение зрения, сухость слизистой полости рта, нарушение глотания, изменение голоса, невнятная речь, нарушения дыхательной системы. Медицинская сестра должна: Контролировать соблюдение постельного режима в течение всего периода клинических проявлений. Обеспечить максимальный комфорт в период диареи и рвоты. Каждые 2 часа измерять АД. В связи с возможностью остановки дыхания вести постоянный контроль за частотой дыхания. Так как паралич мочевого пузыря вызывает задержку выделения мочи, контролировать частоту и количество мочеотделения. Контролировать соблюдение пациентом диеты (стол №4 по Певзнеру). В случае нарушения глотания своевременно извлечь пищевой зонд и качественно его дезинфицировать. Орошать слизистую глаз 30% сульфацил-натрием (профилактика высыхания слизистой глаз). Обеспечить чистоту и достаточную влажность полости рта. Ежедневное обследовать, выявлять проблемы пациента и решать их путём выполнения независимых сестринских вмешательств. Выздоровление наступает медленно. Вначале восстанавливаются функции дыхания и глотания. Головная боль, нарушение речи и гнусавость, глазные нарушение сохраняются длительно. Медленно восстанавливается сердечная деятельность. Нередко спустя 3-4 месяца после выписки у больных ещё наблюдается одышка и сердцебиение. Нетрудоспособность может сохраняться 6-12 месяцев. В некоторых случаях, в связи с поражением почек и нервной системы, развивается инвалидность. Выздоравливающие после выписки из стационара наблюдаются при отсутствии осложнений - 14 дней, при осложненном течении: При перенесенном миокарде - срок нетрудоспособности не менее 10 дней. Лечение у кардиолога с последующим диспансерным наблюдением раз в 6 месяцев в течение года с исследованием крови и электрокардиограммой. При остаточных явлениях неврологической симптоматики - срок нетрудоспособности не менее 2-х недель с последующим диспансерным наблюдением у инфекциониста и невропатолога в течение года с обследованием раз в 3-и месяца (электрокардиограмма, клинический анализ крови). |
