Модифицируемые поведенческие факторы риска развития хронических неинфекционных заболеваний. Методы их выявления в амбулаторных условиях
 Скачать 181.18 Kb. Скачать 181.18 Kb.
|
|
Интерферон и индукторы синтеза интерферонов (назначать в первые 2-3 дня от начала заболевания): - Тилорон в первые два дня заболевания по 125мг 1 раз в сутки, далее принимают по 125 мг через каждые 48 часов. Курсовая доза составляет 750 мг (6 таблеток). - Интерферон рекомбинантный альфа-2 (виферон) 500000 МЕ по 1 суппозитории 2 раза в сутки через 12 ч ежедневно. Курс лечения — 5–10 дней. - Инозин паранобекс (Гроприносин) с учетом назначения препарата в первые 2 дня от начала заболевания – 5 дней. - Арбидол по 200 мг 4 раза в день в течение трех дней. - Анаферон 1 таблетка сублингвально 3 раза в сутки до 6 (до 5 дней). Для лечения беременных женщин (начиная с 12-ой недели беременности) можно использовать: Занамивир (порошок для ингаляций дозированный 5 мг/доза) по 2 ингаляции 2 раза в сутки в течение 5 дней. Ситуационная профессионально-ориентированная задача Пациент 48 лет. Работает вахтёром в общежитии. Масса тела - 120 кг, рост 165 см. Злоупотребляет простыми углеводами и жирной пищей, алкоголем (1 литр пива 3-4 раза в нед.). Ведет малоактивный образ жизни, работает рядом с домом. С женой в разводе, детей нет, живет один. 1. Перечислите факторы риска пациента. Наличие хронических заболеваний (ГБ, ожирение 3 степени), которые пациент не лечит, нерациональное питание, злоупотребление алкоголем, малоактивный образ жизни, проживает один, нерациональная оценка пациентом факторов риска и состояния своего здоровья 2. Назовите вид консультирования, в котором нуждается пациент, перечислите его основные элементы. Групповое профилактическое консультирование (школа пациента) как компонент второго этапа диспансеризации проводится в специально оборудованном кабинете (аудитории) врачом (фельдшером) отделения (кабинета) медицинской профилактики по направлению участкового врача. Элементы: 1) информационная часть занятий проводится в течение каждого занятия дробно, по блокам не более 10-15 минут, чтобы избежать лекционной формы работы с пациентами. Содержание обучения изложено в специальной методической литературе и частично в базовом информационном материале по углубленному профилактическому консультированию. 2) Активная часть занятий содержит активную работу с пациентами, которая может проводиться в разных формах и простых действиях. 3. Составьте адаптированную для пациента программу ведения здорового образа жизни. - Систематический контроль уровня давления утром и вечеро - Нормализация функции центральной нервной системы (предотвращение стрессов). -Чёткий распорядок дня (постоянное время подъёма и отхода ко сну). -Упражнения на свежем воздухе и лечебная физкультура -Нормализация сна (сон длительностью до 8 часов). - Рациональное питание. Тщательно считайте потреблённые с пищей килокалории, не допускайте излишнего потребления жиров. Жиров можно употреблять в сутки не более 50 –60 граммов, причём 2/3 из них должны составлять жиры растительного происхождения: кукурузное, подсолнечное масло. Ограничить продукты, содержащие большое количество животных жиров – цельное молоко, сливочное масло, сметана. В рационе должно быть достаточное количество белков: нежирные сорта рыбы, птицы, снятое молоко, творог, кефир и др. Необходимо ограничить приём легкоусвояемых углеводов: сахар, мёд, изделия из сдобного теста, шоколад, манную, рисовую крупы. - Снижение веса (при ожирении). Без снижения веса, говорить о профилактике гипертонии не приходится. Нельзя пытаться резко похудеть, снижать массу тела можно на 5 – 10 % в месяц. - Ограничение потребления спиртных напитков. ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ №11 Профилактические мероприятия для пациентов III-а и III-б групп состояния здоровья. К группе IIIа относятся лица, страдающие хроническими неинфекционными заболеваниями (ХНИЗ), которые требуют диспансерного наблюдения и высококвалифицированной медицинской помощи. Основная масса граждан в этой категории – люди старше 40 лет, недуги которых напрямую связаны с возрастом и старением организма. Наличие или подозрение на хронические заболевания: - СС системы (АГ, ИМ, стенокардия и т.д.) - Дыхательной (БА, ХОБЛ) - Сахарный диабет - Онкологическое заболевание любой локализации. К категории III б относятся лица, у которых не выявлены ХНИЗы IIIА группы, но требующие установления диспансерного наблюдения или оказания специализированной, в том числе высокотехнологичной, медицинской помощи по поводу иных заболеваний, а также граждане с подозрением на наличие этих заболеваний, нуждающиеся в дополнительном обследовании. Отсутствие заболеваний 3а группы, наличие ХНИЗ других локализаций (язвенная болезнь желудка, остеохондроз, пиелонефрит и т.д.) Профилактическое консультирование данных групп здоровья – углубленное групповое (школы здоровья). Школы здоровья должны усиливать терапевтический эффект традиционного профессионального лечения хронических заболеваний путем обучения больных и внести свой вклад: - в улучшение качества и увеличение продолжительности жизни пациентов; - в снижение личных расходов пациентов, связанных с болезнью; - в уменьшение материальных расходов медицинских учреждений и общества в целом на медицинское обслуживание пациентов. Приказом МЗ и СР РФ от 27.12.2011 1664н «Об утверждении номенклатуры медицинских услуг» определен следующий перечень школ здоровья: - для беременных; - для пациентов с сахарным диабетом; - пациентов, инфицированных вирусом иммунодефицита человека; - для больных артериальной гипертензией; - для больных с сердечной недостаточностью; - для пациентов, находящихся на хроническом гемодиализе; - для больных с бронхиальной астмой; - для больных с заболеваниями суставов и позвоночника; - для пациентов с трансплантированным органом; - для эндокринологических пациентов; - психологической профилактики для пациентов и родственников. Алгоритм отбора в «школы здоровья»: 1. Пациенты, не проходившие обучение (из первично выявленных); 2. Пациенты, проходившие ранее обучение (на повторные циклы) для поддержания уровня знаний и мотивации. Занятия можно проводить в стационарах круглосуточного идневного пребывания, в поликлинике, на фельдшерско-акушерскомпункте. Число занятий определено в рекомендуемых программах. Продолжительность одного занятия 1-1,5 часа. Периодичность и продолжительность обучения зависят от условий каждого учреждения (стационар, ФАП и др.) Хронический болевой синдром. Принципы оценки выраженности и подходы к терапии. Хроническая боль - боль, которая формируется при длительном болевом воздействии - сверх нормального периода заживления (3 мес.). В формировании хронической боли доминируют церебральные системы, с вовлечением интегративных неспецифических (моноаминергических) систем ЦНС. Хронический болевой синдром является самостоятельным заболеванием. Он не исполняет защитной функции и не несет никакой биологической целесообразности. Напротив, хроническая боль ведёт к дезадаптации, к ненормальному восприятию болевых и неболевых импульсов и сопровождается различными нарушениями функций ЦНС. Клиническая картина зависит от локализации очага поражения, конституции больного, его психики и индивидуального порога болевой чувствительности, предшествующего болевого опыта. Любое восприятие боли субъективно, поэтому не существует метода для объективного ее измерения. Адекватную оценку боли могут затруднять различные факторы, связанные с неподготовленностью медицинского персонала и плохо собранным анамнезом боли, который должен включать следующие важные моменты: 1. число и локализацию очагов боли; 2. длительность предшествующего болевого анамнеза; 3. эффективность предшествующей терапии боли; 4. применяемые анальгетики; 5. влияние боли на физическую активность; 6. влияние боли на продолжительность ночного сна; 7. влияние боли на возможность приема пищи и прочее. Применяется нумерологическая или визуально-аналитическая шкала. Принципы терапии онкологической боли, провозглашенные ВОЗ в 1996 г., остаются неизменными и актуальными до сих пор, несмотря на регулярно проводимые обновления эссенциального списка рекомендуемых анальгетиков. ВОЗ предложила «3-ступенчатую лестницу обезболивания», важнейшим условием использования которой, является необходимость оценки интенсивности боли, проведенной самим пациентом, а анальгетики разделены на неопиоидные и опиоидные (слабые и сильные), причем в каждой группе определены основные и альтернативные препараты. ВОЗ включила опиоидные анальгетики в 3-х ступенчатую схему терапии неонкологической боли, когда физиотерапия, массажи и терапия другими анальгетическими препаратами (парацетамол, НПВС, трициклические антидепрессанты, антиконвульсанты) не могут обеспечить достаточный контроль над болью и качеством жизни больного. Таким образом, описанные принципы могут быть использованы при оказании паллиативной помощи неонкологическим больным. 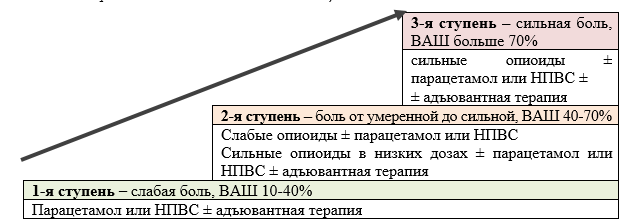 ОРВИ. Грипп. Противовирусная терапия. Профилактика. Этиотропная (противовирусная терапия) Рекомендовано назначение пациентам с симптомами ОРВИ противовирусных препаратов для прекращения репликации вирусов. ВОЗ для лечения гриппа рекомендует применение этиотропных химиопрепаратов, блокирующих репликацию вируса, то есть обладающих прямым противовирусным действием. При этом противовирусная терапия должна назначаться как можно раньше, с момента первых симптомов (в первые 48 часов болезни), и начинаться без ожидания лабораторной верификации диагноза. Эти рекомендации применимы ко всем группам пациентов, включая беременных женщин, детей раннего возраста, пожилых людей и пациентов с сопутствующими нарушениями здоровья. Преимуществами своевременного назначения противовирусной терапии являются снижение риска развития осложнений, укорочение периода лихорадки и других симптомов, что доказано клинически. Кроме того, противовирусная терапия показана даже при позднем обращении за медицинской помощью пациентов c тяжелыми формами или осложненным течением гриппа. В Российской Федерации среди препаратов прямого противовирусного действия представлены ингибиторы нейраминидазы вируса гриппа (МНН:осельтамивир и МНН:занамивир), ингибитор гемагглютинина вируса гриппа /ингибитор фузии РНК-содержащих вирусов (МНН:умифеновир, МНН: энисамия йодид), блокаторы М2-каналов вируса гриппа А (МНН:римантадин, МНН:амантадин), синтетический аналог нуклеозида гуанина - синтеза вирусных РНК (МНН: риамиловир) Для возбудителей ОРВИ противовирусное действие других препаратов носит неспецифический характер и, скорее всего, относится к иммунотерапии. Для иммунотерапии ОРВИ используются препараты интерферонов, индукторов интерферонов, а также иммуномодулирующие препараты с иным механизмом действия. Преимущества индукторов интерферонов в том, что они способствуют синтезу сбалансированного количества эндогенных интерферонов. Их однократное введение в терапевтических дозах приводит к длительной продукции эндогенных интерферонов. У некоторых препаратов иммуномодуляция обусловлена непосредственным воздействием на фагоцитирующие клетки и естественные киллеры, стимуляцией антителообразования. Ситуационная профессионально-ориентированная задача Пациент 40 лет работает водителем автобуса. Страдает артериальной гипертонией более 5 лет, лекарственные препараты не принимает. Вес 100 кг, рост 170 см. Основные приемы пищи состоят из простых углеводов и жиров. Двигается мало. Живёт на первом этаже, работает рядом с домом. Родители умерли 5 месяцев назад. С женой в разводе, детей нет, живет один. Больным себя не считает. 1. Перечислите факторы риска, имеющиеся у пациента. ФР: сидячий образ жизни, ИМТ 34,6, нерациональное питание 2. Составьте план диспансерного наблюдения пациента. Диспансерное наблюдение для данного пациента - проводит участковый терапевт, но при наличии резистентной формы АГ – кардиолог. Резистентная АГ – недостижимость целевого уровня АД при приеме 3х разных групп антигипертензивных препаратов Регулярность посещений зависит от стадии и степени АГ: не менее 1-2 раз в год. Перечень исследований: - сбор жалоб и анамнеза, активный опрос на наличие, характер и выраженность боли в грудной клетке и одышки при физической нагрузке, эпизодов кратковременной слабости в конечностях, онемения половины лица или конечностей, об объеме диуреза — уточнение факта и характера приема антигипертензивных препаратов — уточнение факта приема гиполипидемических, антиагрегантных и гипогликемических препаратов при наличии показаний — опрос и краткое консультирование по поводу курения, характера питания, физической активности — измерение АД при каждом посещении — анализ данных домашнего мониторирования АД — общий осмотр и объективное обследование, включая пальпацию периферических сосудов и аускультацию подключичных, сонных, почечных и бедренных артерий, измерение индекса массы тела и окружности талии при каждом посещении — глюкоза плазмы крови натощак не реже 1 раза в год (допускается экспресс-метод) — общий холестерин не реже 1 раза в год (допускается экспресс-метод) — оценка суммарного сердечно-сосудистого риска по шкале SCORE — холестерин липопротеинов низкой плотности, холестерин липопротеинов высокой плотности, триглицериды в сыворотке при взятии под диспансерное наблюдение, далее по показаниям, но не реже 1 раза в 2 года — калий и натрий сыворотки при взятии под диспансерное наблюдение, далее по показаниям, но не реже 1 раза в 2 года — креатинин сыворотки (с расчетом СКФ) при взятии под диспансерное наблюдение, далее по показаниям, но не реже 1 раза в 2 года — анализ мочи на микроальбуминурию при взятии под диспансерное наблюдение, далее по показаниям, но не реже 1 раза в 2 года - ЭКГ в 12 отведениях с расчетом индекса СоколоваЛайона и Корнельского показателя не реже 1 раза в год - ЭхоКГ с определением индекса массы миокарда ЛЖ и диастолической функции при взятии под диспансерное наблюдение, в последующем по показаниям, но не менее 1 раза в 2 года — дуплексное сканирование сонных артерий у мужчин старше 40 лет, женщин старше 50 лет при ИМТ>30 кг/м2 и более и общем холестерине >5 ммоль/л и более при взятии под диспансерное наблюдение, далее по показаниям, но не реже 1 раз в 3 года с целью определения ТИМ и наличия атеросклеротических бляшек — корректировка терапии (при необходимости) — объяснение пациенту и/или обеспечение его памяткой по алгоритму неотложных действий при жизнеугрожающем состоянии, вероятность развития которого у пациента наиболее высокая 3. Назовите специалистов, которых нужно рекомендовать данному пациенту. Терапевт, эндокринолог, кардиолог. ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ №12 Второй этап диспансеризации определенных групп взрослого населения. Показания. Основные исследования и консультации специалистов. Диспансеризация взрослого населения проводится по приказу МЗ РФ от 27 апреля 2021 г. N 404н. 1) осмотр (консультацию) врачом-неврологом (при наличии впервые выявленных указаний или подозрений на ранее перенесенное острое нарушение мозгового кровообращения для граждан, не находящихся по этому поводу под диспансерным наблюдением, а также в случаях выявления по результатам анкетирования нарушений двигательной функции, когнитивных нарушений и подозрений на депрессию у граждан в возрасте 65 лет и старше, не находящихся по этому поводу под диспансерным наблюдением); 2) дуплексное сканирование брахицефальных артерий (для мужчин в возрасте от 45 до 72 лет включительно и женщин в возрасте от 54 до 72 лет включительно при наличии комбинации трех факторов риска развития хронических неинфекционных заболеваний: повышенный уровень артериального давления, гиперхолестеринемия, избыточная масса тела или ожирение, а также по направлению врача-невролога при впервые выявленном указании или подозрении на ранее перенесенное острое нарушение мозгового кровообращения для граждан в возрасте от 65 до 90 лет, не находящихся по этому поводу под диспансерным наблюдением); 3) осмотр (консультацию) врачом-хирургом или врачом-урологом (для мужчин в возрасте 45, 50, 55, 60 и 64 лет при повышении уровня простат-специфического антигена в крови более 4 нг/мл); 4) осмотр (консультацию) врачом-хирургом или врачом-колопроктологом, включая проведение ректороманоскопии (для граждан в возрасте от 40 до 75 лет включительно с выявленными патологическими изменениями по результатам скрининга на выявление злокачественных новообразований толстого кишечника и прямой кишки, при отягощенной наследственности по семейному аденоматозу и (или) злокачественным новообразованиям толстого кишечника и прямой кишки, при выявлении других медицинских показаний по результатам анкетирования, а также по назначению врача-терапевта, врача-уролога, врача-акушера-гинеколога в случаях выявления симптомов злокачественных новообразований толстого кишечника и прямой кишки); 5) колоноскопию (для граждан в случае подозрения на злокачественные новообразования толстого кишечника по назначению врача-хирурга или врача-колопроктолога); 6) эзофагогастродуоденоскопия (для граждан в случае подозрения на злокачественные новообразования пищевода, желудка и двенадцатиперстной кишки по назначению врача-терапевта); 7) рентгенографию легких, компьютерную томографию легких (для граждан в случае подозрения на злокачественные новообразования легкого по назначению врача-терапевта); 8) спирометрию (для граждан с подозрением на хроническое бронхолегочное заболевание, курящих граждан, выявленных по результатам анкетирования, - по назначению врача-терапевта); 9) осмотр (консультацию) врачом-акушером-гинекологом (для женщин в возрасте 18 лет и старше с выявленными патологическими изменениями по результатам скрининга на выявление злокачественных новообразований шейки матки, в возрасте от 40 до 75 лет с выявленными патологическими изменениями по результатам мероприятий скрининга, направленного на раннее выявление злокачественных новообразований молочных желез); 10) осмотр (консультацию) врачом-оториноларингологом (для граждан в возрасте 65 лет и старше при наличии медицинских показаний по результатам анкетирования или приема (осмотра) врача-терапевта); 11) осмотр (консультацию) врачом-офтальмологом (для граждан в возрасте 40 лет и старше, имеющих повышенное внутриглазное давление, и для граждан в возрасте 65 лет и старше, имеющих снижение остроты зрения, не поддающееся очковой коррекции, выявленное по результатам анкетирования); 12) осмотр (консультацию) врачом-дерматовенерологом, включая проведение дерматоскопии (для граждан с подозрением на злокачественные новообразования кожи и (или) слизистых оболочек по назначению врача-терапевта по результатам осмотра на выявление визуальных и иных локализаций онкологических заболеваний, включающего осмотр кожных покровов, слизистых губ и ротовой полости, пальпацию щитовидной железы, лимфатических узлов); 13) проведение исследования уровня гликированного гемоглобина в крови (для граждан с подозрением на сахарный диабет по назначению врача-терапевта по результатам осмотров и исследований первого этапа диспансеризации); 14) проведение индивидуального или группового (школы для пациентов) углубленного профилактического консультирования в отделении (кабинете) медицинской профилактики, центре здоровья для граждан: а) с выявленной ишемической болезнью сердца, цереброваскулярными заболеваниями, хронической ишемией нижних конечностей атеросклеротического генеза или болезнями, характеризующимися повышенным кровяным давлением; б) с выявленным по результатам анкетирования риском пагубного потребления алкоголя и (или) потребления наркотических средств и психотропных веществ без назначения врача; в) для всех граждн в возрасте 65 лет и старше в целях коррекции выявленных факторов риска и (или) профилактики старческой астении; г) при выявлении высокого относительного, высокого и очень высокого абсолютного сердечно-сосудистого риска, и (или) ожирения, и (или) гиперхолестеринемии с уровнем общего холестерина 8 ммоль/л и более, а также установленным по результатам анкетирования курению более 20 сигарет в день, риске пагубного потребления алкоголя и (или) риске немедицинского потребления наркотических средств и психотропных веществ; 15) прием (осмотр) врачом-терапевтом по результатам второго этапа диспансеризации, включающий установление (уточнение) диагноза, определение (уточнение) группы здоровья, определение группы диспансерного наблюдения с учетом заключений врачей-специалистов), направление граждан при наличии медицинских показаний на дополнительное обследование, не входящее в объем диспансеризации, в том числе направление на осмотр (консультацию) врачом-онкологом при подозрении на онкологические заболевания в соответствии с Порядком оказания медицинской помощи населению по профилю "онкология", утвержденным приказом Минздрава России от 15 ноября 2012 г. N 915, а также для получения специализированной, в том числе высокотехнологичной, медицинской помощи, на санаторно-курортное лечение. |
