сит задачи сделанные. Наследственные формы патологии
 Скачать 1.24 Mb. Скачать 1.24 Mb.
|
|
ПАТОФИЗИОЛОГИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ: АТЕРОСКЛЕРОЗ. ИБС. АРИТМИИ. 1. Пациент Ш., 56 лет, обратился к участковому терапевту с жалобами на боли за грудиной сжимающего характера, возникающие при физической нагрузке средней интенсивности, иррадиирующие в левую руку и левую челюсть. Боли уменьшаются при прекращении физической нагрузки. Пациент курит в течение 30 лет по 7-12 сигарет в день; алкоголь употребляет умеренно; старается соблюдать диету. В течение последних 15 лет страдает артериальной гипертензией – АД повышается до 160/100 мм рт. ст. Пациент регулярно принимает атенолол – 50 мг в сутки. Семейный анамнез у пациента отягощен – мать пациента умерла в 57-летнем возрасте от инфаркта миокарда, а отец страдал артериальной гипертензией, осложнившейся развитием геморрагического инсульта в возрасте 72 лет. О какой форме патологии идет речь у пациента? Назовите этиологию этой формы патологии. Какие факторы риска основной причины, вызвавшей эту форму патологии, имеются у пациента? Охарактеризуйте наиболее вероятный морфологический тип поражения коронарных артерий, имеющийся у пациента. Объясните механизмы загрудинных болей, возникающих у пациента. Почему их интенсивность уменьшается при прекращении физической нагрузки? 2. Пациент К., 72 лет, на 3-и сутки после развития крупноочагового инфаркта миокарда задней стенки левого желудочка, на фоне стабильного общего состояния ночью внезапно проснулся от чувства нехватки воздуха, резкой слабости, головокружения. У пациента появился страх смерти. Положение в постели вынужденное - сидит, откинувшись на подушки. Бледен, кожа покрыта холодным липким потом. На расстоянии слышно клокочущее дыхание. Частота дыхания - 35-40 в минуту. АД - 100/60 мм рт. ст. Тоны сердца аритмичные, приблизительно 120 в минуту. Над легкими по всем полям выслушиваются разнокалиберные влажные хрипы. ЭКГ: зубец Р отсутствует во всех отведениях, вместо него - волны фибрилляции предсердий с частотой 350 в минуту, частота сокращений желудочков - 70-160 в минуту. Признаки крупноочагового инфаркта миокарда задней стенки левого желудочка. Назовите патофизиологические механизмы развития острой левожелудочковой недостаточности в данном случае. О каком виде аритмии идет речь? Назовите предположительные механизмы возникновения такой аритмии. 3. Пациент С., 47 лет, госпитализирован с жалобой на внезапно возникшую острую боль за грудиной, продолжающуюся в течение 30 минут. Боль появилась во время интенсивной физической работы (ремонт автомобиля). При объективном обследовании: пациент возбужден; ЧСС – 95 в минуту; АД – 105/80 мм рт. ст.; бледные кожные покровы, имеется цианоз носогубного треугольника. На ЭКГ – ритм синусовый, единичные желудочковые экстрасистолы, в стандартных и грудных отведениях отмечается подъём сегмента ST на 3 мм выше изолинии. Болевой синдром был купирован, АД стабилизировалось на уровне 110/70 мм рт. ст. Через 1 час после госпитализации у пациента на кардиомониторе стали регистрироваться групповые желудочковые экстрасистолы с последующим развитием приступа пароксизмальной желудочковой тахикардии с клиническими признаками острой сердечной недостаточности. Приступ пароксизмальной тахикардии был успешно купирован, состояние пациента улучшилось. Какая форма патологии развилась у пациента, и каков механизм ее развития? Охарактеризуйте механизмы электрической нестабильности миокарда у этого пациента. Представьте механизмы нарушения внутрисердечной и системной гемодинамики во время приступа пароксизмальной желудочковой тахикардии. Возможно ли повторение приступов нарушения сердечного ритма и проводимости у этого пациента, и, если да, то почему? 4 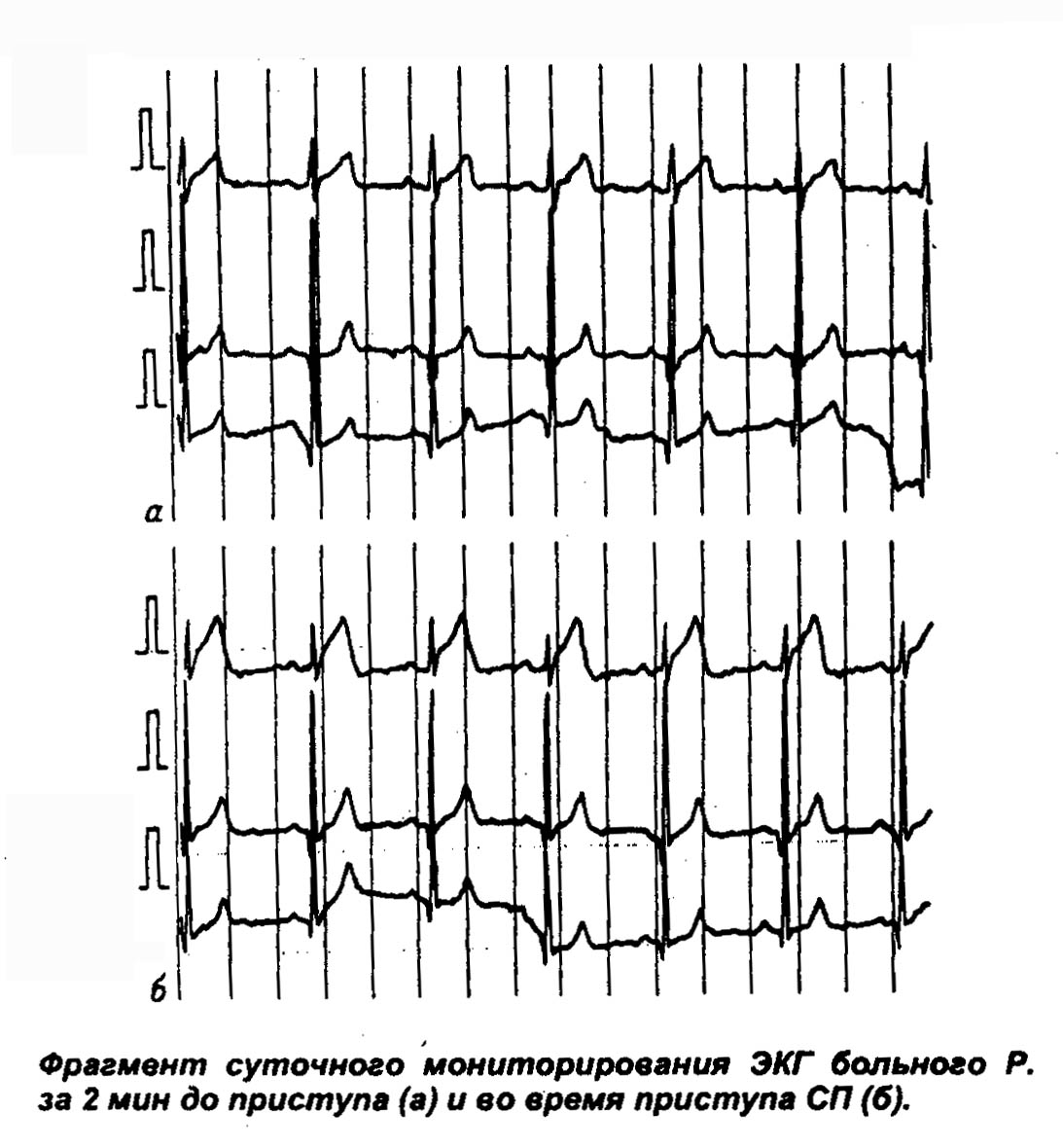 . Пациент Р., 48 лет, поступил в стационар с жалобами на ежедневные приступы интенсивных, давящих болей, возникающих в области левого плечевого сустава, распространяющихся за грудину и сопровождающихся чувством нехватки воздуха. Приступы продолжаются 5-15 минут и чаще всего возникают во время сна, примерно в 3 часа ночи или в 5-6 часов утра. Указанные ощущения появились в течение последнего года. Месяц назад Р. обратился за медицинской помощью в связи с учащением и усилением болей. При поступлении в стационар ЧСС - 71 в минуту, АД 150/90 мм рт. ст. Общие анализы крови и мочи, рентгенограмма органов грудной клетки - без патологии. На ЭКГ- ритм синусовый, 68 в минуту, нарушения внутрипредсердной проводимости. При велоэргометрии ишемические изменения на ЭКГ отсутствуют. При суточном мониторировании изменения на ЭКГ (см. рис.) сопровождались болями за грудиной. . Пациент Р., 48 лет, поступил в стационар с жалобами на ежедневные приступы интенсивных, давящих болей, возникающих в области левого плечевого сустава, распространяющихся за грудину и сопровождающихся чувством нехватки воздуха. Приступы продолжаются 5-15 минут и чаще всего возникают во время сна, примерно в 3 часа ночи или в 5-6 часов утра. Указанные ощущения появились в течение последнего года. Месяц назад Р. обратился за медицинской помощью в связи с учащением и усилением болей. При поступлении в стационар ЧСС - 71 в минуту, АД 150/90 мм рт. ст. Общие анализы крови и мочи, рентгенограмма органов грудной клетки - без патологии. На ЭКГ- ритм синусовый, 68 в минуту, нарушения внутрипредсердной проводимости. При велоэргометрии ишемические изменения на ЭКГ отсутствуют. При суточном мониторировании изменения на ЭКГ (см. рис.) сопровождались болями за грудиной.Рис. ЭКГ пациента Р. а) до приступа, б) во время приступа Наличие какой формы патологии можно предположить у пациента Р.? О чем свидетельствуют изменения на ЭКГ? Охарактеризуйте механизмы развития данного заболевания. 5. Одним из важнейших мероприятий по оказанию помощи при инфаркте миокарда является адекватное обезболивание (с применением наркотических и ненаркотических аналгетиков, седативных препаратов, нейролептиков). При сохраняющемся болевом синдроме в остром периоде инфаркта миокарда состояние пациента может значительно усугубиться. Объясните механизмы влияния боли на функцию сердца, центральную и периферическую гемодинамику в остром периоде инфаркта миокарда. 6. Пациентка К., 16 лет, жалуется на общую слабость, быструю утомляемость, перебои в работе сердца. Ухудшение самочувствия связывает с неудачной попыткой поступить в ВУЗ. При объективном осмотре выявлено: кожные покровы бледные, чистые, влажные и холодные на ощупь. АД – 95/60 мм рт. ст. Тоны сердца ясные, ритмичные. Пульс – 53 удара в минуту, удовлетворительных свойств. Пациентка обследована, какой-либо патологии внутренних органов не выявлено. ЭКГ пациентки К. представлена ниже.  О каком нарушении ритма сердца идет речь? Каковы наиболее вероятные причины нарушения ритма у пациентки? Предположите, каким образом и почему изменяется величина максимального диастолического потенциала пейсмекерных клеток синусового узла в данном случае. О каком нарушении ритма сердца идет речь? Каковы наиболее вероятные причины нарушения ритма у пациентки? Предположите, каким образом и почему изменяется величина максимального диастолического потенциала пейсмекерных клеток синусового узла в данном случае. 7. Пациентка А., 39 лет, обратилась к терапевту с жалобами на бессонницу, раздражительность, «приливы жара», потливость, учащенное сердцебиение в покое, боли в области сердца колющего характера, похудание. Больной себя считает в течение двух лет. Объективно: больная эмоционально лабильна, вспыльчива. Кожные покровы чистые, горячие на ощупь. Глаза блестящие, не резко выраженный экзофтальм. Периферические лимфатические узлы не увеличены. Пальпируются увеличенные доли и перешеек щитовидной железы. Тоны сердца приглушены, ритмичные. ЧСС – 98 в минуту. АД – 125/85 мм рт. ст. Пациентка обследована. При УЗИ щитовидной железы выявлено увеличение ее размеров и наличие множества узлов в ее паренхиме. В сыворотке крови увеличено содержание тироидных гормонов. ЭКГ пациентки А. представлена ниже.  Какова наиболее вероятная причина нарушения ритма сердца у пациентки? Охарактеризуйте механизмы такого нарушения. Какова наиболее вероятная причина нарушения ритма сердца у пациентки? Охарактеризуйте механизмы такого нарушения. 8. О каком нарушении ритма сердца идет речь у призывника В., 18 лет, ЭКГ которого представлена ниже? Каких-либо жалоб В. не предъявляет. Назовите патогенез и прогностическую значимость этого нарушения ритма. 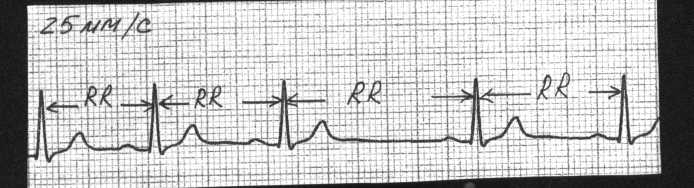 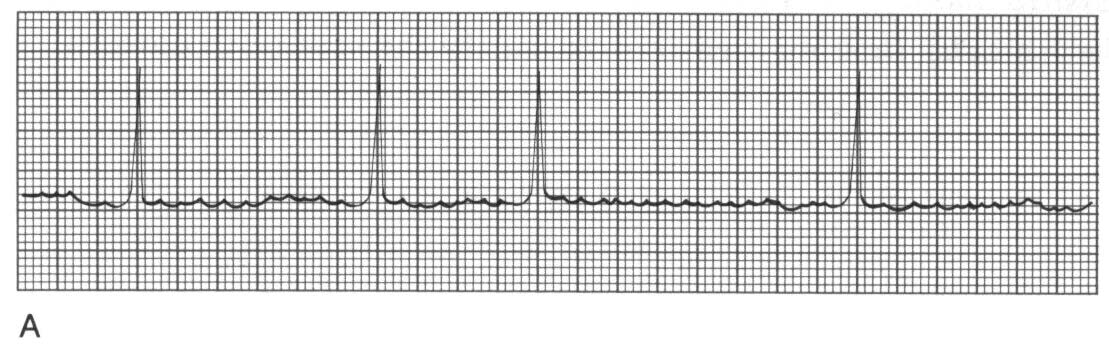 9. Пациент С., 45 лет, обратился в приемный покой стационара с жалобами на приступы сердцебиения. Возникновение последнего приступа связывает с употреблением больших дох алкоголя и крепкого кофе накануне. ЭКГ пациента представлена ниже. 9. Пациент С., 45 лет, обратился в приемный покой стационара с жалобами на приступы сердцебиения. Возникновение последнего приступа связывает с употреблением больших дох алкоголя и крепкого кофе накануне. ЭКГ пациента представлена ниже.О каком виде аритмии можно думать в данном случае? Каковы наиболее вероятные причины и механизмы нарушения ритма сердца у пациента? 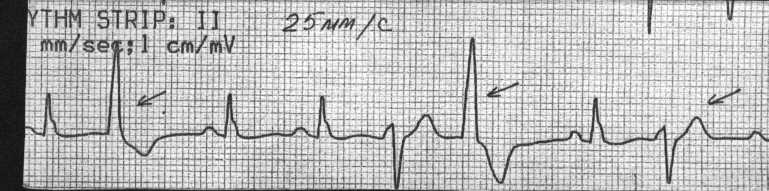 10. Пациент О., 67 лет, страдает тяжелой сердечной недостаточностью, развившейся после перенесенного два года назад крупноочагового инфаркта миокарда. При УЗИ сердца пациента выявлено расширение всех его полостей, гипокинезия миокарда передней стенки левого желудочка. Пациент принимает дигоксин. Жалуется на перебои в работе сердца, появившиеся неделю назад. ЭКГ пациента представлена ниже: 10. Пациент О., 67 лет, страдает тяжелой сердечной недостаточностью, развившейся после перенесенного два года назад крупноочагового инфаркта миокарда. При УЗИ сердца пациента выявлено расширение всех его полостей, гипокинезия миокарда передней стенки левого желудочка. Пациент принимает дигоксин. Жалуется на перебои в работе сердца, появившиеся неделю назад. ЭКГ пациента представлена ниже:Какой вид аритмии наблюдается у пациента О.? Охарактеризуйте возможные механизмы ее возникновения. 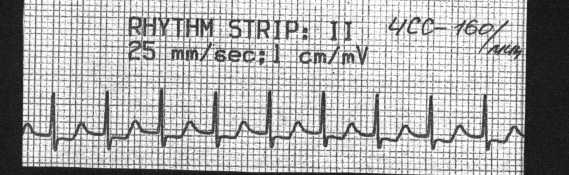 11. Пациентка Т., 57 лет, ранее чувствовавшая себя хорошо, внезапно ощутила слабость, перебои в работе сердца, головокружение. Отмечает частое мочеиспускание. Вызвана бригада СМП. Снята ЭКГ: 11. Пациентка Т., 57 лет, ранее чувствовавшая себя хорошо, внезапно ощутила слабость, перебои в работе сердца, головокружение. Отмечает частое мочеиспускание. Вызвана бригада СМП. Снята ЭКГ: О каком нарушении ритма сердца идет речь у пациентки Т.? Охарактеризуйте патогенетические механизмы данного нарушения ритма. Чем обусловлено появление вышеуказанных жалоб у женщины? 12. У пациента И., 66 лет, спустя год после перенесенного инфаркта миокарда нижней стенки левого желудочка на ЭКГ обнаружено следующее нарушение проводимости: 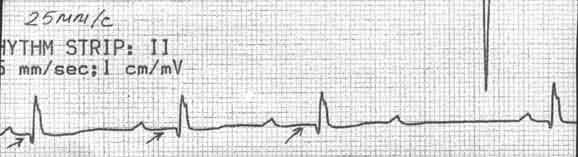 О какой блокаде можно думать у пациента? Каков ее патогенез? ПАТОФИЗИОЛОГИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ: АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ 1. Пациент К., 50 лет, проходит профилактический медицинский осмотр. Жалоб не предъявляет. При осмотре: АД 160/100 мм рт. ст., пульс 72 удара в минуту, ритмичный. Верхушечный толчок усилен. Исследование сосудов глазного дна выявило сужение артериол и извитость сосудистого рисунка. При рентгенографии органов грудной клетки патологии не выявлено. ЭКГ: ритм синусовый, 76 в минуту; признаки гипертрофии миокарда левого желудочка. При эхокардиографическом исследовании выявлены гипертрофия миокарда левого желудочка с признаками его диастолической дисфункции; фракция выброса составляет 52%. В общих анализах крови и мочи изменений не выявлено. Содержание электролитов, мочевой кислоты и креатинина в крови в пределах нормальных величин; содержание холестерина и ЛПНП в крови на верхней границе нормы. О чем свидетельствуют изменения, выявленные у пациента К.? Охарактеризуйте механизмы гипертрофии миокарда левого желудочка при артериальной гипертензии. Каково значение этого явления? Есть ли у пациента проявления сердечной недостаточности? Ответ обоснуйте. Обоснуйте подходы к назначению антигипертензивных средств у пациента. 2. Пациент С., 38 лет, находится на диспансерном учете у участкового терапевта в связи с артериальной гипертензией (АГ 2, риск 3). Из анамнеза известно, что с 9-летнего возраста он имеет избыточную массу тела, а с 12-летнего возраста у пациента периодически стало повышаться артериальное давление до 130-150/90-100мм.рт.ст. С 14-летнего возраста пациент начал курить (в настоящее время выкуривает в среднем 10 сигарет в день), алкоголь употребляет умеренно. Рост пациента 178 см, вес – 120 кг. Окружность талии – 116 см, окружность бедра – 42 см, окружность шеи – 45 см. Два года назад у пациента диагностировали сахарный диабет II типа (среднетяжелое течение) и синдром обструктивного апноэ во время сна. Пациенту рекомендовано: - отказ от курения - ограничение потребления поваренной соли до 5-6г/сут - физическая активность умеренной интенсивности (ходьба в средне-быстром темпе по 30 минут в день не менее 5 раз в неделю) - гипокалорийная диета - агонист РРАR- рецепторов розиглитазон - медикаментозная антигипертензивная терапия (-блокаторы и ингибиторы АПФ), а также статины. Учитывая низкую приверженность пациента к лечению, попытайтесь объяснить ему причины, механизмы развития и клинические следствия метаболического синдрома, а также обоснуйте целесообразность строгого выполнения мероприятий по изменению образа жизни. Охарактеризуйте механизмы развития и клинические следствия синдрома обструктивного апноэ во время сна у пациента. 3. Пациентка Ж., 31 год, в течение последних 3 месяцев жалуется на внезапные подъемы АД до 210/110 - 240/130 мм рт. ст. без видимой причины, сопровождающиеся дрожью в конечностях, сильными головными болями, покраснением лица, подъемом температуры до 37,5 оС на фоне повышения АД. С целью уточнения диагноза была госпитализирована. При поступлении в стационар состояние удовлетворительное. АД - 130/80 мм рт. ст. Объективный статус без особенностей. После глубокой пальпации живота пациентка внезапно почувствовала головную боль, дрожь в теле. АД повысилось до 205/115 мм рт. ст. В общем анализе крови, взятом на фоне приступа: эритроциты - 4,31012 /л, гемоглобин - 125 г/л, лейкоциты - 9,2109/л, СОЭ - 8 мм/час. Глюкоза крови - 6,7 ммоль/л. С лечебно-диагностической целью сделана инъекция фентоламина. Через 5 минут АД снизилось до 160/80 мм рт. ст., а еще через 30 минут возвратилось к исходному уровню. В ходе дальнейшего обследования при ультразвуковом исследовании выявлено увеличение правого надпочечника. Что явилось причиной артериальной гипертензии у пациентки, и каковы механизмы повышения АД? 4. Пациентка В., 43 лет, страдает латентной формой хронического гломерулонефрита в течение 15 лет. В последние 6 лет на фоне стабильного АД (125/80 мм рт. ст.) периодически оно стало повышаться до 185/120 мм рт. ст. Постоянно гипотензивные препараты не принимала. На фоне возникновения гипертонического криза (АД - 195/125 мм рт. ст.) бригадой скорой помощи введены гипотензивные препараты. Через 15 мин АД снизилось до 140/95 мм рт. ст., однако состояние больной не улучшилось - появились слабость, головокружение, тошнота, онемение конечностей. Какова причина повышения АД у пациентки? Могут ли быть (и, если да, то какие) отрицательные последствия быстрого и значительного снижения повышенного АД? 5. У интенсивно курящего пациента, страдающего хроническим обструктивным бронхитом в течение 25 лет, на фоне дыхательной недостаточности II степени в крови выявлено увеличение содержания эритроцитов до 7,21012/л. Периодически отмечается повышение АД до 150-160/100-110 мм рт. ст. Каковы наиболее вероятные причины и механизмы повышения АД у пациента? 6. Пациентка Н., 47 лет, в течение 13 лет страдает ревматоидным артритом с поражением суставов кистей, плечевых и коленных суставов, последние 7 лет принимает преднизолон (20 мг/сутки) и нестероидные противовоспалительные препараты в высоких дозах. На протяжении 3 лет отмечается стойкое повышение АД до 160-170/100-115 мм рт. ст. Назовите наиболее вероятные причины и механизмы повышения артериального давления у пациентки. 7. С целью выяснения причин артериальной гипертензии в стационар поступила пациентка Е. 13 лет. Она предъявляет жалобы на периодические головные боли, мышечную слабость, мелькание «мушек» перед глазами. Общее состояние удовлетворительное. Выявлен рост терминальных волос над верхней губой, а также излишняя жирность кожи лица. АД 150/100 мм рт. ст. При обследовании выявлены: полиурия, гипокалиемия, гипернатриемия, а также повышенное содержание дезоксикортикостерона и тестостерона в крови при незначительном снижении содержания эстрадиола. Какова наиболее вероятная причина и патогенез повышения АД у пациентки? Какие дополнительные исследования необходимо провести для подтверждения диагноза? 8. Пациент И., 23 лет, обратился к участковому терапевту с жалобами на периодические распирающие головные боли, головокружения, повышенную утомляемость. Из анамнеза известно, что И. является единственным ребенком в семье; родился преждевременно в сроке 32 недель с массой тела 2 кг на фоне выраженного токсикоза 2-й половины беременности у матери. Отец и мать пациента сердечно-сосудистой патологией не страдают, однако бабушка и дедушка пациента по линии отца умерли от геморрагического инсульта на фоне артериальной гипертензии. Пациент работает программистом; длительность работы за компьютером составляет от 8 до 11 часов в сутки. Пациент не курит; алкоголь не употребляет, однако предпочитает соленую пищу. Рост пациента – 178 см; вес – 93 кг. АД пациента на момент осмотра – 145/90 мм рт. ст. Охарактеризуйте причины и условия, способствующие повышению АД у пациента. Обоснуйте патогенетические принципы коррекции артериальной гипертензии у пациента. Какие рекомендации вы могли бы ему дать? 9. Пациентка Д., 54 лет, находится на лечении в нефрологическом отделении стационара в связи с развитием у нее интермиттирующей хронической почечной недостаточности. Известно, что пациентка с 29 лет страдает артериальной гипертензией; АД у нее периодически повышалось до 190/110 мм рт. ст. Гипотензивные препараты пациентка принимала не регулярно, т.к. с 30 лет она страдала хроническим холециститом и избегала приема каких-либо лекарственных препаратов, опасаясь лекарственного повреждения печени. В течение последних 3-х лет пациентку стали беспокоить периодически возникающие отеки лица; ухудшение зрения, головокружения, выраженная слабость, снижение аппетита и периодически возникающий кожный зуд. После тщательного обследования у нее выявлены гипертоническая нефропатия и гипертоническая ретинопатия. Охарактеризуйте механизмы развития осложнений артериальной гипертензии у пациентки Д. 10. Пациентка А., 49 лет, обратилась к терапевту с жалобами на бессонницу, приступообразно возникающую слабость, быструю утомляемость, повышенную раздражительность, периодически возникающее чувство жара, повышенную потливость, гиперемию лица и верхней половины туловища, а также перебои в работе сердца, головные боли, боли в спине и повышение артериального давления до 150/100 мм рт. ст. Больной себя считает в течение 6 месяцев, после того, как менструации стали нерегулярными и более редкими. В течение последних двух месяцев менструации отсутствовали. Из перенесенных заболеваний отмечает тромбофлебит поверхностных вен левой голени; простудные заболевания; в течение 10 лет страдает хроническим калькулезным холециститом. Что явилось наиболее вероятной причиной указанных жалоб? Назовите вероятные механизмы нарушений функций сердечно-сосудистой системы у данной пациентки. Предложите принципы патогенетической терапии указанных расстройств. Целесообразно ли назначение данной пациентке заместительной гормональной терапии после ее обследования? Аргументируйте ответ. |
