Организационные принципы помощи больным аллергическими заболеваниями и иммунодефицитами
 Скачать 485.22 Kb. Скачать 485.22 Kb.
|
|
ПРОВОКАЦИОННЫЕ ТЕСТЫ Назальный провокационный тест применяют для диагностики аллергического ринита. Кромогликат натрия и пероральные блокаторы Н1-гистаминовых рецепторов необходимо отменить за 48 часов до пробы, а интраназальные глюкокортикостероиды – за 3–6 дней. Сосудосуживающие средства оказывают влияние на поток воздуха через нос, но не влияют на возникновение каких-либо изменений, таких как выделение медиаторов клеточной инфильтрации в ответ на провокацию. Специфическая иммунотерапия снижает чувствительность носа к аллергену. Вирусные инфекции вызывают выделение гистамина и провоспалительных медиаторов, таких как цистеиниловые лейкотриены и цитокины, в назальный секрет. Соответственно, провокационные пробы следует проводить по крайней мере через 2–4 недели после любой аллергической реакции или инфекции. Готовят 10-кратные разведения тестируемого аллергена (исходная концентрация 10 000 PNU /мл): 1 : 1000, 1 : 100, 1 : 10, 1 : 1 – для пыльцевых аллергенов и 1 : 100, 1 : 10, 1 : 1 – для бытовых и эпидермальных аллергенов. Проводят риноскопию, при возможности – риноманометрию. В одну половину носа закапывают 2–3 капли тест-контрольной жидкости. При отсутствии реакции через 20 минут в другую половину носа закапывают возрастающие концентрации раствора аллергена. Оценка пробы осуществляется через 20 минут после введения аллергена. Тест считается положительным, если после экспозиции аллергена у пациента появляется ринорея, чиханье, зуд в носу, заложенность носа, а также снижение показателей ринопневмометрии. При положительном результате полость носа промывают физиологическим раствором и закапывают сосудосуживающие капли. Для определения порога чувствительности слизистой оболочки носа проводят провокационный назальный тест как с 10-кратными, так и с 2-кратными разведениями. Конъюнктивальный провокационный тест применяют для диагностики аллергического конъюнктивита. Отменяют системные антигистаминные препараты, а также топические формы кромогликата натрия и антигистаминных препаратов. Готовят 2-кратные разведения тестируемого аллергена (исходная концентрация 10 000 PNU/мл): 1 : 2048, 1 : 1024, 1 : 512, 1 : 256, 1 : 128, 1 : 64, 1 : 32, 1 : 16, 1 : 8, 1 : 4, 1 : 2. В нижний конъюнктивальный мешок одного глаза закапывают 1–2 капли тест-контрольной жидкости. При отсутствии изменений конъюнктивы через 15–20 минут в другой глаз закапывают разведенный аллерген 1 : 2048. Реакцию оценивают через 20 минут после введения аллергена. Если состояние конъюнктивы остается прежним, закапывают разведенный аллерген 1 : 1024 и т. д. Тест считается положительным при появлении зуда век, слезотечения, гиперемии конъюнктивы. При положительном результате глаз промывают физиологическим раствором, при выраженной реакции закапывают 1–2 капли 0,1 % раствора адреналина. Подъязычный провокационный тест используют для диагностики лекарственной аллергии. Тест проводится в полной реанимационной готовности. Предварительно осматривают ротовую полость, измеряют артериальное давление, пульс и с манжеткой на руке проводят тест. Аллерген наносится на слизистую оболочку подъязычной области – 1/8 – 1/4 таблетки или 2–3 капли раствора. Продолжительность экспозиции составляет 5–10 минут. При положительной пробе (появление отека слизистой, гиперемии, зуда, крапивницы и т. д.) остаток препарата извлекается и рот прополаскивается физиологическим раствором. Таблица 9 Провокационные тесты для выявления физической крапивницы
Подъязычный провокационный тест проводится крайне редко из-за низкой специфичности. Для диагностики лекарственной аллергии применяется тест торможения естественной эмиграции лейкоцитов in vivo (ТТЕЭЛ). Провокационные тесты для выявления физической крапивницы представлены в таблице 9. Ингаляционные провокационные тестыобычно применяют для выявления бронхиальной астмы (БА). Наличие бронхиальной гиперреактивности (БГР) – один из важных критериев БА. Бронхиальная гипервосприимчивость – комплексное физиологическое нарушение, определяемое гетерогенностью механизмов при БА. Выявлена связь воспаления в дыхательных путях с тяжестью этого заболевания. Основной причиной гипервосприимчивости при БА чаще всего являются воспалительные изменения в гладкой мускулатуре. Для выявления БГР используется бронхоконстриктивный (или бронхопровокационный) тест (БПТ). В качестве бронхоконстриктивного агента при проведении тестов могут выступать фармакологические препараты (метахолин и гистамин), физические факторы (нагрузка, ингаляция холодного сухого воздуха) или сенсибилизирующие агенты (аллергены, профессиональные вредности). Выбор бронхоконстриктивного теста определяется конкретной целью исследования. В настоящее время бронхоконстриктивные тесты широко применяются в клинической практике. Разработаны международные рекомендации по проведению этих тестов. Лучше всего стандартизированы и наиболее безопасны фармакологическая провокация с метахолином и нагрузочные пробы. БГР, характерная для бронхиальной астмы, хотя и определяется как неспецифическая, тем не менее вызывающие ее факторы носят вполне конкретный специфический характер. Они условно могут быть разделены на три основные группы: агенты, вызывающие бронхоспазм путем прямого воздействия на гладкую мускулатуру бронхов (например, метахолин и гистамин); факторы, вызывающие непрямое воздействие за счет высвобождения фармакологически активных веществ из секретирующих клеток, например тучных (физические гипер- и гипоосмолярные стимулы); факторы, обладающие прямым и непрямым механизмами действия. БПТ для определения неспецифической БГР наиболее часто проводится с метахолином или гистамином. Метахолин является синтетическим дериватом ацетилхолина. Метахолин разрушается холинэстеразой более медленно, поэтому вызываемый им бронхоспазм имеет большую продолжительность, что значительно упрощает его измерение. Эффекты метахолина могут быть купированы или уменьшены антихолинергическими веществами. Гистамин используется менее часто, чем метахолин, поскольку вызывает больше системных побочных эффектов (гиперемия кожи, сухость во рту, головная боль). Измерение бронхиальной гиперреактивности при проведении БПТ целесообразно по нескольким причинам: БГР количественно ассоциируется с наличием БА и ее тяжестью; обнаружение БГР при отсутствии симптомов БА может помочь в предотвращении ее развития в будущем; степень БГР у больных БА может иметь прогностическое значение. Показания к проведению бронхопровокационных тестов. Большинство практических врачей основывает диагноз БА на симптомах или на эмпирическом ответе на применяемую терапию. Однако такой подход не гарантирует объективного подтверждения диагноза и приводит к недооценке важности применения БПТ. БПТ показаны в следующих клинических ситуациях: подтверждение диагноза БА, когда симптомы БА сопровождаются нормальными показателями спирометрии и отрицательным ответом на бронходилататор (что наблюдается при легкой БА); подтверждение диагноза БА у пациентов с положительной пробой на бронхолитик; атипичные симптомы бронхоспазма, которые обычно не связывают с БА (например, при ночном апноэ); хронический кашель при отсутствии классической клинической картины; экспертиза у лиц различных специальностей (водолазы, военнослужащие), у которых возможный бронхоспазм может представлять угрозу для жизни; установление связи БА с профессиональными вредностями и определение триггерных факторов; определение относительного риска развития БА; количественное определение БГР у пациентов с установленным диагнозом БА; оценка ответа на базисную противовоспалительную терапию. Противопоказания и осложнения БПТ. При проведении БПТ во главу угла должны быть поставлены безопасность и надежность теста. Поэтому точную дозу или концентрацию провокационного агента необходимо знать не только для соблюдения методической точности, но и во избежание передозировки, способной вызвать тяжелый бронхоспазм. БПТ должен выполняться под контролем врача, прошедшего специальную подготовку по проведению функциональных легочных тестов и имеющего опыт проведения БПТ. Все противопоказания к проведению БПТ можно разделить на абсолютные и относительные. Абсолютные противопоказания: ОФВ1 < 60 % от должного или менее 1 л; тяжелый приступ стенокардии или инфаркта миокарда в течение последних 3 месяцев; аневризма аорты или церебральных сосудов; неконтролируемая артериальная гипертензия: систолическое артериальное давление (АД) > 200 мм рт. ст. и/или диастолическое АД > 110 мм рт. ст. Относительные противопоказания: ОФВ1< 70 % или < 1,5 л; невозможность выполнить спирометрические тесты с должным качеством; выраженный бронхоконстриктивный ответ на ингаляцию растворителя (например, снижение ОФВ1>10 % от исходного уровня при ингаляции физиологического раствора); инфекция респираторного тракта в последние 2–6 недель; текущее использование ингибиторов холинэстеразы (например, при миастении); беременность (влияние метахолина на плод не изучено); кормление грудью; эпилепсия. При проведении БПТ необходимо учитывать возможное влияние на его результаты используемой противовоспалительной терапии. Время, за которое следует отменить препараты перед выполнением БПТ, зависит от длительности их действия: ингаляционные β2-агонисты короткого действия – 6–8 часов; ингаляционные β2-агонисты длительного действия – 48 часов; ипратропия бромид – 24 часа; тиотропия бромид – до 1 недели; теофиллины – 12–48 часов; антилейкотриеновые препараты – 24 часа. Глюкокортикостероиды (ингаляционные и пероральные) также могут снижать БГР. Длительность этого эффекта неизвестна, но может быть достаточно большой. Ряд пищевых продуктов (кофе, чай, кока-кола, шоколад и другие содержащие кофеин продукты) могут снижать бронхиальную реактивность и должны быть отменены в день проведения БПТ. Влияние курения на бронхиальную гипереактивность не доказано. Возможно, существует краткосрочный острый эффект, поэтому пациента, как правило, просят воздержаться от курения в течение нескольких часов до тестирования. Методика проведения БПТ с метахолином. Для БПТ метахолин в порошкообразном виде растворяют в стерильном 0,9 % растворе хлорида натрия. Для ингаляции используют растворы метахолина в удваивающихся концентрациях: физиологический раствор, раствор метахолина 0,03; 0,06; 0,125; 0,25; 0,5; 1,0; 2,0; 4,0; 8,0 и 16,0 мг/мл. Высокие концентрации раствора метахолина (более 1,25 мг/мл) достаточно стабильны по крайней мере в течение 4 месяцев при температуре 4 оС. Наиболее распространен метод ингаляции провокационного агента при БПТ в виде ингаляции аэрозоля в течение 2 минут. Первый ингалируемый аэрозоль – физиологический раствор (0,9 % NaCl). При снижении ОФВ1 на 10 % и более от исходного уровня при ингаляции физиологического раствора тест прекращается и ингаляции метахолина не проводятся. Если после ингаляции физиологического раствора происходит снижение ОФВ1 <10 % от исходного уровня, то пациент через каждые 5 минут ингалирует удвоенные концентрации метахолина, начиная с 0,03 и до 16 мг/мл. Измерение функции внешнего дыхания (ФВД) проводится через 30–90 секунд после ингаляции каждой дозы бронхоконстриктивного агента. Для оценки результатов БПТ используют кривые доза-ответ, отражающие зависимость показателей функции внешнего дыхания от дозы или концентрации провокационного вещества. В настоящее время принято проводить оценку БПТ по динамике ОФВ1 на 20 % и более от исходного уровня (за исходное значение принимается показатель, измеренный после ингаляции физиологического раствора). Процент изменения ОФВ1 (ΔОФВ1) высчитывается по формуле: 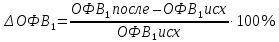 Есть несколько способов выражения результатов метахолинового теста. Провокационная доза метахолина может быть выражена в некумулятивных (мг/мл) единицах. Для определения степени гиперчувствительности используется провокационная концентрация метахолина, которая вызывает снижение ОФВ1 на 20 % (ПК20 ОФВ1):
В случае положительного ответа на провокацию (снижение ОФВ1 от исходного уровня > 20 %) необходимо назначать бронходилататор с повторным проведением спирометрии, чтобы убедиться, что показатели ФВД вернулись к исходному уровню (или по крайней мере составляют 90 % от исходного). Осложнения метахолинового теста включают: выраженную бронхоконстрикцию, гиперинфляцию, кашель; осложнения, связанные с форсированным дыхательным маневром (легкое головокружение, боль или чувство стеснения в груди); возможны симптомы индивидуальной непереносимости метахолина. Интерпретация результатов Для большинства больных БА характерно снижение ОФВ1 на > 20 % при ингаляции метахолина в дозе < 8 мг/мл. Чувствительность положительного результата метахолинового теста для подтверждения диагноза БА составляет 85 %, однако положительные результаты могут встречаться у больных с аллергическим ринитом, фиброзирующим альвеолитом, ХОБЛ, саркоидозом, бронхоэктазами, застойной сердечной недостаточностью. Трудности при интерпретации результатов БПТ возникают в случаях положительного теста у пациентов без симптомов БА и, наоборот, у пациентов с отрицательным тестом при наличии клинических симптомов БА. Эпидемические исследования показали, что в популяции примерно 1–7 % людей имеют БГР при отсутствии каких-либо симптомов. Этих пациентов можно рассматривать как здоровых лиц, имеющих пограничные показатели, или же как астматиков, у которых клинических симптомов БА в период проведения БПТ нет («лабораторная астма»), но в дальнейшем они могут появиться. Здоровые люди могут демонстрировать преходящую БГР в течение нескольких месяцев после респираторной вирусной инфекции. Этот феномен называется поствирусной бронхиальной гиперреактивностью. Тест с физической нагрузкой. Для многих больных бронхиальной астмой физическая нагрузка является фактором, провоцирующим обострение болезни. При физической нагрузке повышение минутной вентиляции легких приводит к высыханию слизистой дыхательных путей, способствует повышению осмолярности слизистой, что в свою очередь стимулирует дегрануляцию тучных клеток и развитие бронхоспастического рефлюкса. В норме у здоровых лиц повышение дыхательного объема во время физической нагрузки вместе с повышением симпатического тонуса будет вызывать бронходилатацию и предотвращать развитие бронхоспазма после нагрузки. В том случае, когда бронхоконстрикторные механизмы превалируют, развивается бронхоспазм. Чувствительность теста с физической нагрузкой ниже, чем провокационных фармакологических тестов, однако большинство исследователей считает, что специфичность его для БА выше (особенно у детей). Противопоказания к проведению теста с физической нагрузкой такие же, как и для выполнения теста с метахолином. Для проведения теста пациента нужна удобная одежда и спортивная обувь. Ограничивается прием препаратов (ограничения такие же, как и для проведения теста с метахолином). Нагрузка дается с помощью велоэргометра или беговой дорожки (тредмил) в течение 6–8 минут, детям младше 12 лет – 6 минут. Исследование выполняется в помещении, где поддерживается температура 20–25 оС и относительная влажность воздуха ниже 50 % (менее 10 мг воды на 1 литр). Начальным этапом в проведении провокационного теста является измерение ЧСС, АД, ОФВ1 > 75 % от должного ОФВ1, аускультация легких. Затем переходят к проведению физической нагрузки. Выбирают интенсивность работы пациента так, чтобы достигнуть 40–60 % от должной максимальной вентиляции легких в течение последних 4 минут нагрузки. Чтобы выбрать мощность работы для бега на тредмиле, необходимо знать вес пациента. Чаще всего ходьба на тредмиле 3,5 км/ч, 15 % наклон или потребление кислорода 35 мл/мин/кг и более являются достаточными для большинства пациентов, чтобы достигнуть необходимого уровня вентиляции легких и частоты сердечных сокращений на 2-й минуте – 80 % от max и 90 % от max на 6-й минуте (рассчитывается: как 220 минус возраст в годах). Измерение ОФВ1 проводится через 1, 5, 10, 15, 20, 30 минут после нагрузки. Тест считается положительным при снижении ОФВ1 на 15 % и более от исходного. Бронхопровокационный тест с аллергенами. Проводится подготовленным врачом аллергологом-иммунологом в случае медицинских экспертиз, при наличии специальных показаний. Показания: наличие указаний на атопическую БА в анамнезе; стойкая ремиссия БА; нормальные показатели ФВД; отрицательные тесты на обратимость бронхиальной обструкции с β2-агонистом; отрицательный БПТ с метахолином (гистамином); отрицательный БПТ с физической нагрузкой; положительная кожная проба с аллергеном, предполагаемым для БПТ, и/или специфических IgЕ- антител (не менее 2-го класса). Противопоказания – такие же, как для бронхопровокационных фармакологических тестов. БПТ с аллергенами проводятся только в стационаре. Для БПТ применяются только стандартизированные аллергены, причем тестируется не более одного аллергена в сутки. Используется метод непрерывного дыхания в течение 2 минут. При проведении стандартных ингаляционных тестов с аллергенами следует отметить, что ранняя астматическая реакция – это эпизод бронхоконстрикции, который достигает своего максимума через 15–30 минут после ингаляции и разрешается через 2 часа. Поздняя астматическая реакция занимает временной промежуток от 3 до 8 часов и более и составляет до 50 % случаев положительных результатов тестов. |
