Гак вопросы. ГАК. Вопросы к педиатрии. По дисциплине Педиатрия. Физиология новорожденного ребёнка. Значение адаптации и ''пограничных состояний неонатального периода
 Скачать 4.17 Mb. Скачать 4.17 Mb.
|
Часть овощных консервов изготавливают без соли, а часть – с добавлением небольшого количества соли. Для здоровья детей, конечно, предпочтительнее консервы без соли, так как, привычка есть соленые продукты с детства, может быть причиной многих заболеваний. У малышей первых месяцев жизни еще не сформировался вкус, поэтому они легко привыкают к несоленой пище.экссудативно-катаральный (ЭКД), лимфатико-гипопластический (ЛГД), нервно-артритический (НАД). гетерохронность в созревании форменных элементов крови, ферментов и функций печени, почек, ЖКТ и других органов; замедление и нарушение иммунного ответа; гипо- и дискортицизм, вызывающие расстройства эндокринной регуляции обменных и иммунологических процессов.
Экссудативно-катаральный диатез -это особенность организма у детей, проявляющаяся появлением сыпи (в основном на щеках) при употреблении в пищу большого количества некоторых продуктов (молока, яиц, цитрусовых, клубники и др.), пребывании на холоде. Встречается чаще всего у детей первых двух лет жизни у 40-60%. Факторы, способствующие развитию диатеза Пищевые: коровье молоко; куриные яйца; цитрусовые; земляника, клубника; рыба; манная каша. Все эти продукты вызывают диатез в основном при употреблении их в большом количестве. Употребление этих продуктов в небольшом количестве реакции не вызывает частые ОРВИ; кишечные инфекции; дисбактериоз; под воздействием метеотропных факторов, неблагоприятной экологической обстановки, дефицита витаминов, применение большого количества антибиотиков для лечения заболеваний. Этиология - аллергия. - сниженная барьерная функция кишечника (недостаток пищеварительных ферментов расщепляющих белок) - повышенной проницаемости стенки кишечника; - меньшей активности синтеза IgA - приводят к неполному расщеплению белков пищи и всасыванию их через повышенно проницаемую стенку кишечника в крови гиперпродукцию IgE, активацию иммунной системы, патохимическую и патофизиологическую фазы (минуя иммунологическую) аллергической реакции немедленного типа, -высвобождением биологически активных веществ (гистамина, лейкотриенов, кининов, серотонина и т.д.). Избыток гистамина – либераторный вариант; Недостаток инактивации его – гистаминазный вариант. - Низкая стабильность митохондриальных и лизосомальных мембран – повышение в крови протеолитических ферментов. -снижена активность гистаминазы и карбоксипептидазы, ацетилхолинэстеразы, моноаминооксидазы). Симптомы экссудативно-катарального диатеза ( тип пастозный, эретический) пастозный тип - гидрофильность тканей, склонность к избыточной массе тела. Кожа и слизистые оболочки у таких детей бледные, элементы сыпи на коже сочные, на их основе может развиться мокнущая экзема. эретический тип - высыпания на коже преимущественно сухие, зудящие, в связи с чем дети беспокойные, плохо спят, прибавка массы тела у них снижена. При любой форме диатеза вблизи пораженных участков кожи и слизистых часто отмечается набухание лимфатических узлов. ранний перевод ребенка на искусственное вскармливание; дисбактериоз у матери во время беременности; заболевания желудочно-кишечного тракта во время беременности; употребление лекарств матерью во время беременности; употребление во время беременности и грудного вскармливания матерью некоторых продуктов в большом количестве: яиц, клубники, земляники, лимонов, бананов, шоколада, рыбы; часто у родителей ребенка с диатезом в детстве также отмечались симптомы диатеза. Лимфатико-гипопластический диатез - основная роль затяжные токсико-инфекционные заболевания состояние, характеризующееся диффузной гиперплазией лимфоидной ткани, увеличением вилочковой железы (тимуса), гипоплазией ряда внутренних органов, таких как сердце, аорта, почки, кора надпочечников, щитовидной и паращитовидной желез, развитием эндокринных дисфункций вследствие чего резко изменяется реактивность ребенка, снижается иммунитет, адаптация его к условиям внешней среды. частота лимфатико-гипопластической аномалии встречается у 10-12% детей. Данный диатез является нередкой причиной синдрома внезапной смерти детей первого года жизни и развития статуса тимико-лимфатикуса, особенно при применении наркоза у более старших детей, в том числе при операциях.
Синдромы ЛГД : эндокринопатический синдром ( гипоплазия внутренних и наружных половых органов – это и гипоплазия влагалища, матки, фимоз, крипторхизм); дизонтогенетический синдром (пороки мочевыделительной системы, также может развиться порок сердца); симпатоадреналовая и глюкокортикоидная недостаточность ( мраморность кожных покровов, артериальная гипотония, гипергидроз, коллаптоидное состояние); лимфопролиферативный (синдром тимомегалия. Отсутствует инфекция, при этом у больного увеличенные периферические лимфоузлы, гипертрофия миндалин, лимфатических тканей задней стенки глотки, увеличиваются грибовидные сосочки языка, вегетация аденоидов).  С целью заместительной терапии назначаются препараты вилочковой железы: Т-активин, тималин, тимоген Для повышения активности адренокортикотропной функции гипофиза назначается этимизол. В комплекс лечения входит витаминотерапия. 19. Аномалии конституции. Нейро-артритический диатез. Этиология, клинические проявления. Принципы лечения и профилактики. Особенности питания детей с данным видом диатеза. Лечение ацетонемического криза НАД наблюдается реже, чем другие диатезы (у 2-3% детей), проявляется выраженными нарушениями обмена веществ (чаще - генетически обусловленными) и связанной с ними повышенной возбудимостью ЦНС. Этиология и патогенез. В основе НАД - изменение активности ферментов печени, извращение белкового обмена (нарушается механизм повторного использования пуринов), усиление образования мочевой кислоты. Параллельно страдают жировой и углеводный обмен, что приводит к нарушению усвоения углеводов и появлению склонности к ацидозу Мочевая кислота и ее соли, ацидоз повышают возбудимость ЦНС. В семьях пробандов с одинаковой частотой (18-22%) встречаются неврастения, подагра, моче- и желчнокаменная болезни. Но появлению НАД могут предшествовать и воздействия окружающей среды: перегрузка рациона беременной женщины и ребенка раннего возраста белковыми, в первую очередь, мясными пищевыми продуктами. Проявления диатеза этого вида возможны иногда в первые дни и месяцы жизни, но обычно они не диагностируются из-за неспецифичности; развернутая клиническая картина формируется к 7-14 годам. Высокий уровень возбудимости; Нарушение обмена пуринов------- повышение их в крови; Низкая ацетилирующая способность печени; Наследственная ферментопатия – Г-6-Ф и др. Мочевая кислота и, соответственно, ацидоз раздражают ЦНС, обусловливая чрезмерную возбудимость ребенка. Мочевая кислота плохо растворима в воде, удаляется главным образом с мочой и небольшое количество через кишечник. в норме содержание мочевой кислоты в сыворотке крови 0.03-0.07 г сутки. Гиперурикемия – повышение концентрации мочевой кислоты в сыворотке крови. (выше 268 мкмоль/л) Клиническая картина весьма разнообразна и зависит от возраста больных. Можно выделить несколько синдромов. Кожный синдром (чаще встречается у детей старшего возраста) проявляется отеком Квинке, крапивницей, пруриго, нейродермитом, сухой и себорейной экземой; у части детей — склонностью к ОРВИ, бронхоспазму, астматическому бронхиту. Неврастенический синдром - наиболее частый (84% случаев); преобладают процессы возбуждения: дети крикливы, пугливы, мало и плохо спят, отмечается более раннее психическое и эмоциональное развитие -дети быстро начинают говорить, любознательны, рано начинают читать, однако раннее развитие сопровождается эмоциональной лабильностью, нарушениями сна, ночными страхами, вегетодистоническими расстройствами, упорной анорексией. Возможны привычные рвоты, логоневроз, тикоподобный и хореический гиперкинезы, аэрофагия, энурез. Синдром обменных нарушений проявляется суставными болями (преходящими, часто ночными), периодически возникающими дизуричес-кими расстройствами, смешанной салурией. Ураты во внутрисуставной жидкости могут кристаллизоваться. Поэтому иногда ребенок жалуется на ночные переходящие боли в суставах. Нередко у малыша в моче появляются соли (ураты, оксалаты, фосфаты) и эритроциты (за счет повреждения слизистой кристаллами соли). Поэтому ребенок может предъявлять жалобы на боли и жжение во время мочеиспускания, которые не связанны с переохлаждением или инфекцией. Кроме того, при этом синдроме за счет резкого повышения в крови и тканях кетоновых тел иногда развивается ацетонемический криз. Его причинами могут стать погрешности в диете (злоупотребление мясными и жирными продуктами), любое заболевание или стресс, а также повышенная физическая нагрузка. Особо нужно отметить возможность появления в возрасте от 2 до 10 лет периодической ацетонеми-ческой рвоты. Рвота возникает внезапно после пищевых погрешностей, стрессовых ситуаций, физической нагрузки, или после короткого (до су-^к) периода предвестников (недомогание, головная боль, отказ от еды, пор, слабоахоличный стул, запах ацетона изо рта) и быстро принимает [рактер неукротимой. Часто она сопровождается обезвоживанием, ин-жсикацией, гипертермией, возможны симптомы менингизма и судо-)ги. В крови отмечаются кетоацидоз, гипогликемия, гипохлоремия, ги-энатриемия, в моче в момент приступа — ацетон, после приступа — уро-^линурия. Длительность приступа от нескольких часов до 1—2 дней, гдко - до недели. Приступ прекращается так же внезапно, как и начи-ался, ребенок быстра выздоравливает. Спастический синдром проявляется бронхоспазмом, мигренеподоб-ыми головными болями, почечными, печеночными, кишечными коли-ами, склонностью к запорам, гипертензии и кардиалгии. Кожный синдром. Развивается нечасто и в основном у детей старшего возраста. Он характеризуется развитием крапивницы, отёка Квинке, экземы, нейродермита. Примите к сведению! Не всегда имеется четкая граница между этими синдромами. Поэтому, к примеру, у одного и того же ребенка могут наблюдаться признаки двух синдромов, но с преобладанием симптомов одного из них. Симптомы ацетонемического криза: Внезапно или после кратковременного недомогания (головные боли, тошнота, запор, слегка серовато-белый цвет стула) появляется повторная неукротимая рвота и выраженный запах ацетона изо рта; боли в животе, повышается температура тела, быстро потеря в весе; отказ от еды и питья; симптом обезвоживания: сильная жажда и сухость во рту, сниженная эластичность кожи (если ее сильно сдавить, она медленно возвращается в нормальное положение), отсутствие слез; иногда нарушается сознание и развиваются судороги; Приступ продолжается от нескольких часов до одного-двух дней (иногда до пяти) и в большинстве случаев прекращается так же внезапно, как и начался. Обычно после приступа ребенок быстро идет на поправку. Лечение. В основе лечения — рациональная диетотерапия: исключается мясные и рыбные бульоны, а также овощи, содержащие пуриновые снования и щавелевую кислоту (щавель, шпинат, редька, цветная капу-га, помидоры). При ацетонемической рвоте показана голодная диета ю 12 ч), питье охлажденных солевых растворов и глюкозы малыми пор-иями. В тяжелых случаях солевые растворы и глюкозу вводят внутри-енно капелыю, затем дают легкоусвояемые углеводы (картофельное пюре, бананы). Профилактика. Необходимы тщательный сбор генеалогического анамнеза, более раннее выявление нарушений пуринового обмена, правильное воспитание детей. Прогноз. Возможно раннее развитие атеросклероза, гипертонической Юлезни, обменных артритов, диабета, моче- и желчнокаменной болез-[ей, атопической бронхиальной астмы, мигреней. 20. Атопический дерматит. Диф. диагностика с кожным синдромом. Этиология, клинические проявления. Принципы лечения к профилактики. Диетотерапия. Аллергический (атопический) диатез характеризуется наследственными особенностями иммунной реактивности организма, способствующими возникновению и развитию сенсибилизации, аллергических реакций и заболеваний. Основными маркерами атопического диатеза являются: отягощенность семейного анамнеза по аллергическим заболеваниям, наличие в анамнезе жизни экссудативно-катарального диатеза, стойкая эозинофилия, увеличение количества иммуноглобулинов Е в сыворотке крови. Атопический дерматит– хроническое аллергическое заболевание кожи у лиц с генети¬ческой предрасположенностью к атопии, имеет рецидивирующее течение, характеризуется экссудативными и/или лихеноидными высыпаниями на коже, повышением IgЕ и гиперчувствительности к специфическим и неспецифическим раздражениям. Дебют у 60-70% - на 1 году жизни. Классификация: Стадии – начальная; выраженных изменений (обострения) – острая и хроническая фазы; ремиссии – неполная (подострый период), полная; клиническое выздоровление. Клинические формы в зависимости от возраста – младенческая, детская, подростковая. Распространенность – ограниченный, распространенный, диффузный. Тяжесть болезни – легкое, средне-тяжелое, тяжелое. Клинико-этиологические варианты – с преобладанием пищевой, клещевой, грибковой, пыльцевой аллергией. Клиника: Начальная стадия – преходящая эритема, отечность кожи лица, ягодиц, сопровождающиеся шелушением, «молочный струп» - ограниченное покраснение кожи лица и появление на ней желтых корочек, гнейс – себоррейные чешуйки вокруг большого родничка, пастозность и снижение тургора тканей, возникновение упорных опрелостей, поллакиурия или олигурия. Дети с избыточной массой тела, с неравномерной ежемесячной прибавкой массы тела. Стадия обратима при адекватном лечении. Стадия обострения – в острую фазу: последовательность кожных изменений – эритема-папула- везикула-эрозия-корка-шелушение; в хроническую – лихенификация (утолщение кожи с усилением кожного рисунка). При присоединении инфекции – пустулезные элементы с серозно-гнойными корками, герпетической инфекции – герпетиформная экзема Капоши: пустулы с пупкообразным западением в цетре или везикулы, наполненные серозным или геморрагическим содержимым. Появляются глубокие кровоточащие трещины и эрозии, массивные геморрагические корки. После перенесенного заболевания - мелкие рубчики. В период ремиссии – исчезновение/уменьшение симптомов. Продолжительность – от нескольких недель до 5-7 лет и более. Неполная ремиссия – уменьшение симптомов заболевания. Полная – исчезновение симптомов. Клиническое выздоровление – симптомы отсутствуют от 3 до 7 лет. Младенческая форма наблюдается до 3-х лет: отечность, гиперемия, микровезикулы, мокнущие корки на лице, наружных поверхностях конечностей, в локтевых, подколенных ямках, ягодицах, зуд, красный или смешанный дерматографизм. Детская форма от 3 до12 лет: гиперемия, отечность, лихенификация, папулы, эрозии, экскориации, геморрагические корки. Кожные покровы сухие, покрыты большим количеством мелкопластинчатых и отрубевидных чешуек. Кожные высыпания на сгибательных поверхностях конечностей, шее, тыле кистей, в области локтевых и подколенных ямок, гиперпигментация век, складка Денье-Моргана под нижним веком. Обязательный признак – кожный зуд. Дермографизм белый или смешанный. Подростковая форма от12 до18 лет: блестящие лихеноидные папулы, расчесы, геморрагические корки, выраженная лихенификация, экссудативный компонент выражен слабо. Кожные изменения вокруг глаз, рта, на шее, локтевых сгибах, тыльных поверхностях кистей. Зуд, невротические реакции, стойкий белый дермографизм. Ограниченный дерматит: очаги в области локтевых и подколенных сгибов, тыла кистей. Зуд умеренный. При распространенном дерматите поражается более 5% поверхности кожи. Кожные в области шеи, предплечий, локтевых и подколенных сгибов, кистей, груди, спины. Интенсивный кожный зуд. При диффузном дерматите поражается вся поверхность кожи, за исключением ладоней, носогубного треугольника. Интенсивный зуд. При легком течении: гиперемия, экссудация, шелушение, зуд слабо выражены, регионарные лимфоузлы увеличиваются до горошины, обострения 1-2 раза в год, ремис¬сия 6-8 месяцев. Средняя степень: очаги с выраженной экссудацией или инфильтрацией и лихенификацией. Отмечаются расчесы, геморрагические корки. Зуд умеренный/сильный. Лимфоузлы увеличиваются до лесного ореха. Обострения 3-4 раза в год, ремиссия до 2-3 месяцев. Тяжелое течение: обширные очаги поражения с выраженной экссу¬дацией и лихенификацией, трещинами, эррозиями. Кожный зуд сильный, постоянный. Лимфоузлы до размеров грецкого ореха. Обострения 5 и более раз в году, ремиссии 1-1,5 месяца, неполные. Лечение: Диета:исключитькоровье молоко, облигатные аллергены. Допускаются кисломолочные продукты, сыр, сметана, уменьшается объем макарон, круп, ограничивается соль, сахар. При переводе на искусственное вскармливание используют адаптированные, соевые, высокогидролизованные белоксодержащие смеси. Из фруктов и ягод предпочтение отдают яблокам зеленой и белой ок¬раски, желтой сливе, белой черешне, крыжовнику. Исключают продукты, содержащие красите¬ли, консерванты, наваристые бульоны, острые, соленые, жареные блюда, пряности, кон¬сервированные продукты, печень, рыбу, икру, морепродукты, острые сыры, орехи, газирован¬ные напитки, кофе, шоколад, мед. Длительность исключения должна составлять не менее 6-12 месяцев. Медикаментозная терапия: антигистаминные препараты I поколения (диазолин, супрастин, тавегил, перитол, фенкарол) – при обострении, кожного зуде. При длительном лечении и для противорецидивного лечения – препараты II поколения (кларитин, зиртек, задитен). Мембраностабилизирующие препараты – кетотифен (задитен, астафен, кетасма) и кромогликат натрия (напкром). Лечение кетотифеном 3-4 месяца. Налкром назначают в острый и подострый период в комбинации с антигистаминными препаратами. Продолжительность терапии от 1,5 до 6 месяцев. Препараты улучшающие функцию органов пищеварения – в острый и подострыйпериод: ферменты ( мезим-форте, фестап, дигестал, панкреатин, панцитрат), желчегонные средства, биопрепараты (бифидумбактерин, лактобактерин, хилак-форте, линекс, бактисубтил), сорбенты (карболен, энтересорб, полифепан, смекта). Витамины– В6, В12. Иммуномодулируюшая терапия – при недостаточности иммунитета. В комплексную терапию включают Т-активин, тимаген, тималин, полиоксидоний.Седативнаятерапия,ноотропные средства, улучшающие церебральную гемо- и ликвородинамику (реланиум, ГОМК, седуксен, ноотропил). А/б при ослож¬нении пиодермией. Предпочтение отдается макролидам, цефалоспоринам, аминогликозидам. Местная терапия (противовоспалительные, кератолитические, кератопластические, антибактериальные средства). Системные ГКС– по показаниям (тяжелое течение, при обшириыхэрозированных поверхностях) курс 5-7 дней в условиях стацио¬нара. Суточная доза преднизолона 1 мг/кг-сутки. Противовоспалительные мази, содержащие ГКС: слабые – гидрокортизон, дерматол; сильные–белодерм, целестодерм, флуцинар, адвантан, элоком, фторокорт; очень сильные–дермовейт (в острую фазу, при хроническом течеиии). Сильные мази назначают 3-6 дней, затем переводят на слабые2-3 недели. Наружные средства, содержащие деготь, нафталан, окись цинка, папаверин. При стафилодермите – мази с эритромицином, линкомицином, антисептики (митиленовая смесь, бриллиантовый зеленый, фукарцин), системная антибакте-риальная терапия. При грибковой инфекции: кремы низорал, пимафуцин, травоген. Для улучшения микроциркуляции и метаболизма: актовегин, гепариновая мазь, аппликации озокерита, парафина, глины. Для ускорения заживления и эпителизации кожи – мази с витамином А, солкосерил. 21. Рахит. Этиология. Классификация рахита. Клинические проявления поражения нервной, костной, мышечной систем и внутренних органов при рахите, в зависимости от степени тяжести и периода. Рахит- заболев, хар наруш фосфорно-кальц обмена с пораженим костной ткани. Специфичным явл изменения в зонах роста (метаэпиф), поэтому это чисто дет заболев. У взросл будет остеомаляция (деминерализ без структ перестройки) и остеопороз (деминер со структурной перестройкой) Включено в раздел заболев эндокр сист. 30г 20 века- открыт витД Наиб ярко проявл в периоды акт роста, поэтому чаще у грудных и ранн возраста. Заболев приводит к сниж иммун, задержке НПР и физ разв, стойк деформ скелета.
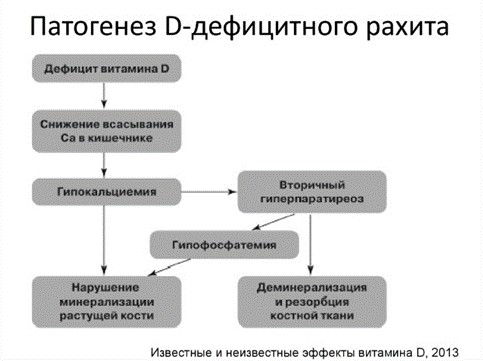 Патогенез рахита Патогенез рахитаФункции витамина D: поддержание концентрации кальция на постоянном уровне регуляция всасываняи ионов кальция и фосфора в тонком кишечнике их ребсорбция в почках содействование минерализации костей Поддержание мышечного тонуса Витамин D в организм поступает: 10% с пищей, животное происхождение — холекальцеферол (D3) и растительное- эргокальцеферол (D2) 90% за счет УФЛ Поступивший в организм витамин D связывается с белками в крови и пступает в печень, под действием гидроксилазы окисляется в 25- гидроксихолекальцеферол, с током желчи попадает в кишечник, всасывается и в составе хиломикронов в почки, там под влиянием 1- гидроксилазы образуется 1, 25 дигидроксихолекальцеферол(кальцитриол) и 24,25- дигидроксихолекальцеферол. 1, 25 регулирует всасывание кальция в кишечнике и доставку его к органам и тканям. 24, 25 фиксирует кальций и фосфор в костной ткани. Паратгормон (ПТГ). Образуется в паращит железах. Выброс в кровь завис от уровня кальц (прям отриц связь)- при сниж кальц- повыш ПТГ Эффекты: -резорбирует соли кальция и фосфора из кости путем активации остеокластов (деминерализация) -совместно с l,25(OH)2D стимулирует реабсорбцию кальция в почечных канальцах: -снижает реабсорбцию фосфатов в канальцах почек, вызывая фосфатурический эффект -экспрессирует ген фермента 1а-гидроксилазы, тем самым способствует образованию кальцитриола в почках Известна роль в регуляции обмена кальция и фосфора и других факторов, в частности тиреокальцитонина; ряда вит, аминокислот, магния и пр. Однако их роль в патогенезе рахита еще недостаточно изучена. Особенности ФКО у детей (с интернета) Тк у детей бурный рост всех сист, то особенность минер обмена закл в том, что интенсивнее поглощаются минер вещества (т.е нет равновесия между поступившими и поглощенными) Кальц пост к плоду через плаценту, оосбенно активно в посл месяцы берем. После рожд поступл кальция от матери прекращается, что может сопровождаться сниж кальция в плазме. Фосфор во внутриутробном периоде активно поступает плоду против градиента концентрации. В первые 48 часов после рождения у большинства новорождённых наблюдается повышенное содержание фосфатов в крови. Гиперфосфатемия способствует снижению кальция в плазме крови в результате усиления действий кальцитонина и подавления секреции паратгормона. Также особенностью явл то, что в первые дни после рожд паратгормон низкий (тк внутриутробно он подавлялся плацентой) Восстановление нормальной концентрации кальция в плазме крови на 3 – 4 день жизни свидетельствует об активном включении гормональной регуляции обмена кальция. У детей первых месяцев жизни содержание паратгормона в крови повышено, а при искусственном вскармливании развивается гиперплазия околощитовидных желёз. |

