|
ИГА ЗАДАЧИ. Работает госслужащим, профессиональные вредности отрицает
Ситуационная задача № 42
У пациентки М., 39 лет, в стоматологическом кресле возникБоль приступ удушья. Из анамнеза: наблюдаются приступы удушья и малопродуктивного кашля по 1-2 раза в дневное время и в ранние утренние часы (3-5 часов утра). Подобные приступы беспокоят в течение 2-х лет, больше весной и летом, приступы проходят самостоятельно через 20-30 минут после того, как она встает с постели, попьет теплой воды. В течение последней недели приступы участились. В легких при аускультации выслушиваются сухие хрипы на выдохе.
Вопросы:
Поставьте предварительный диагноз.
Составьте план обследования.
Какие группы препаратов используют для купирования данного синдрома.
1.Бронхиальная астма.
2.Анамнез: наследственная предрасположенность к аллергическим заболеваниям (наличие у кровных родственников бронхиальной астмы, атопического дерматита, отека Квинке и др.).
Физикальные данные: свистящие хрипы над поверхностью легких.
Лабораторные данные: эозинофилия в крови и мокроте; повышение общего и специфических иммуноглобулинов Е (IgE) в крови. Положительные кожные пробы со стандартными аллергенами.
Инструментальные критерии:
1) по спирографии – снижение скоростных показателей –ОФВ1, ФЖЭЛ; при проведении спирографической пробы с симпатомиметиками (сальбутамолом) прирост ОФВ1 на 15 % и более свидетельствует о наличии скрытого бронхоспазма, харак-терного для БА
2) по данным пикфлоуметрии – снижение ПСВ (пиковой скорости выдоха) по сравнению с лучшими индивидуальными значениями; увеличение ПСВ на 15 % и более после ингаляции сальбутамола и вариабельность ПСВ (суточные колебания) более 20 %;
3. Средства, используемые для купирования приступов:
1. Симпатомиметики: сальбутамол, тербуталин, вентолин –по 2 ингаляционные дозы до 4-х раз в сутки.
2. Антихолинергические: атровент 20 мкг по 2 ингаляционные дозы 4 раза в день.
3. Теофиллины: эуфиллин 2,4 % по 10 мл в/в или по 0,15 г 3 раза в день внутрь.
4. Комбинированные бронхорасширяющие препараты:бе-родуал, комбивент.
|
Ситуационная задача № 43.
Больной жалуется на острую боль в эпигастральной области («будто режут ножом»).
Объективно: t тела – 36,4С, ноги приведены к животу, бледность кожных покровов, холодный пот, конечности холодные. Дыхание поверхностное, ЧДД – 12 в минуту. ЧСС – 96 в минуту, пульс малый. Живот в дыхании не участвует, втянут, пальпаторно – болезненный, твердый, «доскообразный». При перкуссии печени – исчезновение печеночной тупости.
Из анамнеза: ранее отмечались сезонные боли в эпигастрии, боли натощак и ночные боли.
Вопросы:
Определить неотложное состояние, развившееся у пациента
Составьте и обоснуйте алгоритм обследования и оказания неотложной помощи
1.Язвенная болезнь.
2. Данные объективного обследования больных при обострении язвенной болезни:
астенический (чаще) или нормостенический тип тело-
сложения;
мраморность кожных покровов, холодные, влажные ла-
дони;
тенденция к брадикардии;
склонность к артериальной гипотензии;
ограниченная перкуторная болезненность в области эпигастрия, соответственно локализации язвы, более выраженная на фазе вдоха (симптом Менделя);
локальная болезненность при пальпации в эпигастральной или пилоробульбарной области, сочетающаяся с умеренной резистентностью мышц передней брюшной стенки. Указанные признаки не строго специфичны для обострения язвенной болезни.
Лабораторные исследования
Обязательные
Общеклинические анализы крови и мочи, клинический анализ кала, анализ кала на скрытую кровь, определение группы крови и резус - принадлежности.
У некоторых больных отмечают небольшое повышение уровня гемоглобина и наклонность к эритроцитозу. Анемия свидетельствует о явных или скрытых язвенных кровотечениях. Лейкоцитоз и ускорение СОЭ наблюдают при осложнённых формах язвенной болезни (например, при пенетрации язвы).
Биохимические исследования крови: уровень билируби-
на, трансаминаз, α-амилазы, сывороточного железа.
Выявление инфекции Н. pylori проводят инвазивными (быстрый уреазный тест, бактериологический и гистологический методы) или неинвазивными (дыхательный тест, определение антител к H. pylori с помощью иммуноферментного анализа,
полимеразная цепная реакция) методами.
Согласно рекомендациям «Маастрихт – III» для диагностики инфекции предпочтительнее применять дыхательный тест,определение антигена Н. pylori в кале или серологический метод, если больному одновременно не проводят гастродуоденоскопию. Если это исследование проводится одновременно, то
для диагностики применяют быстрый уреазный тест. Для контроля эрадикации лучше всего использовать дыхательный тест,при невозможности его проведения исследовать антиген H. pylori в кале.
Инструментальные исследования Обязательные:
ФЭГДС позволяет подтвердить наличие язвенного дефекта. При локализации язвы в желудке для исключения ее злокачественного характера проводят биопсию с последующим гистологическим исследованием полученного материала;
исследование кислотообразующей функции желудка, которое проводят с помощью фракционного желудочного зондирования или рН-метрии (в последние годы применяют суточное мониторирование внутрижелудочного рН). При язвах двенадца-
типерстной кишки и пилорического канала обычно отмечают повышенные показатели кислотной продукции, при язвах тела желудка и субкардиального отдела – нормальные или несколько сниженные;
рентгенологическое исследование желудка, при котором обнаруживают прямой признак язвенной болезни - «нишу» -тень контрастной массы, заполнившей язвенный кратер,а также косвенные признаки заболевания: местный циркулярный спазм мышечных волокон на противоположной по отношению к язве стенке желудка в виде «пальцевого втяжения» («указующего перста»), рубцово-язвенную деформацию желудка и луковицы двенадцатиперстнойкишки, гиперсекрецию натощак
ультразвуковое исследование печени, поджелудочной железы, жёлчного пузыря – для диагностики сопутствующей патологии органов гепатобилиарной системы и поджелудочной железы
Немедикаментозное лечение: диетическое питание, прекращение курения и употребления алкоголя, по возможности отказ от приёма ульцерогенных препаратов (прежде всего НПВП).
Медикаментозное лечение
Ингибиторы протонной помпы – средства базисной терапии обострений язвенной болезни. Эти препараты назначают с целью купирования болевого синдрома и диспепсических рас-
стройств, а также для достижения рубцевания язвенного дефекта за более короткий срок.
В настоящее время существует строгий протокол фармакотерапии язвенной болезни,предполагающий назначение выбранного препарата в определённой суточной дозе: омепразола – в дозе 20
мг, лансопразола – 30 мг, пантопразола – 40 мг, эзомепразола – 20
мг, рабепразола – 20 мг.
Продолжительность лечения определяют на основании результатов эндоскопического контроля с двухнедельным интервалом (т.е. через 2, 4, 6, недель при локализации язвы в двенадцатиперстной кишке и через 4, 6, 8 недель при локализации язвы в желудке).
В период обострения язвенной болезни, когда эндоскопическое выявление язвы сопровождается обнаружением H. Pylori в слизистой оболочке желудка, проводят эрадикационную терапию (см. «Хронический гастрит»): 1) ингибитор протонной помпы (ИПП: нексиум 40 мг × 2 раза в сутки, или омепразол 20 мг × 2 раза в сутки, или пантопразол 40 мг × 2 раза в сутки, или лансопразол 30 мг × 2 раза в сутки, или париет 20 мг × 2 раза в сутки);
2) кларитромицин (в дозе 500 мг × 2 раза в сутки);
3) амоксициллин (в дозе 1000 мг × 2 раза в сутки).
Симптоматическое лечение включает применение прокинетиков (внутрь домперидон (мотилиум) или метоклопрамид (церукал) по 10 мг за 15 минут до еды 3 - 4 раза в день и антацидов (маалокс, ренни, фосфалюгель, альмагелъ, гастал и другие аналоги) по 15 мл через 1,5 - 2 часа после еды и непосредственно перед сном.
Ситуационная задача № 44.
К врачу общей практики обратился мужчина, 53 лет, с жалобами на выраженную одышку при ходьбе по ровной местности, малопродуктивный кашель с отделением небольшого количества серо-желтоватой мокроты, общую слабость, сердцебиение, потливость. Кашель беспокоит около 30 лет. Курит с 15 лет, 1 пачку в день. Три года беспокоит одышка при подъеме на 2 этаж. При физикальном обследовании ЧДД – 20 в минуту. Грудная клетка бочкообразная. При перкуссии над легкими определяется коробочный звук, границы легких опущены на 1 ребро. Дыхание ослаблено, выдох удлинен, рассеянные сухие хрипы, больше на выдохе, тоны сердца на верхушке ослаблены. Акцент II тона слева от грудины во II межреберье. Пульс – 100 ударов в минуту, АД – 130/80 мм рт. ст.
В общем анализе крови: гемоглобин – 161 г/л, лейкоциты – 7,6109/л, э 3 %, п/я нейтрофилы – 1 %, с/я нейтрофилы – 53 %, лимфоциты – 35 %, моноциты – 8 %, СОЭ – 2 мм/час. Спирография: ОФВ1 – 31 %; ЖЕЛ – 2,04 л (должное – 3,57 л) – 57,0 %; ФЖЕЛ – 30 %, индекс Тиффно – 55,1 %; МОС 25-75 – 0,89 (норма 2,93) – 30,5 %. Заключение: резкое снижение показателей ФВД по смешанному типу с преобладанием обструктивных нарушений. Бронходилатационный тест с сальбутамолом дал прирост ОФВ1 на 6 %, с атровентом на 11 %.
Задания
Поставить и обосновать клинический диагноз.
Назначить лечение.
1.Хроническая обструктивная болезнь легких. Тяжелая степень(по показателям ОФВ1 и ФЖЭЛ). Эмфизематозный тип(одышка,превалирует кашель)
2.Бронхолитики: 1) антихолинергические средства короткого действия: ипра-
тропия бромид (атровент, 20 мкг в одной ингаляционной дозе) по 2-4 дозы 4 раза в сутки - или длительного действия: тиотропия бромид (спирива, 18 мкг в 1 капсуле) 1 раз в сутки;
2) симпатомиметики селективные – β2-агонисты короткого действия (сальбутамол 100 мкг в 1 ингаляционной дозе) по 2 дозы 4 раза в сутки или длительного действия (сальметерол,формотерол) по 1 -2 дозы 2 раза в сутки;
3) метилксантины длительного действия из расчета 10 мг на 1 кг веса: теопек, теотард по 0,3 г 2 раза в сутки или ретафил 0,3 г 1 раз в сутки и др.;
4) комбинированные средства: беродуал (фенотерол 50 мкг и ипратропия бромид 20 мкг), комбивент (ипратропия бромид 20 мкг и сальбутамол 100 мкг).
ИГКС(ингаляционные глюкокортикострероиды). Могут быть применены: бекламетазон, фликсотид, а так же комбинированные препараты – серетид (сальметерол / флютиказон) или симбикорт (формотерол / будесонид)
Ситуационная задача № 45.
Мужчина, 50 лет, обратился к врачу с жалобами на давящие загрудинные боли, возникающие утром на улице по дороге на работу. Болен около года. Первоначально боль проходила сразу, как только больной останавливался. Со вчерашнего дня после нервного перенапряжения появились интенсивные жгучие боли за грудиной, которые купировались приемом двух таблеток нитроглицерина через 15 минут. Ночью плохо спал, появилась общая слабость, потливость. По дороге в поликлинику трижды останавливался из-за возникающих болей за грудиной, принимал нитроглицерин.
Из анамнеза: курит на протяжении 20 лет по 1 пачке сигарет в день, женат, имеет двух детей. Отец и брат больного умерли от инфаркта миокарда в возрасте до 50 лет.
Объективно: Нормостенического телосложения, рост 187 см, вес- 70кг. Кожные покровы бледные, влажные, крупные капельки пота на лице. Периферических отеков нет. ЧД 18 в мин. При аускультации над легкими определяется везикулярное дыхание, хрипов нет. Границы относительной тупости сердца в пределах нормы. АД – 140/90 мм рт. ст. При аускультации сердца – тоны сердца приглушенны, ритм правильный, шумы не выслушиваются. ЧСС – 76 ударов в минуту. Живот при пальпации мягкий, безболезненный. Печень у края реберной дуги, при пальпации безболезненная. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон.
Задания
Ваши диагностические предположения.
Составить план обследования больного.
Определите тактику ведения больного.
1.Стенокардия. (2 класс тяжести)
2.При осмотре больного необходимо определить ЧСС, параметры пульса, АД на обеих руках. Измеряют рост и массу тела с вычислением индекса массы тела.
Лабораторные исследования позволяют выявить факторы риска сердечно-сосудистых заболеваний, установить возможные причины и сопутствующие состояния, провоцирующие ишемию миокарда:
–общий анализ крови (снижение уровня гемоглобина рассматривается как фактор, усугубляющий ишемию миокарда);
–развернутый липидный профиль натощак;
–концентрация глюкозы натощак с целью диагностики факторов риска сердечно-сосудистых заболеваний;
–концентрация креатинина, уровень аспартатаминотрансферазы (ACT), аланинаминотрансферазы (АЛТ) определяется в рамках диагностики хронической сердечной недостаточности.
Инструментальные методы диагностики стабильной стенокардии:
электрокардиография (ЭКГ);
эхокардиография (ЭХОКГ);
нагрузочные тесты;
стресс визуализирующие исследования;
коронароангиография (КАГ);
сцинтиграфия миокарда;
однофотонная позитронно-эмиссионная компьютерная
томография миокарда;
компьютерная томография.
3. Медикаментозное лечение.
Антиангинальная и противоишемическая терапии.
Антитромбоцитарные препараты (антиагреганты) – ацетилсалициловая кислота, клопидогрел – являются обязательными средствами лечения стабильной стенокардии. Клопидогрел и тиклопидин являются неконкурентными
блокаторами тромбоцитарных АДФ-рецепторов (рецепторов
аденозиндифосфата) и селективно ингибируют связывание АДФ
с АДФ-рецепторами тромбоцитов, благодаря чему подавляется
АДФ-индуцируемая агрегация тромбоцитов. Основные классы гиполипидемических препаратов: статины (ингибиторы ГМГ-КоА-редуктазы), фибраты, секвестранты
желxных кислот, препараты никотиновой кислоты.
1. Статины – основные средства, снижающие уровни ХС и
ХС ЛПНП в плазме крови. ловастатин 20 - 80 мг,
симвастатин 10 - 40 мг, правастатин 20 - 40 мг, флувастатин 20 –
40 - 80 мг, атровастатин 10 - 20 мг, розувастатин 10 мг. Фибраты стимулируют липолиз и катаболизм ЛПОНП путем активации липопротеинлипазы, локализованной в жиро-
вой ткани, ингибируют фермент биосинтеза желxных кислот –
ацетил-КоА-карбоксилазу и усиливают выведение ХС с жел-
чью.(гемфиброзил 600 мг, ципрофибрат 100 мг, безафебрат 200 мг, фенофибрат 200 мг,этофибрат 500 мг.) Ингибиторы АПФ периндоприл 4 – 8 мг, каптоприл 12,5 - 25 - 50 мг, эналаприл 120 мг, рамиприл 2,5 -5 - 10 мг, моэксиприл 7,5 - 15 мг, фозиноприл 5 - 10 - 20 мг, лизиноприл 5 - 10 - 20 мг.
К антиангинальным препаратам относят три основные группы: β-
адреноблокаторы :бисопролол (5- 10 мг 1 раз/сутки) и небиволол (2,5 - 5 мг 1 раз/сутки). , антагонисты кальция(Вазодилатирующий эффект) амлодипин 5 - 10 мг 1 раз в сутки, фелодипин 5 -10 мг 1 раз в сутки).
Нитраты(Наряду с вазодилатацией, нитраты обладают анти-
тромботической активностью: нитроглицерин, изосорбида динит-
рат, изосорбида-5-мононитрат;
– синонимы: молсидомин (корватон);
– другие донаторы оксида азота: амилнитрит, нитропрусид натрия.
Ситуационная задача № 46.
К мужчине 62 лет вызвали бригаду «03» по поводу впервые появившейся боли за грудиной. Боль интенсивная, возникла после нервного перенапряжения час назад. Пациент эмоционально взволнован, дополнительно жалуется на слабость, головокружение.
Анамнез: перенесенные заболевания отрицает. До настоящего времени считал себя абсолютно здоровым, за медицинской помощью не обращался. Не курит, алкоголь не употребляет.
Объективно: нормостенического телосложения, рост 167 см, вес - 70 кг. Кожные покровы: бледные, повышенной влажности, акроцианоз. Периферических отеков нет. ЧДД 18 в мин. При аускльтации над легкими определяется везикулярное дыхание, хрипов нет. Грудная клетка в области сердца не изменена. Верхушечный толчок пальпируется в пятом межреберье по левой среднеключичной линии, разлитой, высокий, усиленный, резистентный. Пульсации в эпигастральной области нет. Границы относительной тупости сердца расширены влево до среднеключичной линии в пятом межреберье. При аускультации тоны сердца глухие, ритм правильный, шумов нет. ЧСС 115 уд/мин., АД 120/60 мм рт. ст. Живот при пальпации мягкий, безболезненный. Печень у края реберной дуги, безболезненная. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон.
Задания
Определите ведущий клинический синдром у больного.
Ваши диагностические предположения.
Составить план обследования больного.
Назвать мероприятия неотложной помощи.
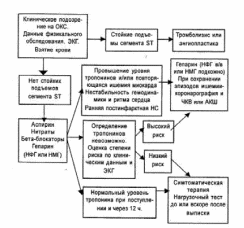
1.Острый коронарный синдром.Инфаркт миокарда
3. Больного госпитализируют в отделение реанимации на 24
часа.
В течение 24 часов после госпитализации больного диагноз ОКС должен
быть трансформирован в определенный диагноз: нестабильная
стенокардия, инфаркт миокарда, стабильная стенокардия.
Ситуационная задача № 47.
Во время стоматологических манипуляций больной (37 лет) пожаловался на возникновение частого беспорядочного сердцебиения, общей слабости, головокружения и одышки.
Из анамнеза: в 18-летнем возрасте впервые был обнаружен митральный порок сердца с преобладанием стеноза. Систематически получает противорецидивное лечение. За последние годы стал отмечать одышку при физической нагрузке.
Объективно: состояние тяжелое. В легких дыхание везикулярное. ЧСС –138 в минуту, при пальпации лучевой артерии определяются пульсовые волны различной величины и напряжения, пульс – 80 ударов в минуту, аритмичный, АД – 90/50 мм рт. ст.
Задания
Определить неотложное состояние, развившееся у пациента.
Уточнить диагноз, учитывая заключение по ЭКГ- исследованию данного пациента: отсутствие зубца Р, появление малых волн f, различные расстояния RR.
Составить и обосновать алгоритм оказания неотложной помощи
| |
|
|
 Скачать 493.64 Kb.
Скачать 493.64 Kb.