РУКОВОДСТВО ПО ОБЩЕЙ ХИРУРГИИ. Руководство по общей хирургии Учебное пособие. М. Оао Издательство Медицина
 Скачать 9.28 Mb. Скачать 9.28 Mb.
|
|
Транспортная иммобилизация является важным средством профилактики шока и жировой эмболии, ранних инфекционных осложнений и вторичных кровотечений. Следует помнить, что обезболивание и иммобилизация дают выраженный психотерапевтический эффект. Транспортную иммобилизацию повре- 582 жденных конечностей осуществляют или подручными средствами, или специальными транспортными шинами. Правила транспортной иммобилизации:
а Для иммобилизации верхней конечности используют лестничные, фанерные шины, косынки. При переломах ключицы, лопатки осуществляют наложение марлевой повязки Дезо. При повреждениях плечевого сустава, плечевой кости и локтевого сустава применяют длинную лестничную ши- 583 ну, которую накладывают от кончиков пальцев до противоположного плечевого сустава и фиксируют к туловищу бинтом, косынкой или ремнем. Поврежденное предплечье и лучезапястный сустав иммобилизуют короткой лестничной шиной от кончиков пальцев до верхней трети плеча; при повреждениях кисти используют фанерную шину до локтевого сустава. В этих случаях верхнюю конечность подвешивают на бинте или ремне. При транспортной иммобилизации верхней конечности плечо должно быть приведено к туловищу, локтевой сустав согнут под углом 90°, предплечье — в среднем положении между супинацией и пронацией, кисть — в положении тыльной флексии, что достигается с помощью ватно-марлевого валика, вложенного в ладонь раненого (см. гл. 14, рис. 14.23). ▲ При повреждениях тазобедренного сустава, бедренной кости и коленно го сустава иммобилизацию осуществляют шиной Дитерихса (см. рис. 14.24) или 3 длинными лестничными шинами (см. рис. 14.23): по задней поверх ности от пальцев стопы до середины спины, по внутренней — до промеж ности и по наружной поверхности поврежденной конечности до подмы шечной впадины. 18.8.1. Лечение переломов В зависимости от показаний и противопоказаний применяют консервативный или оперативный методы лечения. ▲ К консервативным методам относятся: закрытая репозиция отломков с последующей фиксацией гипсовой повязкой или лонгетой; скелетное вы тяжение с последующей гипсовой иммобилизацией отломков; репозиция и фиксация отломков с помощью спиц с упорными площадками; репозиция и фиксация отломков на специальных аппаратах. • Репозицию отломков осуществляют в стационарных условиях или в специально оборудованном травматологическом пункте. Обезболивание пе релома достигается путем введения в гематому 1—2 % раствора новокаина в количестве 20—30 мл; внутрикостной анестезией; футлярной новокаиновой блокадой конечности; проводниковой анестезией; шейной вагосимпатиче- ской блокадой при переломе ребер. Репозиция отломков различной локализации имеет особенности, но есть одно правило для всех переломов: периферический отломок сопоставляют по центральному.
Достигнутое положение отломков необходимо удержать гипсовой иммобилизацией или с помощью постоянного скелетного или клеевого вытяжения. Правильно наложенная гипсовая повязка надежно фиксирует сопоставленные отломки. На еще не высохшую гипсовую повязку наносят (химическим карандашом) маркировку: схематическое изображение перелома, дату травмы, дату наложения гипсовой повязки, дату снятия повязки и фамилию врача, наложившего повязку. 584  Рис. 18.11. Репозиционно-фиксирующий аппарат Волкова—Оганесяна: внешний вид (а); наложенный на плечевую кость (б); бедро (в); голень (г). Скелетное вытяжение чаще всего накладывают тогда, когда с помощью гипсовых фиксаций удержать отломки в репонированном положении не удается. Спицу проводят в операционной под местным обезболиванием при строжайшем соблюдении правил асептики. Спицу, выступающую над кожей, покрывают марлевым шариком, пропитанным спиртом, и 6—8-слой-ным стерильным бинтом. Затем конечность укладывают на шину, а к скобе подвешивают груз. При переломе бедра определение величины груза производят из следующего расчета: 15 % массы тела больного + 1 кг на каждый сантиметр смещения отломков по длине. Из них 2/3 подвешивают на бедро и '/з — на голень с помощью накожного вытяжения. Когда больной находит- 585 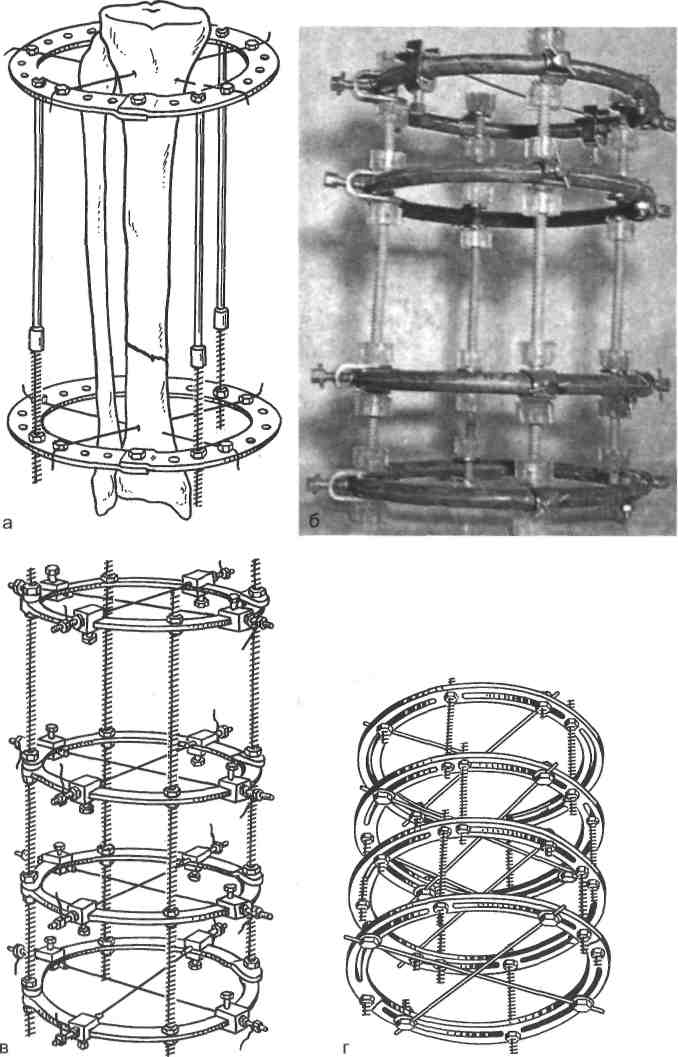 Рис. 18.12. Аппараты для чрескостного остеосинтеза: Илизарова (а); Калнберза (б); «Синтез» (в); Демьянова (г). 586 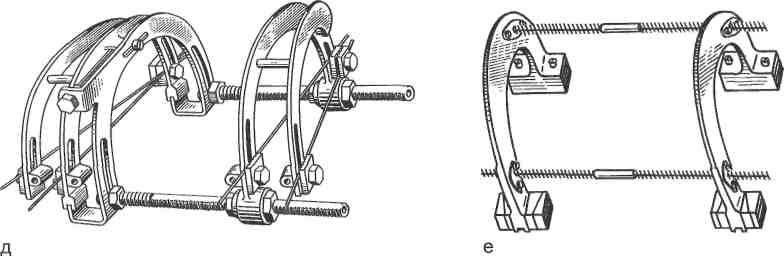 Рис. 18.12. Продолжением- Гудушаури; е — Сиваша. ся в палате и скелетное вытяжение полностью налажено, а действие обезболивания еще не закончилось, производят ручную репозицию отломков. Для репозиции и фиксации отломков используют специальные аппараты (рис. 18.11). Независимо от того, каким способом производят репозицию и фиксацию отломков — спицами с упорными площадками или с помощью специальных аппаратов, усилия должны быть направлены на создание благоприятных условий для костной регенерации. Следует избегать чрезмерного взаимодавления отломков, поскольку репаративная регенерация костной ткани зависит не от компрессии, а от степени репозиции, протяженности контакта и устойчивой неподвижности между отломками. В тех случаях, когда двукратная репозиция не приводит к успеху или когда ни фиксационный, ни экстензионный методы не удерживают отломки в нужном положении, прибегают к операции — остеосинтезу. Существуют два вида остеосинтеза: внутренний (погружной) и наружный (аппаратами). Внутренним остеосинтезом называют метод соединения костных отломков путем их оперативного обнажения и фиксации различными материалами (металл, пластические массы, костные трансплантаты, синтетические материалы). При наружном чрескостном остеосинтезе применяют внешние аппараты, соединенные с костями спицами, гвоздями, винтами или другими приспособлениями. Устройство аппаратов внешней чрескостной фиксации обеспечивает обездвиживание костей, их сдавление (компрессию), растяжение (дистрак-цию), стабилизацию, а также коррекцию положения отломков. В большинстве аппаратов используют спицы и только в некоторых — стержни или винты (рис. 18.12). К вспомогательно-восстановительным методам лечения, применяемым в послеоперационном периоде или при консервативном лечении переломов, относятся лечебная гимнастика и массаж, механотерапия, физиотерапия и курортное лечение, разгрузочные и фиксирующие аппараты. 18.8.2. Осложнения травматических переломов Осложнения травматических переломов характеризуются сложностью и многообразием: шок, острая кровопотеря, жировая эмболия и общая инфекция. 587 Отправной точкой для развития шока в большинстве случаев тяжелых травм служит острая кровопотеря, патологическое влияние которой каждый раз развертывается на фоне нервно-болевой импульсации. Для ликвидации боли применяют разнообразные фармакологические средства: анальгетики, гипнотики, транквилизаторы, седативные как в изолированном виде, так и в сочетании друг с другом. Наиболее эффективными средствами для устранения боли являются анальгетики наркотического ряда. Однако самые сильные из них на фоне шока вызывают выраженное угнетение дыхания, брадикардию и гипотензию. В связи с этим введение морфина, пантопона, омнопона при тяжелых травмах рекомендуется лишь только молодым, физически крепким субъектам, когда боль достигает значительной силы, и предстоит длительная транспортировка. Нейролептаналгезия (НЛА) как метод обезболивания предполагает одновременное применение двух препаратов — нейролептика дроперидола и анальгетика фентанила. В результате сочетанного влияния подавляется как боль, так и психоэмоциональная лабильность. Обезболивание закисью азота с кислородом (1:1) через маску наркозного аппарата возможно на всех этапах лечения тяжелых травм. Разнообразные блокады костных переломов с применением местных анестетиков весьма эффективны при травмах опорно-двигательного аппарата. Для эффективного обезболивания местный анестетик вводят непосредственно в гематому в зоне перелома или в область крупных нервных проводников, или в один или несколько костно-фасциальных футляров («футлярная» блокада или блокада типа «поперечного сечения»). На нижних конечностях продлить анальгетический эффект блокад любого типа удается с помощью одновременного введения 0,5 % раствора новокаина в область прохождения магистральных нервов («проводниковые» блокады). В основе критического состояния пострадавшего, обозначаемое термином «шок», лежит не только болевой синдром, но и массивная потеря крови. Из-за повреждения многих тканей и выхода в кровь большого количества тканевого тромбопластина особенностью такой массивной кровопоте-ри является практически обязательное развитие полиорганной недостаточности, которая существенно осложняет лечение; ее предупреждение — одна из основных задач хирурга (травматолога), анестезиолога-реаниматолога и трансфузиолога, чья совместная работа определяет судьбу пострадавшего. Жировая эмболия (ЖЭ) — множественная закупорка кровеносных сосудов каплями жира — является одним из тяжелых осложнений раннего периода травматической болезни. Чаще возникает при тяжелых скелетных травмах, сопровождающихся переломами костей, особенно при сочетанных повреждениях, чаще переломах длинных костей (бедро и голень) и при ортопедических операциях (преимущественно во время или после интраме-дуллярного остеосинтеза), а также при травматическом шоке и обширном размозжении жировой клетчатки. В основе патогенеза травматической ЖЭ лежат механический (капли жира из мест повреждения попадают в просвет вен и далее с током крови в сосуды легких), ферментативный (образование жировых глобул из липидов крови), коллоидно-химический (посттравматическая дислипидемическая коагулопатия) и другие механизмы. Чем быстрее жировые глобулы попали в артериальное русло и органы, тем тяжелее течение жировой эмболии. 588 Жировую эмболию разделяют на молниеносную, которая приводит к смерти больного в течение нескольких минут; острую, развивающуюся в первые часы после травмы; подострую — с латентным периодом от 12 до 72 ч; субклиническую (симптомы неотчетливы или отсутствуют). При диагностике жировой эмболии классической триадой являются: нарушения функции ЦНС, дыхательные расстройства и петехиальные высыпания на коже. К специфическим лабораторным исследованиям относят выявление жировой гиперглобулемии. Важнейший метод профилактики ЖЭ — надежная фиксация мест переломов и максимально ранняя операция. Лечение больного с ЖЭ включает постоянную оксигенотерапию, респираторную терапию, назначение супердоз метилпреднизолона, возможно более быстрое восстановление ОЦК, инфузия солевых растворов, альбумина и гидроксиэтилкрахмала. Коррекция нарушений микроциркуляции достигается применением среднемолекулярных коллоидных растворов, трентала, курантила, эуфилли-на, аспизола. Важную роль играет введение гепарина (от 25 000 ЕД и более по показаниям), который наряду с антикоагулянтными и дезагрегантными свойствами обладает способностью активировать липопротеиды плазмы и ускорять ферментативные реакции гидролиза триглицеридов. Для восстановления системы регуляции агрегатного состояния крови, помимо гепарина, глюкозо-новокаиновой смеси и дезагрегантов, применяют свежезамороженную плазму в сочетании с гепарином в дозе 200 ЕД/кг. Повышения фибринолитической активности плазмы достигают введением фибринолизина (плазмина) или препаратов, способствующих высвобождению тканевого активатора плазминогена из эндотелия сосудов (никотиновая кислота в дозе 1—3 мг/кг в сутки и компламин в дозе 15—30 мк/кг в сутки). Для защиты клеточных мембран от литических ферментов рекомендуют ингибиторы протеолиза — контрикал, гордокс, трасилол, а также естественные антиоксиданты (а-токоферол, аскорбиновая кислота). Купирование энцефалопатии можно обеспечивать использованием ноо-тропила, глиатилина, энцефабола, амтизола. Большое значение имеют устранение гипоксемии методами респираторной поддержки. Основным методом респираторной поддержки является ивл. Возникновение и развитие инфекции при травмах конечностей определяют 3 важнейших обстоятельства: количество и характер попадающих в рану микроорганизмов (микробный фактор), анатомическая локализация раны и состояние тканей в зоне повреждения (местный фактор), сопротивляемость организма или его защитный потенциал. Гнойное воспаление мягких тканей в зоне открытого перелома чаще всего является следтвием нагноения гематомы. В подобной ситуации снятие швов и разведение краев раны позволяют предупредить развитие остеомиелита. Если процесс обостряется или в ране находят нежизнеспособные ткани и костные отломки, показана вторичная хирургическая обработка раны. Особого подхода требуют больные с погружным остеосинтезом, осложнившимся гнойным процессом. При интрамедуллярном остеосинтезе развившееся гнойное воспаление кости поражает весь костномозговой канал, при этом отток гнойного содержимого резко затруднен. При гнойном вос- 589 палении в условиях накостного остеосинтеза процесс локализуется в области пластины и в перфорационных каналах по ходу шурупов. Развитие костномозговой флегмоны после интрамедуллярного остеосинтеза приводит к секвестрации внутренней стенки канала. Развитие гнойного осложнения в области раны у больных, которым произведен металлоостеосинтез, не является абсолютным показанием для удаления фиксатора. Проведенная активная консервативная терапия, вскрытие нагноившейся гематомы, вторичная хирургическая обработка раны могут помочь сохранить фиксатор до консолидации перелома. Ложный сустав, осложнившийся остеомиелитом, чаще всего лечат с использованием наружного чрескостного компрессионно-дистракционного остеосинтеза, который обеспечивает возможность сращения отломков и ликвидацию остеомиелитического процесса. При выраженном гнойном процессе в области перелома и дефекта кости на голени применяют кожно-фасциально-костную пластику. Гнойный артрит может протекать в виде 4 форм, которые не всегда являются стадиями процесса. Так, гнойный артрит может быть вторичным, когда процесс начинается с остеомиелита эпифиза и метафиза, а затем воспаление распространяется на мягкие ткани и суставы и развивается остео-артрит. Иногда воспалительный процесс начинается в суставе при отсутствии повреждений суставных концов костей. В таких случаях он крайне редко распространяется на кости и редко приводит к развитию остеомиелита. Различают следующие формы гнойного артрита: серозный и серозно-фиб-ринозный; эмпиема, или гнойное воспаление сустава; капсульная флегмона и панартрит; остеоартрит (гнойный артрит в сочетании с остеомиелитом эпифиза и эпиметафиза). Гнойный процесс, распространяясь на окружающие мягкие ткани, может привести к параартикулярной флегмоне, гнойным затекам. Установление формы гнойного артрита определяет и хирургическую тактику. Если при серозной форме или эмпиеме сустава возможно добиться излечения пункционным методом или закрытым проточно-промывным дренированием сустава, то при капсульной флегмоне и остеоартрите показано хирургическое лечение — артротомия. При флегмоне в таких случаях выполняют иссечение синовиальной оболочки, а при остеоартрите — резекцию сустава. В развитии процесса нет определенной фазности течения, поэтому и при более легких формах гнойного артрита, но при тяжелой интоксикации показана артротомия, особенно если это касается посттравматических артритов, осложнивших открытые повреждения или огнестрельные ранения суставов. 18.9. Вывихи |
