РУКОВОДСТВО ПО ОБЩЕЙ ХИРУРГИИ. Руководство по общей хирургии Учебное пособие. М. Оао Издательство Медицина
 Скачать 9.28 Mb. Скачать 9.28 Mb.
|
|
Хроническая артериальная непроходимость — патологическое состояние, обусловленное развитием постепенно нарастающего сужения артерий и проявляющееся синдромом ишемии конечности. Причинами хронической ишемии конечностей могут быть атеросклероз и облитерирую-щий эндартериит (облитерирующий тромбангит — болезнь Бюргера, болезнь Рейно). Причины артериальных тромбозов впервые были установлены еще в 1856 г. Р. Вирховым, который объединил их в триаду: повреждение сосудистой стенки; изменение состава крови; нарушение тока крови. Острый тромбоз артерии может быть следствием коагулогических нарушений (гиперкоагуляция) и воздействия тромбогенных факторов или гемо-динамических расстройств, обусловливающих замедление артериального кровотока (шок, коллапс, острая и хроническая травма, сдавление артерии). В 80 % случаев причинами артериальных эмболии являются заболевания сердца: атеросклеротический кардиосклероз, острый инфаркт миокарда, ревматический митральный порок. Из экстракардиальных эмбологенных заболеваний наибольшее значение имеют аневризмы аорты и ее крупных ветвей. Основными источниками артериальных эмболии являются тромбы полостей сердца, легочных вен, а также участков аорты и артерий, расположенных выше уровня эмболии, перемещение которых представлено на рис. 19.1. Различают множественные и одиночные эмболии. Частота эмболии различных отделов артериальной системы распределяется (по нисходящей) следующим образом: бедренные артерии, подвздошные артерии, бифуркация аорты, подколенные, подключичные, плечевые артерии и артерии голени. Спазм артерии может обусловить ее острую непроходимость, но такая функциональная непроходимость держится не более 3 ч; более продолжительный спазм обычно связан с механическими повреждениями артериальной стенки. Кроме того, спазм может сопутствовать эмболии, тромбозу любого происхождения, усиливая тяжесть острой артериальной ишемии. 19.1.1. Общие принципы клинической и инструментальной диагностики Синдром острой ишемии конечности наблюдается во всех без исключения случаях острой артериальной непроходимости и состоит из следующих симптомов: ▲ субъективные: боль в пораженной конечности; чувство онемения, похолодание, парестезии; 628 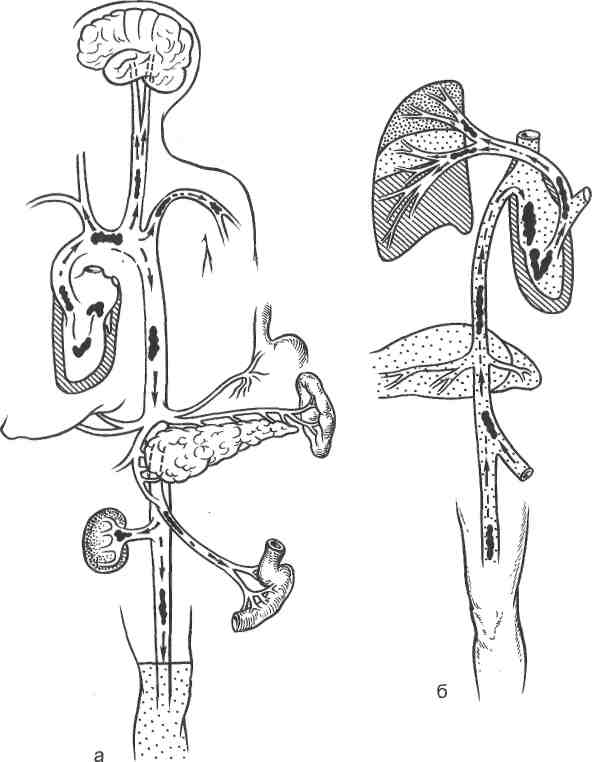 Рис. 19.1. Тромбоэмболия артериальная (а) и венозная (б) [Гостищев В. К. и др., 2000]. - ж объективные: изменение окраски кожных покровов; снижение кожной температуры; расстройство чувствительности; нарушения активных движений в суставах конечности; болезненность при пальпации ише-мизированных мышц; субфасциальный отек мышц голени (или предплечья); ишемическая мышечная контрактура. Клиническая классификация течения острой ишемии конечности представлена на схеме 19.1. Отсутствие пульсации артерии дистальнее окклюзии является единственным клиническим признаком, позволяющим определить локализацию эмбола или тромба (рис. 19.2). Поражение артерий конечностей на ранних стадиях хронического нарушения артериального кровотока проявляется легкими парестезиями и повышенной мышечной утомляемостью. Примерно у половины больных заболевание начинается с перемежающейся хромоты, реже — повышенной утом- 629 Схема 19.1. Клиническая классификация течения острой ишемии конечности [Савельев В. С. и др., 1987]       Эмболии с нарастающей ишемией конечности Эмболии с нарастающей ишемией конечностиЭмболии с умеренной стабильной ишемией конечности Эмболии с регрессирующей ишемией конечности   Ишемия напряжения Ишемия покоя            Медленно нарастающая ишемия Медленно нарастающая ишемия Быстро нарастающая ишемия «Молниеносная» ишемия Медленно регрессирующая ишемия Быстро прогрессирующая ишемия    Гангрена ГангренаХроническая артериальная недостаточность 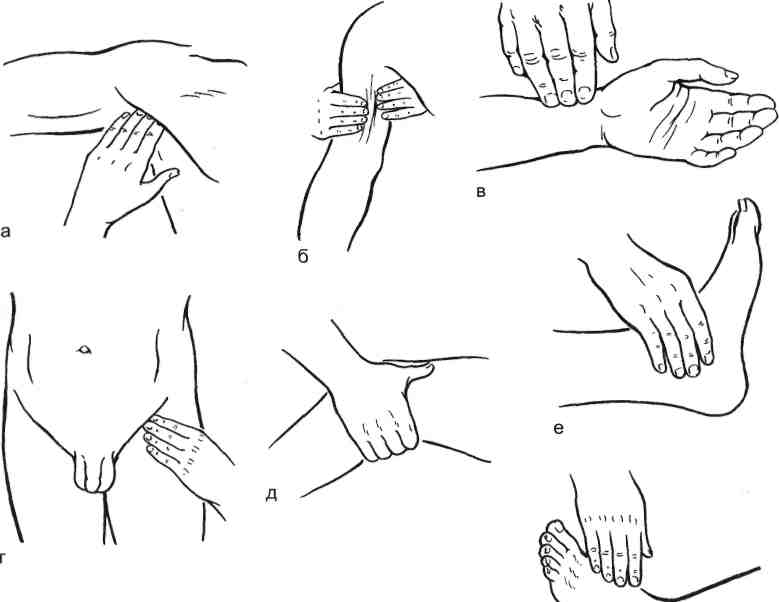 Рис. 19.2. Точки пальпаторного определения пульсации артерий конечностей. Рис. 19.2. Точки пальпаторного определения пульсации артерий конечностей.а — подмышечной; б — плечевой; в —лучевой; г —бедренной; д — подколенной; е — задней большеберцовой; ж — тыльной артерии стопы. Ж 630 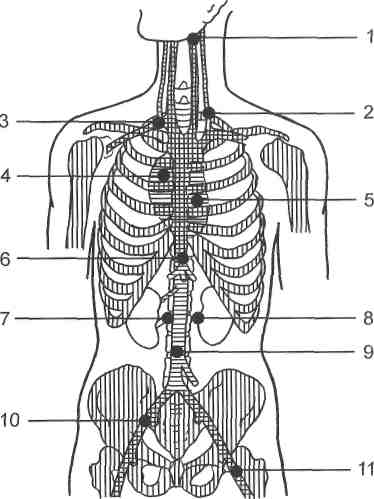 Рис. 19.3. Места выслушивания сосудов (по А. В. Покровскому). 1 — сонная артерия; 2 — позвоночная артерия; 3 — подключичная артерия и брахиоцефаль-ный ствол; 4 — аорта; 5 — аортальный клапан; 6 — брюшная аорта и чревный ствол; 7,8 — почечные артерии; 9 — брюшная аорта; 10 — подвздошная артерия; 11 —бедренная артерия. ляемости конечности при ходьбе и физической нагрузке, зябкости стоп и голеней, трофических изменений ногтей и кожных покровов. Характер и локализация болевых ощущений при перемежающейся хромоте неодинаковы. Так, боли на подошвенной поверхности стоп и в пальцах чаще возникают при поражении артерий голени и стопы. В области икроножных мышц боли чаще всего носят судорожный, сжимающий или ноющий характер. Психика больного, постоянно испытывающего болевые ощущения, заметно изменяется: ослабевают внимание, память, иногда развиваются острые психозы, вызванные сильными болевыми ощущениями и всасыванием токсичных продуктов из некротических участков. В стадии трофических расстройств наблюдается повышенная ранимость тканей пораженной конечности. Даже после незначительных травм, потертостей, ушибов, ранений при уходе за ногтями возникают трещины и язвы. В процессе диагностики проводят аускультацию в проекции магистральных артерий (рис. 19.3). Для определения степени компенсации кровообращения в конечности применяют функциональные методы исследования. ж Маршевая проба: регистрируют расстояние и время появления болей в икроножных, бедренных и ягодичных (при «высокой» перемежающейся хромоте) мышцах при ходьбе по ровной местности со скоростью 120 шагов в 1 мин.
631 а Для определения скорости кровотока используют раствор ацетилхолина в количестве 0,1 г, разведенного в 10 мл 1 % раствора новокаина. При внут-риартериальном введении такого раствора к ощущению движения «горячей волны» по конечности присоединяется ощущение распирания. При нормальной проходимости после введения раствора в бедренную артерию ощущение «горячей волны» в стопе появляется через 1—2 с, при нарушении — с опозданием до 10 с. Кроме того, после введения препарата развивается резкая гиперемия кожи, ограниченная областью компенсированного артериального кровотока за счет коллатерального кровообращения. Гиперемия кожи резко обрывается на 3—4 см ниже окклюзии магистрального сосуда. ▲ К специальным методам исследования относится осциллография, которая дает возможность констатировать наличие минимальных изменений пульсовых колебаний магистральных артерий конечности, определить тонус сосудистой стенки, проходимость магистральных артериальных стволов. С помощью электротермометра в положении больного лежа на кушетке измеряют кожную температуру на симметричных участках конечности, обычно в первом межпальцевом промежутке. Снижение кожной температуры и отсутствие повышения ее после физической нагрузки свидетельствуют о недостаточности артериального кровотока. При капилляроскопии исследуют кожу пальцев стоп в области ногтевого лимба. При облитерирующем атеросклерозе капилляроскопические изменения сводятся к следующему:
Определение мышечного кровотока путем введения радиоактивных индикаторов позволяет количественно характеризовать кровоснабжение в конечности. Основным методом топической диагностики облитерирующих поражений аорты и периферический артерий является ангиография, применяемая при показаниях для реконструктивных вмешательств на пораженных сосудах. Для атеросклеротических процессов характерны краевые дефекты наполнения, «изъеденность» контуров аорты и артерий с участками стенозов или полной окклюзии. В настоящее время наиболее перспективным является использование ультразвуковых допплеровских приборов для диагностики ламинарного и турбулентного характера тока крови. Новые диагностические перспективы открылись в связи с внедрением сканирующих аппаратов, с помощью которых визуализируются сосуды даже при отсутствии кровотока в них. Дуплексное сканирование в сочетании с цветным допплеровским картированием используется для определения тромбоза сосуда и возможной несостоятельности венозных клапанов. 19.1.2. Степени острой ишемии и стадии хронической артериальной непроходимости Внезапное нарушение кровотока в магистральных артериях конечностей вызывает комплекс сложных гемодинамических и метаболических реакций, в значительной степени определяющих клинические проявления заболевания. Выраженность этих реакций в наибольшей степени зависит от тяжести 632 ишемических расстройств в конечности. Согласно классификации B.C. Савельева и соавт. (1987), выделяют три степени острой артериальной ишемии.
ж Ишемия IIIстепени характеризуется начинающимися некробиотиче-скими явлениями, что выражается появлением субфасциального отека (III,а), а впоследствии — мышечной контрактуры: парциальной (III,б) и тотальной (Ш,в). Согласно классификации В. К. Гостищева (2002), выделяют 4 стадии хронической артериальной недостаточности.
19.1.3. Оперативное и консервативное лечение Лечение острой артериальной непроходимости должно быть индивидуальным в зависимости от локализации эмболии, давности заболевания, стадии ишемии и должно состоять из следующих направлений: 633
Консервативное лечение показано в ранней стадии (в течение 6 ч от начала заболевания) при очень тяжелом общем состоянии больного, при эмболии мелких артерий (голени, предплечья), неясной клинической картине заболевания, а также как вспомогательное при оперативном лечении. Начинают лечение с консервативных мероприятий, которые проводят при наличии показаний к операции в течение 1,5—2 ч, а если ишемия конечности не проходит и болевая чувствительность не восстанавливается, выполняют операцию. Лечение и профилактика тромбоэмболии артериальных сосудов. Основным принципом антитромботической терапии является необходимость устранения тромботического состояния системы гемостаза путем одновременной коррекции патологических изменений во всех трех основных звеньях этой системы: гемокоагуляции, фибринолиза и агрегации тромбоцитов. Это достигают сочетанным применением ингибиторов тромбина (антикоагулянтов), антиагрегантов (антитромбоцитарные препараты) и активаторов фибрина. Современные ингибиторы тромбина, механизм их действия и дозировки представлены в табл. 19.1; 19.2. Таблица 19.1. Ингибиторы тромбина (прямые антикоагулянты)
634 Таблица 19.2. Ингибиторы тромбина (непрямые антикоагулянты)
Антиагреганты по механизму действия подразделяют на препараты, тормозящие адгезию и/или агрегацию тромбоцитов (табл. 19.3). Таблица 19.3. Основные антитромбоцитарные препараты
635 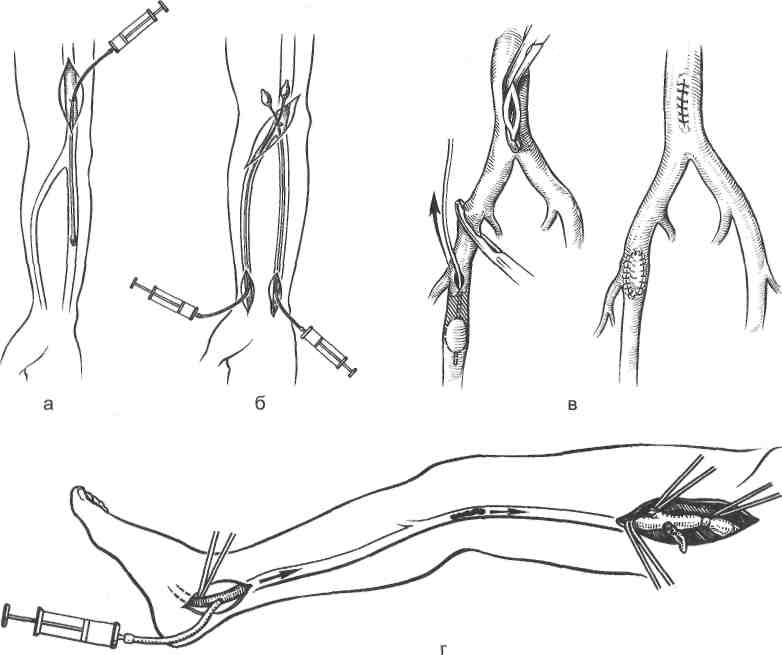 Рис. 19.4. Эмболэктомия катетером Фогарти. а — из доступа в средней трети плеча; б — ретроградное удаление тромбов из магистральных артерий предплечья; в — из бедренной артерии с ее пластикой; г — ретроградное вымывание тромботических масс через проксимальное артериотомическое отверстие (по В. С. Савельеву и соавт., 1987). К активаторам фибринолиза относят никотиновую кислоту (витамин РР) и компламин. Витамин РР обладает спазмолитическим действием, способствует выбросу в кровоток из сосудистой стенки активатора плаз-миногена. Снижает антиплазминовую активность плазмы, ингибируя действие фактора XIII и агрегацию тромбоцитов. Компламин (теоникол, ксантинола никотинат) снижает концентрацию фибриногена и агрегаци-онную способность тромбоцитов, уменьшает периферическое сопротивление, увеличивает минутный объем сердца, снижает уровень липидов в крови и, обладая буферным действием, препятствует развитию ацидоза. Противопоказан при остром инфаркте миокарда и резкой декомпенсации сердечной деятельности, но при параллельном назначении сердечных гликозидов препарат можно применять и у больных с сердечной недостаточностью. Тромболитическая терапия направлена на растворение внутрисосудистых тромбов (системный тромболизис), а также растворение фибрина в месте поврежденного сосуда (местный тромболизис). К наиболее часто исполь- 636 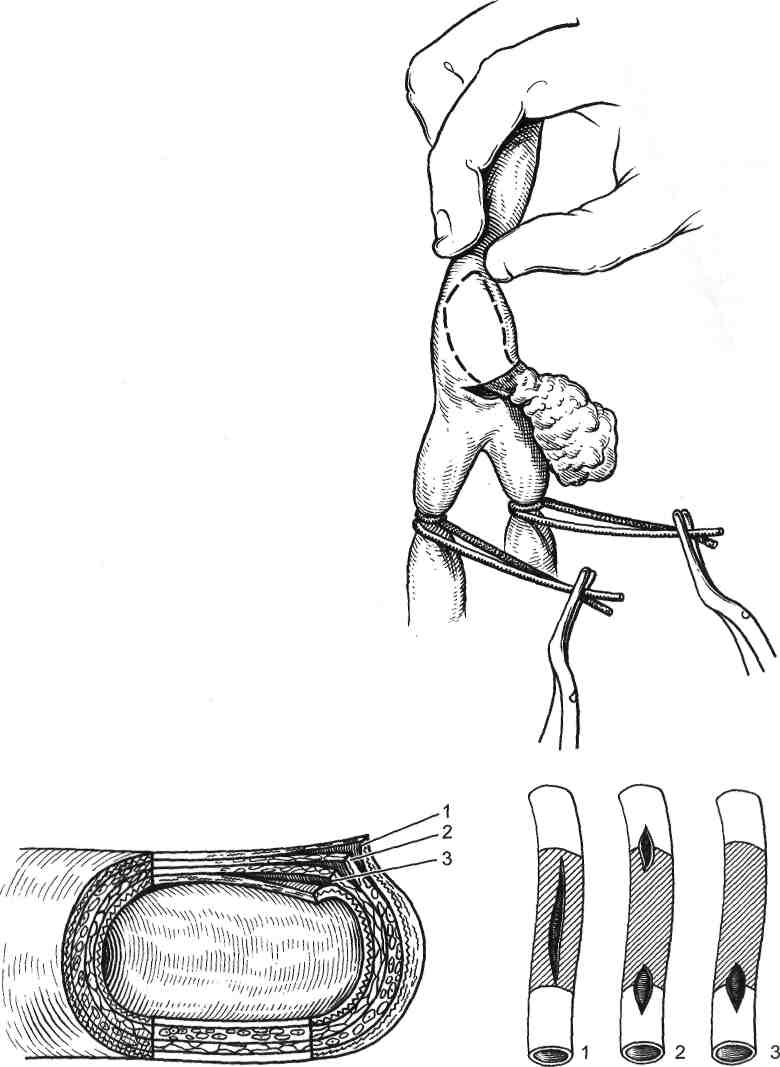 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
