|
|
Тесты. тест с ответами. Тесты для Промежуточной аттестации Резидентов 2 курса по специальности Акушерство и гинекология, в том числе детская Акушерство в стационаре2 (30 кредитов)
Какая дальнейшая врачебная тактика НАИБОЛЕЕ целесообразна?
* Начать индукцию родов
* Экстренное кесарево сечение
* Скрининг на сахарный диабет
* Назначить консультацию генетика+
* Начать лечение, улучшающее плодово-плацентарный кровоток
197. В ПМСП обратилась беременная с гестационным сроком 35 недель, с жалобами на плохое шевеление плода. Сделано КТГ: «Базальный ритм 150-170 уд/мин, с вариабельностью менее 5 уд/мин за 70 мин, повторяющиеся поздние децелерации, отсутствие акцелераций».
Согласно классификации КТГ по FIGO, какой из перечисленных результатов НАИБОЛЕЕ вероятен?
* Нормальная КТГ
*Сомнительная КТГ
* Патологическая КТГ+
* Претерминальная КТГ
* Угрожающее КТГ
198. В родильный стационар 2 уровня поступила беременная с гестационным сроком беременности 29 недель, с жалобами на подтекание вод. Объективно: матка в нормотонусе, ВДМ – 28 см. Сердцебиение плода ясное, ритмичное 146 уд/мин.
Какая врачебная тактика НАИБОЛЕЕ целесообразна?
*Провести осмотр «в зеркалах», при подтверждении диагноза наблюдение в отделении патологии беременности
* Провести влагалищное исследование для определения целостности плодного пузыря
*Провести осмотр в зеркалах, УЗИ плода, при подтверждении диагноза перевод в родильный дом 2 уровня
* Провести осмотр в зеркалах, УЗИ плода, при подтверждении диагноза перевод в родильный дом 3 уровня+
*Провести осмотр в зеркалах, УЗИ плода, при подтверждении диагноза перевод в родзал, начать профилактику РДС-синдрома
199. В родильный дом 3 уровня поступила необследованная беременная с гестационным сроком 32 недели с жалобами на ухудшение количества шевелений плода в течение 3 дней. Объективно: ВДМ - 28 см. Сердцебиение плода приглушенное, ритмичное 100 уд/мин. Проведен нестрессовый тест – персистирующая брадикардия, монотонный ритм; на УЗИ – плод 1, по фетометрии 28 недель, АИ меньше 5 см. Доплерография: реверсный, нулевой кровоток в пупочной артерии. Шейка матки по Бишопу - 5 баллов.
Какая врачебная тактика НАИБОЛЕЕ целесообразна?
*Индукция родов после проведения профилактики РДС плода
*Немедленная индукция родов, учитывая реверсный кровоток по доплерографии
*Выжидательная тактика, повторная допплерография и КТГ через 2 дня
* Кесарево сечение, учитывая данные КТГ и реверсный кровоток по доплерографии+
* Профилактика РДС плода, плановое кесарево сечение в 34 недель беременности
200. В отделении патологии в течение 3 дней находится беременная с гестационным сроком 32 недели с диагнозом «Преждевременный разрыв плодных оболочек». В анамнезе – хронический пиелонефрит, хронический цистит. При физикальном обследовании: температура тела 38,6С, АД 120/80 мм.рт.ст, пульс 90 ударов в минуту. Матка не возбудима, безболезненна. Объективно: ВДМ - 33 см. Сердцебиение плода ритмичное, 160 ударов в минуту. Симптом поколачивания отрицательный с обеих сторон. Воды мутные, без запаха. ОАК: гемоглобин – 110 г/л, лейкоциты – 14
109/л. ОАМ – белок – 0,066г/л, лейкоциты – 6-8 в поле зрения.
Какой диагноз НАИБОЛЕЕ вероятен?
*Хронический пиелонефрит, обострение
*Угрожающее состояние плода
*Хронический цистит, обострение
*Изолированная лихорадка у матери
*Подозрение на хориоамнионит+
251 Беременная поступила в стационар через 2 часа от начала родовой деятельности и излития околоплодных вод в сроке 30 недель. В анамнезе аллергия на пенициллин. Положение плода продольное. Сердцебиение плода 136 ударов в минуту. При влагалищном исследовании: шейка матки сглажена, открытие 2 см, предлежит головка, прижата ко входу в малый таз. Плодного пузыря нет.
Какая тактика НАИБОЛЕЕ целесообразна, согласно клиническому протоколу МЗ РК?
*Токолиз атосибаном, профилактика РДС плода, ампициллин 2 гр. в/в по схеме
*Токолиз нифедипином, профилактика РДС плода, ампициллин 2 гр. в/в по схеме
*Токолиз гинипралом, профилактика РДС плода, цефазолин 2 гр. в/в по схеме
* Нифедипин, профилактика РДС плода, цефазолин 2 гр. в/в по схеме+
* Нифедипин, профилактика РДС плода, эритромицин по 250 мг 4 раза в день
202. В приемный покой родильного дома поступила повторнобеременная, первородящая женщина со сроком беременности 34 недели 5 дней, с жалобами на излитие околоплодных вод 2 дня назад и схваткообразные боли внизу живота в течение часа. Т – 37,5 С, пульс 100 ударов в минуту, АД 100/60 мм рт. ст. В анализе крови: лейкоциты 12x109/л, гемоглобин 100 г/л, тромбоциты 220 тыс. Данные КТГ: (см картинку).
Какая тактика НАИБОЛЕЕ целесообразна?
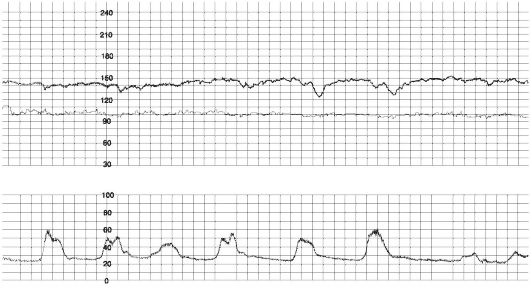
* Экстренное родоразрешение путем операции кесарево сечение+
*Выжидательная тактика в течение 48 часов с профилактикой РДС плода
*Активная тактика с постоянным КТГ мониторингом состояния плода
*Интенсивная терапия в течение 3-5 часов, с последующим оперативным родорарешением
*Интенсивная терапия в течение 3-5 часов, при нормализации состояния – консервативное ведение родов
203. В ПМСП обратилась беременная с гестационным сроком 28 недель, с жалобами на уменьшение шевелений плода в течение суток. При анализе гравидограммы: линия ВДМ, начиная с 24 недель, находится параллельно линиям 50 percentile и 10 percentile. Объективно: ВДМ - 24 см. Сердцебиение плода приглушенное, ритмичное 158 уд/мин. Проведена антенатальная КТГ.
Согласно клиническому протоколу МЗ РК, при каком показателе STV досрочное родоразрешение НАИБОЛЕЕ целесообразно у данной беременной?
* Показатель STV-2,6 и менее
* Показатель STV-2,9 и менее
* Показатель STV-3,0 и менее
* Показатель STV-3,5 и менее
* Показатель STV-4,0 и менее
204. В ПМСП обратилась беременная с гестационным сроком 36 недель, с жалобами на уменьшение шевелений плода в течение суток. При анализе гравидограммы: линия ВДМ, начиная с 28 недель, находится параллельно линиям 50 percentile и 10 percentile. Объективно: ВДМ - 32 см. Сердцебиение плода ясное, ритмичное 148 уд/мин. Проведена антенатальная КТГ.
Согласно клиническому протоколу МЗ РК, при каком показателе STV досрочное родоразрешение НАИБОЛЕЕ целесообразно у данной беременной?
*Показатель STV-2,6 и менее
* Показатель STV-2,9 и менее
* Показатель STV-3,0 и менее
* Показатель STV-3,5 и менее
* Показатель STV-4,0 и менее
205. В ПМСП обратилась беременная с гестационным сроком 36 недель, с жалобами на уменьшение шевелений плода в течение суток. При анализе гравидограммы: линия ВДМ, начиная с 28 недель, находится параллельно линиям 50 percentile и 10 percentile. Объективно: ВДМ - 32 см. Сердцебиение плода ясное, ритмичное 148 уд/мин. Для уточнения диагноза назначена ультразвуковая биометрия плода.
Согласно клиническому протоколу МЗ РК, укажите наиболее достоверные диагностические показатели для определения маловесного плода?
*Бипариетальный размер и длина бедренной кости
* Окружность живота и ожидаемый вес плода +
* Бипариетальный размер и ожидаемый вес плода
* Окружность живота и длина бедренной кости
* Объем головки и длина бедренной кости
206. Первобеременная 23 лет, доставлена в родильный дом после приступа эклампсии, который произошел дома. Срок беременности 36 недель, состояние тяжелое, сознание заторможенное. АД 160/100 – 170/100 мм.рт.ст., пульс – 92 удара в минуту. Матка не возбудима. Сердцебиение плода ясное, ритмичное 142 удара в минуту. Шейка матки по шкале Бишоп – 6 баллов.
Какая тактика ведения беременной в сочетании с комплексной интенсивной терапией НАИБОЛЕЕ целесообразна?
* пролонгировать беременность до 37 недель
* родоразрешить после стабилизации состояния +
* начать подготовку организма к родам
* произвести амниотомию и начать родовозбуждение
* родоразрешить оперативным путем в экстренном порядке
207. У беременной с тяжелой преэклампсией с целью симптоматического противосудорожного лечения в качестве нагрузочной дозы внутривенно медленно введено 5 грамм сухого вещества сульфата магния в течение 5 минут.
Какая НАИБОЛЕЕ оптимальная поддерживающая доза сульфата магния в граммах/час в течение 24 часов?
* 1+
*2
*3
*4
*5
208. В родильный дом бригадой скорой помощи доставлена первобеременная 26 лет, в сроке беременности 36 недель с жалобами на боли в правом подреберье. Соматических заболеваний нет. Объективно: состояние тяжелое, кожные покровы и склеры желтушные. АД 160/100–155/95 мм.рт.ст., пульс – 92 удара в минуту. Матка не возбудима. Сердцебиение плода ясное, ритмичное, 140 ударов в минуту. Имеются выраженные отеки на нижних конечностях, животе. Диурез снижен, моча темная. ОАК: Hb-72 г/л, тромбоциты - 100х109/л. Биохимический анализ крови: АЛТ- 67МЕ/л, АСТ– 63 МЕ/л. ОАМ: белок 0,3 г/л.
Какой диагноз НАИБОЛЕЕ вероятен?
* HELLP синдром+
*вирусный гепатит
* преэклампсия тяжелая
*острый жировой гепатоз
*холестатический гепатоз беременных
209. Повторнобеременная, 35 лет, в сроке 34 недель перенесла приступ эклампсии. При поступлении в родильный дом состояние тяжелое, в сознании, на вопросы отвечает. АД 150/100 мм.рт.ст., пульс - 90 ударов в минуту. Матка соответствует сроку беременности, не возбудима. Сердцебиение плода ясное, ритмичное 140 ударов в минуту. Выраженные отеки на ногах. В моче белок - 0,66г/л. Родовые пути по шкале Бишоп – 6 баллов. Начата комплексная интенсивная терапия.
Какая тактика ведения беременной в сочетании с комплексной интенсивной терапией НАИБОЛЕЕ целесообразна?
* пролонгировать беременность
* начать индукцию родов
* начать родовозбуждение окситоцином
* родоразрешить в течение 3-12 часов +
* родоразрешить в течение 24-48 часов
210. Повторнобеременная 27 лет, предъявляет жалобы на боли в эпигастральной области, тошноту в сроке беременности 32 недели. АД 160/100 мм.рт.ст., пульс – 88 ударов в минуту. Матка не возбудима. Сердцебиение плода 142 удара в минуту. На ногах – умеренные отеки. В моче белок – 0,3 г/л.
Какой препарат НАИБОЛЕЕ оправдан?
* сульфат магния в/в 25% -20,0 +
* нифедипин 10 мг внутрь
* допегит 10 мг внутрь
* нормодипин10 мг внутрь
* сульфат магния в/в 25% -10,0
211. Повторнобеременная 29 лет, предъявляет жалобы на боли в эпигастральной области, тошноту, в сроке беременности 35 недель. В анамнезе: при первой беременности отмечала повышение АД до 140/90 мм.рт.ст. Объективно: кожные покровы и видимые слизистые бледно розовой окраски. АД 160/100 –мм.рт.ст., пульс – 86 ударов в минуту. Матка не возбудима. Положение плода продольное, предлежит головка. Сердцебиение плода 140 ударов в минуту. На ногах – умеренные отеки. В моче белок – 0,3 г/л.
Какой диагноз НАИБОЛЕЕ вероятен?
* преэклампсия тяжелая+
* хроническая гипертензия
* гестационная гипертензия
* HELLP синдром
* преэклампсия легкая
212. Первородящая находится во втором периоде родов. При мониторировании отмечено повышение АД -170/100 мм.рт.ст. Влагалищное исследование: головка плода в узкой части полости малого таза, сагиттальный шов в правом косом размере, малый родничок обращен влево кпереди.
Какая тактика ведения роженицы НАИБОЛЕЕ целесообразна?
*подключить 5ЕД окситоцина в/в капельно
* наложить акушерские щипцы+
* ввести стартовую дозу сульфата магния
* родоразрешить путем кесарева сечения
* вмешательства не требуется
213. В перинатальный центр поступила повторнобеременная 37 лет в сроке 38 недель 2 дня по направлению врача женской консультации. Из анамнеза: 1 беременность закончилась операцией кесарево сечение в сроке 34 недель по поводу тяжелой преэклампсии и угрожающего состояния плода в родах. При поступлении: кожные покровы и видимые слизистые бледно розовой окраски. АД 140/90 мм.рт.ст., пульс – 82 удара в минуту. Матка не возбудима Сердцебиение плода ясное, ритмичное 138 ударов в минуту. Родовые пути – по шкале Бишоп 6 баллов. Обследована: суточная протеинурия – 2,0 г/л.
Какая тактика ведения беременной НАИБОЛЕЕ целесообразна?
*УЗИ-определить состоятельность шва на матке
* кесарево сечение в плановом порядке+
*провести экстренное кесарево сечение
*индукция родов простагландинами
*кесарево сечение с началом схваток
214. Первобеременная находится в течение 5 суток в отделении патологии беременности с преэклампсией, в сроке 32 недели беременности. При поступлении АД 150/90 мм рт. ст., пульс 80ударов в минуту. Матка не возбудима. Сердцебиение плода ритмичное, 140 уд/мин, слева выше пупка. При мониторировании АД в пределах 120/80-130/90, диурез адекватный. Суточная протеинурия в динамике 0,3г/л - 0,162г/л. На допплерометрии: нарушение маточно -плацентарного кровотока 1А ст.
Какая тактика ведения беременной НАИБОЛЕЕ целесообразна?
*провести профилактику дистресс синдрома плода
*родоразрешить путем операции кесарево сечение
*начать подготовку организма к родам простагландинами
*продолжить мониторирование состояния матери и плода
* выписать под наблюдение участкового врача.+
215. Первобеременная 34 лет, поступила в родильный дом, по направлению врача женской консультации с преэклампсией в сроке 37 недель (4дня) беременности. При поступлении АД - 150/90 мм.рт.ст., пульс 80 ударов в минуту. ВДМ - 39 см, ОЖ - 100 см. Положение плода продольное, предлежит тазовый конец, над входом в малый таз. Сердцебиение плода ритмичное, 140 ударов в минуту, слева выше пупка. Суточная протеинурия - 0,3г/л. На допплерометрии – нарушение плодово-плацентарного кровотока 2Б степени. Состояние шейки матки по шкале Бишоп – 6 баллов.
Какая тактика ведения беременной НАИБОЛЕЕ целесообразна?
* кесарево сечение в плановом порядке +
*провести экстренное кесарево сечение
*начать подготовку организма к родам
*мониторинг состояния матери и плода
* кесарево сечение с началом схваток
216. В роддом доставлена повторнобеременная в сроке 36 недель, с жалобами на головную боль. 2 недели назад находилась в отделении патологии беременности по поводу преэклампсии, выписана с улучшением. При поступлении: АД-150/90 мм.рт.ст., пульс 84 ударов в минуту. Матка не возбудима, положение плода продольное, предлежит головка. Сердцебиение плода ясное, ритмичное 136 ударов в минуту. В анализе мочи белок – 1,0 г/л. Шейка матки по шкале Бишоп – 5 баллов.
Какая тактика ведения беременной НАИБОЛЕЕ целесообразна?
* пролонгировать беременность до 37 недель
* амниотомия с последующим родовозбуждением
* родоразрешить в течение 3-12 часов
* родоразрешить в течение 24-48 часов +
* экстренно родоразрешить оперативным путем
217. В роддом доставлена повторнобеременная в сроке 35 недель, с жалобами на головную боль. 2 недели назад находилась в отделении патологии беременности по поводу преэклампсии, выписана с улучшением. При поступлении: АД-140/90 мм.рт.ст., пульс 84 удара в минуту. Матка не возбудима, положение плода продольное, предлежит головка. Сердцебиение плода ясное, ритмичное 140 ударов в минуту. ОАМ: белок – 0,3 г/л.
Какой диагноз НАИБОЛЕЕ вероятен?
* хроническая гипертензия
* преэклампсия
* гестационная гипертензия
* преэклампсия нетяжелая
* преэклампсия тяжелая
218. У первобеременной 29 лет при сроке беременности 31 неделя, на фоне повышения АД до 170\100 мм.рт.ст. появилась головная боль и затрудненное носовое дыхание, уменьшился диурез. На УЗИ выявлены отставание фетометрических показателей на 2 недели, маловодие. На допплерометрии: «критическое» состояние плодово-плацентарного кровотока. Шейка матки по шкале Бишоп – 6 баллов.
Какая тактика ведения беременной в сочетании с комплексной интенсивной терапией НАИБОЛЕЕ целесообразна?
* продолжить мониторирование состояния матери и плода
* родоразрешить путем операции кесарево сечение+
* произвести амниотомию и начать родовозбуждение
* провести профилактику дистресс синдрома плода
* начать подготовку организма к родам простагландинами
219. У повторнородящей 25 лет, находящейся в отделении патологии с преэклампсией, в сроке беременности 32 недели, появились кровянистые выделения из половых путей.
Какое осложнение беременности НАИБОЛЕЕ вероятно?
* предлежание плаценты
* ПОНРП+
* плевистое прикрепление пуповины
* начавшийся разрыв матки
* угрожающий разрыв матки
220. В перинатальный центр доставлена беременная со сроком беременности 37 недель. Жалобы на боли в правом подреберье, тошноту, рвоту. Объективно: кожные покровы и склеры желтушные. АД – 150/100 мм рт.ст. пульс – 84удара в минуту. Положение плода продольное предлежит головка, прижата ко входу в малый таз. Сердцебиение плода ясное, 140 ударов в минуту. Имеются выраженные отеки на лице, нижних конечностях. Обследована: Нb-90г/л; тромбоциты 100х109/л; АЛТ -70 МЕ/л; АСТ- 65 МЕ/л.
Какое осложнение беременности НАИБОЛЕЕ вероятно?
* HELLP-cиндром+
*тяжелая преэклампсия
*обтурационная желтуха
*вирусный гепатит
*жировой гепатоз беременных
221. Беременная в сроке 36 недель перенесла дома приступ эклампсии. При поступлении в перинатальный центр АД - 160/100 мм рт. ст. Предполагаемая масса плода - 1500 г. Выраженные отеки на лице и голени. Белок в моче – 3,3 г/л. Состояние шейки матки по шкале Бишоп 6 баллов. Начата интенсивная комплексная терапия в условиях ОАРИТ.
|
|
|
 Скачать 1.19 Mb.
Скачать 1.19 Mb.
