Травматология и восстановительная хирургия черепночелюстнолицевой
 Скачать 37.23 Mb. Скачать 37.23 Mb.
|
Глава 1 Общие сведения о неогнестрельных переломах челюстей у взрослых[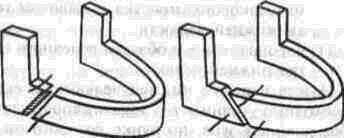 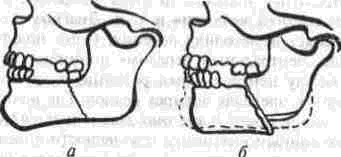 Рис 2 Смещение отломков нижней челюсти в зависимости от направления щели перелома (по Kazarujan Converce) а короткий отломок, который может сместиться вверх и вперед б короткий отломок удерживаемый длинным отломком Рис 3 Смещение короткого отломка нижней челюсти вверх в зависимости от наличия на нем зубов а смещение невозможно из за наличия зуба на коротком отломке челюсти, б — смешение возможно при отсутствии зуба антагониста на нижней челюсти вршп ветвей тройничного нерва, который обусловлен дегенеративными изменениями в нервных волокнах и характеризуется парестезией, гипер-или анестезией зубов, нижней губы и т д В отдаленные сроки травматический неврит нередко приводит к деструкции кости как в зоне перелома, так и в отдаленных от него участках Поэтому своевременное выявление (невро логическими и электроодонто-диагностическими методами исследования) и лечение неврологи ческих расстройств имеют большое значение Не менее важно определение при открытом переломе чувствительности микрофлоры к анти биотикам, так как все переломы нижней челю сти в пределах нижней зубной дуги инфициро ваны патогенной микрофлорой полости рта, преимущественно стафилококками и стреп тококками, которые у половины больных устой чивы к бактериостатическим препаратам (В А Малышев, 1973) Диагностика основывается на определении места перелома и характера смещения отломков, смещение зависит от степени нарушения равновесия тяги жевательных мышц, направления щели перелома (рис 2), количества зубов, оставшихся на отломках челюсти (рис 3) и других факторов Для уточнения диагноза перелома нижней челюсти необходимо произвести рентгенографию в двух проекциях (передне задней и боковой) или ортопантомографию Особенно большое зна чение такое обследование имеет при переломах мыщелковых отростков, ветвей и углов нижней челюсти (рис 4), так как переломы указанной локализации встречаются у каждого второго третьего пострадавшего и зачастую плохо контур и руются на рентгенограммах, наслаиваясь на щеи-ные позвонки, ветвь нижней челюсти и кости основания черепа Во многих случаях переломов мыщелкового отростка правильный диагноз устанавливают только после рентгенографического исследова ния больного, при этом чем выше линия пере лома на отростке, тем более показательна послойная рентгенография Для уточнения характера перелома и заболевания мыщелкового отростка нижней челюсти очень полезно применить (Е Н Рябоконь, 1997) компьютерную томографию на аппарате СРТ-100, осуществлять визуализацию височно-ниж-нечелюстного сустава на магниторезонансном томографе «Образ Ь (изготовитель — НПО «Агрегат») При изолированных повреждениях альвеолярного отростка смещаются только ограниченные участки зубной дуги, что хорошо выявляется с помощью внутриротовой рентгенографии При установлении диагноза перелома челюс ти необходимо точно определить его локализа цию, характер (линейный, оскольчатый), на личие или отсутствие смещения отломков кости Недопустимо, например, формулировать диаг  Рис 4 На рентгенограмме ветви челюсти в боковой проекции (а) видна линия перелома основания мыщелкового отростка, на обзорной рентгенограмме (6) эта линия не определяется 6 ноз так: «перелом тела нижней челюсти справа», «центральный перелом нижней челюсти», «перелом верхней челюсти» и т. п. Диагноз всегда определяет и методику лечения. Одни под термином «центральный перелом» понимают перелом между центральными резцами, а другие — перелом в пределах четырех резцов. Где начинается тело челюсти и где оно заканчивается? Согласно данным анатомии, тело челюсти — вся ее горизонтальная часть от левого до правого угла. А некоторые авторы считают, что тело челюсти начинается от клыка и заканчивается у зуба мудрости. Что же касается переломов в подбородочном отделе тела челюсти, то их нередко называют центральными переломами. По нашему мнению, в зависимости от локализации следует выделять такие виды переломов: 1) срединный - проходящий между центральными резцами; 2) резцовый - между первым и боковым резцом; 3) клыковый — проходящий по линии клыка; 4) ментальный — проходящий на уровне подбородочного отверстия; 5) тела челюсти — чаще всего в пределах лунок 5-го, 6-го, 7-го зубов и медиального края лунки 8-го зуба, 6) угловой, или ангулярный, то есть проходящий позади или вблизи лунки нижнего 8-го зуба, т е. в пределах нижней трети ветви челюсти; 7) ветви челюсти — в пределах ее средней и верхней третей; 8) основания мыщелкового отростка; 9) цервикальный, или шеечный, проходящий в области шейки мыщелкового отростка нижней челюсти; 10) переломо-вывих — сочетание перелома мыщелкового отростка с вывихом головки нижней челюсти; 11) коронарный — в области венечного отростка нижней челюсти. Назвав перелом нижней челюсти, в скобках необходимо уточнить его локализацию условным обозначением зуба, по лунке которого он проходит, или зубов, между которыми локализуется щель излома. ЛОКАЛИЗАЦИЯ, КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА И ДИАГНОСТИКА ПЕРЕЛОМОВ ВЕРХНЕЙ ЧЕЛЮСТИ Переломы верхней челюсти проходят обычно по одной из трех типичных линий наименьшего сопротивления, описанных Ле Фором: верхней, средней и нижней. Их принято называть линиями Ле Фора (Le Fort, 1901) (рис. 5). Ле Фор Г — нижняя линия, имеет направление от основания грушевидной апертуры горизонтально и назад к крыловидному отростку клиновидной кости. Этот вид перелома впервые описан Гереном, о нем упоминает в своей работе и Ле Фор, поэтому перелом по нижней линии нужно называть переломом Герена-Ле Фора. Ле Фор II — средняя линия, проходит в поперечном направлении через носовые кости, дно глазницы, подглазничный край, а далее вниз по скуло-челюстному шву и крыловидному отростку клиновидной кости. Ле Фор III — верхняя линия наименьшей прочности, проходящая в поперечном направлении через основание носовых костей, дно глаз- * Нумерация переломов приведена по описанию автора (Ле Фора)   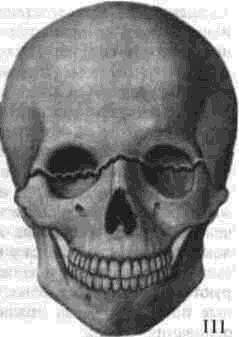 Рис 5 Нумерация линий наименьшего сопротивления верхней челюсти по Ле Фору 1 - нижняя линия, 11 - средняя линия. III - верхняя линия ницы, наружный ее край, скуловую дугу и кры-ловидный отросток клиновидной кости. При переломе по линии Ле Фор I подвижна лишь зубная дуга верхней челюсти вместе с небным отростком; при переломе типа Ле Фор II — вся верхняя челюсть и нос, а в случае перелома типа Ле Фор III — вся верхняя челюсть вместе с носом и скуловыми костями. Указанная подвижность может быть одно- и двусторонней. При односторонних переломах верхней челюсти подвижность отломка менее выражена, чем при двусторонних. Переломы верхней челюсти, особенно по линии Ле Фор III, нередко сопровождаются повреждениями основания черепа, сотрясениями, ушибами или сдавлением головного мозга. Одновременное повреждение челюсти и головного мозга чаше является результатом грубой и сильной травмы: удара по лицу тяжелым предметом, сдавления, падения пострадавшего с большой высоты. Состояние больных с переломом верхней челюсти значительно усугубляется при повреждениях стенок придаточных пазух, носовой части глотки, среднего уха, мозговых оболочек, передней черепной ямки с вколачиванием в нее носовых костей, стенок лобной пазухи. В результате перелома стенок этой пазухи или решетчатого лабиринта может возникнуть эмфизема подкожной клетчатки в области глазницы, лба, щеки, что проявляется характерным симптомом крепитации. Нередко наблюдается размозжение или разрыв мягких тканей лица. Переломы основания черепа сопровождаются симптомом «кровавых очков», субконъюнкти-вальной суффузией (кровепропитыванием), рет-роаурикулярной гематомой (при переломе средней черепной ямки), кровотечениями и особенно ликвореей из уха и носа, нарушениями функции черепных нервов и общеневрологическими расстройствами. Чаще всего повреждаются ветви тройничного, лицевого и глазодвигательного нервов (потеря чувствительности, нарушение мимики, боль при движении глазных яблок вверх или в стороны и т. д.). Большое диагностическое значение имеет темп развития гематом: быстрый — свидетельствует о ее локальном происхождении, а медленный — в течение 1-2 дней - типичен для непрямого, глубокого кровотечения (Ю. Гал-мош, 1975), т. е. перелома основания черепа. Диагностика переломов верхней челюсти по сравнению с повреждениями нижней челюсти представляет более сложную задачу, так как им часто сопутствуют быстро нарастающий отек мягких тканей (век, щек) и внутритканевые кровоизлияния. Наиболее типичные симптомы свежих переломов верхней челюсти: 1) удлинение или уплощение средней части лица за счет смещения оторванной челюсти вниз или внутрь (назад); 2) болезненность при попытке сомкнуть зубы; 3) нарушение прикуса; 4) кровотечение из носа и рта. Последнее особенно выражено при переломах по линии Ле Фор III. Кроме того, нередко переломы верхней челюсти бывают вколоченными, вследствие чего трудно обнаружить основной симптом перелома любой кости — смещение отлом-ков и их патологическую подвижность. В таких случаях диагностике может помочь уплощение средней трети лица, нарушение прикуса и симптом ступеньки, выявляемый при пальпации краев глазниц, скуловых дуг и скуло-альвеолярных гребней (области соединения скулового отростка верхней челюсти и верхнечелюстного отростка скуловой кости) и обусловленный нарушением целостности этих костных образований. Для повышения точности диагностики переломов верхней челюсти следует учитывать болезненность при пальпации следующих точек, соответствующих участкам повышенной растяжимости и сжатия костей: 1) верхней носовой — у основания корня носа; 2) нижней носовой — у основания перегородки носа; 3) супраорбитальной — по верхнему краю глазницы; 4) экстраорбитальной — у наружного края глазницы; 5) инфраорбитальной - по нижнему краю глазницы; 6) скуловой; 7) дуговой - на скуловой дуге; 8) туберальной - на бугре верхней челюсти; 9) скуло-альвеолярной — над областью 7-го верхнего зуба; 10) клыковой; 11) небной (точки пальпируются со стороны полости рта) (Ю. Н. Бородин, 1975). Симптомы подвижности отломков верхней челюсти и «плавающего неба» можно выявить следующим образом: пальцами правой руки врач захватывает переднюю группу зубов и небо, а левую руку помещает на щеки снаружи; затем производит легкие качательные движения вперед-вниз и назад. При вколоченных переломах подвижность отломка таким образом определить нельзя. В этих случаях нужно пропальпировать крыловидные отростки клиновидных костей; при этом больной обычно ощущает боль, особенно при переломах по линиям Ле Фор II и 111, сопровождающихся иногда рядом вышеперечисленных симптомов перелома основания черепа, решетчатого лабиринта, носовых костей, нижних стенок глазниц и скуловых костей. 8 У больных с травмами верхней челюсти и лобной кости возможен перелом стенок верхнечелюстных пазух, нижней челюсти и скуловых костей, решетчатого лабиринта и перегородки носа Поэтому при сочетанных переломах основания черепа, верхней челюсти, скуловых костей, перегородки носа и слезных костей могут появляться интенсивное слезотечение и ликворея из носа и ушей Сочетание переломов верхних челюстей с травматическим повреждением других отделов тела в большинстве случаев клинически проявляется особенно тяжелым синдромом взаимного отягощения и перекрытия Больных с таким со четанием следует относить к категории постра давших с повышенным риском развития общих септических осложнений не только в челюстно-лицевой области, но и в других очагах повреждений отдаленной локализации (в результате ме-тастазирования инфекции), в том числе и закрытых, не имеющих прямой анатомической связи с челюстями, полостью рта, лицом. У многих больных с переломами верхних челюстей наблюдается в той или иной мере выраженный травматический неврит подглазничных ветвей тройничного нерва, у некоторых пострадавших длительно сохраняется пониженная электровозбудимость зубов на стороне травмы Определенное диагностическое значение имеет выявление при пальпации неровностей краев глазницы (ступенеобразные выступы), скуло-альвеолярных гребней, носо-челюстных швов, а также изменений краев верхней челюсти при рентгенографии в аксиальной и фронтальной проекциях Рентгенодиагностика переломов верхней челюсти нередко очень сложна, так как на рентгенограммах в боковой проекции получают наслоение двух верхнечелюстных костей Поэтому рентгенографию верхней челюсти обычно делают лишь в одной (сагиттальной) проекции (обзорная рентгенограмма), при этом следует обращать внимание на контуры скулоальвеолярного гребня, подглазничного края и границ верхнечелюстных пазух Нарушение их (изломы и зигзаги) свидетельствует о переломе верхней челюсти При черепно-лицевом разъединении (перелом по линии Ле Фор III) большую помощь в постановке диагноза оказывает рентгенография лицевого скелета в аксиальной проекции В последние годы с успехом применяют также томографию и панорамную рентгенографию В последние годы появились такие диагностические технологии (компьютерная, магнито-резонансная томография), которые позволяют производить одновременную диагностику повреждений как лицевого, так и мозгового черепа Так, Y Raveh и соавт (1992), Т Vellemm, I Мапо (1994) разделили переломы лобной, вер хнечелюстной, решетчатой костей, орбиты на два типа и один подтип - (1а) К I типу ими отнесены лобно-носо-решетчатые и медиально-орбитальные переломы без нарушения костей основания черепа В подтипе 1а к этому присоединено еще и повреждение медиальной стенки зрительного канала и сдавление зрительного нерва Ко II типу относятся лобно-носо-решетчатые и медиально-орбитальные переломы с вовлечением основания черепа, при этом повреждаются внутренние и наружные отделы лицевого и мозгового черепа с внутричерепным смещением задней стенки лобного синуса, переднего отдела основания черепа, верхней стенки орбиты, височной и основной костей, область турецкого седла, имеют место разрывы твердой мозговой оболочки При этом типе травмы имеет место ликворея, грыжевое выпячивание мозговой ткани из щели перелома, формируется двусторон ний телекантус с распластыванием межорбитальной области, сдавливается и повреждается зрительный нерв Такая детальная диагностика сложной череп-но-лицевой травмы позволяет через 10-20 дней после травмы сопоставлять костные отломки основания черепа и лица одномоментно, что делает возможным сокращение сроков пребывания пострадавших в стационаре и количество осложнений (V Y. Raveh's, 1992, Л П Мальчикова и соавт , 1997) ОКАЗАНИЕ ПОМОЩИ ПОСТРАДАВШИМ С ТРАВМОЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ* Лечение больных с переломами челюстей предусматривает восстановление утраченной ими формы и функции в возможно короткие сроки Решение этой задачи включает следующие основные этапы 1) сопоставление смещенных отломков, 2) закрепление их в правильном положении, 3) стимулирование регенерации костной ткани в области перелома, 4) предупреждение различного рода осложнений (остеомиелит, ложный сустав, травматический гайморит, околочелюстная флегмона или абсцесс и др) Специализированную помощь при переломе челюстей необходимо оказывать в возможно ранние сроки (в первые часы после травмы), так * Раздел написан с учетом методических рекомендаций, составленных Т М Лурье и В А Малышевым (1972), А Г Шаргородским и соавт (1980), А А Скагером и Т М Лурье (1982), а также личного опыта автора этой книги (1941-1997) Глава 1 Общие сведения о неогнестрельных переломах челюстей у взрослых как своевременная репозиция и закрепление от-ломков обеспечивают более благоприятные условия для регенерации кости и заживления поврежденных мягких тканей полости рта, а также способствуют остановке первичного кровотечения и предупреждают развитие осложнений воспалительного характера. Организация помощи пострадавшим с травмой челюстно-лицевой области должна предусматривать преемственность лечебных мероприятий на всем пути следования пострадавшего от места происшествия до лечебного учреждения с обязательной эвакуацией по назначению. Объем и характер оказываемой помощи могут изменяться в зависимости от обстановки на месте происшествия, дислокации медицинских пунктов и учреждений Различают 1) первую помощь, которая оказывается непосредственно на месте происшествия, санитарных постах и осуществляется пострадавшими (в порядке само или взаимо помощи), санитаром, санинструктором, 2) доврачебную помощь, скалываемую фель дшером или медицинской сестрой и име ющую цель дополнить мероприятия пер вой помощи, 3) первую врачебную помощь, которая должна быть оказана по возможности в пределах 4 ч с момента повреждения, она осуществля ется врачами неспециалистами (в сельских участковых больницах, на врачебных здрав пунктах, станциях скорой помощи), 4) квалифицированную хирургическую помощь, которая должна быть оказана в лечебных учреждениях не позже чем через 12-18 ч после травмы, 5) специализированную помощь, которая должна быть оказана в специализированном эстей у взрослых Q учреждении в пределах одних суток после травмы. Приведенные сроки оказания различных видов помощи являются оптимальными |
