Травматология и восстановительная хирургия черепночелюстнолицевой
 Скачать 37.23 Mb. Скачать 37.23 Mb.
|
|
Рассечение фиброзных спаек внутри сустава Рассечение фиброзных спаек внутри сустава и низведение головки нижней челюсти показаны при одностороннем фиброзном анкилозе и после неудачных попыток «бескровного» раскрывания рта. Операцию производят под наркозом или потенцированной регионарной суббазальной анестезией ветвей тройничного нерва, иннервиру-ющих сустав и мягкие ткани вокруг него. Через разрез по А. Э. Рауэру или по Г. П. Иоан-нидису (см. ниже) скальпелем вскрывают суставную капсулу, удаляют рубцово-измененный диск и окружающие рубцы. Если при этом вмешательстве не достигнута достаточная степень раскрывания рта (2.5-3 см), можно поместить в суставную полость конец металлического шпателя или остеотома и дополнить операцию разрывом спаек, образовавшихся на внутренней поверхности сустава. После операции между большими коренными зубами на оперированной стороне устанавливают распорку и на 5-6 дней накладывают межчелюстное эластическое вытяжение для отведения головки нижней челюсти от дна нижнечелюстной ямки Через б дней вытяжение и распорку снимают, назначая активную и пассивную функциональную терапию Лечение костных анкилозов и вторичного деформирующего остеоартроза При каждой операции по поводу костного анкилоза нужно соблюдать следующие принципы: более высокое проведение остеотомии, т. е. ближе к уровню естественной суставной полости; сохранение высоты ветви челюсти, а если она укорочена - доведение ее высоты до нормальных размеров. Уровень остеотомии и характер артропласти-ки определяют по данным рентгенографии, которые проверяют во время операции путем осмотра кости в области раны. Для принятия окончательного решения во время операции можно руководствоваться сведениями, представленными в табл 13 При резкой асимметрии нижней челюсти (за счет односторонней микрогении) необходимо установить ее подбородочный отдел в нормальное срединное положение, а образовавшуюся зачелюстную впадину устранить При двустороннем анкилозе, вызвавшем резкую двустороннюю микрогению, следует выдвинуть вперед всю мобилизованную нижнюю челюсть, чтобы устранить обезображивание профиля лица (*птичье лицо»), улучшить условия для откусывания и пережевывания пищи, обеспечить условия нормального дыхания и избавить больного от западания языка во время сна Таблица 13 Варианты артропластики при костных анкилозах ВНЧС (поЮ. И. Вернадскому, 1985-1998) Рентгенографически и Уровень остеотомии и характер визуально обнаружен- артропластики ные патологические изменения Косая остеотомия на уровне шейки нижней челюсти (по методу П П Львова, рис 239) с интерпозицией деэпидермизо ванной кожи или белочной оболочки (по методу Ю И Вернадского) или же склерокорне-альной оболочки (по методу Г П. и Ю. И. Вернадских) Костные сращения видны только в пределах суставной капсулы,головки нижней челюсти и нижнечелюстной ямки Суставной бугорок височной кости определяется Микрогения не выражена То же на уровне основания мы-щелкового отростка Костные сращения в пределах сустава и заднего отдела вы резки нижней челюсти. Суставной бугорок височной кости не определяется Микрогения не выражена Горилонгальная остеотомия и формирование головки нижней челюсти (по методу П П Львова, рис 239)с интерпозицией склерокорнеальнои оболочки (по I методу Г. П и Ю И. Вернадских) Артроплвстика с применением аутовенечного отростка (по II метопу Г П и Ю И. Бернадс ких, рис 251) или артропласти кл дутосуставом из стопы по метопу В А Маланчука(см рис 305-313), эндопротеэом Ю. Е Братина (рис 266), или М и Е. Зонненбургов, И. Хертеля или пористым имплантатом Ф Т Темерханова Костные сращения в области сустава и всей вырезки ниж ней челюсти Микрогения отсутствует Костные сращения в области сустава и всей вырезки ниж ней челюсти дополнены разр.эстанием кости впереди переднего края ветви челюсти Микрогения выражена умеренно, требуется выдвижение ветви челюсти вперед нс более чем на 10-12 мм 1 Артропластика с применением ауто-, алло- или ксенопласти-ческО! о жесткого удлинения вегви и тела нижней челюсти (по методам Г П Иоаннидиса, рис 246, Н А. Плотникова, рис 248; Н Н Каспаровой, рис 249) 2 Подвесная «артропластикд» по методу В С Йовчева.рис 244) 3 Эксплантация металлического или металлокерамического протеза височно нижнечелюстного сустава или артропластика ауто-суставом по методу В. А. Малвн-чука(см рис.305 313),дндопро-тезом Ю Е Брагина (рис 266), или М и Е Зоиненбургов, И Хертеля или пористым имп-лантатомф Т Темерханова То же, но микрогения режо выражена, требуется перемещение нижней ЧСЛШС1И на 13 20 мм изапол нение образующего ся зачелюстного западения(после перемещения челюс ти вперед) 291 Глава 19 Контрактуры нижней челюсти и анкилозы височчо-нижнечелюстных суставов Артропластика по методу П. П. Львова Разрез для доступа к анкилозированному суставу (рис. 239) начинают на 1.5-2 см ниже мочки уха, окаймляя угол челюсти, ведут параллельно краю нижней челюсти (отступив вниз от него на 2 см) и заканчивают примерно на уровне середины тела челюсти. Через этот разрез обнажают места прикрепления жевательной и медиальной крьшовидной мышц. Отступив на 0.5 см от угла нижней челюсти, сухожилия этих мышц пересекают скальпелем Вместе с надкостницей мышцы отсепаровывают до скуловой дуги, сначала снаружи, а затем -изнутри. 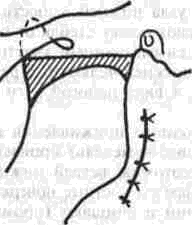 Рис. 239. Схема горизонтальной остеотомии ветви нижней челюсти с формированием ее головки по П П. Львову При этом повреждается нижняя альвеолярная артерия у входа в foramen mandibulae. Возникающее кровотечение быстро прекращается после тугой тампонады в течение 3-5 мин или после наложения кетгутовой лигатуры. Таким образом, обнажаются наружная и внутренняя поверхности ветви челюсти Для остеотомии применяют циркулярные пилы, копьевидные и фиссурные боры, фиксируемые в прямом наконечнике бормашины или в зажиме аппарата для обработки костной ткани При чрезмерно массивном утолщении кости осуществить остеотомию при помощи только циркулярной пилы или копьевидных и фиссурных боров трудно или невозможно; в таких случаях используют остеотом. Во избежание травмирования циркулярной пилой отслоенной жевательной мышцы ассистент, пользуясь, например, крючком Фарабефа или лопаткой Буяльского, оттесняет мышцу кнаружи вместе с околоушной слюнной железой. Для предупреждения разрыва пилой мягких тканей с внутренней стороны ветви челюсти второй ассистент удерживает лопатку Буяльского между костью и мягкими тканями. Следующая задача состоит в том, чтобы низвести недоразвитую ветвь нижней челюсти вниз и интерпонировать в костную щель материал, который бы имитировал суставной хрящ и мениск (диск). Для этого угол челюсти захватывают костодержателем и оттягивают вниз либо в костную щель вводят роторасширитель Гейсте-ра или широкий шпатель и разводят ими костные края раны на необходимое расстояние (1.5-2.5 см). Чем больше была до операции степень недоразвития ветви челюсти на больной стороне, тем значительнее нужно расширить щель в области костной раны. Только при этом условии можно достигнуть хороших косметического и функционального результатов. Кроме того, увеличение разведения костных фрагментов уменьшает опасность рецидива анкилоза. При низведении челюсти и ее перемещении вперед (если есть микрогения) иногда возникает угроза разрыва слизистой оболочки полости рта и инфицирования раны. Для предупреждения этого следует изогнутым распатером тщательно отсепаровать мягкие ткани от переднего края ветви челюсти и ретромолярного треугольника вплоть до нижнего зуба мудрости. При очень резко выраженной микрогении, в случае необходимости значительного перемещения нижней челюсти вперед, приходится резецировать участок кости из области переднего отдела ветви челюсти, а в некоторых случаях даже удалить верхний 8-й зуб на стороне анкилоза. Этим устраняется опасность разрыва слизистой оболочки в области крыло-челюстной складки или появления после операции пролежня между этим зубом и передним краем ветви нижней челюсти. Если, несмотря на все принятые меры, разрыв слизистой оболочки произошел, место разрыва ушивают как минимум двухрядным кетгу-товым швом. При значительном укорочении ветви нижней челюсти и вынужденном большом разведении фрагментов кости в области остеотомии, а также при необходимости значительного перемещения подбородка вперед (в целях восстановления его нормального положения) иногда не удается полностью ликвидировать перфорационное сообщение наружной раны с полостью рта. В таких случаях приходится тампонировать рану слизистой оболочки со стороны полости рта йодоформной марлей, которую постепенно удаляют на 8-10-й день после операции. При двустороннем костном анкилозе артро-пластику осуществляют с обеих сторон. При наличии в одном суставе костного анкилоза, а в другом фиброзного на стороне костного производят артропластику, а на второй — разрыв или рассечение фиброзных спаек (см выше). 292 Ю. И. Вернадский. Травматология и восстановительная хирургия Меры профилактики рецидива анкилоза в процессе операции по методу П. П. Львова Остающиеся в щели распила костные шипы и выступы, особенно в задней и внутренней частях раны, способствуют образованию костной ткани и рецидиву анкилоза. Поэтому, закончив низведение челюсти, хирург при помощи прямых фрез, приводимых во вращение аппаратом для обработки костей, должен сгладить края костной раны на нижнем (низведенном) и верхнем фрагментах ветви челюсти и отмоделиро-вать ее головку. После этого следует тщательно промыть рану, чтобы извлечь из нее костную стружку, способную стимулировать образование костной ткани. Рецидивированию анкилоза способствует также и надкостница нижней челюсти, покрывающая кость в месте остеотомии. Поэтому для подавления способности к остеопоэзу желательно в этой области ее иссечь или коагулировать. Предупреждению рецидива анкилоза в значительной мере способствует также тщательный гемостаз, осуществить который в щелевид-ной ране очень трудно. Тем не менее, нужно добиться прекращения кровотечения как из крупных, так и из мелких сосудов. Для этого прибегают, например, к временной тампонаде раны марлей, смоченной в растворе перекиси водорода или в горячем изотоническом растворе натрия хлорида. Можно также применять ге-мостатическую губку, порошок или раствор аминокапроновой кислоты (на тампоне), которые обладают хорошо выраженным кровоостанавливающим действием при капиллярных геморрагиях. Суставные поверхности нормального височ-но-нижнечелюстного сустава покрыты хрящом и разъединены суставным хрящевым диском. В том участке, где производилась остеотомия, эти структуры отсутствуют. Поэтому хирурги давно заняты поисками материала, который можно было бы интерпонировать между костными фрагментами, чтобы имитировать недостающие ткани и предупредить срастание распиленной кости. Еще в 1860 г. Vemenil, а в 1894 г. Helferich и другие авторы предлагали производить искусственную интерпозицию мягких тканей. Так, Helferich пользовался лоскутом (на ножке) из височной мышцы. В качестве интерпонируемого материала предлагали использовать лоскуты из жевательной, ягодичных мышц, фасциальный или фасциаль-но-жировой лоскут из области височной мышцы, лоскут из широкой фасции и прилежащей подкожной клетчатки бедра, свободно пересаживаемую подкожную клетчатку или собственно кожу, кожно-жировой лоскут, кусочек реберного хряща, акриловые и другие пластмассы, в частности силиконовый силастик (Rast, Waldrep, Irby, 1969), и т. д. Приводим некоторые из применяющихся в настоящее время методов. Артропластика по А. А. Лимбергу Автор использует межкостную закладку из соединительнотканной основы стебельчатого лоскута В. П. Филатова (рис. 240), которая обладает вышеупомянутыми качествами и, кроме того, ликвидирует западение мягких тканей позади ветви челюсти (после ее перемещения вперед). Для этого используют филатовский стебель достаточной длины (не менее 25-30 см). Один его конец после соответствующей тренировки пересаживают на кисть, а второй со временем — в область угла нижней челюсти. Спустя 3-4 недели отсекают ножку стебля от кисти и переносят ее на симметричный участок в области другого угла нижней челюсти. В результате стебель свисает в виде пологой дуги под нижней челюстью. После прочного приживления обеих ножек стебля (около 3-4 недель) производят двустороннюю остеотомию ветвей нижней челюсти, сглаживают фрезой костные поверхности на месте остеотомии и очищают (промывают) рану от костных опилок. Стебель рассекают поперечным срединным разрезом на 2 равные части, деэпидермизируют их и вводят каждый конец в соответствующую щель на месте остеотомии. Каждую половину стебля полностью погружают под кожу, поэтому деэпидермизацию нужно производить на протяжении всего стебля. Между коренными зубами-антагонистами с обеих сторон укладывают резиновые распорки (прокладки); при помощи межчелюстной элас- 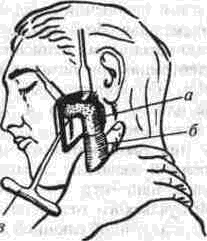 Рис. 240. Схема применения филатовского стебля в качестве межкостной закладки по А А. Лимбергу: а — участок стебля, подвергнутый декортикации; б — ножка стебля, приживленная к кисти; в — однозубый крючок, которым производится низведение ветви челюсти. 293 Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов 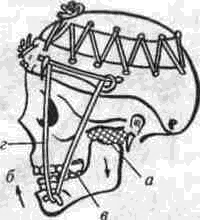 Рис 241 Схема использования подбородочной пращевид-ной повязки для эластического вытяжения а — межкостная прокладка, б — направление силы вытяжения в области подбородка, в — межзубная прокладка, r — эластическая резиновая тяга тической тяги или подбородочной пращи добиваются контакта между резцами-антагонистами (рис.241) Артропластика по Ю. И. Вернадскому В качестве интерпонируемого материала применяется свободно пересаживаемый дезпидермч-эированный лоскут кожи, полностью лишенный подкожной клетчатки (так как она вскоре рассасывается) При необходимости в значительном разводе нии фрагментов челюсти из лоскута можно из готовить достаточно толстую (двух-, трехслои ную прокладку) и уложить ее между ними, зад ний конец этой прокладки используют для заполнения образующегося западения позади вот ви нижней челюсти (рис 242). Деэпидермизированныи лоскут укрепляют путем фиксации его толстыми кетгуговыми шва ми к остаткам (кромкам) жевательной и меди альной крыловидной мышц, оставленных спе циально для этой цели у края угла челюсти Этот метод выгодно отличается от описанного выше 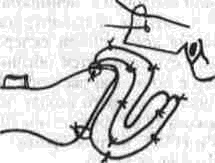 Рис 242 Схема использования деэпидермизированного лоскута в качестве межкостной прокладки и для устранения позадичелюстного западения по Ю И Вернадскому метода А А. Лимберга, так как не требует многоэтапного хирургического вмешательства, связанного с заготовкой, миграцией и приживлением стебля Недостатком метода Ю И. Вернадского является травматичность и длительность операции, хотя это и окупается ее одномоментностью Для сокращения продолжительности операции рекомендуется осуществлять ее двумя группами хирургов: в то время когда первая группа производит остеотомию ветви челюсти и формирование нового сустава, вторая деэпидерми-зирует участок кожи, подлежащий иссечению, иссекает его и ушивает рану на донорской почве (обычно на передней поверхности живота). Операцию по этому методу осуществляют на фоне постепенного (капельного) компенсатор-ного переливания крови Как показали данные экспериментальных исследований нашего сотрудника В. Ф Кузьменко (1967), интерпонированная аутокожа надежно предохраняет концы костных фрагментов челюсти от сращения. Уже через месяц после операции на концах кости (по линии распила) видна плотная костная пластинка (по типу замыкающей), форми рование которой заканчивается к концу 3-го ме сяца Гистологически волокнистые структуры дёр мы, свободно пересаженной и помещенной между костными фрагментами в эксперименте, мало изменяются на протяжении первых 3 месяцев после операции Затем под воздействием нагруз ки происходит их склерозирование, огрубение и превращение в плотную фиброзную ткань. Наряду с этим уже к концу 1-й недели остатки подкожной клетчатки некротизируются; наблюдается также постоянная атрофия и гибель клеточных элементов их придатков. Деэпидермизированныи лоскут срастается с костью и окружающими мышцами к концу 1-й недели, однако между двумя слоями кожи первые небольшие участки сращения появляются только спустя месяц после операции. В дальнейшем слои кожи полностью не срастаются; остаются небольшие щелевидные пространства, лишенные выстилки либо выстланные плоским эпителием, выполняющие, по-видимому, роль суставной полости Указанные изменения в интерполированной коже значительно зависят от нагрузки на нее Это подтверждается тем, что изменения, происходящие в коже вне интерпозиции (в зачелюстной области), несколько иного характера: волокнистые структуры кожи здесь более продолжитель ное время остаются малоизмененными, а клеточные элементы также значительно дольше сохраняют свою жизнеспособность. Кроме того, именно в коже, расположенной вне щели осте- 294 Ю И Вернадский. Травматология и восстановительная хирургия отомии, на отдельных препаратах, приготовленных после умерщвления животного, спустя 3 месяца после операции наблюдались небольшие кисты. В интерпонированной коже кисты не образовывались. В клинике образование кист после артроплас-тики нами не наблюдалось. Клинический опыт и данные гистологических исследований подтверждают возможность применения аутодермы в качестве прокладочного материала и для нивелирования зачелюстной впадины, возникающей после перемещения нижней челюсти вперед Артропластика по I методу Г. П. Бернадскои и Ю. И. Вернадского (а.с. №547212, 1975) По имеющимся данным об артропластике крупных суставов с применением белочной оболочки яичка (быков) и нашим наблюдениям можно сделать вывод, что этот вид интерпозиционного материала вполне применим и при артропластике височно-нижнечелюстного сустава В связи с тем что использование филатовско-го стебля связано с нанесением больному неоднократно дополнительной травмы, а размеры семенника быка значительно превосходят размеры моделируемой головки нижней челюсти (а потому их приходится во время операции уменьшать в размере и ушивать), нами предложено использование для артропластики ксено-генной склерокорнеальной оболочки, которая обладает рядом преимуществ, а именно: она имеет меньшие размеры, чем белочная оболочка семенника, и хряшеподобную консистенцию; при необходимости создания более широкой прокладки можно на головку нижней челюсти одеть 2-3 склеры. После экстраорального обнажения ветви нижней челюсти производят мобилизацию головки нижней челюсти или горизонтальную остеотомию на границе верхнего и нижнего отделов ветви челюсти. Затем моделируют головку нижней челюсти (из нижнего фрагмента остеотомирован-ной ветви челюсти) и покрывают ее колпачком из склерокорнеальной оболочки быка. Чтобы колпачок из склерокорнеальной оболочки не смещался во время движения головки нижней челюсти, его фиксируют швами (из хромированного кетгута) к кромке жевательной мышцы, оставляемой в области угла нижней челюсти во время ее пересечения Далее производят послойное зашивание раны; в углу ее оставляют выпускник на 1-2 дня. Если необходимо некоторое смещение подбородка в более симметричное положение, вытяжение челюсти осуществляют обычно через блок на специальной балке или фиксируют ее к стержню, вмонтированному в гипсовую или по- 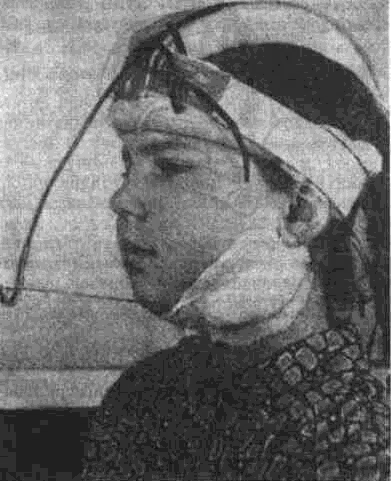 Рис 243 Шапочка В Ф Кузьменко для вытяжения нижней челюсти ролоновую (по В. Ф. Кузьменко) головную шапочку (рис 243). После операции вставляют прокладку между коренными зубами оперированной стороны, а после снятия швов сразу же назначают активную и пассивную функциональную терапию суставов Этот метод лечения, показанный при неосложненном фиброзном и костном анкилозах, не сочетающихся с микрогенией, выгодно отличается тем, что в качестве прокладочного материала используют не аутогенный материал, пересадка которого связана с нанесением больному дополнительной травмы (например широкая фасция бедра, деэпидермизированная кожа, средняя часть филатовского стебля), а ксеноген-ная ткань — склерокорнеальная оболочка. В отличие от белочной оболочки семенников быка, этот материал может быть взят у любого рогатого скота Консервирование ксеногенной склерокорнеальной оболочки осуществляется обычным способом, например с помощью раствора №31-е А. Д. Белякова, в состав которого входят: натрия цитрат (1.0), глюкоза (3.0), фурацилин (0.01), спирт этиловый 95% (150), натрия бромид (0.2) и дистиллированная вода (85 0) Хорошим дополнением к остеотомии и использованию той или иной прокладки является химическая или термическая обработка срезов кости. Некоторые авторы рекомендуют обжигать концы фрагментов кости дымящей азотной кис- 295 Глава 19 Контрактуры нижней челюсти и анкилозы височно нижнечелюстных суставов лотой (в течение 1 2 мин до побурения) с пос ледующеи нейтрализацией насыщенным раство ром натрия гидрокарбоната Для этой цели ис пользуют обычную деревянную палочку или ме таллическии зонд, конец которого обвернут ватой, укрепленной нитью Пограничные мяг кие ткани следует при этом защищать марлевы ми тампонами Можно также применять пиоцид, который наносят маленькими ватными шариками на по верхность срезов кости Пиоцид вызывает легкий ожог костного вещества подавляет остео-поэз и тем самым предупреждает рецидив анки лоза При отсутствии пиоцида можно обрабатывать кость диатермокоагулятором либо раскаленным на спиртовке штопфером, 96% спиртом, концентрированным раствором (1 10) калия перманганата и т п После того как концы фрагментов кости обра ботаны химически или термически, а в щель остеотомии введен и закреплен тот или иной интер понируемыи материал, все отсепарованные ткани укладывают на прежнее место и верхний конец отсепарованнои жевательной мышцы подшивают несколько выше его прежнего положения Устраняя анкилоз и нередко сопутствующую ему микрогению (ретрогнатию), следует учиты вать, что все мягкотканные прокладки биологи ческого происхождения со временем рассасыва ются и замещаются соединительной тканью, объем которой значительно меньше чем объем помещенной хирургом прокладки В связи с этим ветвь нижней челюсти постепенно «укорачива ясь» возвращается почти или полностью в свое прежнее положение, а это влечет за собой реци див микрогении (ретрогнатии) и связанной с этим асимметрии подбородка Длительное вытяжение нижней челюсти, как и низведение ее головки у детей, или остеото мия ветви челюсти и широкое разведение фраг ментов по А А Лимбергу (1955) лишь на непродолжительное время обеспечивают срединное положение подбородка поддерживая у врача и больного иллюзию косметического благополучия Со временем рецидивировавшая асиммет рия лица начинает беспокоить пациента или его родителей и иногда возникает необходимость в дополнительных операциях (контурная пласта ка остеопластическое удлинение тела челюсти) для придания лицу симметричности В связи с этим в последние годы хирурги стремятся применять (при наличии сочетания анки лоза и микрогении) прокладки из более стойкого биологического материала (костные, костно-хрящевые ауто , алло или ксенотрансплантаты) или металлические, металле керамические протезы эксплантаты либо использовать ступенеоб разный выступ ветви нижней челюсти (для уд линения ее высоты) и др 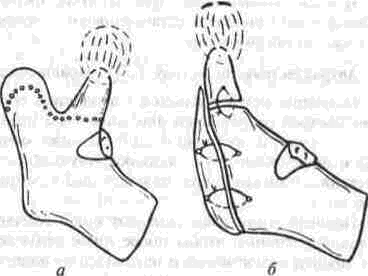 Рис 244 «Подвесная* артропластика височно-нижнечелки, тного сустава по В С Йовчеву (объяснение в тексте) Артропластика по методу В С. Йовчева Операция представляет собой так называемую «подвесную» артропластику височно-нижнечелю стного сустава, которую используют для устра нения анкилоза и микрогении у взрослых После обнажения ветви нижней челюсти че рез подчелюстной доступ производят ступене-образную остеотомию (рис 244 а) в верхней трети Челюсть перемещают вперед и в здоровую сторону, культю венечного отростка и ступенчатый выступ ветви соединяют швом (полиамид ная нить) Для устранения образующегося заче люстного западения подшивают кусок аллогенного хряща вдоль заднего края ветви нижней челюсти (б) Хотя операцию и называют артропластичес кои, но, по сути дела, никакой сустав при этом так и не воссоздается Артропластика по методу В. И. Знаменского Операция состоит в том, что после выделе ния из рубцов и остеотомии (рис 245 а) ветвь челюсти перемещают в правильное положение, а затем закрепляют ее трансплантатом из алло генного хряща (б), который подшивают вдоль заднего края ветви 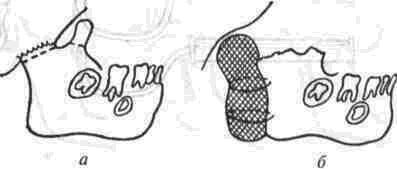 Рис 245 Артропластика височно нижнечелюстного сустава по В И Знаменскому (объяснение в тексте) 296 Ю. И Вернадский. Травматология и восстановительная хирургия Проксимальный конец трансплантата формируют в виде головки и устанавливают с упором в нижнечелюстную ямку. Артропластика по методу Г. П. Иоаннидиса Операция осуществляется следующим образом. Делают разрез кожи длиной 6-7 см позади угла нижней челюсти на 0.5-1.0 см ниже мочки уха и продлевают его в подбородочную область, отступив от нижнего края челюсти на 2.5 см (рис. 246 а). Подчелюстной разрез делают ниже обычного с таким расчетом, чтобы после низведения ветви нижней челюсти рубец находился не на щеке, как при применении обычного подчелюстного разреза, а под нижним краем челюсти. Благодаря низкому разрезу удается избежать и ранения краевой ветви лицевого нерва нижней челюсти. После рассечения мягких тканей отделяют жевательную и внутреннюю крыловидную мышцы от мест прикрепления у края нижней челюсти ножницами таким образом, чтобы надкостница не отслаивалась от кости. Остеотомию ветви нижней челюсти производят пилой Джигли или обычной проволочной пилой. Для этого вводят иглу Кергера на 1 см кпереди от козелка ушной раковины у нижнего края скуловой дуги. Острый конец иглы скользит сначала по заднему краю ветви нижней челюсти, а затем по ее внутренней поверхности. Обходя таким образом передний край ветви, конец иглы выводят на щеку ниже скуловой кости. К игле при помощи толстой шелковой нити привязывают пилу Джигли (б). После этого иглу Кергера удаляют, а на ее место протягивают пилу Джигли (в). Распил ветви производят максимально высоко—в области верхней трети ветви нижней челюсти — примерно на 35 мм ниже вырезки нижней челюсти. Во время остеотомии металлическим шпателем смещают мя1кие ткани позади и ниже ветви нижней челюсти, что предохраняет их от ранения и предупреждает кровотечение. Иглы Кергера подбирают во время операции соответственно толщине и ширине ветви нижней челюсти (г). 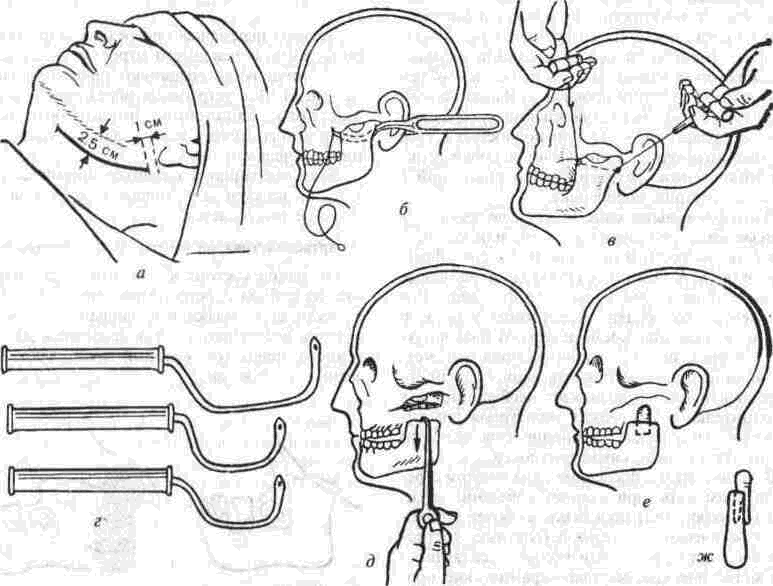 Рис. 246. Схема артропластики по Г. П. Иоаннидису (объяснение в тексте). 297 Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов Этот метод остеотомии отличается легкостью и быстротой выполнения (30-60 с). Нижний фрагмент ветви максимально отводят вниз однозубым крючком (д) На оставшемся верхнем фрагменте распиливают тонкую костную перемычку, которая образовалась между венечным отростком и верхним костным массивом (для их разъединения) Верхний костный массив удаляют с помощью бора и долота При этом долото устанавливают параллельно основанию черепа или даже с небольшим наклоном снизу вверх, что всегда удается сделать через подчелюстной разрез В зависимости от степени распространения костных спаек венечный отросток оставляют или удаляют. Если удаление верхнего костного мае сива гехнически невозможно, в центре его образую i глубокое ложе и помещают в него кусо чек аллохряща, создавая как бы искусственную впадину У некоторых больных после глубокого распи ла бором верхний костный массив по возмож ноет удаляют кусачками. Такое вмешательство позволяет полностью разрушить даны роста сохранившиеся в области верхнего костного массива, и исключает возмож ность образования новой кости ил его остатков (т е рецидива анкилоза). Поэтому удаление верхнею костного масси Bd автор считает обязательным у молодых боль ных (в возрасте до 20 25 лет), особенно при анкилозах травматической этиологии и рецидивах анкилоза любой этиологии. У больных более стар шего возраста можно ограничиться одной лишь остеотомией После этого создают углубление — ложе в об ласти нижнего костного массива челюсти (путем удаления губчатой кости на 1лубину 1-1.5 см) и в него помещают отмоделированный костно-хря щевой аллотрансплантат из ребра (д, е; указано стрелкой) При наличии достаточно широкого ложа костную часть трансплантата длиной 1 1.5 см помещают в него полностью, если же ложе узкое, костную часть трансплантата продольно расщепляют, причем одна половина трансплантата помещается в ложе, а другая - на наружную поверхность нижней челюсти (ж) Оба метода обеспечивают хорошую фиксацию трансплантата и не требуют дополнительного остеосинтеза. При моделировании хрящевую часть трансплантата закругляют При определении размера костно-хрящевого аллотрансплантата ветви нижней челюсти нужно учитывать величину удаленного костного массива и степень укорочения пораженной ветви челюсти Таким образом, в результате операции длина ветви нижней челюсти на пораженной стороне соответствует длине ветви на здоровой стороне, а ложный сустав расположен почти на уровне естественного Удлиненную после пересадки трансплантата ветвь и всю челюсть сдвигают в здоровую сторону и вперед; при этом подбородок перемещается на середину и значительно уменьшается его западание кзади Вследствие перемещения нижней челюсти вперед в зачелюстном пространстве на больной стороне возникает заметное углубление мягких тканей, для ликвидации которого пересаживают кусок аллохряща длиной, равной длине ветви нижней челюсти, и шириной примерно 1 5-2 см, трансплантат прикрепляют к надкостнице ветви челюсти и мягким тканям у заднего края ветви нижней челюсти После окончания операции между коренными зубами вставляют резиновые или пластмассовые прокладки, а челюсти соединяют при помощи назубных проволочных шин с зацепными петлями в состоянии шперкоррекции на 30-40 дней В результате операции места прикрепления жевательных мышц перемещаются по отношению к выдвинутой нижней челюсти, а ее продолжительная фиксация способствует крепкому приращению этих мышц на новых местах, что является необходимым условием для стойкого удержания челюсти в новом положении Аналогичную методику применяют и при ле чении двустороннего анкилоза височно-нижне челюстного сустава с той лишь разницей, что операцию производят с двух сторон (в один день) До и после операции применяют общую и местную ЛФК, физиотерапию Артропластика по методу Д. М. Никандрова После резекции всего костного конгломерата (рис. 247 а) в области измененного сустава в образовавшийся дефект (б) вводят реберный ауто трансплантат, состоящий из части ребра и 2 см хряща с ростковой зоной между ними Из хрящевой части формируют подобие головки нижней челюсти (указано стрелкой), вво димой в нижнечелюстную ямку.  Рис 247 Схема артропластики по А. М Никандрову (обьяс нение в тексте) 298 Ю И Вернадский Травматология и восстановительная хирургия Трансплантат должен быть такой длины и ширины, чтобы можно было удлинить недоразвитую ветвь челюсти и сместить ее вперед для придания подбородку симметричного (срединного) положения Фиксируют трансплантат костным швом. Иммобилизацию нижней челюсти (на 25-30 дней) осуществляют назубными проволочными шинами, после их снятия применяют активную механотерапию По имеющимся данным, возможен рост трансплантата при сохранении его ростковых зон, а также рост аутотрансплантата у детей Это обстоятельство имеет большое значение для сохранения симметричности лица в отдаленные сроки после операций у детей, когда в случае применения алло- или ксенокости приходится придавать подбородку положение гиперкоррек-ции Артропластика по методу Н. А. Плотникова Доступ к суставу получают через полуовальный разрез кожи (рис 248), начинающийся на 1 5-2 см ниже мочки ушной раковины, огибающий угол и продолжающийся в подбородочную область (примерно до уровня о]?), где его ведут на 2-3 см ниже края нижней челюсти с учетом укороченности и низведения ее ветви Ткани рассекают послойно до кости Сухожилия жевательной мышцы не отсекают от кости, а отделяют вместе с наружной пластинкой компактного вещества нижней челюсти Для этого делают линейный разрез по нижне-внутренне-му краю угла челюсти, т е на границе прикрепления жевательной и медиальной крыловидной мышц, рассекают сухожильно-мышечные волокна и отсекают их от нижнего края кости В области нижнего края угла нижней челюсти и переднего края жевательной мышцы с помощью бормашины циркулярной пилой или ультразвуком производят распил наружной плас тинки компактного вещества нижней челюсти, которую отделяют вместе с прикрепленной к ней мышцей с помощью тонкого широкого острого долота На остальном участке ветви челюсти (по наружной и внутренней ее поверхности) на всем протяжении до скуловой дуги субпериостально отделяют распатором мягкие ткани (а) Для создания трансплантату воспринимающего ложа с наружной поверхности ветви челюсти снимают фрезой ровным слоем оставшуюся пластинку компактного вещества до появления кровоточащих точек (б) Уровень пересечения ветви нижней челюсти определяется характером и распространенностью патологических изменений в кости. Так, при фиброзном или костном сращении только головки нижней челюсти с суставной поверхностью височной кости производят резекцию мы-щелкового отростка (кондилэктомию), кость рассекают проволочной пилой в косом направлении через вырезку нижней челюсти кзади и вниз Если после иссечения мыщелкового отростка (б) тяга височной мышцы препятствует низведению ветви челюсти, то остеотомию производят и у основания венечного отростка При массивных костных разрастаниях, когда мыщелковый и венечный отростки образуют единый костный конгломерат, производят поперечную остеотомию в верхней трети нижней челюсти, как можно ближе к суставу Для этой цели используют специальный острый длинный трепан с помощью бормашины делают ряд сквозных отверстий, которые соединяют трехгранной хирургической фрезой После пересечения ветви челюсти ее смещают вниз и выравнивают фрезой рассеченную поверхность кости Удаляемый участок нижней челюсти (выше остеотомии) должен быть по возможности больше, чтобы приблизиться к месту локализации сустава в нормальных условиях 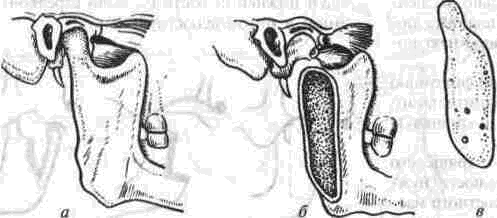 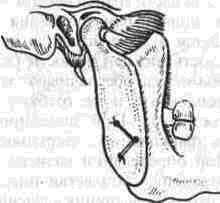 Рис 248 Схема артропластики по Н А Плотникову (объяснение в тексте) 299 Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов В отдельных случаях удается полностью удалить измененную головку нижней челюсти Если костный конгломерат распространяется на основание черепа, верхнюю челюсть и нижнечелюстную ямку, убирать его полностью необходимости нет в этих случаях костную ткань удаляют путем кускования с помощью различных режущих инструментов примерно до уровня, расположенного несколько ниже суставного бугорка височной кости На уровне естественной суставной поверхности с помощью шаровидной фрезы формируют новую суставную площадку полуовальной формы Поверхность ее должна быть тщательно «отполирована» Впереди суставной площадки для предупреждения вывиха создают костный бугорок, препятствующий смещению головки нижней челюсти вперед (Автор считает, что благодаря этому головка нижней челюсти может совершать не только шарнирные, но в какой то степени и поступательные движения) При необходимости низводят вегыь челюсти, а саму челюсть смещают в здоровую сторону, с тем чтобы подбородок располагался в правильном положении по средней линии Учитывая последующий рост здоровой поло вины челюсти у детей и подростков, прикус у них устанавливают с некоторой гиперкоррекциеи В этом положении челюсть фиксируют с помо шью шины Для замещения обрадовавшегося дефекта го ловки нижней челюсти после удаления ее верх него фрагмента используют консервированный лиофилизированный аллотраисплантат из ветви нижней челюсти вмеое с головкой (в), а в не которых случаях и с венечным отростком С внут реннеи поверхности трансплантата, соответствен но воспринимающему ложу кости реципиента, снимают пластинку компактного вещества Со стороны ею наружной поверхности (в об ласти прикрепления наружной пластинки ком пактного вещества с жевательной мышцей) также создают воспринимающее ложе Трансплантат, взятый у трупа, должен вклю чать угол нижней челюсти во всю его ширину, чтобы им можно было одновременно не только удлинить ветвь, но и создать угол челюсти, а также возместить недостающую часть кости в области заднего края ее ветви вследствие перемещения челюсти вперед Дефекг челюсти замещают трансплантатом так (г), чтобы ею головка совпадала с созданной во время операции суставной площадкой Сохранившийся венечный отросток нижней челюсти соединяют с венечным отростком гранс-плантата Второй конец трансплантата соединяют с концом челюсти реципиента внакладку и плотно укрепляют двумя -проволочными швами Венечные отростки фиксируют леской или хромированным кетгутом Сухожилия медиальной крыловидной мышцы и жевательную мышцу с костной пластинкой прикрепляют не к углу челюсти, а позади него к заднему краю ветви челюсти, т е не изменяя длины мышц, чтобы воспроизвести их физиологическое натяжение Сохранение целостности и физиологического натяжения указанных мышц, несомненно, положительно сказывается на жевательной функции В рану вводят антибиотики и послойно ее ушивают При двустороннем анкилозе ВНЧС аналогичную операцию производят одновременно и на другой стороне В тех случаях, когда анкилоз сочетается не только с ретрогнатией, но и с открытым прикусом, показано одновременное вмешательство на обоих суставах При этом после остеотомии ветвей нижнюю челюсть можно перемещать в лю бом направлении для придания прикусу правильного положения После фиксации челюсти на-зубными шинами приступают к костной пластике сначала на одной, а затем на другой стороне На этот период фиксируют нижнюю челюсть к верхней После операции на стороне удаления мыщел-кового отростка на 5-7 суток ставят распорку в области последних зубов После ее удаления больной приступает к постепенной разработке активных движений челюсти на фоне функциональной терапии Этот метод очень эффективен, однако обладает одним существенным недостатком — для его применения требуется наличие лиофилизирован-ной трупной ветви нижней челюсти (одной или двух), что делает метод практически недоступным для большинства современных клиник. После создания костного банка, снабжающего все клиники необходимым пластическим материалом, этот метод можно будет считать наиболее приемлемым Артропластика по методу Н. Н. Каспаровон После обнажения угла и ветви челюсти (че рез подчелюстной разрез) производят остеото мию ветви (рис 249 а), хирургическую сана цию полости рта, изготавливают назубные шины и фиксируют челюсть в правильном положении Для костно-пластического замещения дефек та ветви нижней челюсти, возникающего в свя зи с низведением ее вниз и перемещением впе ред с целью нормализации контуров нижнего отдела лица, используют аллотрансплантат из наружной пластинки компактного вещества большеберцовой кости. Размеры его должны позволить переместить нижнюю челюсть в пра- 300 Ю И Вернадский Травматология и восстановительная хирургия 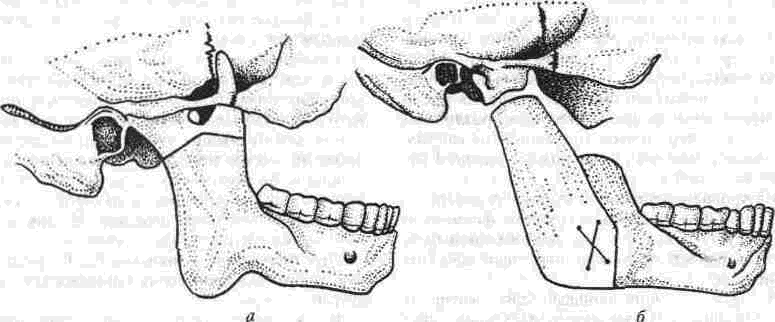 Рис 249 Схема артропластики по Н Н Каспаровои (объяснение в тексте) вильное положение по отношению к верхней челюсти и обеспечить надежную опору нижней челюсти во вновь созданном суставе Ори ентиром при этом служит положение подбородка и состояние прикуса Наложение трансплантата на наружную по верхность низведенной ветви нижней челюсти обеспечивает достаточную площадь соприкос новения костных фрагментов и устранение уп лощенности тела нижней челюсти Верхнему краю трансплантата придают полусферическую форму (б) и фиксируют его проволочным швом из нержавеющей стали, обеспечивающим статическую компрессию и неподвижность сближенных костных поверхностей Новая суставная поверхность должна иметь такую форму и размеры, чтобы препятствовать вывиху сустава при раскрывании рта Рану послойно ушивают, но на сутки остав ляют резиновый выпускник, накладывают асеп тическую повязку После операции назначают профилактичес кую антибактериальную (противовоспалитель ную) дегидратационную и десенсибилизиру ющую терапию Нижнюю челюсть фиксируют (через сутки после операции, проводимой под наркозом) на месяц После снятия фиксации показаны те рапевтическая санация полости рта функцио нальная терапия, ортодонтическое исправление прикуса Артропластика по II методу Г. П. и Ю. И. Вернадских (а с №623549, рис 250) Артропластика с применением ауто алло или ксенотрансплантата имеет ряд недостатков, а именно дополнительное травмирование больного в связи со взятием у него фрагмента ребра или поиски подходящего для взятия трансплан тата трупа человека или животного, консерви рование, хранение и транспортировка алло- и ксенотрансплантатов, возможность аллергичес кои реакции больного на чужеродную ткань донора У детей хирургическое вмешательство, свя занное с заимствованием аутотрансплантата (чаще всего из ребра), может быть тяжелее ос новнои операции и во всех случаях удлиняет время пребывания пациента на операционном столе К этому следует добавить такие дополни тельные отрицательные факторы аутотрансплан тации, как дополнительная кровопотеря, воз можность травмирования плевры или брюшины (если резецируется ребро или гребень подвздош ной кости), нагноение дополнительной раны, образующейся в результате операции заимство вания у больного аутотрансплантата из кости снижение сопротивляемости организма ребенка увеличение продолжительности пребывания боль ного в стационаре затрата времени персонала, медикаментов и перевязочных средств на дополнительные перевязки в области заимство вания трансплантата и т д Вместе с тем аутотрансплантат является паи более подходящим материалом для удлинения нижней челюсти Чтобы избежать дополнительного травмиро вания больного в процессе аутотрансплантации (фрагмента ребра или другой кости), мы реко мендуем использовать венечный отросток, на стороне поражения, который обычно значительно гипертрофирован (в 2 2 5 раза) Как показали наши последующие исследования (Ю И Вернадский, В А Маланчук, И Г Скворцова 1989), на пораженной сторо не резко снижена амплитуда биопотенциалов 301 Глава 19 Контрактуры нижней челюсти и анкилозы височно-нижнечелюстных суставов 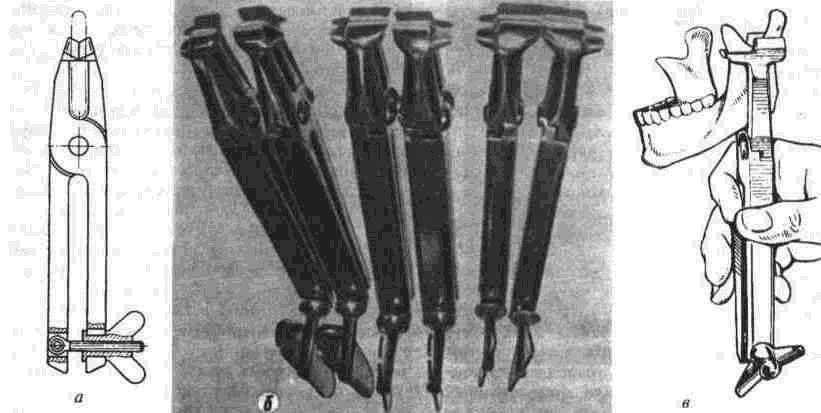 Рис 250 Щипцы-кусачки Г П Бернадскои для ступенеобразнои остеотомии ветви нижней челюсти а — схема строения щипцов, 6 — комплект щипцов различных размеров, в — соотношение щипцов и ветви челюсти в процессе ступенчатой остеотомии собственно жевательной мышцы и повышена биоэлектрическая активность височной. Возможно, этим и объясняется чрезмерное развитие при анкилозе венечного отростка нижней челюсти на пораженной стороне. Раньше мы, как и все хирурги, отсекали этот отросток от ветви челюсти и от височной мышцы и выбрасывали, однако, как оказалось, его можно утилизировать в качестве аутотрансплан-тата. Методика операции Методика операции заключается в следующем. Экстраоральным способом обнажают ветвь нижней челюсти; обычным путем или предложенными нами ступенеобразными кусачками (рис. 250 а, б) (а.с. №908348) осуществляют ступенчатую остеотомию ветви нижней челюсти, в процессе которой производят резекцию венечного отростка (рис. 250 в), и временно помещают его в раствор антибиотиков После ступенчатой остеотомии мыщелково-го отростка (на уровне его основания) перемещают ветвь челюсти вперед до установления подбородка в срединное положение (у взрослого больного) или с некоторой гиперкоррекцией (у ребенка) и фиксируют челюсть в этом положении назубными шинами или другим ортопедическим способом. Отсеченный венечный отросток используют в качестве трансплантата для создания мы-щелкового отростка (рис 251). С этой целью в 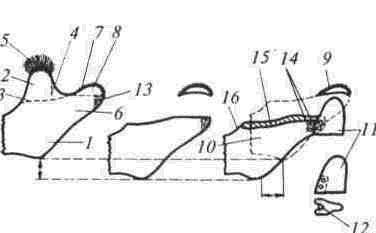 Рис 251 Схема артропластики noil методу Г П иЮ И Вернадских 1 — ветвь челюсти, 2 — венечный отросток, 3 — линия остеотомии, 4 — участок начала формирования паза, 5 — височная мышца, 6 — культя мыщелкового отростка, 7, 8 -облитерированная суставная полость и конгломерат кости, в котором создают верхнечелюстную ямку (9), 10 — поло жение ветви нижней челюсти до низведения, II — резеци рованный венечный отросток занял место мышелкового, 12 — паз в венечном отростке, 13 — зона декортикации задне-верхнеи части ветви челюсти, к которой двумя про водочными швами (14) фиксируют венечный отросток, 15 — поверхность, подлежащая прижиганию либо покрытию склерокорнеальной оболочкои 16 положение ветви нижней челюсти после ее низведения (,i) и перемещения вперед (б) венечном отростке образуют паз (желоб), а вер-хне-задний участок края ветви челюсти подвергают декортикации при помощи фрезы Паз 302 Ю. И. Вернадский. Травматология и восстановительная хирургия венечного отростка и декортицированный участок ветви челюсти совмещают, перфорируют в двух участках копьевидным бором и соединяют двойным швом из синтетической нити или танталовой проволоки (рис. 251, 14). Таким образом, за счет использования обычно гипертрофированного венечного отростка наращивают и увеличивают высоту недоразвитой ветви нижней челюсти (рис. 251 а), а так как венечный отросток соединяется с ветвью нижней челюсти сзади, то одновременно происходит и ее перемещение вперед по горизонтали (рис. 251 б), а лицо приобретает симметрию (рис. 252 в). Если в ступенчатой остеотомии суставного отростка нет необходимости, а осуществляется лишь низведение мыщелкового отростка (при неосложненном фиброзном анкилозе), то его «дотачивают» (дополняют) и тем самым удлиняют за счет соединения с трансплантированным венечным отростком. Для этого венечный отросток резецируют щипцами, горизонтально перекусывающими его основание, т. е. щипцами, имеющими не ступенеобразные, а прямые перекусывающие края. Если микрогения у взрослого человека не очень выражена, а ветвь нижней челюсти недоразвита только в вертикальном направлении, то для увеличения ее высоты можно соединить венечный отросток с ветвью не внакладку сзади, а встык сверху. Свободную плоскость ветви челюсти в области остеотомии можно прижечь электрокауте-ром, фенолом, пиоцидом или же покрыть ксе-ногенной склерокорнеальной оболочкой, которую закрепляют кетгутом. После операции необходимы следующие ре-абилитационные мероприятия: 1) удержание распорки между коренными зубами на стороне операции в течение 25-30 дней, чтобы обеспечить покой оперированной ветви челюсти для срастания венечного отростка с ветвью нижней челюсти; 2) активные функциональные упражнения нижней челюсти (начиная с 25-30-го дня) для создания нормальных миостатичес-ких рефлексов; 3) назначение общей диеты в домашних условиях после выписки из клиники; 4) осуществление при необходимости через 4-5 месяцев ортодонтического исправления прикуса по известным методам. Описанную методику ступенчатой остеотомии и аутопластики по поводу сочетания анкилоза височно-нижнечелюстных суставов и микрогении можно применять как у взрослых, так и у детей (рис. 252). Одним из преимуществ этого способа является резкое уменьшение угрозы рецидива анкилоза и деформации нижней челюсти по двум причинам: во-первых, потому, что трансплантированный венечный отросток, покрытый мошной костной пластинкой, обеспечивает возможность ранней функциональной терапии и создает условия для длительного удержания среднего отдела нижней челюсти в правильном положении (до завершения полной или частичной саморегуляции прикуса); во-вторых, потому, что остеотомию ветви производят с помощью перекусывающего (а не сверлящего или пилящего) инструмента, т. е. без образования множества костных опилок и мелких осколков. обладающих способностью остеогенетического роста и стимуляции развития нового костного конгломерата. Если необходимо существенно увеличить высоту недоразвитой ветви нижней челюсти, нами предложено (Ю. И. Вернадский, Н. А. Довбыш, П. В. Ходорович, а.с. №4179229) использовать не только венечный отросток, но и его продолжение внизу - наружную кортикальную пластинку ветви (в пределах ее верхних Уд). При одномоментном устранении анкилоза и микрогении (ретрогнатии) можно использовать предложенный Ю. Д. Гершуни способ, который состоит в том, что после остеотомии ветви нижней челюсти вблизи анкилозирован-ного сустава мобилизация, вытяжение и фиксация нижней челюсти в послеоперационном периоде осуществляется с помощью его устройств для лечения переломов нижней челюсти (а.с. №921545 и №1001925). По сравнению с существующими этот способ имеет следующие преимущества: обеспечивает надежную фиксацию нижней челюсти после ее перемещения в правильное положение и дает возможность начать функциональное лечение в раннем послеоперационном периоде; позволяет создать надежное разобщение между костными концами в области формирующегося ложного костного сустава в течение всего периода вытяжения; исключает необходимость использования ин-терпонируемого материала, применения внут-риротовых шин или громоздких (для больных детей) головных шапочек. Рис. 252. Результат артропластики по II методу Г. П. и Ю. И. Вернадских: ^ а, б - ребенок до операции; резкая асимметрия нижней части лица за счет недоразвития правой половины нижней челюсти, профиль обезображен из-за смещения подбородка в больную сторону и кзади, а также образования второго «подбородка»; в, г, д, е — ребенок через три года после операции: лицо симметричное, профиль нормальный, открывание рта свободное, прикус нормализуется. |
