Травматология и восстановительная хирургия черепночелюстнолицевой
 Скачать 37.23 Mb. Скачать 37.23 Mb.
|
ГЛАВА XVII здоровому Кожа больной стороны имеет желтовато серый или коричневатый цвет, не покрывается румянцем Глазная щель расширена за счет западения нижнего векаПАРАЛИЧ МИМИЧЕСКИХ МЫШЦ Этиология и клиника Причиной стойких параличей мимических мышц могут быть невриты неспецифического и специфического происхождения, повреждения основания черепа при случайных травмах вое палительные заболевания среднего уха, повреж дения наружного уха и челюстей, оперативные вмешательства в области мостомозжечкового угла, среднего и внутреннего уха, в околоуш ной области (главным образом в связи с ново образованиями), паралич Белла и врожденные параличи Клинически параличи мимических мышц раз нообразны в связи с различной степенью нару шений проводимости ветвей лицевого нерва Чем больше ветвей вовлечено в патологический про цесс тем тяжелее клиническая картина Однако почти во всех случаях основные жалобы больных связаны с наличием асимметрии лица и слезотечения В резко выраженных случаях к ним присоединяются жалобы на затруднение приема пищи, которая застревает в преддверии рта и без подталкивания пальцем не попадает в ротовую полость Некоторые больные жалуются на затруднение произношения ряда звуков особенно губных ввиду невозможности удержания воздуха во рту и создания воздушной струи необходимого давления В ряде случаев на стороне поражения появля ется заеда Возможны также вторичные деформа ции со стороны челюстей носа, ушной ракови ны Объективно отмечается в той или иной сте пени выраженная амимия пораженной полови ны лица При тотальном поражении всех ветвей лицевого нерва угол рта опущен носо-губная складка сглажена щека утолщенная, отвисшая и пастозная, нижнее веко и бровь опущены, го ризонтальные складки лба сглажены (на стороне поражения) крыло носа несколько смещено вниз, ноздря сплющена кончик носа смещен в здоровую сторону В случаях, когда паралич мимических мышц возникает в детстве, в зрелом возрасте могут наблюдаться эубо челюстные деформации в виде односторонней прогении (латерогнатия), сочетающейся с открытым прикусом Это объясняется неравномерным давлением щек и губ парализованной и здоровой половин лица на растущие и развивающиеся челюсти К тому же процесс жевания осуществляется преимущественно за счет здоровой стороны, вследствие чего здесь происходит более интенсивный рост нижней челю сти и ее латеральный сдвиг Глазная щель на стороне паралича зияет даже в состоянии покоя, так как нижнее веко опуще но и оставляет обнаженной широкую полосу склеры под роговицей, иногда веко бывает резко вывернуто, а кожа его истончена до толщины папиросной бумаги что объясняется атрофией и дисфункцией круговой мышцы глаза и трофическими нарушениями в области нижнего века Свободный край верхнего века иногда имеет не обычную дугообразную, а аркообразную фор му в результате тяги неповрежденной мышцы, поднимающей верхнее веко, иннервируемои гла зодвигательным нервом и прикрепляющейся к средней трети верхнего века По той же причине толщина верхнего века не изменяется Бровь на стороне паралича опущена, что придает больному угрюмый и отчужденный вид и ограничивает верхнее поле зрения Патогномоничным для паралитического ла-гофтальма является симптом Белла- при попытке больного закрыть глаза веки на больной стороне не смыкаются, а через зияющую глазную щель видно, что глазное яблоко смещено вверх, при этом остается видимой только склера. Этот синдром является физиологическим, но у здоровых людей он не виден из-за полного смыкания век При параличе мимических мышц различают три варианта симптома Белла 1) глазное яблоко отклоняется вверх и слегка кнаружи (встречается наиболее часто); 2) глазное яблоко отклоняется вверх и значительно кнаружи, 3) глазное яблоко отклоняется по одному из следующих вариантов — вверх и кнутри, только кнутри, только кнаружи, вверх, а затем маятникообразно колеблется, очень медленно кнаружи или кнутри Описанные разновидности симптома Белла имеют значение при выборе метода склеробле-фароррафии по М Э Ягизарову На здоровой стороне лица тонус мимических мышц обычно несколько повышен В результате этого при улыбке, смехе и приеме пищи лицо очень обезображивается за счет увеличения степени перекоса его в здоровую сторону Это накладывает тяжелый отпечаток на психоэмоциональное состояние больных, которые стремятся улыбаться и смеяться как можно реже, а уж если и засмеются, то стыдливо закрывают лицо своей ладонью или отворачиваются лицом так, чтобы собеседник не видел больной стороны лица Тяжесть объективного местного и общего статуса (особенно психического) при параличе мимических мышц обусловлена давностью заболевания, наличием дополнительных отягощающих деформаций со стороны носа, челюстей, ушных раковин, а также атрофическими и паралитическими явлениями в жевательных мышцах, ин-нервируемых двигательным корешком тройничного нерва Для оценки тяжести нарушений симметрии лица в связи с операциями в околоушной области А А Тимофеев и И Б Киндрась (1996) ввели понятие о коэффициенте асимметрии (К) — «соотношение величины смещения центра длины линии рта к длине линии рта в состоянии напряжения при оскале зубов» Методами электромиографии и классической электродиагностики установлено, что у большинства больных резко выражена асимметрия электроактивности нервно-мышечного аппара та полное биоэлектрическое молчание на сторо не поражения и гиперэлектроактивность на здо ровой стороне Гальваническая возбудимость мышц на больной стороне или совсем не определяется, или понижена до 60-75-90 мВ (при норме 30-40), хронаксия исследуемых мышц на больной стороне также понижается в 2-3 раза Лечение Оперативные методы, применяемые для лечения параличей мимических мышц, можно разделить на 3 группы 1 — операции, статически или кинетически корригирующие асимметрию лица, II — операции, в той или иной мере восстанавливающие сократительную функцию парализованной стороны лица. III — операции на деформированной нижней челюсти (устранение односторонней прогении) К первой группе (корригирующих) операций можно отнести следующие 1 Различные способы статического подвешивания или подтягивания к скуловой дуге опущенного и смещенного в противоположную сторону угла рта (фасцией бедра, бронзовой проволокой, толстыми шелковыми нитями, пропитанными хлоридом окисного железа, множеством шелковых нитей, полиамидной нитью или лавсановой сетчатой полоской и т п ) 2 Кинетическое подвешивание опущенных тканей угла рта к венечному отростку, например, лавсановыми нитями 3 Местно-пластические операции в виде иссечения избытка растянутой и дряблой кожи лица, сужения расширенной глаз ной щели, склероблефароррафии по методу Ягизарова, перемещения опущенно го угла рта кверху и т. д. 4 Корригирующие операции на здоровой стороне, направленные на ослабление функции здоровых мимических мышц Это достигается путем пересечения веточек лицевого нерва на здоровой стороне или выключения функции отдельных мимических мышц на здоровой стороне (пересечение их с последующей резекцией участка мышечного брюшка) Ко второй группе относятся следующие one-рации I Мышечная пластика на парализованной стороне- а) выкраивание лоскута на ножке из жевательной мышцы и фиксация его к парализованному углу рта (по П. В. Наумову), 6) мышечная «нейротизация* путем сши вания лоскутов из собственно жеватель ной мышцы с различными парализо ванными мимическими мышцами, в) мышечная «неиротизация», дополненная подтягиванием угла рта полоской из фасции бедра, г) миопластика по методу М. В. Мухина, д) миопластика и блефаропластика по методу М В Мухина Б. Я Булатовской, е) одномоментная миоэксплантодермато-пластика* по методу М В Мухина-10. И Вернадского. 2. Пересадка подъязычного нерва в мимические мышцы 3. Операции на лицевом нерве декомпрессия, невролиз (освобождение нерва от рубцов), свободная его пересадка. 4 Сшивание центрального отрезка лицевого нерва с подъязычным, добавочным или диафрагмальным. План лечения при третьей группе операций со-ставляют исходя иэ того, есть ли деформации челюстей. Хотя мы относим костно-цластические операции к третьей группе, коррекцию нижней челюсти, если она необходима, следует производить в первую очередь При этом нужно учи- * В соответствии с применявшимся ранее обозначением неорганических вешеств, в частности пластмассовых нитей, эту операцию именовали миоаллодерматопластикой -»тот термин вошел в литературу о лечении параличей ми мических мышц тывать характер и степень выраженности деформации кости. Если латерогнатия сочетается с открытым прикусом, нужно произвести двустороннюю остеотомию в виде резекции клиновидных фрагментов тела нижней челюсти При изолированной (без открытого прикуса) латерогении показана линейная остеотомия у основания обычно удлиненного суставного отростка на здоровой стороне Остеотомию сочетают с резекцией небольшого костного фрагмента ветви челюсти Спустя 2 5-3 месяца после костно-пластической операции устраняют деформацию мягких тканей в области угла рта, щеки и век. В последнюю очередь производят операции на лбу Проанализируем некоторые из операций вю-рои группы Миоэксплантодерматопластика по М. В. Мухину-Ю. И. Вернадскому При сохранности функциональной способности жевательных мышц применяют следующие корригирующие приемы, мышечную пластику (динамическое подвешивание по М В. Мухину) в сочетании с эксплантопластикой - статическим подвешиванием к скуловой кости (по Ю И Бер надскому) или кинетическое подвешивание к венечному отростку (по М. Э Ягизарову)  Рис 227 Бальной до миоэкспланиадерматопластики по М В Мухину-Ю И Вернадскому (а) и после нее (б) Одновременно производят иссечение избытка кожи и подкожной клетчатки в височной и околоушной областях, а также в области носо-губной борозды (дерматопластика Ю. И. Вернадского или М. Э. Ягизарова). Миоэксплантодерматопластика по М. В. Мухи-ну-Ю. И. Вернадскому является одномоментной операцией, объединяет в себе все вышеперечисленные корригирующие компоненты (рис. 227). Методика операции. В области носо-губной складки больной стороны делают линейный разрез кожи и подкожной клетчатки длиной 3-4 см. Если ткани больной стороны лица очень растянуты, делают два разреза, сходящихся на концах и отстоящих друг от друга в средней части на 1-1.5 см. Между разрезами иссекают кожу и подкожную клетчатку, через рану обнажают круговую мышцу рта в области его угла. На парализованных половинах верхней и нижней губ кожу прокалывают горизонтально острием скальпеля в 3-4 местах; промежутки между проколами — 1.5 см. Через эти проколы губу несколько раз прошивают по горизонтали полиамидной нитью (d=0.5 мм), концы которой удерживают в ране в области носо-губной складки. После этого на раны-проколы накладывают по одному шву тонкой полиамидной нитью (d=0.15 мм). В околоушной, височной областях и позади ушной раковины делают два кожных разреза, сходящихся на концах, как при обычной косметической операции разглаживания морщин или подтягивания отвислых щек. Кожу между этими разрезами иссекают. Обнажают и полностью резецируют скуловую арку (по методу М. В. Мухина). Между ранами носо-губной складки и в области скуловой арки создают подкожный туннель, через который из раны у угла рта в рану на виске проводят концы полиамидной нити, использованной для прошивания губ. Подтягивают угол рта за концы этих нитей и, связав их узлом, укрепляют на переднем выступе-срезе скуловой арки, на который бором наносят зарубку, чтобы нить во время дальнейших манипуляций случайно не соскользнула. Таким образом опущенный ранее угол рта доводят до его нормального уровня по зрачковой и горизонтальной линиям. Обнажают височную мышцу и из нее выкраивают и отслаивают от височной кости два лоскута (по методу М. В. Мухина). Передний подводят через подкожный туннель в нижнем веке к нижней части круговой мышцы глаза до переносицы, а задне-нижний - через кожный туннель (идущий до носо-губной складки) - к круговой мышце рта. Мышечные лоскута соответственно подшивают кетгутом к фасции межбровного пространства и круговой мышце рта (в области его угла). На кожную рану в зоне носо-губной складки, виска, ушной раковины накладывают швы из полиамидной нити диаметром 0.15-0.2 мм. Миоэксплантодерматопластика обеспечивает не только статический, но и динамический (функционально-мышечный) эффект, так как угол рта не только устанавливается в правильное положение, но и получает возможность смешаться благодаря активному сокращению пересаженного лоскута височной мышцы. Подтянутый полиамидной нитью до нормального уровня угол рта обеспечивает перемещенному мышечному лоскуту возможность прижив-ления не в растянутом, а в расслабленном состоянии, без риска разрыва слабеющих с каждым днем кетгутовых швов и смещения конца лоскута вверх и кнаружи. Помимо обычной повязки следует широкой лентой лейкопластыря зафиксировать (на 3-4 недели) угол рта и щеку в состоянии гиперкор-рекции (по методу Ю. В. Чуприны). Больному назначают общий покой, запрещают курить и разговаривать. Рекомендуют принимать только протертую пищу. При правильном выполнении операции и заживлении первичным натяжением первые сокращения в пересаженных мышечных лоскутах появляются в период от 4 до 19 дней после операции. Необходимыми условиями операции являются бережная отслойка мышечных лоску-тов от чешуи височной кости, создание для них достаточно свободных подкожных туннелей, закрепление концов лоскутов в ненатянутом состоянии. К сожалению, в пересаженном мышечном лоскуте постепенно развиваются в той или иной степени выраженные дегенеративные изменения, выявленные в экспериментах П. В. Наумовым и соавт. (1989) с помощью электронной микроскопии. Поэтому необходимо стимулировать в лоскутах кровообращение и сократительную функцию как можно скорее после операции. Для стимулирования сократительной способности пересаженных мышечных лоскутов после снятия швов (обычно с 10-го дня) назначают миогимнастику (произвольные сокращения лоскутов) и электростимуляцию, дибазол, тиамин Обучаясь перед зеркалом, больные тренируются соразмерять сокращение пересаженных лоскутов и мимических мышц здоровой стороны. При необходимости следует прибегнуть к дополнительному вмешательству - внутриротовому пересечению брюшка большой скуловой мышцы и мышцы смеха на здоровой стороне (для уравновешивания интенсивности смещения углов рта при улыбке). По данным О. Е. Малевича и В. М. Кулагина (1989), дополнение миогимнастики процедура- ми электростимуляции пересаженной мышцы (биполярной чрескожной методикой синусоидально-модулированными токами с помощью аппарата «Амплипульс-ЗТ») позволяет начать лечение с 5-7 дня после операции и, одновременно действуя на мимические мышцы здоровой стороны и на оперированной стороне, добиться более высокого функционального результата лечения. Миоэксплантодерматопластика позволяет од-номоментно решить три задачи: статическое подвешивание опущенного угла рта, пересадку активных мышечных лоскутов, удаление избыточной (растянутой) кожи и подкожной клетчатки. Сравнительная простота техники операции позволяет рекомендовать ее для выполнения в условиях любого челюстно-лицевого отделения. В тех случаях, когда паралич распространяется только на группу мимических мышц, вплетающихся в угол рта, а лобные мышцы и круговая мышца глаза не парализованы, можно выкраивать мышечный лоскут не из височной, а из собственно жевательной мышцы по методике П. В. Наумова или резецировать (по методу Burian) венечный отросток ветви нижней челюсти и фиксировать к нему полиамидную нить, которой подтягивают угол рта кнаружи и кверху. Миопластика по М. В. Мухину-М. Э. Ягизарову Отличается от вышеописанной тем, что мягкие ткани подвешивают не к скуловой дуге, а к венечному отростку нижней челюсти. Операцию начинают с выкраивания мышечного лоскута и резекции скуловой арки по М. В. Мухину (рис. 228 А). Затем иссекают кожный лоскут в области носо-губной складки по М. Э. Ягизарову (Б). Между двумя ранами создают подкожный туннель, через который спереди-назад и вверх проводят четыре лавсановые нити, нижние концы этих нитей фиксированы к тканям угла рта, а верхние концы обвивают венечный отросток (В). После завязывания узлов нитей через подкожный туннель проводят сверху-вниз и вперед мышечный лоскут, конец которого подшивают к круговой мышце рта (Г). Осуществляя миопластику по М. В. Мухину, можно, по предложению Б. Я. Булатовской, расщеплять верхне-передний лоскут, выкроенный из переднего отдела височной мышцы, на две части, одну из которых вводят в подкожный туннель в верхнем веке, а вторую — в туннель в 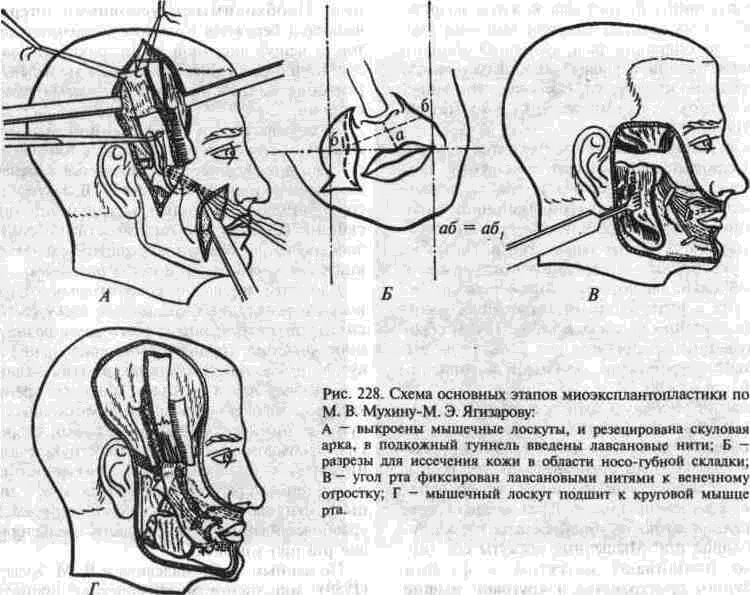 нижнем веке. Обе эти части мышечного лоскута подводят к внутреннему углу глаза и там сшивают друг с другом. Одновременно для утяжеления верхнего века используют алло- или ксе-нохрящ (консервированный глубоким охлаждением или фиксированный в спирте), который вводят в виде тонких пластинок или в размельченном виде через револьверный шприц в мягкие ткани верхнего века ниже проведенного мышечного лоскута, ближе к внутреннему углу глаза. Что касается западения мягких тканей на месте взятия мышечных лоскутов в височной области, то его устраняют в конце операции путем хондро- или остеопластики. Изолированное подвешивание угла рта Если наряду с параличом мимических мышц наблюдается и паралич тройничного нерва (с атрофией жевательных мышц) либо если пожилой возраст и общее состояние больного не позволяют осуществить миопластический компонент операции, можно ограничиться статическим подвешиванием и дерматопластикой по методу Ю. И. Вернадского (см. выше) или кинетическим подвешиванием и дерматопластикой по М. Э Ягизарову Изолированно примененное кинетическое подвешивание обладает следующими преимуществами: а) достигается подвижность в области угла рта; б) расстояние между двумя точками прикрепления нити (угол рта - венечный отросток) не изменяется, что позволяет избежать перегрузок подвешивающей нити и быстрого прорезывания ею тканей в области угла рта, в) доступ к венечному отростку осуществляется через одну рану. Из этой раны тупо прокладывают туннель к венечному отростку и лигатурной иглой Дешана проводят изнутри кнаружи (через incisura mandibulae), а затем захлестывают толстую (№3) лавсановую нить, сложенную вдвое К концам нити подвешивают ткани угла рта, обеих губ, перегородки носа и подбородка, что позволяет равномерно подтянуть смещенные части лица. Следует отметить, что как изолированное статическое, так и кинетическое подвешивание целесообразно сочетать с миотомией (миорезекци-ей) на здоровой стороне (чаще скуловых и мышечной мышц) Благодаря этому предупреждается быстрое прорезывание пластмассовых нитей и достигается более близкая симметрия половин лица в состоянии покоя и во время улыбки. Преимуществом изолированно проводимого статического подвешивания полиамидными нитями по методу Ю. И. Вернадского является то, что его можно осуществлять даже через сравнительно небольшой разрез в области носо-губной складки, что позволяет минимально травмировать больного. 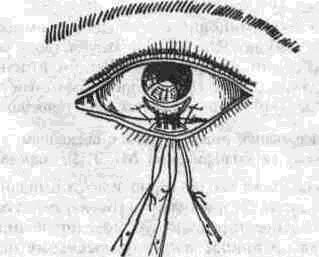 Рис 229 Схема предпоследнего этапа склероблефарорр i фии (перед затшиванием швов) по М. Э Ягизарову Паралитический (изолированный) лагоф тальм лучше устранять не путем пересадки мышечного лоскута из височной мышцы, а скле-роблефароррафией по М. Э. Ягизарову, путем подшивания нижнего века с введением ц него пластмассового имплантата или посредством создания «раковины» нижнего века по методу Gngnon, Chowerd, Benoist, модифицированному М. Э. Ягизаровым Склероблефароррафия Склероблефароррафия, или фиксация нижнего века к склере, основана на использовании особенностей феномена Белла, описанного выше, в частности, движения глазного яблока вверх при закрывании глаз. Нижнее веко, фиксированное к глазному яблоку, движется при этом вместе с ним и потому плотно смыкается с верхним веком, а при открывании глаз оно опускается. Склероблефароррафия по М. Э. Ягизарову показана только при 1 варианте феномена Белла. Техника операции. В средней трети нижнего века и склеры создают симметричные серповидные раневые поверхности путем иссечения полулунного лоскута конъюнктивы (длиной несколько более диаметра роговицы) в области лимба под роговицей с обнажением склеры (рис. 229). Соответственно иссекают и конъюнктиву нижнего века для создания раневой поверхности по возможности ближе к краю века. Накладывают три эписклеральных кетгутовых шва (№00 или №000). Концы швов, проведенных через эпи-склеру, выводят наружу через раневую поверхность нижнего века. Края раневого дефекта конъюнктивы на склере сшивают с краями дефекта на нижнем веке. Эпи склеральные швы на коже века можно погрузить через небольшие насечки на коже. После опера ции накладывают легкую давящую бинокулярную повязку В послеоперационном периоде для иммобилизации глазного яблока используют очки консервы с одним прозрачным участком в центре стекла для здорового глаза, а оперированный глаз в течение 7-10 дней находится под повязкой Подвешивание нижнего века с введением «раковины» (в модификации М. Э. Ягизарова) В толщу века вводят серповидный имплантат из пластмассы Этот имплантат готовят перед операцией по предварительно отмоделированному и тщательно припасованному восковому шаб лону Наиболее высокой частью имплантата яв ляется его внутренний полюс, позволяющий су зить о&ласть слезного озера Имплантат подвешивают с некоторой гипер коррекцией тонкими лавсановыми нитями к над костнице наружного края орбиты и к медиаль ной спайке век В результате удается, во-первых, поднять нижнее веко равномерно на всем его протяжении, что выгодно отличает этот метод от других методов подвешивания нитями и полос ками Во вторых, введенный в истонченное веко имплантат улучшает его косметический вид и создает плотное прилегание к глазному яблоку Коррекция брови и надбровной области по М. Э. Ягизарову Операцию производят путем прошивания при помощи толстой лавсановой нити (№2-3) подкожной клетчатки в области брови и подтягивания ее отдельными нитями (№3 4) к апоневрозу и надкостнице в области волосистой части головы При проведении нити более поверхностно захватываются участки кожи, соответствующие бороздкам (морщинам) лба Это создает симметрию надглазничной области В случае необходимости равномерного подтягивания всей брови (а не только ее отдельных участков) рекомендуют предварительно фикси ровать в толще брови тонкий плотный пласт массовый эксплантат, изогнутый по форме брови Отдельными нитями подтягивают имплантат к апоневрозу Большой практический интерес представля ют экспериментальные и клинические исследо вания Е Г Криволуцкой и соавт (1991), направ ленные на восстановление отдельных поврежден ных ветвей лицевого нерва при сохраненном его стволе, при удалении опухолей околоушной же лезы авторы резецировали участки ветвей лице вого нерва, имевшие интимную связь с оболочкой опухоли Используя методику сшивания дистальиого конца поврежденной ветви по типу «конец в бок* к интактной ветви того же нерва, авторы добились полного успеха у 70Ж боль ных, частичного — у 20% Огромный интерес представляет и сообщение Ц М Шургая, А И Неробеева и соавт (1991, 1995) о показаниях и методиках проведения пе рекрестно-лицевои трансплантации и нейровас-куляризации мышц (у 15 больных) Авторы отдают предпочтение икроножному нерву как трансплантату и считают, что проведение пере крестно-лицевои трансплантации лицевого нерва следует производить во всех случаях необратимого паралича, а в случаях отсутствия каких либо функциональных движений после такой операции — проводить свободный перенос ней-роваскуляризированной мышцы для замещения атрофированной мимической мускулатуры Следует согласиться с ними, что такая методика лечения лицевого паралича является перспектив ной, но требует дальнейшего совершенствования ПРОГРЕССИРУЮЩАЯ АТРОФИЯ ЛИЦА В литературе это заболевание известно под двумя терминами половинная прогрессирующая атрофия лица (hemiatrophia faciei progressiva) и двусторонняя прогрессирующая атрофия лица (atrophia faciei progressiva bilaterahs) Кроме того, может наблюдаться половинная и перекрестная атрофия лица и тела Этиология и клиника Предполагают, что болезнь может быть обусловлена травмой черепа или лица, общей или местной инфекцией, сифилисом, сирингомие-лией, поражением V или VII пары черепных нервов, экстирпацией или ранением шейного симпатического ствола и т д Некоторые авторы допускают возможность гемиатрофии лица, сочетающейся с гемиатрофией тела на почве дистрофии в диэнцефальных отделах вегетативной нервной системы Наблюдаются случаи гемиатрофии после эпидемического энцефалита, а также при туберку лезе легких, захватившем шейный симпатичес кий ствол По имеющимся данным, прогрессирующая атрофия лица в подавляющем большинстве слу чаев является синдромом различных эаболева ний, при которых в патологический процесс bob лекается вегетативная нервная система на раз ных ее уровнях Очевидно, травма и другие факторы являются лишь толчком к развитию этих серьезных нервно дистрофических явлении Пациенты обычно жалуются на то, что боль ная половина лица меньше здоровой, разница в объеме лицевого отдела черепа и мягких тканей постепенно увеличивается, на стороне пораже  Рис 230 Больная до устранения гемиатрофии при помощи деэпидермизированного кожного лоскута по Ю И Вернадскому (а) и после операции (б) ния кожа темновато-аспидного цвета, истонче на, собирается во время улыбки во множество складок Иногда больные отмечают покалывающую боль в области пораженной щеки или во всей половине лица, слезотечение из глаза на пора женной стороне, особенно на холоде, на ветру, и разницу в цвете щек, особенно заметную на холоде При резко выраженной гемиатрофии создается впечатление, что одна половина лица принадлежит человеку, до предела истощенному голоданием или раковой интоксикацией, а вторая При надавливании на надглазничное, подглазничное и подбородочное отверстия возникает боль Роговичный рефлекс понижен, но зрачки равномерно расширены и одинаково реагируют на свет. Истонченная кожа на ощупь напоминает пергамент, атрофия распространяется и на подкожную клетчатку, собственно жевательную и височную мышцы, костную ткань (челюсти, скуловую кость и скуловую дугу) Подбородок смещен в больную сторону, так как размеры тела и ветви нижней челюсти уменьшены, особенно резко это выражено у больных, страдающих гемиатрофией лица с детства, уменьшена также половина носа, сморщена ушная раковина (рис 230 а) В некоторых случаях гемиатрофия лица сочетается с атрофией той же половины туловища, а иногда — с атрофией противоположной стороны туловища (hemiatrophia cruciata), с односторонней склеродермией или избыточным отложением пигмента в коже, нарушением роста или депигментацией волос, гемиатрофией языка, мягкого неба и альвеолярных отростков, кариозной болезнью и выпадением зубов, нарушением потоотделения. Достигнув той или иной степени, гемиатрофия лица приостанавливается, стабилизируется и далее не прогрессирует Клинико-физиологические обследования этого контингента больных показали, что при всех формах прогрессирующей атрофии лица наблюдаются в той или иной мере выраженные нарушения функции вегетативной нервной системы У больных с односторонней дистрофией лица выявляется, как правило, асимметрия показателей электрических потенциалов и температу- 270 Ю И Вернадский Травматология и восстановительная хирургия ры кожи с преобладанием их на стороне поражения. В большинстве случаев отмечается снижение осциллографического индекса и спазм капилляров на больной стороне, что свидетельствует о преобладании тонуса симпатической нервной системы Почти у всех больных на электроэнцефало граммах выявляют изменения, характерные для поражения гипоталамо-мезенцефальных образо ваний головного мозга При электромиографи-ческих исследованиях почти всегда констатируют изменения электрической активности мышц на стороне дистрофии, в том числе и там, где клинически наблюдаются атрофические проявления в тканях На основании комплекса данных клинико-физиологических исследовании Л А Шуринок выделив! две сгадии атрофии лица — прогресси рующую и стационарную Гемиатрофию лица нужно дифференцировать с асимметрией при врожденном (непрогресси рующем) недоразвитии лица половинной гипертрофией лица, а также мышечной кривошеей, очаговой склеродермией, атрофией тканей при липодистрофиях и дерматомиозите После дние заболевания рассматриваются в курсах об шей ортопедии и дерматологии Предоперационная подготовка Хирургические методы лечения допустимы лишь (!) после приостановки или торможения про-грессирования процесса, т. е во второй законченной его стадии. С этой целью рекомендуется комплексное медикаментозное и физиотерапевтическое лечение в сочетании с ваго симпатической блокадой, а иногда - и блокадой шейно-груд-ного узла Для улучшения тканевых обменных процессов следует назначать витамины (тиамин, ли-ридоксин, цианокобаламин, токоферола ацетат), алоэ, стекловидное тело или лидаэу в течение 20 30 дней С целью стимуляции обмена в мышечной ткани внутримышечно вводят АТФ по 1-2 мл в течение 30 дней. Тиамин способствует нормализации углеводного обмена, вследствие чего увеличивается количество АТФ (образую щейся путем окислительного фосфорилирова-ния, идущего в митохондриях) Цианокобала мин, неробол, ретаболил способствуют норма лизации белкового обмена Для воздействия на центральные и периферические отделы вегетативной нервной системы (ВНС) сочетают электрофорез на область шеи ных симпатических уллов, гальванический во ротник, эндоналальный электрофорез с 2% р ром кальция хлорида или димедрола (по 7 10 сеансов), УВЧ на гипоталамическую область (6 7 сеансов) и гальваническую полумаску с лида-зой (№7-8) Необходимо исключить очаги ирритации, исходящие из печени, желудка, органов малого таза и т. д При повышенном тонусе симпатического и одновременной слабости парасимпатического отделов нервной системы рекомендуется сочетать симпатолитические и холиномиметические препараты, учитывая при этом уровень поражения. при поражении центральных вегетативных структур назначают центральные адренолитичес-кие средства (аминазин, оксазил, резерпин и др.), на ганглии лучше воздействовать ганглиоплеги-ками (пахикарпин, гексоний, пентамин, гант-лерон и т. д.). При вовлечении в процесс и периферических и центральных отделов ВНС применяют такие спазмолитики, как папаверин, дибазол, эуфилин, платифилин, келлин, спаз-молитин, никотиновая кислота Симпатический тонус снижают путем ограничения в диете белков и жиров, для усиления парасимпатического влияния назначают ацетил-холин, карбахолин, а также антихолинэстераз-ные вещества (например, прозерин, оксамизин, местинон) и антигистаминные препараты (ди медрол, пипольфен, супрастин) Кроме того. показаны пища, богатая углеводами, горный или морской нежаркий климат, углекислые ванны (37'С) и дру1 ие средства и методы, назначае мые невропатологами (Л А Шуринок, 1975) В результате консервативного предоперационного лечения процесс стабилизируется, хотя ат рофия, как правило, внешне выражена по прежнему На миограммах мышц лица отмечается повышение их биоэлектрической активности, уменьшение или даже исчезновение асимметрии показателей состояния вегетативной нервной системы, снижение в ряде случаев (начальных форм заболевания) величин электрических потенциалов кожи лица, исчезновение нарушений термотопографии кожи. Методы хирургического лечения К основным методам хирургического лечения атрофии лица относятся следующие 1. Инъекции парафина под кожу атрофированной щеки. Из за имевших место случаев тромбоза и эмболии сосудов в настоящее время хи рурги этим методом не пользуются 2 Подсадка подкожной клетчатки (из-дз постепенного и неравномерного ее сморщивания также не нашла широкого применения). 3. Введение пластмассовых эксплантатов, обеспечивающее устранение асимметрии лица в со стоянии покоя, но вместе с тем обездвиживаю щее больную сгорону и исключающее симметрич 271 Глава 17 Последствия нервно-дистрофических и функциональных нарушений тканей лица ность улыбки. Не удовлетворяет больных и жесткость пластмассы, располагающейся в тех местах, которым свойственна мягкость и податливость В этом отношении более перспективна подсадка пористых пластмасс, однако о результатах их применения убедительных сообщений в литературе пока нет Рекомендуется также применять эксплантаты из силикона, обладающего биологической инертностью и стабильной эластичностью. 4. Подсадка под кожу размельченного хряща и соединительнотканной основы филатовского стебля, обладающая почти теми же недостатками' жесткостью (хрящ), способностью обездви-живать лицо (хрящ, стебель) 5 Подсадка деэпидермизированного и лишенного подкожной клетчатки кожного лоскута или же белочной оболочки семенника быка по методикам Ю И Вернадского. Коррекция контура лица по методу Ю.И. Вернадского В подчелюстной области производят разрез, через который при помощи больших изогнутых тупоконечных ножниц Купера или специального распатора с длинной ручкой отслаивают кожу, предварительно «приподнятую» при помощи 0.25% р ра новокаина, Затампонировав и придавив снаружи образовавшийся карман, на передней поверхности живота под местной анестезией очерчивают по заранее заготовленному пластмассовому шаблону контуры будущего трансплантата В очерченном участке (до взятия трансплантата) производят деэпидер-мизацию кожи, а затем отсепаровывают лоскут, стремясь не захватывать подкожную клетчатку Взяв лоскут на пластмассовые нити (держалки), продевают их концы в ушко 3 4 прямых толстых («цыганских») игл, при помощи которых протягивают концы держалок в подкожную рану на лице, а затем из верхнего и боковых сводов раны выводят их наружу и завязывают на небольших йодоформных валиках Таким образом, трансплантат кожи оказывается как бы растянутым по всей подкожной раневой поверхности. Благодаря тому что трансплантат с обеих сторон имеет раневую поверхность, он прирастает к коже и подкожно расположенным тканям внутри раны-кармана В местах наибольшего западения щеки сдваивают лоскут или укладывают его в три слоя путем пришивания к основному лоскуту еще своеобразной «нашлепкив-дубликатуры. Косметический эффект такой методики достаточно высокий устраняется асимметрия лица (рис. 230 6); подвижность пораженной половины лица хотя и уменьшается, но полностью не парализуется. Во время и после операции обычно никаких осложнений не возникает (если не присоединя ется инфекция, ведущая к отторжению транс плантата или эксплантата). Однако со временем наступает некоторая атрофия подсаженной кожи (или другого биологического материала) и приходится добавлять новый ее слой. У некоторых больных после подсадки деэпидермизированной аутокожи развиваются постепенно увеличивающиеся сальные кисты. В этих случаях рекомендуется проколоть толстой инъекционной иглой кожу над местом скопления жира (в 2-3 местах) и через проколы выдавить его Затем опустевшую полость промывают 95% этиловым спиртом, чтобы вызвать денатурацию активизировавшихся клеток сальных желез, часть спирта оставляют в полости под давящей повязкой, накладываемой на 3-4 дня Чтобы избежать образования сальных кист (атером) и дополнительного травмирования, целесообразно вместо аугодермы использовать белочную оболочку семенника быка, которую перфорируют скальпелем в шахматном порядке и вводят под кожу пораженного участка лица (таким же образом, как и аутодерму (см выше)) Коррекция контура лица по методу А. Т. Титовой-Н. И. Ярчук Производят контурную пластику аллогенной консервированной широкой фасцией бедра, под саживая ее в один-два слоя или же гармошкооб-раэно (гофрируя ее), если требуется значительное количество пластического материала Давящую повязку на лицо накладывают на 2 5-3 недели. Спустя 2-3 дня после операции в области пе ресадки определяется флюктуация, обусловлен ная не скоплением жидкости под кожей, а оте ком фасциального трансплантата и асептическим воспалением раны. Для уменьшения отека после операции при меняют в течение 3 дней холод на область пересадки, а внутрь назначают димедрол по 0.05 г 3 раза в день в течение 5-7 дней. Послеоперационный отек трансплантата представляет опасность в тех случаях, когда разрез для формирования ложа и введения фасции расположен непосредственно над областью пересадки. При этом может возникнуть избыточное натяжение в краях раны, приводящее к их расхождению и выпадению части фасции Для предупреждения этого осложнения нужно, чтобы разрезы кожи располагались за пределами области пересадки, а если оно все же возникло, то в ранние сроки можно ограничиться удалением части фасциального трансплантата, а на рану наложить вторичные швы. При присоединении инфекции и развитии воспаления в ране необходимо удалять весь трансплантат. Несмотря на обширную отслойку тканей при пересадке фасции, подкожные гематомы и внут- 272 Ю И Вернадский Травматология и восстановительная хирургия рикожные кровоизлияния наблюдаются крайне редко, что в некоторой степени можно объяснить гемостатическим действием фасциальной ткани Наибольшая опасность образования гематом существует при устранении выраженных деформаций бокового отдела лица. Обширная отслойка тканей через разрез перед ушной раковиной создает предпосылку для скопления крови в нижнем, замкнутом отделе сформированного ложа При подозрении на образование гематомы рекомендуется создание оттока в нижнем отделе раны Осложнения Наиболее тяжелым осложнением является нагноение операционной раны, которое возникает при инфицировании трансплантата или воспринимающего ложа Для его профилактики нужно строго соблюдать требования асептики при заготовке фасциальных трансплантатов и во время их пересалки, стараясь при формировании ложа в области щеки и губ не повредить слизистую оболочку полости рта Возникновение сообщения операционной раны с полостью рта во время операции является противопоказанием для пересалки фасции, белочной оболочки и т д Повторное вмешательство допустимо лишь спустя несколько месяцев. Учитывая то, что подкожная жировая клетчатка подошвы стопы человека (толщина которой от 15 до 25 мм), а также дерма стопы резко отличаются от клетчатки и дермы других областей, а также то, что они очень прочные, плотные, эластичные, обладают низкими антигенными свойствами, Н Е Сельский и соавт (1991) рекомендуют этот алломатериал для контурной пластики лица Применив его у 21 больных, авторы отметили нагноение и отторжение трансплантата у 3 человек Очевидно, необходимо продолжить изучение ближайших и отдаленных результатов применения этого пластического материала, т к , в отличие от деэпителизиро ванной кожи других участков, подошвенная кожа лишена потовых и сальных желез, что весьма существенно (в смысле профилактики кистооб разования) |
