Травматология и восстановительная хирургия черепночелюстнолицевой
 Скачать 37.23 Mb. Скачать 37.23 Mb.
|
|
Глава 20. Дефекты нижней челюсти 319
Аутоостеопластика нижней челюсти Методы аутоостеопластики широко разработаны и часто применяются, так как не требуют специальных холодильных и вакуумных установок и дают хорошие результаты. Обязательным условием аутоостеопластики является прочность фиксации отломков челюсти по отношению друг к другу и в месте соединения их с трансплантатом. Существующие способы фиксации отломков челюсти можно разделить на Две группы: 1. Внутриротовые: а) назубные; б) назубно-десневые; в) накостные. 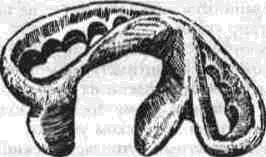 Рис. 264. Шина-аппарат М, М. Ванкевич. 2. Виеротовые: а) накостные с наружными приспособлениями для фиксации; б) накостные без выступающих наружу приспособлений; в) внутрикостные. В зависимости от характера материала, из которого изготавливают фиксирующие приспособления, их делят на металлические, пластмассовые и комбинированные. При выборе одного из этих фиксирующих приспособлений необходимо учитывать: 1) топографию дефекта нижней челюсти; 2) состояние зубов на оставшихся фрагментах челюсти; 3) состояние зубов-антагонистов на верхней челюсти; 4) степень тугоподвижности фрагментов челюсти. Если на верхней челюсти сохранились зубы, то при выборе конструкции фиксирующего приспособления можно пользоваться данными табл.14. Шина М. М. Ванкевич (рис. 264) является на-зубно-десневой, т. е. съемной пластмассовой конструкцией. Шина имеет опускающиеся книзу опорные плоскости-пелоты, удерживающие фрагменты нижней челюсти в необходимом по- 320 Ю И Вернадский Травматология и восстановительная хирургия 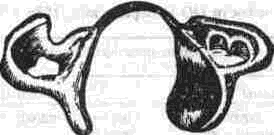 Рис 265 Аппарат М М Ванкевич-А. И Степанова ложении Если они тугоподвижны и смещены рубцами, можно репонировать их путем постепенного наслоения быстротвердеющей пластмассы, стенса или черной гуттаперчи При сохранности только ветвей челюсти с короткими беззубыми участками тела вместо на клонных плоскостей изготавливаются опорные валики с открытыми кзади седловидными по верхностями, которые удерживают остатки че люсти от смещения вперед и внутрь А И Степанов предложил устранить некого рые недостатки шины М М Ванкевич (громоэд кость, негигиеничность, возможность появле ния пролежней, покрытие больших зон неба, зубов и десен пластмассой) путем уменьшения площади ее базиса, заменив его бюгелем (рис 265). Следует помнить, что облегченный аппарат М М Ванкевич А. И Степанова плохо фиксиру ется на верхней челюсти при отсутствии на ней боковых зубов и, следовательно, не может на дежно удерживать фрагменты нижней челюсти в правильном положении Изготовление шины (по рекомендации Я М Збаржа) из быстротвердеющей пластмас сы избавило хирурга от услуг зуботехническои лаборатории  Рис 266 АшыратА-И Бсгельмана Применяя шину М М. Ванкевич или ее мо дификации, необходимо дополнительно фиксировать нижнюю челюсть стандартной или индивидуальной жесткой подбородочной пращой, укрепляемой на головной шапочке Через 3 недели после операции можно осторожно извлечь изо рта шину, произвести контрольный осмотр слизистой оболочки полости рта, уменьшить объем плоскостей и базиса (если есть пролежни) и водворить аппарат на место Через 25-30 дней после операции больному разрешают самостоятельно извлекать шину и подвергать ее гигиенической обработке Общая продолжительность ношения шины зависит от протяженности дефекта, после половинного вычленения челюсти она составляет 5 месяцев Аппарат А И Бетельмана (рис 266) является модификацией некоторых назубных металлических аппаратов. При отсутствии зубов на фрагменте нижней челюсти можно применить II вариант аппарата А И. Бетельмана, в котором нижняя коронковая шина заменена пластмассовым пелотом (как у шины М М Ванкевич), укрепляемым на зубах верхней челюсти при помощи вышеупомянутых втулок и замка Техника аутоостеопластики Наиболее целесообразно выполнять операцию двумя бригадами хирургов (по 2-3 человека в каждой) При этом одна бригада готовит воспринимающее ложе, а вторая берет трансплантат, например, из ребра или гребня подвздошной кости, после чего ушивает рану в этом участке От правильности формирования воспринимающего ложа, в которое будет помещен трансплантат, во многом зависит успех всего хирургического вмешательства Правильное формирование воспринимающего ложа подразумевает отсутствие омертвевших и Рубцовых тканей в области дефекта, склерозированной костной ткани на концах отломков, инородных тел и ноли чие достаточного количества хорошо кровоснаб-жаемых тканей для покрытия костного трансплантата. Кроме того, воспринимающее ложе должно быть изолировано от полости рта, если резекция и остеопластика челюсти производятся од-номоментно Для этого накладывают один ряд кетгутовых швов на слизистую оболочку полости рта и минимум еще один ряд — на подслизи-стые мягкие ткани Фрагменты челюсти фиксируют в правильном положении и сантиметровой линейкой определяют размеры дефекта, их сообщают второй бригаде, которая к этому времени должна подойти к кости на донорском участке. Выбирать костный аутопластическии материал нужно исходя из размеров и формы дефекта, подлежащего ликвидации Проведенное в нашей Глава 20. Дефекты нижней челюсти 321 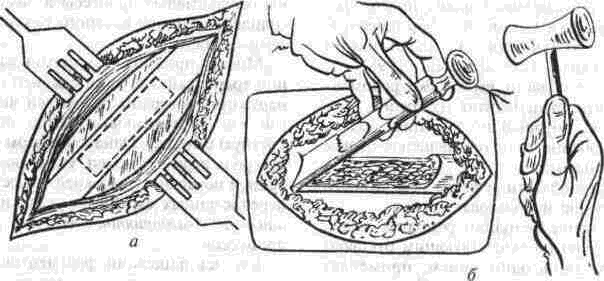 Рис. 267. Схема резекции расщепленного ребра по Ю. И. Вернадскому: а - ребро обнажено, по линиям пунктира рассечена (циркулярной пилой) наружная окружающая пластинка- б желобоватым долотом удалена наружная, окружающая ребро пластинка вместе с частью губчатой кости. клинике экспериментальное изучение прочностных характеристик костных аутотрансплантатов (О. С, Воловар, 1998) показало, что наиболее прочной костью является ключица (так как у нее больше выражена кортикальная часть и мало губчатого вещества), затем - тело нижней челюсти и ее мыщелковый отросток, височная, теменная кости, гребень подвздошной кости и ребро. Ключица - хороший механический каркас, но она в меньшей мере выполняет роль регенера тора и стимулятора остеогенеза. Кости же со слабо выраженной кортикальной частью, но хорошо выраженной спонгиозной имеют более высокий потенциал остеогенной активности за счет большего количества коетно-мозговых клеток в спонгиозе. Учет этих обстоятельств с 1996 г. позволил нам улучшить результаты остеопластики нижней челюсти и артропластики ВНЧС. Этому же способствует и использование реографичес-кой и теплометрической методик предопераци- 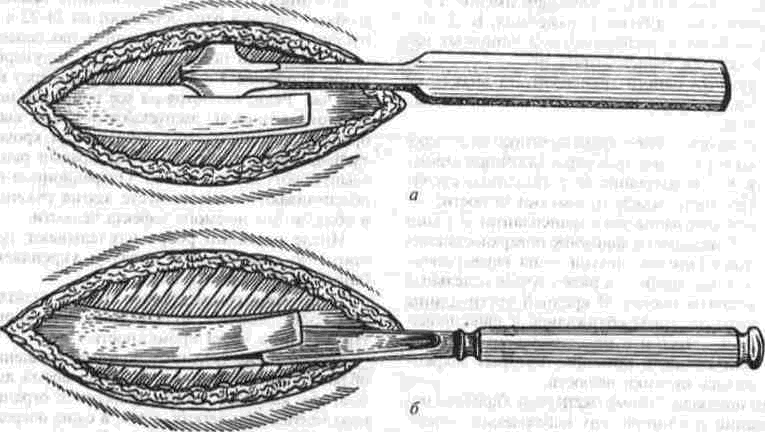 Рис. 268. Схема резекции расщепленного ребра по М. В. Костылеву: а - рассечение наружной, окружающей ребро пластинки с помощью остеотома М. В. Костылева; б - удаление наружной окружающей пластинки желобоватым долотом. , • "-гужчии 322 Ю И Вернадский Травматология и восстановительная хирургия онного обследования челюстно-лицевой области для выбора оптимального плана подготовки больных к операциям с помощью фармпрепара-тов, лазерного облучения, магнитотерапии (И. Ю. Гарляускайте, Н.А.Довбыш, 1998). При дефекте в области подбородка рекомендуется применять трансплантат из гребня подвздошной кости, который по толщине подходит больше (особенно если он расщеплен), чем реберный трансплантат. Для пластики в области дефекта тела челюсти или ее ветви лучше использовать ребро. Опуская описание методики резекции ребра, известной читателю по существующим руководствам, отметим лишь один прием, применяемый нами в этом случае (рис. 267). После надсе-чения надкостницы циркулярной пилой рассекаем компактную кость наружной поверхности ребра на концах намечаемого трансплантата, а также в области его верхнего и нижнего краев. После этого, пользуясь прямым или желобова-тым распатором либо остеотомом М. В. Костыле-ва (рис. 268), отщепляем очерченный пилой костный участок. Костная пластинка по верхнему и нижнему краям ребра рассекается, для того чтобы уровень (слой) расщепления ребра был одинаковым и ровным. Фиксация трансплантата в области воспринимающего ложа детально разработана в эксперименте и клинике Б. Д. Кабаковым. Основываясь на том, что при остеосинтезе по поводу переломов нижней челюсти костная мозоль в первую очередь образуется на внутренней поверхности концов отломков и в последующем именно здесь все время остается более выраженной, Б. Д. Кабаков испытал в эксперименте 3 основных варианта укладки трансплантата: а) укладка одного трансплантата внакладку на наружную поверхность концов отломков; б) укладка одного трансплантата внакладку на внутреннюю поверхность концов отломков или сочетание ее с введением кусочков кости между отломками челюсти; в) использование двух трансплантатов (один — внакладку на наружную поверхность концов отломков, другой - на внутреннюю, а между ними - в ряде случаев отдельные кусочки кости). В средней трети длины трансплантаты сближались и фиксировались кетгутом к металлическому стержню или спице, с помощью которых закреплялись отломки челюсти. Как показали данные экспериментальных исследований и клинических наблюдений, наиболее целесообразно использовать одиночный трансплантат, который накладывают на внутреннюю поверхность концов отломков в непосредственной близости к мышцам дна полости рта (в пре делах тела нижней челюсти), где более выражены репаративные процессы и быстрее идет консолидация концов костного саженца с фрагментами челюсти. Можно применять и третий вариант фиксации трансплантата: один саженец укладывают на наружную поверхность нижней челюсти, а другой — на внутреннюю и между ними помещают костную щебенку. Однако и в этом варианте главную роль играет саженец, укладываемый по внутренней поверхности нижней челюсти. Первый из перечисленных вариантов укладки обеспечивает наименее благоприятное течение репаративных процессов. Касаясь фиксации фрагментов челюсти при остеопластике у детей, следует отметить, что накостные внеротовые аппараты (В. Ф. Рудько, Я. М. Збаржа и др.) можно применять только по строгим показаниям, а именно — при обширных дефектах тела челюсти, когда на оставшихся фрагментах нет зубов или число их недостаточное, чтобы наложить назубную или назуб-но-десневую шину. Дело в том, что накостные зажимы быстро вызывают вдавление и резорбцию еще некальцифицированной костной пластинки челюсти, расшатываются и перестают выполнять свою фиксирующую роль, а иногда еще и ведут к повреждению зубных зачатков. Послеоперационное лечение больного должно включать мероприятия, направленные на профилактику различного рода осложнений (гематома, пневмония, перитонит, остеомиелит, отторжение саженца и т. п.). Для предупреждения образования гематомы в области лица в ране оставляют на 24-72 ч выпускник из перчаточной резины; накладывают слегка давящую повязку, а сверху - пузырь со льдом в течение 3-4 дней по 30 мин через каждый час. Если, несмотря на все принятые меры, гематома возникла, распускают 3-4 шва, вводят бранши анатомического пинцета или кровоостанавливающего зажима между краями раны и «выпускают» сгустки крови. Операционной ране обеспечивают покой на месте взятия саженца и в области замещаемого дефекта челюсти. После резекции ребра накладывают тугую широкую циркулярную повязку, укрепляемую бинтованием через надплечье. Если резецирован кусочек гребня подвздошной кости, повязка должна быть фиксирована турами бинта через промежность. Нужно также устранить болевые ощущения в области резецированного ребра во время дыхания, так как боль может привести к ограничению вентиляции легких, а это, в свою очередь,-к гипостатической пневмонии. С этой целью назначают внутрь анальгетики либо применяют (при сильной боли) 1-2 раза в сутки аналгези-рующую блокаду. Глава 20 Дефекты нижней челюсти 323 Методика блокады по М. В. Мухину По задней подмышечной линии, даже бли же к позвоночному столбу, в зависимости от размеров костного трансплантата, пальпаторно находят три ребра среднее, из которого был взят трансплантат, и по одному выше и ниже его Определив нижний край верхнего ребра, вво дят иглу (одетую на шприц емкостью 5 мл) вна чале по нижнему краю ребра, а затем на 4-5 мм под ребро, беспрерывно выпуская впереди острия иглы небольшое количество 0 25-0 5% р-ра анестетика При проникновении конца иглы под ребро вводят еще 4-5 мл раствора и иглу извлекают Таким же образом производят блокаду межреберных нервов в области двух ниже расположенных ребер Боль исчезает немедленно или через несколько минут после блокады Добившись безболезненного дыхания, больного просят сделать 10 глубоких вдохов и выдохов Дежурной медицинской сестре поручают повторять эту гимнастику с больным каждый час до тех пор, пока болевые ощущения не появятся вновь (6-7 ч) Возобновившаяся боль обычно не такая сильная, как до блокады, но если она все же значи тельная, блокаду повторяют При небольшой боли блокаду производят на следующий день После 3-5 блокад острая боль совершенно исче зает и больной дышит свободно Для профилактики осложнений со стороны бронхов и легких желательно придать больному полусидячее положение, назначить раннее вста вание, массаж тела и проводить дыхательную гимнастику 7-10 раз в сутки по несколько минут При появлении хрипов в легких назначают отхаркивающую микстуру, банки или горчичники на спину, двух-, трехразовое (в сутки) введение под кожу по 3-5 мл 20% р-ра камфор-ного масла Для профилактики различных гнойных осложнений показано лечение антибиотиками и суль-фаниламидными препаратами на протяжении 6-7 Дней Если был наложен фиксирующий накостный аппарат, необходимо ежедневно тщательно обрабатывать его накостные зажимы спиртом и накладывать свежие стерильные повязки из йо-доформной марли, не допуская образования и скопления (у места внедрения зажимов в ткани) какого-либо отделяемого и корок Швы снимают на 8-9-й день, а накостный фиксирующий аппарат — не ранее 1 5-2 месяцев после операции, более эффективна его замена 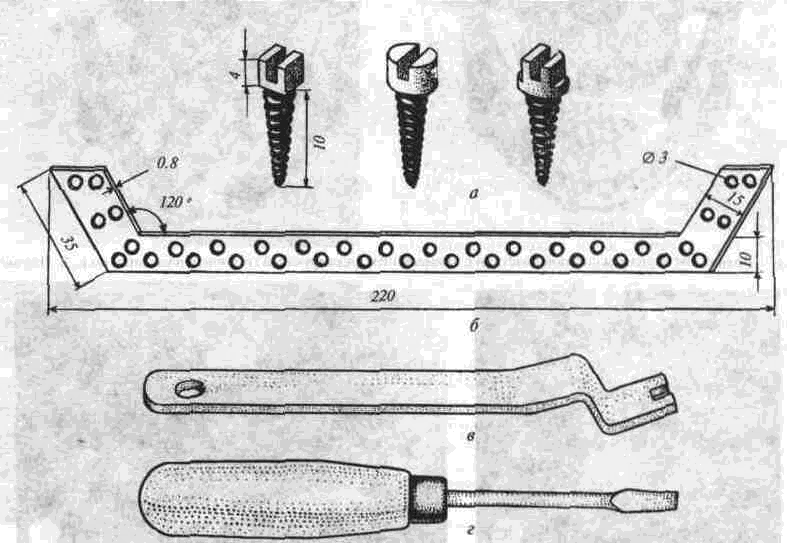 Рис 269 Набор инструментов для накостного остеосинтеза по Б Л Павлову а — шурупы, б — стандартная накостная пластинка, в, г - ключ и отвертка для завинчивания шурупов (все размеры в мм) 324 ^ ^ Бернадскии Травматология и восстановительная хирургия / •, 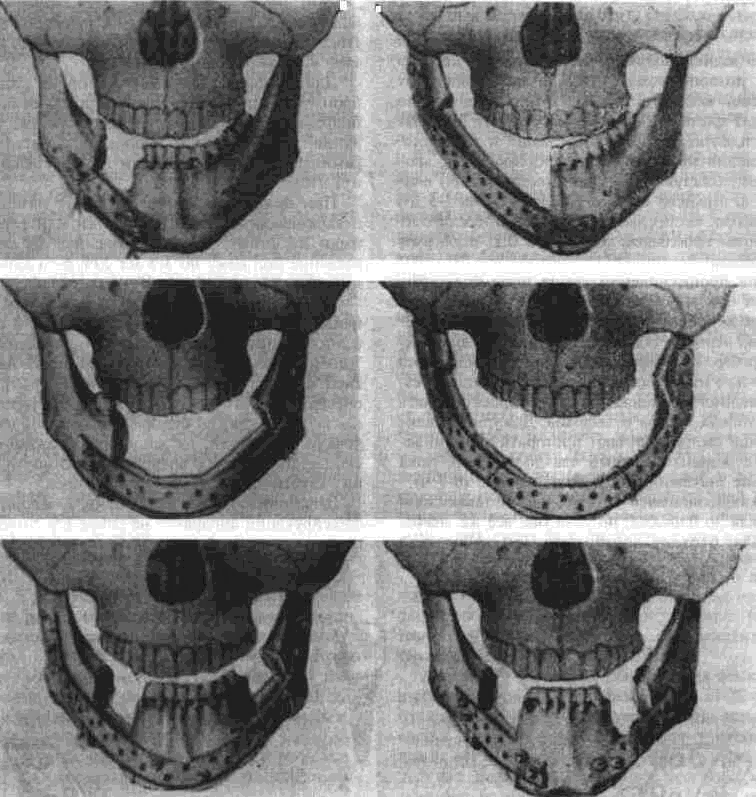 Рис 270 Возможные варианты костной пластики с применением фиксирующей титановой пластинки по Б Л Павлов\ 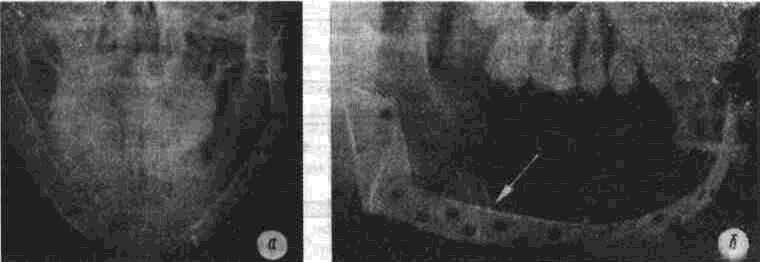 Рис 271 Рентгенограмма трансплантата (указан стрелкой) и фиксирующей титановой пластинки при замещении дефекта половины тела нижней челюсти (а), угла и части ее тела (б) Глава 20 Дефекты нижней челюсти 325 на внутриротовую шину через 2-3 недели после операции Для ускорения консолидации между костным трансплантатом и фрагментами челюсти через 2 недели после операции назначают тепловые процедуры. Консолидация наступает обычно на 4-и неделе, однако, несмотря на это, больному следует носить внутриротовой фиксирующий аппарат не менее 2-3 месяцев. Особенности аугоостеопластики по методу Б. Л. Павлова Предложенную Б. Л. Павловым перфорированную пластинку из титана (рис. 269 б) фиксируют шурупами на наружной поверхности сохранившихся фрагментов челюсти (а). Такая жесткая фиксация аутокостных фрагментов является одним из решающих условий костной пластики при дефектах различного генеза, локализации и размера (рис. 270, 271), так как позволяет применять раннюю функциональную нагрузку, имеющую большое значение для процесса приживления трансплантата. Кроме того, такая жесткая фиксация избавляет хирурга от необходимости изготовления других внутрирото- 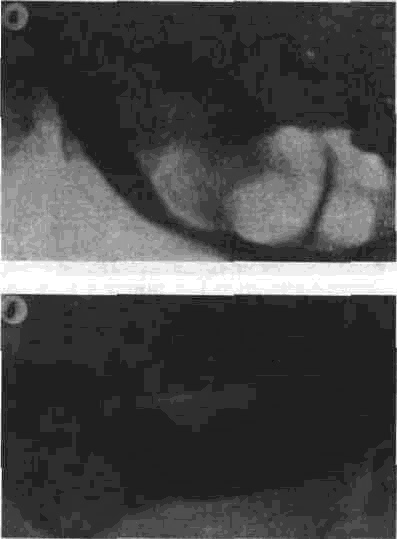 Рис 272 Рентгенограмма угла и ветви нижней челюсти больной с обширной кавернозной адамантиномой до остеоп-ластики комбинированным аутотрансплантатом по А М Никандрову (а) и спустя 20 лет после нее (б) вых шин и внеротовых аппаратов, дальнейшего ухода за ними и контроля за их состоянием и действием, а также позволяет уже через 2-3 дня после операции перевести больного на обычное питание. Недостатком этого метода является необходимость подвергать больного дополнительной операции через 8-12 месяцев (извлечение накостной пластинки) Особенности аугоостеопластики по методу А. М. Никандрова Если в области дефекта нижней челюсти ок ружающие ткани иссечены, истончены или деформированы рубцами и сформировать в них полноценное ложе для трансплантата не представляется возможным, можно воспользоваться методом А. М. Никандрова, который впервые в мировой практике применил свободную аутопластику нижней челюсти сложным (комбинированным) трансплантатом — отрезком цельного или расщепленного VII-VIII ребрл взятого в комплексе с окружающими мышечными тканями. Методика операции: рассекают кожу над се рединой ребра на протяжении 8-10 см, отпре паровывают ее кверху и книзу на 2-3 см. Двумя продольными разрезами (параллельно верхнему и нижнему краю ребра) и двумя поперечными (в местах пересечения ребра) рассекают мышцы и надкостницу. Между плеврой и внутренней поверхностью ребра вводят раствор анестетика для предупреж дения повреждения плевры и нервно-сосудис того пучка. Освобождают ребро от надкостницы со стороны плевры (с помощью реберного рас-патора Дуайена) и пересекают его в двух местах ножницами Штиля. Если для трансплантата берут расщепленное ребро, то подход к нему осуществляется таким же путем, а затем борами или циркулярной пи лой надсекают костную пластинку по краям ребра до губчатого вещества (рис. 267, 268), после чего ее расщепляют и приподнимают вместе со слоем мягких тканей. Если необходимо восстановить ветвь и головку нижней челюсти (рис. 272 а, б), берут отрезок ребра вместе с участком хряща длиной в 3-4 см. В момент пересадки мягкие ткани такого сложного костно-мышечного трансплантата укладывают снаружи кости, чтобы создать необходимую выпуклость на месте дефекта. Раны на фуди и лице послойно зашивают. Метод А. М. Никандрова перспективен также при лечении огнестрельных повреждений нижней челюсти с прилежащими к ней мягкими тканями (рис. 273 а, б). Этапная (многократная) рентгенография кости, пересаженной в молодом возрасте, показала, что приживший и подвергнутый функцио- 326 Ю. И. Вернадский. Травматология и восстановительная хирургия 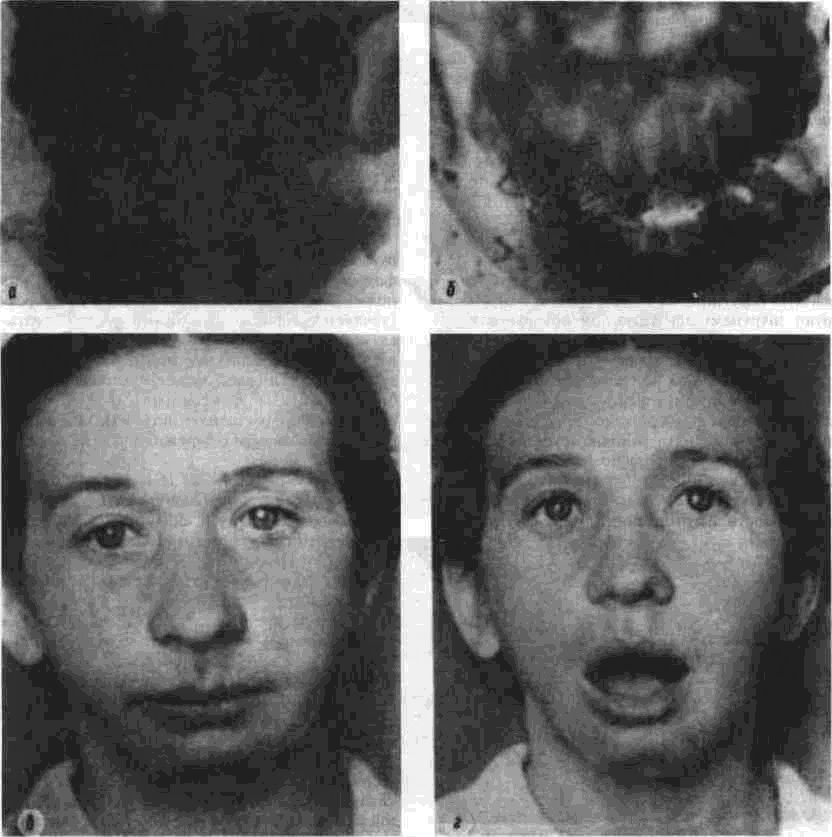 i'iil. 273. Результаты остеопластики нижней челюсти сложным трансплантатом по А. М. Никандрову: а - на рентгенограмме нижней челюсти больной виден двусторонний огнестрельный дефект ее углов, ветвей и частично тела с множеством металлических инородных тел; б — рентгенограмма нижней челюсти той же больной после хирургической обработки ран с остеопластикой сложным аутотрансплантатом по А. М. Никандрову; три фрагмента нижней челюсти фиксированы аппаратом В. Ф. Рудько, установлена межчелюстная иммобилизация; в, г — внешний вид больного с закрытым и открытым ртом: контуры лица нормальные, смыкание губ, открывание рта вполне достаточное. нальнои нагрузке аутотрансплантат способен расти в длину и в ширину. Развивая идею А. М. Никандрова в экспериментах или в клинике, отдельные авторы осуществили пересадку сложных трансплантатов из ребра, мышцы, плевры, межреберных сосудов и нервов с созданием в области дефекта артери-ально-венозного анастомоза (Ostrup, Tarn, 1975); некоторые при этом использовали в качестве источника кровоснабжения артериальные ветви молочной железы, подводимые к месту дефекта через длинный подкожный туннель. Kenthum, Masters (1974) в условиях клиники после резекции почти всей нижней челюсти используют сложный трансплантат из ребра с сохранением межреберного сосудистого пучка, снабженный сосудистым анастомозом не только межреберных артерий, но и вен. Кроме того, после резекции грудины авторы выделяли артерии и вены молочной железы и подводили их концы Глава 20 Дефекты нижней челюсти через подкожный туннель к дефекту челюсти Здесь создавали анастомоз межреберных артерии и вен с артериями и венами молочной железы Сложные трансплантаты и сосудистое анастомо-зирование применяет и МсКееп (1973) Следовательно, сосудистая микрохирургия широко используется не только при пересадке сложных кожно-жировых, кожно-мышечных трансплантатов, но находит применение также и при костной пластике нижней челюсти (Г В Кручинский, 1975) Особенности аугоостеопластики по Ю. Н. Сергееву и Н. Н. Бажанову Ее особенности состоят в том, что для замещения дефекта нижней челюсти и околочелюстных мягких тканей используется комбинация из формалинизированного кортикального слоя большеберцовой кости донора и фрагмента аутоключицы на питающей ножке от дельто пек торального лоскута, которым замещается наружный дефект околочелюстных мягких тканей Внут ренняя выстилка воссоздается за счет местных тканей (эпителиальный слой из прилежащих руб цово измененных тканей, мышечно-жирового слоя на питающей ножке, ас №1419672) Особенности реплантационной аутоостеопластнкн нижней челюсти по Ю. И. Вернадскому Начиная с 1963 г в нашей клинике применяют одномоментную остеопластику для устранения дефектов, возникающих при поднадкост-ничной резекции или экзартикуляции участков нижней челюсти (пораженной доброкачественным новообразованием) путем пересадки на прежнее место удаленного участка челюсти после его термической и механической обработки (рис 274) Принцип операции состоит в том, что прокипяченный и механически отмоделированный пораженный опухолью участок челюсти водворяется на свое прежнее место в поднадкостнчч кое ложе и служит возбуждающим остеогенез каркасом Медленно рассасываясь, он замещает ся вновь образующейся костной тканью* Операция показана в тех случаях, когда нуж но восстановить нарушенную непрерывность нижней челюсти, возникшую при хирургическом лечении адамантином, остеобластокластом, а также при удалении других доброкачествен ных опухолей Предлагаемую методику операции можно осуществить и в случае прорастания на ограниченном участке доброкачественной опухали в надкостницу, но при условии иссечения * Вместо проваривания костного реплантата можно при менить 10 минутное замораживание его в жидком азоте, а костные полости в нем заполнить размельченной губчатой аллокостыо, взятой из подвздошной кости (П Г Сысоля-тин, И А Панин, 1997) 327 или коагулирования пораженного участка надкостницы Противопоказания к операции (остеореплан-тации): 1) злокачественные опухоли, 2) озлокачествление доброкачественной опухоли, 3) прорастание доброкачественной опухоли в надкостницу на протяжении всего или почти всего пораженного опухолью участка челюсти, когда невозможно сохранить большую часть надкостничного ложа, 4) значительное разрушение опухолевым процессом костного вещества, не позволяющее сформировать реплантат, 5) применение рентгенотерапии в зоне на мечаемой реплантационной остеопласти ки, 6) нагноение адамантиномы, подлежащей удалению с участком челюсти, 7) пожилой и старческий возраст больных, наличие диабета и других заболеваний, при которых резко снижены регенераторные способности организма. Подготовка больного к реплантационной ос-теопластчке Необходимо тщательное общее клиническое обследование больного с целью исключения общих противопоказаний к операции и уточнения диагноза Обязательным элементом обследования явля ется рентгенография пораженной нижней челю сти в двух взаимно перпендикулярных проек циях (сагиттальной и боковой), а при распрост ранении опухоли на подбородочный отдел — и в третьей (аксиальной) проекции, что позволя ет более точно определить переднюю границу опухоли и, следовательно, границы резекции челюсти При необходимости производят биопсию опухоли Желательно проведение радиоиндикационного исследования опухоли с применением радиоактивного фосфора ("Р), которое позволяет в ряде случаев исключить необходимость биопсии Если в области опухоли находятся зубы, их необходимо заблаговременно одномоментно удалить, а рану ушить наглухо (за счет скусывания выступающих краев альвеол и мобилизации мягких тканей десны) После заживления раны во рту (обычно чере! 2-3 недели) изготавливают межчелюстной фиксирующий аппарат А И Бетельмана или шины, предназначенные для удержания нижнечелюстной кости в состоянии неподвижности на протяжении 2 5-3 месяцев после операции Иммобилизируюшее устройство фиксируют на челюстях за 2-3 дня до операции Если по тем или иным причинам нежелательно делить операцию на два этапа (удаление зу- 328 Ю И Вернадский Травматология и восстановительная хирургия Резецированный участок  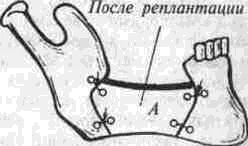 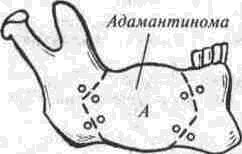 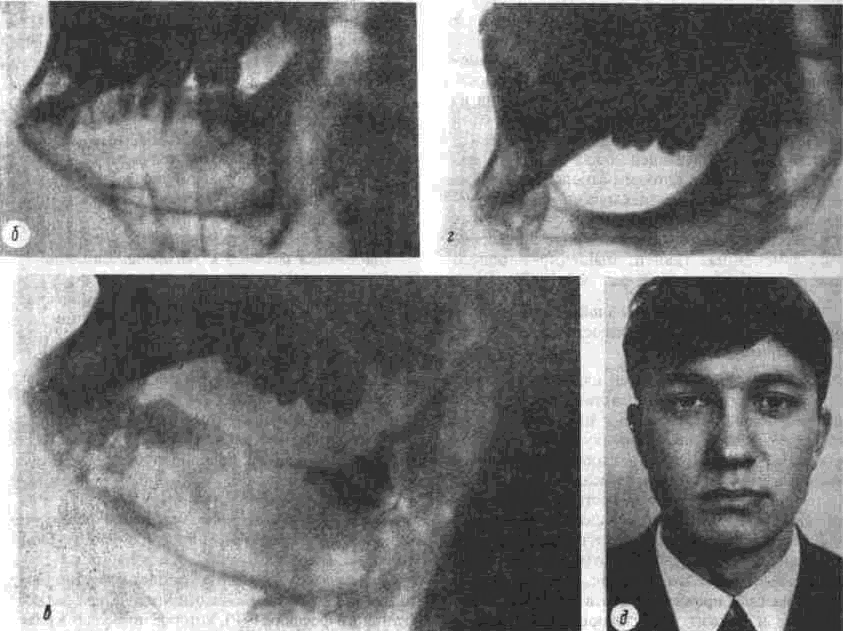 Рис 274 РеплянтационН(1Я аугоостеопластика по 10 И Вернадскому а - схема операции, 6 - рентгенограмма нижней челюсти больного с кистозной аламянтиномои перед реплантационнои остеопластакой, рентгенограмма того же участка нижней челюсти через 10 дней (в) и спустя 8 лет (г) после репллнтаци-онной остеопластики, д внешний вид больного спустя 5 лет после осгеопллстики контуры лица вполне (.имметричны бон, резекция с реплантацией кони), то можно удалять зубы непосредственно перед началом суб-периостальной резекции пораженного учаьтка челюсти При этом следует помнигь о необходимости немедленного тщательного (в два слоя) ушивания внутриротовои раны наглухо для изоляции ее от полости рта и тщательной антибак териальной терапии после операции Техника операции Разрезают кожу и подкожную клетчатку в под подбородочной или поднижнечелюстной области, окаймляя угол нижней челюсти (в лависи мости от локализации и протяженности опухо ли). Обнажают нижний край тела (угла, ветви) нижней челюсти, рассекают надкостницу, рас- Глава 20 Дефекты нижней челюсти 329 патором отслаивают ее на всем протяжении макроскопически определяемой опухоли, а при ада-мантиноме — отступив на 1 5-2 см от видимой границы опухоли При необходимости экзартикуляции пораженной ветви нижней челюсти в ее пределах отслаивают надкостницу (вплоть до головки нижней челюсти) и при этом отсекают вершину венечного отростка, которая сразу же исчезает в глубине раны (вследствие сокращения височной мышцы) Линия распила нижней челюсти имеет ломаный характер в области альвеолярного отростка она вертикальная, затем отклоняется на 45° в сторону остающегося участка челюсти до середины высоты тела челюсти, далее под углом 90° направляется в сторону удаляемого участка че люсти, причем ее нижний край должен быть пересечен на одном уровне с распилом альвеолярного отростка (рис 274 а) Благодаря этому в пос пооперационном периоде обеспечивается более надежное механическое соединение здоровой и резецированной частей нижней челюсти После извлечения резецированный или эк зартикулированныи участок челюсш погружают в кипящий изотонический раствор натрия хлорида и продолжают кипятить в течение 30 мин, что приводит к гибели всех опухолевых клеток в толще челюсти Во время кипячения удаленного фрагмента кости подготавливают воспринимающее раневое ложе 1) ушивают (минимум — двумя рядами швов) перфорационные отверстия в слизистой оболочке и в надкостнице, если они возникли в ходе субпериостальнои ре зекции или при удалении зубов непос редственно перед операцией 2) просверливают при помощи фиссурного бора с трехгранной заточкой отверстия на концах одного (при экзартикуляции) или двух (при резекции) оставшиеся в ране фрагменты кости для проведения фиксирующей полиамидной нити или длительно нерассасывающегося кетгута, а если есть возможность, остеосинтез осуществляют путем наложения скрепок (титановых мини-пластинок), 3) если операция предпринята по поводу ада-мантиномы, значительно деформировавшей (резкое вздутие) нижнюю челюсть, коагулируют надкостницу раневого ложа в тех местах, где она прилегает к наиболее истонченным участкам челюсти Этим мож но предупредить рецидив адамантиномы После извлечения из кипящего раствора кость охлаждают в изотоническом растворе натрия хлорида и помещают на стерильную деревянную пластинку, на которой моделируют резециро ванный участок челюсти по размерам оставше гося симметричного (здорового) участка ниж ней челюсти При этом из вскрывающихся костных полостей вычерпывают (ложками разных размеров) коагулировавшиеся мягкие ткани опу холи Губчатое вещество стараются не удалять Альвеолярный отросток удаляют почти полностью во избежание перфорации им раневого •южа в послеоперационном периоде После того как поперечные размеры удален ного участка кости будут доведены приблизи тельно до размеров симметричного (здорового) участка челюсти (о которых судят по рентгенограммам), на его концах делают перфорационные отверстия (для остеосинтеза) и затем водворяют реплантат на прежнее место Концы реплантата закрепляют по обычным правилам остеосинтеза Головку экзар'1 и купированного и отмоделированного участка нижней челюсти вводят в нижнечелюстную ямку височной кости, а второй конец реплантата соединяют со здоровой частью кости При ос геосинтезе подбородочного отдела челюсти (при показаниях - и других ее отделов) можно использовать штифты из нержавеющей стали или спицы Киршнера, титановые мини-пластинки Края надкостничного ложа футляра сшивают узловагыми кетгутовыми швами, такие же швы накладывают на подкожную мышцу шеи и под кожную клетчатку, а на кожу — швы из поли амидного или полипропиленового волокна (можно также применить шелк, конский волос) Линию швов покрывают на 7 дней асепти ческой повязкой Межчелюстную фиксацию удерживают в те чение 2 5-3 месяцев С целью ускорения регенерации костной тка ни после описанной реплантации резецирован ного фрагмента нижней челюсти мы дополни тельно (рядом с репчантатом) прокладываем теперь полоску деминерализованного костного аллотрансплантата (Д В Дудко, Ю И Вернадский и соавт , 1991) Это особенно полезно боль ным, пострадавшим при катастрофе на ЧАЭС или от других экологически вредных воздействии При устранении дефектов нижней челюсти у детей рекомендуем использовать комбинированные трансплантаты аллогенная кость в сочетании с аутогенным губчатым веществом гребня подвздошной кости ребенка, аутогенный трансплантат в сочетании с брефотканью или другим аллогенным остеостимулятором Такого же мне ния (о полезности комбинированных саженцев) придерживаются и А А Левенец, О В Прахна (1979), О В Прахна (1989) и другие Послеоперационное лечение и уход Результаты операции зависят не только от правильности ее выполнения, но и от послеоперационного лечения и ухода за больным Осо- 330 Ю И Вернадский Травматология и восстановительная хирургия бенно тщательно нужно следить за больным в первые часы и дни после операции Так, еще на операционном столе, «закрывая» фиксирующий нижнюю челюсть аппарат, хирург должен убедиться в том, что нижняя челюсть неподвижна Аппарат должен обеспечить надежную фиксацию нижней челюсти при правильном соотношении с зубным рядом верхней челюсти на протяжении 2 5-3 месяцев Имеются данные, что при фиксации реплан-тата анодированным кетгутом или танталовой проволокой срок иммобилизации можно сократить до 35-45 суток, так как, во-первых, за эти дни между концами «воспринимающей» кости и реплантатом образуется довольно прочная остеогенная спайка, препятствующая его смещению и придающая правильное расположение в воспринимающем ложе, и, во-вторых, при функциональной нагрузке (в виде движений челюсти) первичная мозоль быстрее подвергается оссификации (М Г Кирьянова, 1975) Очевидно, с этим следует согласиться Для нормального заживления раны больной должен соблюдать постельный режим в течение 2 4 дней после операции, после чего постелен но назначают движение отдельных частей тела и конечностей, вставание, массаж тела и дыхатель ную гимнастику Для профилактики развития послеоперацион ного отека целесообразно вводить через 34ч после операции 2 мл 2 5% р pa пипольфена На протяжении 7 10, а иногда и 12 дней (в зависимости от состояния операционной раны, возникшего во время операции кратковремен ного сообщения с полостью рта) назначают комплекс антибиотиков (внутримышечно) в сочетании с сульфаниламидными препаратами, внут ривенные введения 10 мл 10% р-ра кальция хлорида одновременно с 20 мл 40% р-ра глюкозы (в течение 6-8 дней), поливитамины (на протяжении всего пребывания в клинике), а также симптоматические средства Особенно большое внимание уделяют уходу за полостью рта Ежедневно перед каждым приемом пищи и после него (не менее б раз в день) производят обильное орошение полости рта струёй раствора микроцида, фурацилина, грамицидина, этакридина лактата, чередуя их Первый раз меняют наружную повязку (если нет срочных показаний) через 4-6 дней после операции На протяжении всего послеоперационного периода больной должен питаться жидкой пищей, вначале через резиновую трубку, соединенную с поильником, а затем — ложкой После снятия швов (8-10 и день) больного с фиксирующим аппаратом выписывают из клиники для амбулаторного наблюдения Перед выпиской делают контрольную рентгенографию (в тех же проекциях, что и до операции (рис. 274 в)) В процессе амбулаторного наблюдения через определенные промежутки времени (1, 3, 6, 12, 36 месяцев) проводят рентгеновское обследование оперированных больных по вышеописанной методике для выявления динамики процесса рассасывания реплантата и восстановления кости (рис 274 г) Через 2 5-3 месяца после операции и при отсутствии противопоказаний можно приступать к протезированию Возможные осложнения и их профилактика 1 Недостаточная иммобилизация нижней челюсти может явиться причиной отторжения реплантата Вследствие подвижности фрагментов челюсти создаются неблагоприятные условия для врастания сосудов в кость, что приводит к их разрыву 2 Недостаточный уход за полостью рта вызывает возникновение воспалительного процесса, расхождение краев раны, сообщение ее с полостью рта, инфицирова-ние и отторжение реплантата 3 Неправильное моделирование костного прокипяченного реплантата (без резекции альвеолярного отростка) является причиной перфорации слизистой оболочки полости рта, инфицирования и отторжения реплантата 4 Реплантация резко истонченного опухолью участка нижней челюсти (до О 1-0 2 см) может привести к его перелому со смещением отломков и последующей перфорацией тканей полости рта, инфици рованию и отторжению части или всего реплантата 5 При реплантации резко истонченного на значительном протяжении (4-5 см) участка кости он быстро рассасывается и не успевает заместиться вновь образованной костной тканью Таким образом создается угроза образования ложного сустава Этому также способствует плохая иммобили зация нижней челюсти Исходы У большинства больных, подвергнутых реп-лантационной остеопластике в нашей клинике, заживление протекало первичным натяжением, лишь у некоторых из них через 20 25 дней появились припухлость, боль в области репланта та, открылись вне- и внутриротовые свищи После противовоспалительной терапии указанные яв ления, как правило, полностью исчезали, но в нескольких случаях реплантат пришлось частично или полностью удалить Причиной указанных осложнений, наблюдавшихся, главным образом, в начале разработки реплантационной остеопластики, была недоста- Глава 20 Дефекты нижней челюсти 331 точно хорошая фиксация реплантата и иммобилизация нижней челюсти, а также влияние неблагоприятных факторов после операции (переохлаждение тела, грипп, ангина, обострение сопутствовавшего сахарного диабета). Нельзя исключить отрицательного влияния на заживление раны у некоторых больных рентгеновских лучей, облучению которыми они ошибочно подверглись в предоперационном периоде. Возможно сочетанное действие некоторых из перечисленных и других факторов. Особенности замещения дефекта нижней челюсти при удалении в ней злокачественной опухоли Они обусловлены следующими обстоятельствами 1) крайне стрессовым состоянием психики больного, пораженного злокачественной опухолью; 2) топографо-анатомической сложностью рельефа раны, образующейся после удаления опухоли; 3) важностью функции восстанавливаемых тканей (речь, жевание, глотание, внешняя привлекательность лица в целом, способность улыбаться, смеяться и т. д.); 4) инфицированностью реципиентных тканей микрофлорой полости рта и носа, 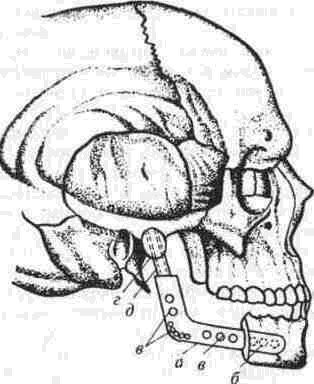 Рис 275 Схема применения тантзлового эндопротеза (эксплантата) конструкции Ю Е Брагина пластина (а) с отверстиями (б, в) для прорастания мягких тканей, конец ее закруглен и введен в костное вещество Полированная головка нижней челюсти (г) при помощи резьбовой нарезки (д) ввинчивается в утолщенный верхний конец пластины 5) снижением регенераторных способностей тканей челюстно-лицевой области за счет ранее проводившейся лучевой терапии. Все эти обстоятельства требуют использования достижений микрососудистой хирургии для возмещения дефекта нижней челюсти аутотранс-плантатом (на мышечно-сосудчстой ножке) из ребра или лопатки оперируемого больного. Например, исследованиями В. А. Дунаевского и со-авт (1991) доказана на практике возможность формирования и проведения кожно-мышечно-реберного лоскута на сосудистой ножке (через тоннель под большой грудной мышцей) в область изъяна тканей; костная часть лоскута берется из Х ребра. Длина этого сложного лоскута — не менее 27 см, что достаточно для перемещения его в область нижней, средней и верхней зоны лица без пересечения сосудистой ножки. Для возмещения половины нижней челюсти эти и другие авторы используют еще и ауто-трансплантаты из латерального края лопатки: сосудистые анастомозы накладывают между артерией и веной, окружающими лопатку, и сосудами реципиентой зоны. Операция производится двумя бригадами хирургов, работающими одновременно (одна — удаляет опухоль и готовит реципиентную почву, вторая — готовит ауто-трансплантат), что значительно сокращает продолжительность операции. Особенности замещения экзартикулнрованной части челюсти по Ю. Е. Брагину Предложенная в 1979 г. Ю. Е. Брагиным конструкция эндопротеза (эксплантата) нижней челюсти (рис. 275), которую изготавливают из тантала (или другого некоррозийного металла), позволяет, во-первых, повысить надежность фиксации протеза в толще культи оставшейся части челюсти за счет глубокого введения закругленного конца пластины в губчатое вещество культи, во-вторых, обеспечить возможность регулирования во время операции высоты ветви протеза благодаря наличию винтовой нарезки на «костыле» головки нижней челюсти, в-третьих, улучшить восстановление функции жевательной мышцы за счет подшивания ее к отверстиям в ангулярной части пластины. По мнению автора, применение этого протеза показано после экзартикуляции ветви и части тела нижней челюсти по поводу ее обширных опухолей и после тяжелых травм. Следует, однако, учитывать, что любой металл или пластмасса при их инфицировании (например, микрофлорой полости рта) будет постоянно поддерживать вокруг себя воспаление Прекращается оно лишь после извлечения инфицированного эндопротеза. Поэтому во время и после операции нужно предпринять все необходимые меры, чтобы не инфицировать эндо- 332 Ю И Вернадский Травматология и восстановительная хирургия протез (тщательное ушивание сообщения раны с полостью рта, если оно возникло во время операции; обработка раны антисептиками; послеоперационная интенсивная бактериостатичес-кая терапия и т. д. ). Компрессионно-дистракционное устранение дефекта нижней челюсти Принцип этого метода заимствован (М. Б. Швырковым, В. И. Куцевляком и др.) из опыта общих травматологов-ортопедов, осуществляющих удлинение трубчатых костей. В челюстно-лицевой хирургии его применяют для лечения больных с дефектами нижней челюсти (тела, угла), возникающих в результате травмы, удаления опухоли, секвестрации кости в связи с ее остеомиелитом. Принцип метода: врач обнажает концы фрагментов челюсти, создает на них параллельные друг другу плоскости сечения, измеряет длину дефекта кости, сводит оба конца встык, накладывает компресси-онно-дистракционный аппарат (устройство), с помощью которого сближает (состыковывает) оба фрагмента и фиксирует их в этом положении. После образования вокруг концов фрагментов костной спайки (мозоли), примерно через 14-20 дней, включает в действие дистракцион- ную функцию аппарата, разводя фрагменты (медленно, не более 1 мм в сутки) на расстояние, соответствующее величине дефекта, определявшегося перед фиксацией фрагментов в компрес-сированном положении. Достигнув нормальной протяженности кости в зоне ее бывшего дефекта, хирург удерживает разведенные фрагменты кости в помощью зажимных (фиксирующих) винтов аппарата, наложенных на кость. В качестве компрессионно-дистракционного устройства можно использовать аппараты, представленные на рисунках и описанные в тексте главы II (о переломах нижней челюсти), либо аппарат, предложенный В. А. Газенко (1990) специально для удлинения нижнечелюстной кости до нормального размера. Устранение небольших сегментарных дефектов тела нижней челюсти впереди ее угла Мы формируем L-образный трансплантат (у края дефекта) из наружной кортикальной пластинки с последующим перемещением его (трансплантата) к дефекту на питающей ножке из жевательной мышцы и фиксируем его к челюсти костными швами (Д. В. Дудко, Ю. И. Вернадский и соавт., 1991). | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
